Гипермобильный синдром код по мкб 10
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром гипермобильности суставов.
Описание
Своеобразное заболевание, симптомами которого являются повышенная растяжимость кожи, разболтанность суставов со склонностью к их подвывихам, хрупкость сосудов и легкая ранимость кожи, что расценивается как проявление системной неполноценности соединительной ткани. После описаний Элерсав 1901 г. И Данлов 1908 г. Это заболевание было названо синдромом Элерса-Данло («гиперэластическая кожа», «каучуковый человек»).
Симптомы
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления.
Артралгия и миалгия. Ощущения могут быть тягостными, но не сопровождаются видимыми или пальпируемыми изменениями со стороны суставов или мышц. Наиболее частая локализация — коленные, голеностопные, мелкие суставы кистей. У детей описан выраженный болевой синдром в области тазобедренного сустава, отвечающий на массаж. На степень выраженности боли часто влияют эмоциональное состояние, погода, фаза менструального цикла.
Острая посттравматическая суставная или околосуставная патология, сопровождающаяся синовитом, теносиновитом или бурситом.
Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурсит, туннельные синдромы) встречаются у пациентов с СГМС чаще, чем в популяции. Возникают в ответ на необычную (непривычную) нагрузку или минимальную травму.
Хроническая моно- или полиартикулярная боль, в ряде случаев сопровождаемая умеренным синовитом, провоцируемым физической нагрузкой. Это проявление СГМС наиболее часто приводит к диагностическим ошибкам.
Повторные вывихи и подвывихи суставов. Типичные локализации — плечевой, пателло-фемолярный, пястно-фаланговый суставы. Растяжение связок в области голеностопного сустава.
Развитие раннего (преждевременного) остеоартроза. Это может быть как истинный узелковый полиостеоартроз, так и вторичное поражение крупных суставов (коленных, тазобедренных), возникающее на фоне сопутствующих ортопедических аномалий (плоскостопие, нераспознанная дисплазия тазобедренных суставов).
Боли в спине. Торакалгии и люмбалгии распространены в популяции, особенно у женщин старше 30 лет, поэтому трудно сделать однозначный вывод о связи этих болей с гипермобильностью суставов. Однако спондилолистез достоверно связан с ГМС.
Симптоматическое продольное, поперечное или комбинированное плоскостопие и его осложнения: медиальный теносиновит в области голеностопного сустава, вальгусная деформация и вторичный артроз голеностопного сустава (продольное плоскостопие), заднетаранный бурсит, талалгия, «натоптыши», «молоткообразная» деформация пальцев, Hallux valgus (поперечное плоскостопие).
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Избыточная растяжимость кожи, ее хрупкость и ранимость. Стрии, не связанные с беременностью.
Варикозная болезнь, начинающаяся в молодые годы.
Пролапс митрального клапана (до введения в широкую практику в 70-80-х годах эхокардиографии многие пациенты с синдромом ГМС наблюдались у ревматолога с диагнозом «ревматизм, минимальная степень активности» в связи с жалобами на боли в суставах и шумами в сердце, связанными с пролапсом клапанов).
Грыжи различной локализации (пупочные, паховые, белой линии живота, послеоперационные).
Опущение внутренних органов — желудка, почек, матки, прямой кишки.
Таким образом, при осмотре пациента с подозрением на СГМС, а это каждый больной молодого и среднего возраста с невоспалительным суставным синдромом, необходимо обращать внимание на возможные дополнительные признаки системной дисплазии соединительной ткани. Знание фенотипических проявлений синдрома Марфана и несовершенного остеогенеза позволяет исключить эти наследственные заболевания. В том случае если обнаруживаются явные кожные и сосудистые признаки (гиперэластичность кожи и спонтанное образование синяков без признаков коагулопатии), правомерно говорить о синдроме Элерса–Данлоса. Открытым остается вопрос дифференциальной диагностики синдрома доброкачественной ГМС и наиболее «мягкого», гипермобильного типа синдрома Элерса–Данлоса. С помощью Брайтоновских критериев это сделать невозможно, о чем авторы специально упоминают. В обоих случаях имеет место умеренное вовлечение кожи и сосудов. Ни для того, ни для другого синдрома не известен биохимический маркер. Вопрос остается открытым и будет, по-видимому, разрешен только с обнаружением специфического биохимического или генетического маркера для описываемых состояний.
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
Боль в голеностопе. Боль в колене. Боль в спине. Нехватка воздуха.
Причины
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Лечение
Лечение пациента с синдромом ГМС зависит от конкретной ситуации. Разнообразие проявлений синдрома предполагает и дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение в доступной форме причин его проблем с суставами («слабые связки») и убеждение пациента, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах. Решающими в лечении выраженных болей являются немедикаментозные методы, и в первую очередь — оптимизация образа жизни. Это предполагает приведение в соответствие нагрузок и порога их переносимости данным пациентом. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентацию и исключение игровых видов спорта.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники ). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
В обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. Если путем упражнений повлиять на состояние связочного аппарата невозможно, то укрепление и повышение силы мышц — реальная задача. Гимнастика при синдроме ГМС имеет особенность — она включает так называемые «изометрические» упражнения, при которых происходит значительное напряжение мышц, но объем движений в суставах минимален. В зависимости от локализации болевого синдрома рекомендуют укреплять мышцы бедер (коленные суставы), плечевого пояса, спины Полезно плавание.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов. В более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- болезни височно-нижнечелюстного сустава (K07.6)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- синдром сдавления (T79.6)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- M00-M25 Артропатии
- M00-M03 Инфекционные артропатии
- M05-M14 Воспалительные полиартропатии
- M15-M19 Артрозы
- M20-M25 Другие поражения суставов
- M30-M36 Системные поражения соединительной ткани
- M40-M54 Дорсопатии
- M40-M43 Деформирующие дорсопатии
- M50-M54 Другие дорсопатии
- M60-M79 Болезни мягких тканей
- M60-M63 Поражения мышц
- M65-M68 Поражения синовиальных оболочек и сухожилий
- M70-M79 Другие поражения мягких тканей
- M80-M94 Остеопатии и хондропатии
- M80-M85 Нарушения плотности и структуры кости
- M86-M90 Другие остеопатии
- M91-M94 Хондропатии
- M95-M99 Другие нарушения костно-мышечной системы и соединительной ткани
Звездочкой отмечены следующие категории:
- M01* Прямое инфицирование сустава при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M03* Постинфекционные и реактивные артропатии при болезнях, классифицированных в других рубриках
- M07* Псориатические и энтеропатические артропатии
- M09* Ювенильный артрит при болезнях, классифицированных в других рубриках
- M14* Артропатии при других болезнях, классифицированных в других рубриках
- M36* Системные поражения соединительной ткани при болезнях, классифицированных в других рубриках
- M49* Спондилопатии ткани при болезнях, классифицированных в других рубриках
- M63* Поражения мышц при болезнях, классифицированных в других рубриках
- M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в других рубриках
- M73* Поражения мягких тканей при болезнях, классифицированных в других рубриках
- M82* Остеопороз при болезнях, классифицированных в других рубриках
- M90* Остеопатии при болезнях, классифицированных в других рубриках
ЛОКАЛИЗАЦИЯ КОСТНО-МЫШЕЧНОГО ПОРАЖЕНИЯ
В классе XIII для обозначения локализации поражения введены дополнительные знаки, которые могут факультативно использоваться с соответствующими подрубриками. Поскольку место распространения или специальная адаптация могут варьироваться в количестве используемых цифровых характеристик, предполагается, что дополнительная подклассификация по локализации должна быть помещена в идентифицируемую отдельную позицию (например, в дополнительный блок). Различные подклассификации, используемые при уточнении повреждения колена, дорсопатиях или биомеханических нарушениях, не классифицированных в других рубриках, приведены в M23, в M40-M43 и в M99 соответственно
- 0 Множественная локализация
- 1 Плечевая область
- Ключица,
- акромиально-ключичный сустав,
- лопатка,
- плечевой сустав,
- грудино-ключичный сустав
- 2 Плечо
- Плечевая кость
- Локтевой сустав
- 3 Предплечье
- Лучевая кость
- Лучезапястный сустав,
- локтевая кость
- 4 Кисть
- Запястье,
- Суставы между этими костями
- пальцы,
- пясть
- 5 Тазовая область и бедро
- Ягодичная область
- Тазобедренный сустав,
- крестцо-подвздошный сустав
- бедренная кость,
- таз
- 6 Голень
- Малоберцовая кость,
- большеберцовая кость
- Коленный сустав
- 7 Голеностопный сустав и стопа
- Голеностопный сустав,
- Плюсна,
- предплюсна,
- другие суставы стопы пальцы стопы
- 8 Другие
- Голова, шея, ребра, череп, туловище, позвоночник
- 9 Локализация неуточненная
последние изменения: январь 2004
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими рубриками блока «Дорсопатии», исключая рубрики M50 и M51; см. также примечание в разделе M00-M99.
- 0 Множественные отделы позвоночника
- 1 Область затылка, первого и второго шейных позвонков
- 2 Область шеи
- 3 Шейно-грудной отдел
- 4 Грудной отдел
- 5 Пояснично-грудной отдел
- 6 Поясничный отдел
- 7 Пояснично-крестцовый отдел
- 8 Крестцовый и крестцово-копчиковый отдел
- 9 Неуточненная локализация
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Шегрена.

Болезнь Шегрена
Описание
Болезнь Шегрена (первичный синдром Шегрена) — системное аутоиммунное заболевание, характеризующиеся хроническим воспалением экзокринных желез, секретирующих преимущественно IgA, прежде всего слюнных и слезных, с постепеннным развитием их секреторной недостаточности в сочетании с различными системными проявлениями. Описана шведским офтальмологом Шегреном в 1933 г.
Наряду с болезнью выделяют синдром Шегрена (вторичный синдром Шегрена) — поражение слезных желез с развитием сухого кератоконъюнктивита и слюнных желез с развитием хронического сиалоаденита и ксеростомии при аутоиммунных заболеваниях — ревматоидном артрите, системной красной волчанке, системной склеродермии, хроническом активном гепатите, первичном билиарном циррозе печени, аутоиммунном тиреоидите и.
Болезнь и синдром Шегрена встречаются у женщин в 20-25 раз чаще, чем у мужчин, обычно в возрасте 20-50 лет.
Симптомы
1.
Поражение слезных желез, роговицы, конъюнктивы, ксерофтальмия в виде сухого кератоконъюнктивита, что проявляется ощущением инородного тела в глазу, светобоязнью, жжением в глазах, покраснением глаз, отсутствием слез, эрозиями и помутнением роговицы.
2.
Поражение слюнных желез — паротит со снижением секреции слюны, сухость во рту (ксеростомия). Околоушные, поднижнечелюстные железы увеличиваются, слюны мало, она густая, развивается хейлит, глоссит, кариес зубов, стоматит.
3.
Поражение других экзокринных желез со снижением функции, что проявляется сухостью кожи, влагалища, пищевода, носа, глотки, трахеитами, бронхитами, дисфагией, ринитами, гастритом с секреторной недостаточностью, вплоть до ахилии, хроническим панкреатитом со снижением внешнесекреторной функции.
4.
Полиартралгии или развитие полиартрита по типу ревматоидного артрита.
5.
Системные проявления: лихорадка, лимфаденопатия, васкулиты, миозиты, увеличение печени, селезенки, поражение почек, синдром Рейно.
Клиника болезни Шегрена зависит от варианта течения. При хроническом течении превалируют признаки поражения экзокринных желез, при подостром — дополнительно в процесс вовлекаются почки, легкие, развиваются некротизирующий васкулит, поражение нервной системы (периферическая полинейропатия, невриты, цереброваскулиты), реже развивается гепатоспленомегалия.
На коже голеней, стоп, бедер, живота, туловища могут быть высыпания по типу геморрагического васкулита, в основе которого лежит повышение содержания в крови и отложение в стенках капилляров у- или криоглобулинов Сыпь сопровождается зудом и болезненным жжением. Теморрагический васкулит, обусловленный преимущественно криоглобулинами, сопровождается появлением пузырьков и пустул с геморрагическим содержимым, имеется четкая связь высыпаний с переохлаждением.
Может вовлекаться в патологический процесс щитовидная железа (гипертрофическая форма аутоиммунного тиреоидита с последующим развитием гипотиреоза).
Лимфоцитопения. Нейтрофилез. Потливость. Снижение потоотделения. Сухость во рту. Увеличение СОЭ. Увеличение лимфоузлов.
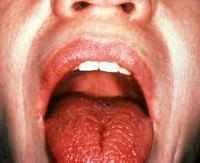
Болезнь Шегрена
Причины
Причины заболевания неизвестны. Предполагается роль наследственного фактора, у больных часто обнаруживаются антигены HLA B8, DW3, DW2. Не исключается роль вирусной инфекции, в частности ретровирусов, которые вызывают экспрессию HLA DR-антигена и транслокацию аутоантигенов на мембраны эпителиальных клеток с последующей активацией В-лимфоцитов на фоне недостаточности Т-супрессоров (Jacobsson).
Основным патогенетическим фактором является развитие аутоиммунных реакций с появлением антител к ткани протоков слюнных, слезных и других экзокринных желез (поджелудочной железы, париетальным клеткам желудка). Аутоиммунный характер заболевания подтверждается обширной лимфоидной инфильтрацией пораженных слезных и слюнных желез, а также обнаружением не только органоспецифических (к слезным и слюнным железам), но и органонеспецифических аутоантител (РФ, антиядерных антител, антител к антигенам SA/Ro и SS-B/La). Лимфоидные инфильтраты при болезни Шегрена продуцируют большое количество интерлейкина-2, интерлейкина-6 и интерлейкина-10, способствующих развитию аутоиммунных реакций. При генерализованном течении заболевания (у 30% больных) в процесс вовлекаются мышцы (миозит), почки (интерстициальный нефрит), сосуды (продуктивно-деструктивный васкулит).
Лечение
Лечение болезни Шегрена должно быть комплексным и направленным как на подавление иммунных нарушений в организме, так и на клинически манифестируемые поражения отдельных органов и систем. Ведущая роль в лечении принадлежит врачу-ревматологу, который осуществляет комплексную терапию совместно с окулистом, стоматологом, а при необходимости и с другими специалистами.
В качестве профилактических мер применяется диспансерное наблюдение у ревматолога с привлечением для совместной терапии стоматолога, окулиста, гинеколога и Необходимы постоянный прием поддерживающих доз лекарственных средств, малых доз гормонов (5 мг), цитостатиков (хлорбутин, циклофосфан) и курсовое профилактическое лечение симптоматическими средствами с целью достижения состояния клинической ремиссии.
Важна санация очагов хронической инфекции (хронический тонзиллит, синуситы, кариозные зубы, стоматит). Рекомендуется избегать переохлаждений, простудных заболеваний и нервно-психического перенапряжения. Первичная профилактика болезни Шегрена не разработана.
В период обострения заболевания рекомендуется ограничение речевых нагрузок из-за ксеростомии (сухости во рту). Для уменьшения светобоязни, распространенной у больных первичным синдромом Шегрена, рекомендуется ношение очков с затемненными стеклами (в яркие солнечные дни).
Медикаментозная терапия при болезни Шегрена основана на кортикостероидных гормонах и цитостатиках.
Большое значение имеет местная терапия стоматологических и офтальмологических проявлений болезни Шегрена. В результате уменьшения количества слюны и ее защитных свойств проявления ксеростомии у большинства больных усугубляются сопутствующим кандидозом полости рта. Для борьбы с кандидозом применяется орошение полости рта 2 % раствором двууглекислой соды, смазывание нистатиновой мазью, назначается нистатин по 500 000 ЕД 4-6 раз в день (или леворин, дифлкжан). Таблетки противогрибковых антибиотиков не нужно глотать, а следует рассасывать во рту. При возникновении герпетического поражения слизистой применяется оксолиновая или метилурациловая мази, ацикловир.
Для лечения паренхиматозного паротита можно использовать компрессы из 30% раствора димексида. Они накладываются ежедневно на область околоушных и подчелюстных слюнных желез на 30-40 мин.
Существенное значение имеет также своевременное лечение кариозных зубов и протезирование полости рта.
Местная терапия офтальмологических проявлений болезни Шегрена направлена на преодоление гиполакримии, улучшение регенерации эпителия роговицы и конъюнктивы, профилактику вторичной инфекции. В качестве искусственных слез используется 0,5 % раствор метилцеллюлозы. Его закапывают от 3 до 12 раз в день в зависимости от тяжести поражений. Для борьбы с инфекцией применяются растворы альбуцида, левомицетина, фурацилина.
При болезни Шегрена противопоказаны атропинсодержащие и антигистаминные препараты, способные уменьшить секреторную функцию экзокринных желез.
Немедикаментозное лечение. Лечебная диета.
Назначается физиологически полноценная диета с достаточным количеством витаминов. Рекомендуется 5-6-разовое питание. Показано использование жевательной резинки.
Санаторно-курортное лечение при болезни Шегрена- желудочно-кишечного профиля.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
