Гиперлипидемия при нефротическом синдроме патогенез
Нефротический Sd.
Микроскопическое исследование мочи.
Мочевой осадок:
— организованный (органический)
— неорганизованный (неорганический).
К неорганическому осадку относят соли, мицелий грибов, жировые тельца.
К органическому – эпителиальные клетки, Er, L, цилиндры.
Эпителиальные клетки в норме могут быть:
— плоского эпителия из нижних отделов МВП, мочевого пузыря, уретры, влагалища, бульбы. В норме их 1-2 в поле зрения. Значительное число клеток, особенно расположенных группами, является признаком воспалительного процесса в клетках мочевого пузыря или следствием неправильного сбора мочи.
— клетки цилиндрического эпителия – признак пиелита и патологических процессов в мочеточниках.
— клетки почечно-канальцевого эпителия появляются в моче при нефротическом Sd и других заболеваниях с поражением канальцев почек.
Эритроцитов в норме у мужчин: 0-3 в поле зрения, у женщин: 0-5 в поле зрения. Гематурия – повышенное выделение эритроцитов с мочой. По количеству эритроцитов разделяют микро- (до 100 в поле зрения) и макрогематурию (больше 100 в поле зрения, цвет мясных помоев). По происхождению: пре-, пост-, ренальные.
Для определения источника гематурии проводят трехстаканную пробу (3 порции).
При умеренной гематурии необходимо проводить количественные исследования мочевого осадка:
· проба Нечипоренко (количество форменных элементов: Er, L, цилиндров в 1 мл мочи). В норме в 1 мл мочи эритроцитов – до 1 млн, лейкоцитов – до 2 млн, цилиндров – до 20 млн.
· по Амбурже — за 1 мин.
Преренальная гематурия – из-за нарушения тромбоцитарных коагулянтов.
Ренальная – ПН, по механизму гломерулярная (проницаемость базальных мембран – васкулиты), негломерулярная (деструктивные процессы в паренхиме почек при абсцессе, инфаркте, механическом повреждении).
Постренальная – заболевания мочевыводящих путей.
Ложная гематурия – эритроциты попадают в мочу с наружных половых органов.
Это клинико-лабораторный симптомокомплекс, включающий в себя:
· массивную протеинурию;
· гипопротеинемию;
· гиперлипидемию;
· отёки.
По причинам возникновения нефротический синдром может быть:
первичный — поражаются только почки (первичные почечные заболевания: ОГН, ХГН, липоидный нефроз, первичный амилоидоз почек);
вторичный — наблюдается при системных заболеваниях (страдают не только почки, но и другие органы):
диабетический гломерулосклероз, СКВ, гепатиты В и С, малярия, сифилис, инфекционный эндокардит и др.
Основная роль в патогенезе отводится иммунным механизмам. Источниками инфекции могут являться:
· экзогенные факторы: бактериальные, вирусные, паразитарные, лекарственные и др.
· эндогенные факторы: денатурированные белки, белки опухолевого генеза, тиреоглобулин.
В ответ на указанные Ag продуцируются At, которыми является IgM. Образующиеся ИК депонируются на базальной мембране микрососудов различных органов, в т.ч. и базальной мембране клубочков почек, вызывая её повреждение, что приводит к резкому повышению проницаемости для плазматических белков.
При избыточной фильтрации белков проксимальные канальцы не в состоянии реабсорбировать весь белок. Это ведёт к тяжёлой дистрофии эпителия канальцев. Просветы канальцев облитерируются гиалиновыми, эпителиальными и др. цилиндрами, что вызывает их кистозное расширение и атрофию, следствием которой является массивная протеинурия. Т.о. при нефротическом синдроме поражаются клубочки, но в большей степени поражаются канальцы почек. Протеинурия обусловливает гипопротеинемию, диспротеинемию и отёки.
Гипопротеинемия объясняется превышением скорости потери альбуминов с мочой над интенсивностью их синтеза. Диспротеинемия определяется снижением уровня альбуминов и повышением уровня глобулинов, преимущественно ά2- и β-глобулинов.
Гипоальбуминемия стимулирует образование в печени ЛП. Общий уровень липидов, Хс, ФЛ в плазме постоянно увеличивается и пропорционален уровню гипоальбуминемии. Гиперлипидемия, кроме того, возникает в результате угнетения липолитической активности плазмы крови вследствие потери с мочой активаторов ЛП-липазы. Для нефротической гиперлипидемии характерно повышение общего и этерифицированного Хс, ЛПНП, а также ТГ.
Клиническим проявлением нефротического синдрома являются отёки.
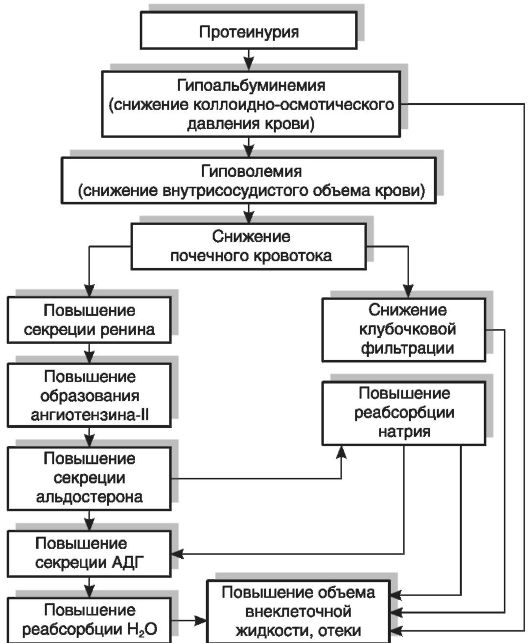
Патогенез отёков. Уменьшение концентрации белка в плазме крови снижает онкотическое давление и способствует перемещению жидкости и электролитов в интерстиций. Уменьшение ОЦК ведёт к снижению почечного кровотока и ишемии почки. Ишемия сопровождается активацией ЮГА с закономерной стимуляцией синтеза ренина, который через образование АТ-II способствует увеличенному выделению надпочечниками альдостерона. Кроме того, сама по себе гиповолемия усиливает секрецию альдостерона и АДГ. В результате Na и Н20 поступают в ткани и увеличивают отёки.
Характеристика отёков.
· нефротические отёки рыхлые, мягкие (обусловлено отсутствием белка в тканях);
· подвижные (легко перемещаются при смене положения тела);
· могут нарастать постепенно или очень быстро (за одну ночь, впервые появившись, они могут достигать
степенb анасарки;
· первоначально заметны в области век, лица, затем распространяются на всю подкожную клетчатку, растягивают кожу до образования стрий (полос растяжения);
· у большинства больных формируется транссудация в серозные полости (одно- или двусторонний гидроторакс, гидроперикард, асцит); при нарастании гидроторакса и гидроперикарда появляются боли в сердце, одышка. В период развития асцита больных беспокоят тошнота, рвота после еда, вздутие живота, диарея.
· из-за отёка конъюнктивы у больных может наблюдаться слезотечение;
· затруднение и болезненность мочеиспускания при отёке наружных половых органов;
· значительно увеличивается масса тела, прибавка может быть несколько десятков килограммов;
· олигурия и никтурия.
Источник
Ярким признаком HC является гиперлипидемия. Для нефротической гиперлипидемии характерно в первую очередь увеличение общего и эстерифицированного холестерина (липопротеиды низкой плотности, апоВ). При выраженном HC повышается и уровень триглицеридов (липопротеиды очень низкой плотности). Содержание липопротеидов высокой плотности (ЛВП) чаще нормально или снижено.
Концентрация неэстерифицированных жирных кислот обычно не изменена. Однако в целом их метаболизм, по всей видимости, нарушен, так как в результате гипоальбуминемии значительная часть жирных кислот транспортируется несвязанными, что в свою очередь отражается на обмене липопротеинов.
Тяжесть нефротической гиперлипидемии нередко определяется нозологической формой ГН (например, менее выражена при НС, обусловленном люпус-нефритом), течением HC (особенно высока при персистирующем течении), приемом глюкокортикостероидов.
Механизм развития нефротической гиперлипидемии полностью не выяснен. Наиболее распространенной в настоящее время является теория о ведущей роли гипоальбуминемии, стимулирующей при HC увеличение синтеза как белка, так и липопротеинов. В дальнейшем белок теряется с мочой, а гиперлипопротеинемия сохраняется. Эта теория подтверждается обнаруживаемой многими авторами связью выраженности нефротической гиперлипидемии с гипоальбуминемией. В реализации этого механизма имеет значение изменение двух факторов на пути синтеза в печени холестерина — увеличения активности ГМГ-КоА-редуктазы и снижения катаболизма мевалоната.
Наряду с мнением о гиперпродукции липопротеинов существует теория, отводящая основную роль нарушению их катаболизма, что связывают в первую очередь со снижением активности липопротеин-липазы вследствие потери с мочой ее активаторов. Это подтверждается снижением содержания липидов в крови, сопровождающим уменьшение протеинурии при неизменном уровне альбумина крови у больных с НС, леченных иАПФ.
Клиническое значение нефротической гиперлипидемии определяется ее атерогенным эффектом и вкладом в прогрессирование повреждения почек. Возможность ускоренного развития атеросклероза на фоне нефротической гиперлипидемии до настоящего времени подвергается сомнению ввиду отсутствия убедительных проспективных исследований. Вместе с тем существуют клинические подтверждения атеросклеротического повреждения аорты даже у 5-месячных детей. Представляют интерес результаты J.D. Ordonez и соавт., сопоставивших частоту тяжелых проявлений ишемической болезни сердца в группе из 142 больных с HG, каждый из которых имел пару среди 142 лиц контрольной группы. Авторами установлено, что при HC частота инфарктов миокарда (11 случаев) и смертей от осложнений ишемической болезни сердца (7 случаев) была значительно выше, чем в контрольной группе (соответственно 4 и 3 случая).
Морфологические маркеры липидогенных воздействий на почки представлены крупными внутриклеточными липидными включениями в ряде случаев с формированием пенистых клеток. По данным Н.И. Неверова, помимо гиперлипидемии, появление гломерулярных липидогенных маркеров определяется морфологической картиной нефропатии. Так, они почти всегда обнаруживаются в случаях нефротической гиперлипидемии, обусловленной так называемыми невоспалительными нефропатиями (минимальные изменения клубочков, мембранозная нефропатия, ФСГС). Внутриклеточное и внеклеточное накопление липидов в структурах клубочка стимулирует пролиферативные и склеротические процессы. Вероятность такого механизма подтверждена корреляциями между выраженностью липидогенных морфологических изменений и интенсивностью склеротических (избыточное накопление коллагена IV типа, появление коллагенов I и III типов) и пресклеротических (утолщение ГБМ, накопление мезангиального матрикса) процессов в клубочке.
Характерным признаком HC является нарушение метаболизма витамина D и связанного с ним фосфорно-кальциевого обмена. Эти нарушения выражаются в гипокальциемии (главным образом за счет белковосвязанного кальция, но также и его ионизированной фракции), гипокальциурии с клиническими признаками тетании (чаще у детей), остеопороза и остеомаляции. В основе этих нарушений лежит дефицит одного или нескольких метаболитов витамина D. Один из метаболитов (25-гидроксивитамин D) циркулирует в крови вместе с а-глобулином, витамин-D-связывающим белком и при нарушенной проницаемости ГБМ выходит в клубочковый фильтрат. Дигидроксилированные метаболиты [в основном 1,25а(ОH)2D3] образуются в проксимальных канальцах, и при массивной протеинурии, ведущей к поражению канальцев, их синтез снижается. Дефицит метаболитов витамина D ведет к развитию резистентности скелета к кальциймобилизующему действию паратгормона и нарушению всасывания кальция в кишечнике и тем самым к снижению ионизированного кальция. Большое значение имеет снижение связанного с белком кальция, обусловленное гипоальбуминемией. Снижение содержания ионизированного кальция стимулирует активность паращитовидных желез с развитием вторичного гиперпаратиреоза.
У части больных с HC выявляется диабетоподобный ответ на нагрузку глюкозой, а также повышение экскреции инсулина, а в крови — количества гормона роста. Эти расстройства чаще наблюдались у больных мембранозной нефропатией и фокально-гломерулярным склерозом. Нередко обнаруживается гипогликемия натощак одновременно с базальной гиперинсулинемией; гликемические кривые у этих больных уплощенные, резко замедленные.
В наших наблюдениях уровень иммунореактивного инсулина (ИРИ) был максимально высоким (24,0 мкед U/мл) в сыворотке крови больных с нефротическим синдромом по сравнению с показателем ИРИ у доноров (17,0 мкед U/мл), у больных с изолированным мочевым синдромом (19,0 мкед U/мл) и у больных с ХПН (22,0). Это позволило предположить, что при НС, характеризующемся усиленным липолизом, гиперлипидемией и катаболизмом, имеет место реактивный усиленный синтез инсулина как важнейшего гормона антилиполиза, липогенеза и анаболизма — своего рода адаптивная реакция поджелудочной железы. Тот факт, что базальная гиперинсулинемия при HC была достоверно выше (30) у больных с благоприятным прогнозом по сравнению с больными, имевшими плохой прогноз (21,0 мкед U/мл), позволяет рассматривать ее как компенсаторный позитивный признак.
При HC изменяются состав и количественное соотношение основных микроэлементов как в плазме крови, так и в клеточных элементах. В частности, могут выявляться резко выраженная гипоцинкемия, пониженное содержание железа и кобальта, на фоне чего развиваются анемия, тяжелые дистрофические изменения кожи и ее дериватов, отставание в росте детей с длительно существующим НС.
У больных с массивной протеинурией иногда могут быть различные расстройства функции проксимальных канальцев — аминоацидурия, глюкозурия, фосфатурия, почечный канальцевый ацидоз; в редких случаях эти расстройства сочетаются, давая клиническую картину синдрома Фанкони.
Источник
Этим термином обозначается симптомокомплекс, характеризующийся массивной протеинурией(более 3 г белка/сутки), гипо- и диспротеинемией, гиперлипидемией, гиперхолестеринемией, распространенными отеками и водянкой серозных полостей.
По этиологииразличают первичный и вторичный нефротический синдром. Причиной развития первичного нефротического синдромаявляются первично возникающие заболевания почек, такие, как гломерулопатия с минимальными изменениями в виде слияния малых ножек подоцитов (липоидный нефроз), мембранозный гломерулонефрит, фокально-сегментарный гломерулосклероз, мембранозно-пролиферативный гломерулонефрит.
Вторичный нефротический синдромвозникает при многих заболеваниях, в основном системного характера, при которых почки поражаются вторично. К числу таких заболеваний относятся сахарный диабет (диабетическая нефропатия), амилоидоз, злокачественные опухоли, коллагенозы (системная красная волчанка, склеродермия, ревматизм, узелковый периартериит), хронические инфекционные процессы в организме, паразитарные заболевания
(токсоплазмоз, шистоматоз и др.), аллергические заболевания (сывороточная болезнь и др.). Кроме этого вторичный нефротический синдром возникает при интоксикациях (золото, ртуть, висмут, пенициламин, нестероидные противовоспалительные средства, яды насекомых и змей), нефропатии беременных, тромбозе почечных сосудов и др.
Этиология нефротического синдрома в значительной степени зависит от возраста. Наиболее частой причиной развития этого синдрома у детей является нефропатия с минимальными изменениями; у взрослых среди причин развития нефротического синдрома на первом месте стоит мембранозный гломерулонефрит; у людей старше 60 лет, наряду с мембранозным гломерулонефритом, развитие нефротического синдрома во многих случаях связано с диабетической нефропатией и другими системными заболеваниями, вторично нарушающими функцию почек.
Патогенез.Во всех случаях нефротического синдрома имеет место повышенная проницаемость базальной мембраны капилляров клубочков для белка. Протеинурияможет иметь как селективный, так и неселективный характер. При нефротическом синдроме с минимальными изменениями повышение клубочковой проницаемости связано с уменьшением постоянного электрического заряда стенки капиллярных петель, что обусловлено исчезновением из нее сиалопротеида, в норме тонким слоем покрывающего эндотелий и отростки подоцитов, лежащих на базальной мембране. При мембранозном гломерулонефрите главную роль играет потеря функции барьера, зависящего от размера пор в базальной мембране, которые в норме ограничивают прохождение плазменных белков с молекулярной массой более 150 кД.
Повышение проницаемости фильтрующих мембран клубочков связывают с повреждающим действием откладывающихся на них иммунных комплексов, а также лизосомальных ферментов и активных форм кислорода, выделяемых нейтрофилами и моноцитами. Кроме того, в плазме крови больных с нефротическим синдромом обнаружен фактор, предположительно образуемый лимфоцитами, который повышает проницаемость клубочкового барьера. При любом механизме повреждения происходит повышенное поступление белков плазмы крови, преимущественно альбуминов, в клубочковый фильтрат, и развивается резко выраженная протеинурия (более 3 г белка/сутки, в отдельных случаях — до 50 г белка/сутки). Следствием этого является гипопротеинемия(менее 60 г белка/л),
главным образом за счет снижения содержания альбуминов. Вызываемое гипопротеинемией падение коллоидно-осмотического давления сопровождается усиленным выходом жидкости из сосудов в межклеточное пространство и серозные полости тела и развитием гиповолемии, что, в свою очередь, вызывает повышение активности РААС и усиление продукции альдостерона; последний снижает экскрецию натрия с мочой и увеличивает его концентрацию в крови. При проведении ряда клинических и экспериментальных исследований было установлено, что, кроме описанного механизма, развитию гипернатриемии при нефротическом синдроме способствует снижение реакции почек на действие предсердного натрийдиуретического пептида, стимулирующего выведение натрия с мочой. Установлено, что пониженная реакция нефротической почки на предсердный натрийуретический пептид обусловлена пострецепторным дефектом в механизме действия этого фактора на уровне канальцевого эпителия. Возникающее при этом повышение осмотического давления стимулирует секрецию АДГ, который усиливает задержку в организме воды, что ведет к развитию отеков (рис. 19-2).
Стимуляция секреции АДГ под действием гипернатриемии сопровождается увеличением объема плазмы крови, но происходит ее разжижение, гипопротеинемия и гипоонкия возрастают. Вследствие этого избыточная вода не задерживается в кровеносном русле, а перемещается в ткани, что способствует дальнейшему нарастанию отеков, т.е. возникает «порочный круг».
Развитию гипопротеинемии при нефротическом синдроме, кроме протеинурии, способствуют повышенный выход белка в ткани в составе транссудата и потеря его через отечную слизистую кишечника. Гипопротеинемия сочетается с диспротеинемией,так как наряду с альбуминами нередко снижается содержание в крови γ-глобулинов, которые также могут поступать в мочу. Вместе с тем развивается гиперлипидемияза счет повышения содержания липопротеинов низкой и очень низкой плотности (ЛПОНП) при нормальном или пониженном уровне липопротеинов высокой плотности. В плазме крови повышается содержание холестерина и триацилглицеролов. За развитие гиперлипидемии ответственны два механизма: повышение продукции липопротеинов в печени и нарушение катаболизма хиломикронов и ЛПОНП. Предполагается, что пониженный катаболизм липопротеинов может быть обусловлен потерей с мочой некоторых субстанций (например, ли-
 Рис. 19-2.Механизм развития отеков при нефротическом синдроме. АДГ — антидиуретический гормон
Рис. 19-2.Механизм развития отеков при нефротическом синдроме. АДГ — антидиуретический гормон
попротеиновой липазы). Однако ни один из компонентов, выделенных из мочи этих больных, полностью не устраняет нарушения обмена липопротеинов. Гиперхолестеринемия и гиперлипидемия повышают риск развития у таких пациентов сердечно-сосудистых нарушений.
При нефротическом синдроме многие транспортные белки, связывающие эндогенные и экзогенные субстанции, теряются с мочой. В связи с этим в плазме крови у больных с нефротическим синдромом понижен уровень ряда микроэлементов (Fe, Cu
и Zn), метаболитов витамина D, тареоидньгх и стероидных гормонов. Многие лекарства в плазме крови связаны с альбуминами, поэтому при гипоальбуминемии повышается количество свободно циркулирующих форм, что может повысить их токсичность.
Развитие обширных отеков(вплоть до отека легких и мозга) и накопление транссудата в серозных полостях могут сопровождаться тяжелыми нарушениями функции жизненно важных органов и стать причиной летального исхода. Наряду с этим при нефротическом синдроме возникает ряд осложнений, являющихся факторами риска для таких больных.
Главную опасность при нефротическом синдроме составляют тромбоэмболические осложнения.У больных мембранозным гломерулонефритом часто возникает тромбоз почечной вены (у 20-30% взрослых пациентов); нередко происходит тромбоз глубоких вен голени. Другим опасным осложнением является эмболия легочной артерии. Артериальные тромбозы менее часты, но они могут привести к нарушению коронарного кровообращения, что повышает риск развития инфаркта миокарда. Главными факторами, ответственными за состояние гиперкоагуляции при нефротическом синдроме, являются повышение содержания прокоагулянтов — фибриногена и плазменных факторов V и VIII, снижение содержания антикоагулянта антитромбина III, ослабление активности фибринолитической системы вследствие снижения содержания плазминогена и повышение активности а2-антиплазмина; кроме того, происходит увеличение количества тромбоцитов и повышается их способность к адгезии и агрегации, что способствует нарушению микроциркуляции в различных органах и тканях.
Другую опасность для больных с нефротическим синдромом представляют инфекционные осложнения. Ранее дети с этим синдромом умирали от бактериальной инфекции, в частности от пневмококкового перитонита. Повышенная чувствительность к бактериальной инфекции обусловлена снижением уровня иммуноглобулинов А и G вследствие потери их с мочой.
Нередко происходит развитие гипокалыщемии,что обусловлено потерей с мочой связанного с белком кальция и метаболитов витамина D и снижением продукции этого витамина в проксимальных канальцах нефронов. Следствием гипокальциемии является развитие гиперпаратиреоза и остеопороза.Из других осложнений следует указать на возможность развития острой почечной недостаточности в связи с резко выраженной гиповолемией.
Ренальные показатели при нефротическом синдроме в значительной степени зависят от заболевания, на фоне которого он развился. В наиболее чистом виде они выражены при нефропатии с минимальными изменениями. При этом состоянии развивается олигурия,относительная плотность мочи повышена (1030-1050); кроме массивной протеинурии, регистрируется липидурия;в осадке мочи обнаруживаются гиалиновые, восковидные и эпителиальные цилиндры с жировыми включениями. При других вариантах нефротического синдрома в осадке мочи могут присутствовать эритроциты и лейкоциты. Массивная протеинурия повреждает эпителий канальцев, и это может сопровождаться развитием глюкозурии, гипераминоацидурии, фосфатурии, почечного канальцевого ацидоза; возникает состояние, подобное синдрому де Тони- Дебре-Фанкони.
Считается, что прогноз нефротического синдрома благоприятен при нефропатии с минимальными изменениями (при условии своевременно начатого лечения). При нефротическом синдроме другой этиологии исход зависит от вида заболевания, возникших осложнений, возраста пациента, своевременности и правильности лечения.
Источник
