Гиперфибриногенемия код мкб 10

Содержание
- Описание
- Характеристика
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Тромбофилия.
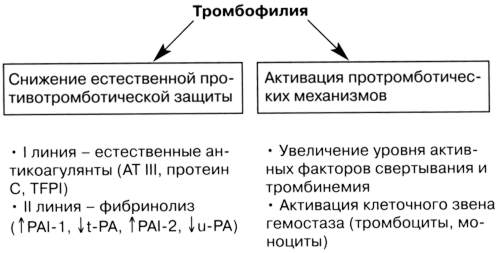
Патогенез тромбофилии
Описание
Тромбофилия является состоянием, при котором кровь имеет повышенную склонность к образованию тромбов. Сгустки крови могут вызвать проблемы, такие как тромбоз глубоких вен (ТГВ) и легочная эмболия (ЛЭ). Существуют различные типы тромбофилии, которые подразделяются на наследственные и приобретенные. Часто тромбофилия протекает мягко, и многие люди с тромбофилией не имеют проблем со здоровьем. Анализы крови могут диагностировать проблему. Тромбофилия не всегда требует лечения, но некоторые люди должны принимать аспирин или варфарин.
Характеристика
В организме существует естественный процесс свертывания в крови, который нарушается при тромбофилии.
Процесс нормальной свертываемостикрови называется гемостазом. Гемостаз помогает остановить кровотечение в случае травмы или другого патологического состояния. Когда кровеносный сосуд получает травму, срабатывает процесс свертывания крови. Это цепная реакция различных химических веществ в крови, которые называются факторами свертывания. Свертывание крови способствует образованию сгустка (тромба), который прилипает к поврежденной части кровеносного сосуду. Формированию сгустка также способствуют свойства тромбоцитов.
В крови есть также природные химические вещества, которые действуют против свертывания системы, чтобы остановить чрезмерное свертывание крови.
Тромбофилия происходит, если нормальный баланс свертывающей системы нарушен. В крови может быть слишком много факторов свертываемости крови, или слишком мало веществ, которые выступают против свертывания крови.
Тромбофилия может вызвать нежелательные сгустки крови. Это не значит, что у каждого человека с тромбофилией формируются тромбы. Но это означает, что у пациента есть более высокий риск тромбообразования, чем у остальной популяции.
Классификация
Наследственные тромбофилии.
1. Фактор V Лейдена. Довольно часто эта патология встречается у людей европейского происхождения, и примерно 1 из 20 европейцев являются носителями фактора V Лейдена. Этот ген влияет на часть V фактора свертывания, что делает процесс свертывания более длительным. При этом повышается риск развития тромбов в венах примерно в восемь раз, что все еще является относительно низким риском, поэтому у большинства людей с фактором V Лейдена не развиваются осложнения. Некоторые люди наследуют два фактора V Лейдена — один ген от каждого родителя (известный как «гомозиготных фактор V Лейдена). Это состояние менее распространенное, но при нем риск осложнений гораздо выше (риск тромбообразования увеличивается в 80 раз).
2. Дефицит протеина С. Белок С является природным химическим антикоагулянтом в крови. Дефицит может быть генетическим, или в силу других условий, таких как болезни почек. Для определения риска при этой патологии следует установить, были ли случаи тромбообразования у близких родственников. Если ребенок наследует два гена с дефицитом протеина С (по одному от каждого родителя, что бывает очень редко), он будет иметь более серьезные проблемы. Возможно тромбообразование уже вскоре после рождения(состояние, называемое пурпура Fulminans). Это состояние лечится концентратом протеина С и антикоагулянтами.
3. Дефицит протеина S. Белок S также является естественным химическим антикоагулянтом в крови. Дефицит протеина S развивается редко. Риск формирования кровяного сгустка колеблется в различных семьях.
4. Дефицит антитромбина. Антитромбин — еще одинестественный антикоагулянт крови. Существуют различные типы дефицита антитромбина: наследственный и приобретенный. Наследственная форма встречается редко, и выявляется примерно у 1 из 2000 человек.
Риск возникновения тромбов колеблется, но может быть увеличен в 25-50 раз по сравнению с остальной популяцией. При этой патологии сгусток крови может формироваться не только в ногах и легких, а также в венах рук, кишечника, мозг или печени. Примерно 1 из 2 человек с дефицитом антитромбина тромб формируется в возрасте до 30 лет, но другие могут дожить до старости без проблем.
При дефиците антитромбина рекомендован долгосрочный прием варфарина. Кроме того, может быть назначено лечение концентратом антитромбина, когда есть более высокий риск возникновения тромбов — например, если у пациента планируется операция.
При беременности, лечение антикоагулянтами, как правило, необходимо. Концентрат антитромбина также может быть использован.
5. Дисфибриногенемия. Это редкий генетический дефект, при котором нарушается нормальная функция фибрина. При этом может быть увеличено свертывание крови и/или повышенная кровоточивость.
6. Комбинированные наследственные тромбофилии. Некоторые люди наследуют более одного гена тромбофилии. При комбинированной тромбофилии риск развития тромбов умножается.
Приобретенные тромбофилии.
Приобретенные тромбофилии не наследуются, и обычно начинается в зрелом возрасте.
1. Антифосфолипидный синдром.
Этот синдром также известен как синдром Хьюза. Он обусловлен антифосфолипидными антителами. APS, как иногда называют антифосфолипидный синдром для краткости, может стать причиной кровяных сгустков в артериях и мелких кровеносных сосудов, а также в венах.
APS может повлиять на беременность в некоторых случаях. Многие женщины с APS не имеют проблем во время беременности. Тем не менее, APS может привести к выкидышу или другим проблемам — ограничение роста плода, преэклампсии или, реже, гибели плода. Эти проблемы могут быть уменьшены путем профилактики.
APS можно лечить с помощью низких доз аспирина. Если у пациентки уже был тромб, то, как правило, рекомендуется варфарин.
Смешанные тромбофилии.
Они обусловлены как генетическими, так и не генетическими причинами.
1. Гипергомоцистеинемия. При этой патологии наблюдается повышенный уровень химического вещества, называемого гомоцистеин, в крови, который, как считается, увеличивает риск артериальных и венозных тромбов, потому что гомоцистеин повреждает кровеносные сосуды. Для лечения назначают витамин В12 и фолиевую кислоту.
2. Пароксизмальная ночная гемоглобинурия. Это редкое состояние, влияющее на костный мозг. Оно может привести к сгусткам венозной крови, часто в необычных местах, таких как вены кишечника, печени или головного мозга.
3. Повышенный фактор VIII. Эта патология связана с аномально высоким уровни фактора VIII, который является одним из естественных факторов свертывания крови. При повышении фактора 8 риск тромбообразования увеличивается примерно в 6 раз.
Симптомы
Даже если пациент страдает тромбофилией, у него могут не наблюдаться никакие симптомы. У многих людей с тромбофилией не формируются тромбы.
Однако, если возникает тромб, появляются характерные симптомы. Тромбы могут образовываться в артериях и венах. Артерии кровеносные сосуды принимают кровь от сердца к органам и тканям тела. Венами являются кровеносные сосуды, приносящие кровь обратно к сердцу, от других частей тела.
Тромб в вене является наиболее распространенной проблемой при тромбофилии. Это состояние называется венозным тромбозом.
Возможные симптомы:
1. Боль и отек ног. Эти симптомы возникают при тромбозе глубоких вен.
2. Тромб может добраться до сердца и легких, что приводит к легочной эмболии. Возможные симптомы включают в себя боли в груди, боли при глубоком вдохе, одышку или, реже, коллапс.
3. Некоторые виды тромбофилии могут вызвать кровяной сгусток в необычном месте, например, в головном мозге, кишечнике или печени. Это может вызвать симптомы боли живот, цефалгии. Тромбоз в венах печени называется синдромом Бадда-Киари.
Тромб в артерии может наблюдаться при некоторых типах тромбофилии. Это состояние называется артериальным тромбозом. В зависимости от пораженной артерии тромб может вызвать инсульт, сердечный приступ или проблемы с плацентой во время беременности. Таким образом, возможные симптомы артериальных тромбозов из-за тромбофилии являются:
1. Инсульт в сравнительно молодом возрасте.
2. Повторные выкидыши.
3. Осложнения беременности: преэклампсия, снижение роста плода или, реже, внутриутробная гибель плода.
Тромбоцитоз.
Диагностика
Тромбофилию можно заподозрить, если кровный родственник страдал тромбозом в молодом возрасте (до 40 лет), или, если развивается тромбоз, который не стал неожиданностью, учитывая возраст и общее состояние здоровья пациента.
Тромбофилия диагностируется по анализам крови.
Обследование проводится через несколько недель или месяцев после эпизода тромбоза глубоких вен или легочной эмболии, так как наличие этой патологии может повлиять на результаты. Обычно необходим перерыв от приема антикоагулянтов в течение 4-6 недель. Тест на тромбофилию должен быть отложен на срок 8 недель после родов, так как результаты во время беременности могут быть недостоверны.
Для теста берется образец крови, анализируются части процесса свертывания. Как правило, испытания проводятся в два этапа. Первый этап предполагает оценку основных показателей. Если на первой этапе обнаруживается патология, проводится второй этап, который предполагает более тщательное исследование.
Таким образом, отрицательные тесты не исключают возможности того, что у вас есть унаследованных увеличить риск возникновения тромбов.
Тестирование на тромбофилию показано в следующих ситуациях:
-в случае венозного тромбоза или легочной эмболии в возрасте до 40 лет;
- приповторных эпизодах венозного тромбоза или легочной эмболии, или тромбофлебита (воспаление вен);
- при тромбозах в нетипичных местах (например, органы брюшной полости или мозг);
- необъяснимые тромбозы у новорожденных;
- у младенцев и детей с редким состоянием, которое называется пурпурой Fulminans;
- при некрозе кожи за счет лекарств, таких как варфарин;
- если у пациента есть родственники с определенными типами высокого риска тромбофилии, например, дефицит белков С и S.
- при тромбозах у беременной женщины;
- при наличии семейного анамнеза венозного тромбоза, по крайней мере, у двух родственников;
- при других заболеваниях: при повторном выкидыше или смерти плода, идиопатической тромбоцитопенической пурпуре (ИТП), системной красной волчанке (СКВ).
Лечение
На первом этапе для пациента и врача, важно определить риск образования тромбов. Этот риск зависит от сочетания факторов, таких как:
1. Какой тип тромбофилии имеется у пациента (некоторые из них имеют более высокий риск тромбообразования, чем другие).
2. Возраст, вес, образ жизни и другие заболевания у пациента.
3. Настоящая беременность или недавние роды.
4. Образование тромбов в анамнезе.
5. Наследственный анамнез по тромбообразованию.
Возможными методами лечения тромбофилии являются:
1. Низкие дозы аспирина.
Низкие дозы аспирина подавляют действие тромбоцитов, таким образом, могут помочь предотвратить образование тромбов. Это может также помочь предотвратить выкидыш или осложнения беременности при некоторых видах тромбофилии.
2. Лечение антикоагулянтами.
Антикоагулянтную терапию часто называют разжижением крови. Однако, этот метод лечения на самом деле не разжижает кровь. Он изменяет определенные химические вещества в крови, чтобы замедлить процесс свертывания. Антикоагулянты не растворяет тромб. Антикоагулянты могут значительно уменьшить вероятность тромбообразования. Эти препараты обычно используются для лечения венозных тромбозов и легочной эмболии.
При тромбофилии антикоагулянт может быть рекомендован, если:
- при наличии тромба, чтобы предотвратить еще один;
- при высоком риске образования тромба;
- в случае беременности, в течение 6 недель после родов, или в случае вынужденного неподвижного образа жизнив течение длительного периода.
Есть два основных типа антикоагулянта: гепарин и варфарин. Гепарин применяется в виде инъекций один или два раза в день. Варфарин принимается в виде таблеток один раз в день.
Варфарин является обычным антикоагулянтом. Тем не менее, период, когда варфарин начинает проявлять свои антикоагулянтные свойсвтва, может занять до нескольких дней. Таким образом, инъекции гепарина (часто даются только подкожно) используются наряду с варфарином в первые несколько дней (обычно 5 дней) для немедленного эффекта, если у пациента уже образовался. При отсутствии тромба прием варфарина не сопровождают инъекциями гепарина.
Цель терапии состоит в том, чтобы подобратьдозу варфарина так, кровь не сворачивалась легко, или, наоборот, слишком долго, что может вызвать проблемы с кровотечением. Пациенту необходимо проводить регулярные анализы крови, в первую очередь, МНО, в то время как он принимает варфарин. Дозу устанавливают индивидуально в зависимости от результатов анализа крови. МНО кровиизмеряет способность свертывания крови.
Гепарин является инъекционным антикоагулянтом.
Гепарин с низкой молекулярной массой вводится в кожу на нижней части живота. Различные дозы используются для профилактики и лечения существующих сгустков крови.
Лечение тромбофилии во время беременности.
Лечение тромбофилии может быть различным в период беременности, потому что:
1. Некоторым женщинам с определенным типом тромбофилии рекомендуется принимать низкие дозы аспирина во время беременности, чтобы предотвратить выкидыш или осложнения беременности.
2. Сама беременность увеличивает риск венозного тромбоза — это относится ко всей беременности и особенно к периоду до 6 недель после родов. Таким образом, пациентке может быть рекомендовано лечение антикоагулянтами во время беременности или после родов. Это будет зависеть от типа тромбофилии.
3. При приеме варфарина обычно рекомендуется перевод на гепарин. Это связано с тем, что гепарин более безопасен для плода (имеется значительная вероятность того, что варфарин может вызвать аномалии развития плода). Как гепарин, и варфарин являются безопасными для грудного вскармливания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Ангиогемофилия.
Названия
Болезнь Виллебранда.
Болезнь Виллебранда
Синонимы диагноза
Ангиогемофилия.
Описание
Болезнь Виллебранда — наследственное заболевание крови, характеризующееся возникновением эпизодических спонтанных кровотечений, которые схожи с кровотечениями при гемофилии. Заболевание наследуется по принципу аутосомного доминирования.
Впервые данное заболевание было изучено в 1926 г. Ученым Виллебрандом, который на Аландских островах описал семью со своеобразным аутосомно-доминантно наследуемым геморрагическим диатезом, сходным как с тромбоцитовазопатией, так и с гемофилией. Было отмечено, что члены данной семьи страдают классической формой болезни, принадлежащей к I типу. Подтверждено доминантное наследование с разной проявляемостью патологического гена. Этим болезнь Виллебранда отличается от гемофилии, которая жестко наследуется и при которой у всех болеющих членов семьи в разных поколениях отмечается одна и та же выраженность дефицита фактора VIII.
По распространенности среди всех наследственных геморрагических диатезов болезнь Виллебранда занимает 3-е место после тромбоцитопатий и гемофилии А.

Болезнь Виллебранда
Симптомы
Выраженность геморрагического синдрома при болезни Виллебранда варьирует от весьма легких форм с редко наблюдающимися носовыми кровотечениями и небольшими кровоизлияниями в кожу до крайне тяжелых вариантов с очень частыми, длительными и обильными кровотечениями самой разнообразной локализации, формированием гематом и больших кровоизлияний в мягких тканях и во внутренних органах. Иногда возникают кровоизлияния в суставы.
Геморрагический синдром при I типе намного тяжелее, чем при IIА и IIB типах болезни.
Следует отметить, что интенсивность кровотечений самой различной локализации (желудочно-кишечных, маточных, носовых) зачастую не соответствует нарушению коагуляциоиного и сосудисто-тромбоцитарного гемостазов.
В частности, на фоне умеренных нарушений в этих звеньях гемостаза упорно повторяются катастрофические кровотечения какой-либо одной локализации. В подобных случаях следует думать о каких-то дополнительных местных сосудистых или стромальных дисплазиях, провоцирующих кровотечения. Для их выявления необходимо тщательное дополнительное исследование слизистых оболочек носа, зева и глотки, ротовой полости, желудка и кишечника (риноскопия, ларингоскопия, фибродуоденогастроскопия, колоноскопия). На слизистых оболочках нередко обнаруживаются сосудистые образования в виде поверхностно расположенных расширенных и извитых сосудов диаметром 1-2 мм, легко дающих обильные, трудно останавливаемые кровотечения.
Известно, что такие сосудистые образования, чаще — артериовенозные соустья, служат причиной повторяющихся желудочно-кишечных кровотечений. Данные соустья наиболее опасны при болезни Виллебранда, когда нарушены основные механизмы купирования кровотечений.
Следует отметить, что сочетание болезни Виллебранда с ангиодисплазиями и другими дефектами соединительной ткани нельзя считать случайным. У больных с этим заболеванием часто выявляется пролабирование створок митрального и других клапанов сердца, ошибочно диагностируемое без эхокардиографии как ревматический митральный порок сердца.
В таком же свете следует рассматривать сочетания болезни Виллебранда с гиперэластозом кожи, слабостью связочного аппарата (частые и привычные вывихи, разболтанность суставов, реже — синдром Марфана).
Интенсивность кровотечения имеет прямую зависимость от уровня фактора VIII в плазме, что следует учитывать как при травмах, так и при хирургических вмешательствах.
При постановке диагноза заболевания Виллебранда основываются на совокупности следующих признаков: аутосомно-доминантном наследовании заболевания, кровоточивости, значительном удлинении времени кровотечения.
К основным диагностическим признакам добавляется ряд важных функциональных характеристик, облегчающих распознавание редуцированных вариантов болезни Виллебранда.
При болезни Виллебранда выявляется постепенное, а не немедленное нарастание активности фактора VIII в плазме больных после трансфузии антигемофильной плазмы.
Коррекционный эффект трансфузии намного превосходит количество вводимого фактора VIII.
Примечательна значительно большая, чем при гемофилии, продолжительность эффекта однократного переливания — около 36 ч, что характеризуется большей продолжительностью жизни в циркуляции реципиента фактора VIII.
Наиболее информативно количественное определение фактора Виллебранда в плазме больного.
Перечисленные диагностические признаки позволяют в большинстве случаев четко аргументировать диагноз болезни Виллебранда, определять ее тяжесть и форму.
Капилляроскопические изменения (неравномерность и закрученность петель капилляров, их булавовидные расширения) в диагностике болезни Виллебранда не используют, поскольку они выявляются менее чем у половины больных и далеко не патогномоничны, однако совместно с этим они весьма демонстративны и способствуют правильной диагностике.
Аутосомно-рецессивная форма болезни Виллебранда является самостоятельным заболеванием. У гетерозигот заболевание протекает совсем или почти бессимптомно, тогда как у гомозигот наблюдается крайне тяжелая кровоточивость при почти полном отсутствии фактора VIII в плазме. Однако поражение суставов и других частей опорно-двигательного аппарата, несмотря на такой значительный дефицит фактора VIII, все же гораздо легче, чем при гемофилии.
Кровохарканье.
Причины
В основе патогенетических механизмов болезни Виллебранда лежит нарушение синтеза основного крупномолекулярного компонента фактора VIII, называемого также фактором Виллебранда.
По вышеперечисленным характеристикам различают «классический» тип болезни Виллебранда (тип I), при котором имеется более или менее выраженный парез синтеза рассматриваемого фактора с конкордантным снижением в плазме всех его компонентов и соответствующим отсутствием или уменьшением содержания в сосудистом эндотелии.
От этого типа отличаются вариантные формы болезни (тип II), при которых имеются качественные аномалии мультимерной структуры и свойств компонентов фактора VIII.
Болезнь по доминированию дефицита компонентов фактора VIII причисляется к плазменным дефектам гемостаза. При более углубленном рассмотрении с неменьшим правом ее можно отнести к первично-сосудистым заболеваниям, поскольку в основе болезни лежит ослабление или извращение синтеза фактора Виллебранда в эндотелии кровеносных сосудов — единственном месте его образования в организме.
Старое название болезни «ангиогемофилия» весьма близко к правильному пониманию ее сути, хотя в настоящее время редко употребляется.
Лечение
Наиболее важным патогенетическим моментом в терапии, способствующим нормализации (зачастую только временной) всех нарушенных гемостатических функций, является трансфузионная терапия – введение гемопрепаратов, содержащих комплекс фактора VIII, в том числе фактор Виллебранда.
С этой целью чаще всего используют антигемофильную плазму и криопреципитат.
Кроме того, под влиянием введенного извне фактора Виллебранда повышается собственная продукция фактора VIII, поэтому заместительная терапия болезни Виллебранда требует значительно более редких трансфузий и меньших доз гемопрепаратов, чем лечение гемофилии А. Однократные переливания антигемофильной плазмы или криопреципитата повышают к концу первых суток уровень фактора VIII почти до 100%, после чего его концентрация выше 50% поддерживается самостоятельно в течение 36 Правда, концентрация самого фактора Виллебранда снижается раньше, в силу чего тромбоцитарно-сосудистый гемостаз вновь нарушается при еще высоком уровне VIIIk в плазме. Этим объясняется то, что при болезни Виллебранда трансфузионная терапия более стойко и надежно поддерживает уровень фактора VIII и предупреждает послеоперационные кровотечения, чем купирует микроциркуляторные кровотечения (маточные и носовые). В связи с этим наиболее целесообразно введение гемопрепаратов (антигемофильной плазмы, криопреципитата) не реже 1 раза в 2 дня и в разовой дозе не меньше 15 ЕД/кг.
Коррекция развивается постепенно, поэтому перед хирургическими вмешательствами трансфузии начинают за 2-4 дня до операции, а при родах – в самом начале родовой деятельности.
Показанием к заместительной терапии служат обильные и длительные кровотечения любой локализации, хотя при маточных кровотечениях такое лечение не всегда эффективно.
Переливания тромбоцитной массы при болезни Виллебранда неэффективны, поскольку дисфункция тромбоцитов при этой болезни вторична. По этой же причине при болезни Виллебранда оказались малоэффективными и многие фармакологические препараты, применяющиеся при тромбоцитопатиях, — АТФ, соли магния, серотонин и.
Принципиально новым является использование в лечении болезни Виллебранда аргинин-терминального синтетического аналога вазопрессина.
При легких и среднетяжелых заболеваниях доказана эффективность аминокапроновой кислоты в дозах до 0,2 г/(кг/сут), которая применяется при всех кровотечениях микроциркуляторного типа, в том числе при маточных кровотечениях с первого дня менструального цикла до окончания менструации.
Следует избегать совместного применения аминокапроновой кислоты, противозачаточных препаратов и криопреципитата, так как такое лечение может осложниться диссеминированным внутрисосудистым свертыванием крови или тромбозами. Носовые кровотечения купируют так же, как при гемофилии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
