Гепатобластома код по мкб 10
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Гепатобластома.

Гепатобластома
Описание
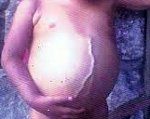
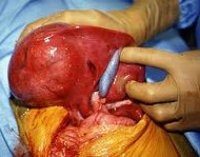
Гепатобластома (Gepatoblastoma) — злокачественная опухоль печени, которая развивается из эмбрионально плюрипотентной закладки. Чаще встречается у грудных детей. Опухоль обычно представлена узлом беловато-желтого цвета, который прорастает ткань печени.
Гепатобластома встречается у детей до 3-летнего возраста. Она одна из наиболее выявляемых опухолей в грудном возрасте. После 5 лет эта форма опухоли печени выявляется очень редко. Средний возраст обнаружения гепатоцеллюлярного рака составляет 12 лет.
Причины
Из факторов риска, повышающих вероятность возникновения гепатобластомы, следует отметить врожденные пороки развития, цирроз печени, полипоз толстого кишечника, глистные инвазии, вирусный гепатит В, обменные нарушения, афлатоксины, нитрозамины и некоторые другие.
Гепатобластома
Патогенез
Микроскопически выделяют два типа гепатобластомы:
1. Эпителиальный, состоящий только из эпителиальных клеток;
2. Смешанный, эпителиально-мезенхимальный тип.
В эпителиальном типе обнаруживают два вида клеток: первый вид — фетальные, очень мелкие (по сравнению с нормальными) гепатоциты с относительно крупным ядром и различным числом митозов.
Трабекулы расположены неправильно, густыми рядами, по две молодые (как в фетальной печени) клетки в каждом. Встречаются и вакуолизированные клетки, заполненные липидами и гликогеном. Иногда выявляют очаги гемопоэза (каких нет в нормальной паренхиме).
Второй вид клеток — эмбриональные, мелкие, продолговатые и темные, расположенные на подобие розеток. Никогда не обнаруживается ни очагов гемопоэза, ни вакуолизации, ни липидов и гликогена.
Мелкоклеточный недифференцированный компонент состоит из лимфоцитоподобных округлых или овальных клеток с высокой митотической активностью, экспреассирующих только цитокератины СК18 и СК19.
Смешанный тип гепатобластомы обычно представлен сочетанием фетального и/или эмбрионального видов дифференцировки гепатоцитов с производными мезенхимы (фиброзная, остеоидная, хондроидная ткань), которым свойственна иммуноэкспрессия виментина, нейронспецифической энолазы и S100-протеина. Такой вариант опухоли иногда обозначают как смешанный тин гепатобластомы без тератоидных структур. Реже наряду с перечисленными производными в новообразовании имеются островки поперечнополосатой мышечной ткани, многослойного плоского или слизеобразующего эпителия, а также меланинсодержашие клетки. Такие опухоли относят к смешанному типу гепатобластомы с тератоидными структурами.
Симптомы
Особых симптомов не существует. При пальпации живота обычно прощупывается опухолевая масса в правом подреберье или же новообразование выявляется в связи с увеличением размеров живота. К общим признакам относятся анорексия, потеря массы, недомогание, фебрильное состояние.
Лабораторные данные:анемия, лейкоцитоз с полинуклеозом и сдвигом влево, повышенная СОЭ, гипертромбоцитоз в связи с внутриопухолевым образованием тромбоцитов, повышенное содержание трансаминаз, лактатдегидрогеназы, щелочной фосфатазы и холестерола (10,3 — 15,5 ммоль/л или 400 — 600 мг%), наличие альфа-фетопротеина в 80% случаев.
Изменение аппетита. Изменение веса. Истощение. Лейкоцитоз. Ломота в мышцах. Нарушение терморегуляции. Недомогание. Отсутствие аппетита. Потеря веса. Рвота. Слабость. Тошнота. Тромбоцитоз.
Диагностика
Обычно к моменту выяснения диагноза размеры опухоли большие, но метастазов еще нет. Ранний диагноз злокачественных новообразований всегда составляет затруднения ввиду продолжительного бессимптомного течения.
Сцинтиграфия и эхография позволяют определить топографию болезни. Печеночная биопсия связана с угрозой возникновения геморрагии. Рекомендуют раннюю пробную лапаротомию и, по мере возможности, резекцию. Гипертромбоцитоз является указанием на злокачественность. Наличие альфа-фетопротеина помогает выяснению диагноза.
Биопсия (взятие кусочка опухоли для микроскопического изучения) при помощи пункции или во время операции выполняется в тех случаях, когда данные проведенного всестороннего обследования сомнительны.
Рентгенография грудной клетки дает возможность обнаружить метастатическое поражение легочной ткани, которое встречается в 20% случаев на момент диагностики основной опухоли.
Рентгенография брюшной полости позволяет выявить кальцификаты (обызвествления) в опухолях печени и исключить другие опухолевые заболевания, например, метастазы нейробластомы.
Ультразвуковое исследование (УЗИ) помогает подтвердить происхождение опухоли из печени, уточнить ее расположение и распространение в органе, выявить поражение печеночных сосудов.
Компьютерная томография (КТ) с контрастированием, магнитно-резонансная томография (МРТ), радиоизотопное сканирование печени, ангиография (контрастное исследование сосудов) применяются для получения дополнительной информации, необходимой при планировании объема операции.
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с опухолью Вильмса, нейробластомой надпочечника, нейробластомой с метастазами в печень, псевдокистой поджелудочной железы, кистоподобным расширением желчного протока и другими опухолями в брюшной полости.
Лечение
Лечение хирургическое: резекция печени вместе с опухолью, химиотерапия или пересадка.
Что происходит после окончания лечения?.
После завершения всей программы лечения больные должны находиться под постоянным наблюдением врачей и проходить обследование (рентгенография грудной клетки, УЗИ, КТ, МРТ).
Важным методом исследования является определение уровня АФП, на основании которого можно судить об эффективности лечения и возникновении рецидива (возврата) болезни.
Прогноз
Прогноз при радикальном удалении гепатобластомы благоприятный — 60% больных выздоравливают. Прогноз при гепатоцеллюлярном раке хуже — выздоравливают лишь 10 — 12% детей. При левосторонней гемигепатэктомии исход лучше, чем при правосторонней. Метастазы выявляются в легких, реже в мозге, костях.
Профилактика
Ввиду того, что гепатобластома имеет черты семейной отягощенности (хотя и редко), риск возникновения заболевания среди младших братьев и сестер более высокий, в связи с чем их следует взять на учет и подвергать периодическому контролю (клинический осмотр и лабораторные исследования, в частности на содержание альфа-фетопротеина).
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: C22.2
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C15-C26 Злокачественные новообразования органов пищеварения / C22 Злокачественное новообразование печени и внутрипеченочных желчных протоков
Определение и общие сведения[править]
Гепатобластома
Первичные опухоли печени составляют 1-2% всех злокачественных новообразований детского возраста. Среди злокачественных опухолей чаще всего встречаются гепатобластома и гепатоцеллюлярная карцинома.
Гепатобластома является злокачественной опухолью печени и является наиболее распространенным раком печени у детей. Гепатобластома характеризуется анорексией, потерей веса и увеличенным животом. Гепатобластома чаще встречается у пациентов с семейным аденоматозным полипозом и может возникать у пациентов с другими ранее существующими заболеваениями печени. Около 5% случаев гепатобластомы связаны с генетическими факторами, особенно с синдромами гигантизма, например синдром Беквита-Видеманна или гемигипертрофия.
Гепатобластома составляет около 1% всех педиатрических опухолей и 2/3 первичных опухолей печени у детей. Заболеваемость в Европе оценивается порядка 1/5 000 000. Наблюдалось небольшое мужское преобладание (1,5:1 к 2:1).
Этиология и патогенез[править]
Известно несколько врождённых аномалий, при которых отмечено повышение риска возникновения опухолей печени: гемигипертрофия, врождённая агенезия почек или надпочечников, синдром Видеманна-Беквита (органомегалия, омфалоцеле, макроглоссия, гемигипертрофия), меккелев дивертикул. Определённую роль в этиологии играют факторы окружающей среды, что подтверждается наличием географических областей с более высокой частотой опухолей печени (Африка, Япония, Тайвань).
Гистологически выделяют эпителиальный и смешанный (эпителиально-мезенхимальный) тип гепатобластомы, гепатоцеллюлярную и фиброламеллярную карциному. Некоторые исследователи рассматривают последнюю как гистологический вариант гепатоцеллюлярной карциномы с более благоприятным прогнозом. Общая выживаемость при гепатобластоме составляет 75%, в то время как при гепатоцеллюлярной карциноме не превышает 25%. Гепатобластома чаще представлена одним опухолевым очагом, гепатоцеллюлярная карцинома развивается мультифокально, что крайне затрудняет радикальное хирургическое иссечение. Опухоли чаще обнаруживают в правой доле печени.
Клинические проявления[править]
Гепатобластому чаще наблюдают у детей младшего возраста: большинство случаев приходится на возрастную группу до 3 лет. Гепатоцеллюлярная карцинома чаще встречается в возрасте старше 5 лет. Пальпируемое образование
в брюшной полости — наиболее частый симптом опухоли печени (80% случаев гепатобластомы, 60% — гепатоцеллюлярного рака). Снижение аппетита вплоть до анорексии и потерю массы тела наблюдают одинаково часто при обоих видах опухоли — в 20% случаев. Желтуха более характерна для гепатоцеллюлярной карциномы (25%), чем для гепатобластомы (5%). Рвота, понос, кишечная непроходимость возникают менее чем у 10% больных. Лихорадку при опухолях печени наблюдают редко.
Гепатобластома: Диагностика[править]
Лабораторная диагностика
Важный маркёр опухолей печени — альфа-фетопротеин. Его концентрация в сыворотке крови зависит от возраста. Повышение её отмечено у большинства больных (при гепатобластоме концентрация АФП в сыворотке крови обычно превышает 500 нг/мл). Отсутствие повышения концентрации АФП при доказанной гепатобластоме — неблагоприятный прогностический признак, наблюдаемый при мелкоклеточном (анапластическом) варианте опухоли, крайне плохо поддающемся лечению. Для контроля эффективности лечения данный маркёр определяют в динамике. В ходе лечения концентрация АФП снижается параллельно регрессии опухоли. Сохранение концентрации АФП на высоком уровне также прогностически неблагоприятно. В ряде случаев гепатобластома может секретировать β-хорионический гонадотропин (β-ХГТ), однако его концентрация не отражает течения заболевания. Определение β-ХГТ рекомендовано детям с признаками раннего полового созревания.
Инструментальные исследования
В ходе диагностики необходимо ответить на ряд вопросов:
— какова распространённость опухолевого процесса;
— в каком объёме возможно произвести хирургическое иссечение опухоли;
— есть ли внепечёночные опухолевые очаги.
Ответы на данные вопросы дают визуализирующие методы исследования. Проводят ультразвуковое исследование и КТ органов брюшной полости и забрюшинного пространства, рентгенографию и КТ грудной клетки, радиоизотопное исследование печени, селезёнки и костей. Выполняют морфологическое исследование костного мозга. Уточняющий метод диагностики — ангиография печени, которая может помочь в определении объёма хирургического вмешательства.
Всем пациентам проводят оценку печёночных функций (определение активности трансаминаз, концентрации маркёров холестаза, определение показателей белоксинтетической функции, параметров свёртываемости крови). Кровь исследуют на маркёры вирусных гепатитов (в первую очередь B и C).
Дифференциальный диагноз[править]
Гепатобластома: Лечение[править]
Хирургическое удаление опухоли печени — неотъемлемая часть эффективного лечения. Помимо резекции самой опухоли, эффективно хирургическое иссечение единичных метастатических очагов в лёгких и головном мозге.
Классификация
Классификация по стадиям учитывает остаточный объём опухоли после хирургического иссечения.
• Стадия I. Полностью удалённая опухоль при отсутствии метастазов.
• Стадия II. Микроскопически не полностью удалённая опухоль, отсутствие метастазов; разрыв опухоли во время операции.
• Стадия III. Макроскопически не полностью удалённая опухоль или вовлечение регионарных лимфатических узлов; отсутствие метастазов.
• Стадия IV. Наличие отдалённых метастазов.
Предоперационная химиотерапия может привести к уменьшению размеров опухоли, что способствует более полному её иссечению. Кроме того, химиотерапия снижает риск интраоперационных осложнений. Адъювантную химиотерапию при гепатобластоме проводят после полного иссечения опухоли в объёме четырёх курсов с использованием цисплатина, винкристина и доксорубицина. При полностью удалённой гепатоцеллюлярной карциноме рекомендации носят общий характер — проведение повторных курсов химиотерапии цисплатином и доксорубицином. Есть сообщения об успешном использовании химиотерапии при наличии метастатических очагов в лёгких. Химиотерапию можно применять и с паллиативной целью. Гепатобластома более чувствительна к химиотерапии, чем гепатоцеллюлярная карцинома.
Наиболее часто используют схемы химиотерапии, включающие доксорубицин, цисплатин, винкристин и фторурацил. В III-IV стадиях и при неполной резекции опухоли возможно использование высокодозного цисплатина в сочетании с этопозидом. Альтернативная терапия в этих случаях — хемоэмболизация опухоли через печёночную артерию или ортотопическая трансплантация печени.
Роль лучевой терапии ограничена случаями неполного удаления опухоли. Как правило, эффективная доза облучения превышает лучевую толерантность печёночной ткани. Облучение, проведённое непосредственно после операции, значительно замедляет регенераторные процессы в печени.
Трансплантация печени — высокоэффективный метод лечения опухолей.
В настоящее время 5-летняя посттрансплантационная выживаемость при гепатобластоме составляет более 80%, а при гепатоцеллюлярной карциноме — около 65%. К факторам риска развития рецидива в посттрансплантационный период относят размер опухоли, вовлечение лимфатических узлов, наличие отдалённых метастазов, прорастание опухоли в сосуды, мужской пол. При наследственной тирозинемии и семейном холестатическом циррозе трансплантацию печени следует проводить в максимально ранние сроки до развития тяжёлых органных нарушений и возникновения опухоли.
Лечение рецидивов гепатобластомы успешно при условии их радикального удаления. Вопрос о тактике лечения зависит от многих факторов и решается индивидуально. При рецидиве гепатоцеллюлярного рака прогноз крайне неблагоприятный.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз при опухолях печени определяется радикальностью хирургического лечения и гистологическим вариантом.
Общая 2-летняя выживаемость при I-II стадиях гепатобластомы составляет 90%, при III стадии — 60%, при IV стадии — 20%. Прогноз гепатоцеллюлярной карциномы III-IV стадиях крайне неблагоприятный.
К благоприятным гистологически вариантам опухолей печени относят гепатобластому с фетальной гистологической структурой и фиброламеллярную карциному; к неблагоприятным — гепатобластому с эмбриональной гистологической структурой и гепатоцеллюлярную карциному.
Источники (ссылки)[править]
Педиатрия [Электронный ресурс] / Под ред. А.А. Баранова — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410851.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Доксорубицин
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
C22,2 Гепатобластома.

C22.2 Гепатобластома
Описание
Гепатобластома (Gepatoblastoma) — злокачественная опухоль печени, которая развивается из эмбрионально плюрипотентной закладки. Чаще встречается у грудных детей. Опухоль обычно представлена узлом беловато-желтого цвета, который прорастает ткань печени.
Гепатобластома встречается у детей до 3-летнего возраста. Она одна из наиболее выявляемых опухолей в грудном возрасте. После 5 лет эта форма опухоли печени выявляется очень редко. Средний возраст обнаружения гепатоцеллюлярного рака составляет 12 лет.
Причины
Из факторов риска, повышающих вероятность возникновения гепатобластомы, следует отметить врожденные пороки развития, цирроз печени, полипоз толстого кишечника, глистные инвазии, вирусный гепатит В, обменные нарушения, афлатоксины, нитрозамины и некоторые другие.

C22.2 Гепатобластома
Патогенез
Микроскопически выделяют два типа гепатобластомы:
1. Эпителиальный, состоящий только из эпителиальных клеток;
2. Смешанный, эпителиально-мезенхимальный тип.
В эпителиальном типе обнаруживают два вида клеток: первый вид — фетальные, очень мелкие (по сравнению с нормальными) гепатоциты с относительно крупным ядром и различным числом митозов.
Трабекулы расположены неправильно, густыми рядами, по две молодые (как в фетальной печени) клетки в каждом. Встречаются и вакуолизированные клетки, заполненные липидами и гликогеном. Иногда выявляют очаги гемопоэза (каких нет в нормальной паренхиме).
Второй вид клеток — эмбриональные, мелкие, продолговатые и темные, расположенные на подобие розеток. Никогда не обнаруживается ни очагов гемопоэза, ни вакуолизации, ни липидов и гликогена.
Мелкоклеточный недифференцированный компонент состоит из лимфоцитоподобных округлых или овальных клеток с высокой митотической активностью, экспреассирующих только цитокератины СК18 и СК19.
Смешанный тип гепатобластомы обычно представлен сочетанием фетального и/или эмбрионального видов дифференцировки гепатоцитов с производными мезенхимы (фиброзная, остеоидная, хондроидная ткань), которым свойственна иммуноэкспрессия виментина, нейронспецифической энолазы и S100-протеина. Такой вариант опухоли иногда обозначают как смешанный тин гепатобластомы без тератоидных структур. Реже наряду с перечисленными производными в новообразовании имеются островки поперечнополосатой мышечной ткани, многослойного плоского или слизеобразующего эпителия, а также меланинсодержашие клетки. Такие опухоли относят к смешанному типу гепатобластомы с тератоидными структурами.
Симптомы
Особых симптомов не существует. При пальпации живота обычно прощупывается опухолевая масса в правом подреберье или же новообразование выявляется в связи с увеличением размеров живота. К общим признакам относятся анорексия, потеря массы, недомогание, фебрильное состояние.
Лабораторные данные:анемия, лейкоцитоз с полинуклеозом и сдвигом влево, повышенная СОЭ, гипертромбоцитоз в связи с внутриопухолевым образованием тромбоцитов, повышенное содержание трансаминаз, лактатдегидрогеназы, щелочной фосфатазы и холестерола (10,3 — 15,5 ммоль/л или 400 — 600 мг%), наличие альфа-фетопротеина в 80% случаев.
Диагностика
Обычно к моменту выяснения диагноза размеры опухоли большие, но метастазов еще нет. Ранний диагноз злокачественных новообразований всегда составляет затруднения ввиду продолжительного бессимптомного течения.
Сцинтиграфия и эхография позволяют определить топографию болезни. Печеночная биопсия связана с угрозой возникновения геморрагии. Рекомендуют раннюю пробную лапаротомию и, по мере возможности, резекцию. Гипертромбоцитоз является указанием на злокачественность. Наличие альфа-фетопротеина помогает выяснению диагноза.
Биопсия (взятие кусочка опухоли для микроскопического изучения) при помощи пункции или во время операции выполняется в тех случаях, когда данные проведенного всестороннего обследования сомнительны.
Рентгенография грудной клетки дает возможность обнаружить метастатическое поражение легочной ткани, которое встречается в 20% случаев на момент диагностики основной опухоли.
Рентгенография брюшной полости позволяет выявить кальцификаты (обызвествления) в опухолях печени и исключить другие опухолевые заболевания, например, метастазы нейробластомы.
Ультразвуковое исследование (УЗИ) помогает подтвердить происхождение опухоли из печени, уточнить ее расположение и распространение в органе, выявить поражение печеночных сосудов.
Компьютерная томография (КТ) с контрастированием, магнитно-резонансная томография (МРТ), радиоизотопное сканирование печени, ангиография (контрастное исследование сосудов) применяются для получения дополнительной информации, необходимой при планировании объема операции.
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с опухолью Вильмса, нейробластомой надпочечника, нейробластомой с метастазами в печень, псевдокистой поджелудочной железы, кистоподобным расширением желчного протока и другими опухолями в брюшной полости.
Лечение
Лечение хирургическое: резекция печени вместе с опухолью, химиотерапия или пересадка.
Что происходит после окончания лечения?.
После завершения всей программы лечения больные должны находиться под постоянным наблюдением врачей и проходить обследование (рентгенография грудной клетки, УЗИ, КТ, МРТ).
Важным методом исследования является определение уровня АФП, на основании которого можно судить об эффективности лечения и возникновении рецидива (возврата) болезни.
Прогноз
Прогноз при радикальном удалении гепатобластомы благоприятный — 60% больных выздоравливают. Прогноз при гепатоцеллюлярном раке хуже — выздоравливают лишь 10 — 12% детей. При левосторонней гемигепатэктомии исход лучше, чем при правосторонней. Метастазы выявляются в легких, реже в мозге, костях.
Профилактика
Ввиду того, что гепатобластома имеет черты семейной отягощенности (хотя и редко), риск возникновения заболевания среди младших братьев и сестер более высокий, в связи с чем их следует взять на учет и подвергать периодическому контролю (клинический осмотр и лабораторные исследования, в частности на содержание альфа-фетопротеина).
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
