Геморрагический синдром при хроническом лейкозе
Острый лейкоз — клональное (онкологическое) заболевание, первично возникающее в костном мозге в результате мутации стволовой клетки крови. Следствием мутации является потеря потомками мутировавшей клетки способности к дифференцировке до зрелых клеток крови. Морфологический субстрат острыx лейкозов — бластные клетки.
Как и для большинства других опухолевых заболеваний, для острых лейкозов невозможно выделить специфический этиологический фактор.
Острые лейкозы делятся на ряд видов, среди которых наибольшее значение имеют острый лимфобластный и острый миелобластный лейкозы.
Острый лейкоз никогда не переходит в хронический, а хронический никогда не обостряется. Таким образом, термины «острый» и «хронический» используются только из-за удобства; значение этих терминов в гематологии отличается от значения в других медицинских дисциплинах. Исключением является лишь хронический миелобластный лейкоз, острая или терминальная фаза которого характеризуется развитием бластного криза — появлением в крови и костном мозге 30-90 % бластных клеток, то есть развитием острого миелобластного (или лимфобластного) лейкоза.
Виды[править | править код]
- Острые миелобластные лейкозы (ОМЛ)
- Острый малодифференцированный лейкоз
- ОМЛ без созревания
- ОМЛ с созреванием
- Острый промиелобластный лейкоз
- Острый миеломонобластный лейкоз
- Острый монобластный лейкоз
- Острый эритромиелоз
- Острый мегакариобластный лейкоз
- Острые лимфобластные лейкозы (ОЛЛ)
- Пре-пре-B-ОЛЛ
- Пре-B-ОЛЛ
- B-ОЛЛ
- T-ОЛЛ
Эпидемиология[править | править код]
Ежегодно регистрируется 35 новых случаев острых лейкозов на 1 млн населения. Структура заболеваемости в значительной степени зависит от возраста. ОЛЛ чаще развивается в детском возрасте и после 40 лет. Частота ОМЛ одинакова во всех возрастных гpуппах. Мужчины и женщины болеют с одинаковой частотой.
Патогенез[править | править код]
В основе патогенеза острых лейкозов лежит мутация стволовой клетки крови, что влечёт за собой практически полную потерю потомками мутировавшей клетки способности к созреванию. Мутантный клон автономен от каких-либо регулирующих воздействий организма и довольно быстро вытесняет нормальные гемопоэтические клетки, замещая собой весь гемопоэз.
Степень злокачественности опухолевых клеток при острых лейкозах с течением времени возрастает (как и для других групп опухолей, для острых лейкозов правомочен закон опухолевой прогрессии). Поскольку опухолевые клетки при острых лейкозах в большинстве вариантов изначально имеют выраженный дефект созревания, то большая злокачественность часто проявляется возникновением экстрамедуллярных очагов кроветворения, увеличением пролиферативной активности, развитием резистентности к проводимой терапии.
Следствием мутации стволовой клетки является развитие в костном мозге клона клеток, утративших способность к созреванию. Неопластический клон вытесняет нормальные гемопоэтические клетки, что приводит к развитию дефицита зрелых клеток в периферической крови. Снижение количества или полное отсутствие зрелых клеток периферической крови обусловливает выпадение соответствующих функций периферической крови, что влечёт за собой развитие клинических симптомов заболевания.
англ. ¶
Морфология[править | править код]
Различные формы острого лейкоза имеют стереотипные морфологические проявления: лейкозная инфильтрация костного мозга в виде очаговых и диффузных инфильтратов из клеток с крупными светлыми ядрами, содержащими по нескольку ядрышек. Размеры и очертания ядер, а также ширина ободка плазмы могут варьировать. Бласты составляют 10-20 % мозговых клеток. Цитогенетическую принадлежность бластов, как правило, можно выявить только с помощью специальных методов исследования — цитохимических и иммуногистохимических. Применяются реакции на пероксидазу, окраска на липиды суданом чёрным, ШИК-реакция, гистоферментохимические акции на выявление неспецифической эстеразы, хлорацетатэстеразы, кислой фосфатазы. Иммуногистохимически возможно определение маркеров B-, T-лимфоцитов, клеток миелоидного и моноцитарного рядов..
В периферической крови и в костном мозге описывается феномен «лейкемического провала» («hiatus leucemicus»), развивающийся за счёт наличия только бластных и дифференцированных клеток и отсутствия промежуточных форм.
В костномозговой ткани происходят вытеснение нормальных клеток гемопоэза опухолевыми, истончение и резорбция ретикулярных волокон, нередко развивается миелофиброз. При цитостатической терапии происходит опустошение костного мозга с гибелью бластных форм, увеличивается число жировых клеток и разрастается соединительная ткань.
Лейкозные инфильтраты в виде диффузных или очаговых скоплений обнаруживаются в лимфатических узлах, селезёнке и печени. Это приводит к увеличению размеров этих органов. В печени характерно развитие жировой дистрофии. Возможна лейкозная инфильтрация слизистых оболочек полости рта и ткани миндалин.
Клинические проявления[править | править код]
Клинические проявления одинаковы для всех вариантов острых лейкозов и могут быть довольно полиморфными. Начало заболевания может быть внезапным или постепенным. Для них не существует характерного начала, каких-либо специфических клинических признаков. Только тщательный анализ клинической картины позволяет распознать скрывающееся под видом «банального» заболевания более серьёзное.
Характерна комбинация синдромов недостаточности костного мозга и признаков специфического поражения.
В связи с лейкозной инфильтрацией слизистых оболочек полости рта и ткани миндалин появляются некротический гингивит, тонзиллит (некротическая ангина). Иногда присоединяется вторичная инфекция и развивается сепсис, приводящий к смерти.
Тяжесть состояния больного может быть обусловлена выраженной интоксикацией, геморрагическим синдромом, дыхательной недостаточностью (вследствие сдавления дыхательных путей увеличенными внутригрудными лимфатическими узлами).
Использование активной цитостатической терапии повлияло на течение острых лейкозов, то есть привело к индуцированному лекарственному патоморфозу. В связи с этим в настоящее время выделяют следующие клинические стадии заболевания:
- первая атака,
- ремиссия (полная или неполная),
- рецидив (первый, повторный).
Недостаточность костного мозга[править | править код]
Она проявляется в виде инфекционных осложнений, ДВС-синдрома, геморрагического и анемического синдромов.
Развитие инфекционных осложнений происходит вследствие иммунодефицита, вызванного нарушением функции лейкоцитов. Чаще всего инфекционные осложнения имеют бактериальное происхождение, грибковые и вирусные инфекции встречаются реже. Могут развиться ангина, гингивит, стоматит, остеомиелиты челюстно-лицевой области, пневмония, бронхит, абсцессы, флегмоны, сепсис.
Геморрагический синдром при острых лейкозах обусловлен тромбоцитопенией, повреждением печени и стенок сосудов. Он проявляется геморрагическим диатезом петехиально-пятнистого типа. На коже и слизистых оболочках появляются «синячки» и петехии небольшого размера. Появление геморрагий легко провоцируется самыми незначительными воздействиями — трением одежды, легкими ушибами. Могут иметь место носовые кровотечения, кровотечения из десен, метроррагии, кровотечения из мочевыводящих путей. Геморрагический синдром может привести к весьма опасным осложнениям — кровоизлияниям в головной мозг и желудочно-кишечным кровотечениям.
Анемический синдром проявляется в виде бледности, одышки, учащённое сердцебиения, сонливости.
ДВС-синдром чаще имеет место при промиелоцитарном лейкозе.
Специфическое поражение[править | править код]
Отмечаются признаки интоксикации: снижение массы тела, лихорадка, слабость, потливость, снижение аппетита.
Может наблюдаться инфильтрация десен лейкозными клетками, при этом десны гиперплазированы, нависают над зубами, гиперемированы.
Пролиферативный синдром может проявляться увеличением размеров лимфатических узлов (лимфоаденопатия), селезёнки, печени. В ряде случаев на коже появляются лейкемиды — приподнимающиеся над поверхностью кожи образования мягкой или плотной консистенции. Цвет их может соответствовать цвету кожи или быть светло-коричневым, жёлтым, розовым.
Поражение ЦНС (нейролейкемия) возникает особенно часто при ОЛЛ и значительно ухудшает прогноз. Возникает метастазирование лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга. Клинически возможны проявления различной тяжести — от головной боли до тяжелых очаговых поражений.
Манифестация острого лейкоза может быть внезапной или стертой.
См. также[править | править код]
- Гемобластозы
- Лейкозы
- Острые лимфобластные лейкозы
- Острые миелобластные лейкозы
- Лейкозы
Литература[править | править код]
- Патологическая анатомия. Курс лекций. Под ред. В. В. Серова, М. А. Пальцева. — М.: Медицина, 1998
- Шулутко Б. И., Макаренко С. В. Стандарты диагностики и лечения внутренних болезней. 3-е изд. СПб.: «Элби-СПБ», 2005
Ссылки[править | править код]
Фонд больных лейкемией. Литература. Статьи. https://www.leukaemia.org.au/
Европейский банк доноров стволовых клеток. https://www.stefan-morsch-stiftung.com/
Описание лейкозов в Большой Медицинской Энциклопедии. https://www.neuronet.ru/bibliot/bme/des/des176.html
Гематологический Научный центр РАМН https://www.blood.ru/
Сайт поддержки больных лейкозом https://web.archive.org/web/20140715001917/https://onelife.guchua.com/
Источник
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке «Файлы работы» в формате PDF
Распространение острых лейкозов повсеместное, в различных странах среднегодовой показатель данным заболеванием находится в пределах от 1,8 до 4,3 на миллион жителей. У взрослого населения 80% случаев приходится на миелобластный вариант острых лейокозов, у детей до 90% — на острый лимфобластный лейкоз [4].
В конце ХХ века в России для лечения данного заболевания был принят протокол ALL-BFM-90, благодаря чему значительно изменился исход острых лейкозов, которые еще недавно считались абсолютно фатальными заболеваниями, но также предустановленное им лечение ведет к тяжелым последствиям – инфекционно-септическим, органотоксическим осложнениям [3,5,6]. В данный момент ремиссия достигает 93%.
Нельзя забывать таком опасном осложнении острых лейкозов – геморрагическом синдроме(ГС), который отрицательно сказывается на итоге лечения больных и не позволяет проводить лечение в полной мере.
Информация из литературных источников говорит о неполном и не вовремя начинающемся распознавании нарушений системы гемостаза и их корректировка у людей с острым лейкозом во время химиотерапии [1,5]. Возникновение геморрагического синдрома при острых лейкозах — сложный вопрос, так как имеет прямую связь с самим опухолевым процессом, лечением и осложнениями. Учитывая вышеизложенное, необходимо изучать воздействие нарушения системы гемостаза на развитие геморрагического синдрома у пациентов с острым лейкозом.
Геморрагический синдром — это важнейшее проявление острых лейкозов. Он вызван тромбоцитопенией (вытеснение костного мозга), повышением проницаемости стенки сосудов (тяжелая анемия – расстройство питания эндотелия и сосудистой стенки vasa vasorum; тромбоцитопения – расстройство питания сосудов со стороны эндотелия), дефицитом свертывающих факторов ( нарушение синтеза плазменных факторов свертывания крови из-за инфильтрации печени бластами).
Нарушения свертываемости при опухолевых заболеваниях системы крови обусловлены самой неоплазией [6]; механизмы часто обсуждаются в литературе. По мнению одних исследователей, ГС чаще всего бывает вызван развитием амегакариоцитарной тромбоцитопении по причине угнетения нормального кроветворения [7]. Другие авторы причиной ГС считают возможность бластных клеток выделять тканевой фактор и активированные факторы свертывания, а также раковые прокоагулянты, являющиеся прямыми активаторами факторами свертывания II и Х. Также лейкемические клетки, находящиеся в периферической крови, производят множество фибринолитических и антифибринолитических средств, которые приводят к повышенному свертыванию крови, понижение фибринолитической активности и возникновению продуктов фибринолиза [3, 8]. Существенную роль имеет выделение цитокинов и других метаболитов, вызывающих дефект эндотелия сосудов и усиливающих адгезию и агрегацию тромбоцитов [1,3]. Тромботические осложнения у лиц с острыми лейкозами соотносят в первую очередь с тем, что при гиперлейкоцитозе в остром периоде заболевания возникает агрегация лейкоцитов в микрососудистом русле, что приводит к ДВС-синдрому, который усугубляет лейкостаз и развивается полиорганная недостаточность [3].
Начальная стадия острого лейкоза с выраженными геморрагическими явлениями — наблюдается у 10% пациентов, проявляется различными профузным кровотечением (носовым, желудочно-кишечным, церебральным и др.)
В развернутой (второй) стадии острого лейкоза геморрагическому синдрому свойственны кожные геморрагии петехиально-пятнистого характера [8].
Проявления | Причины развития |
Полиморфная, полихромная сыпь (от петехий до экхимозов), локализованная несимметрично, включая слизистые оболочки. | При остром лимфоидном лейкозе вследствие уничтожения опухолевой массой эритроидного ростка. |
Кровотечения (по времени возникновения ранние). | При остром миелоидном лейкозе вследствие первичного поражения эритроидного ростка. |
При парентеральном введении препаратов появляются значительные по размерам кровоизлияния в местах инъекций. В последней стадии на месте данных кровоизлияний в стенке ЖКТ появляются язвенные и некротические изменения. Ярко проявляющийся геморрагический синдром зафиксирован при промиелоцитарном лейкозе.
Частота встречаемости данной формы лейкозов у взрослых — 3,7 % случаев, у детей промиелоцитарный лейкоз отмечается очень редко. Эта форма ярко демонстрирует геморрагический синдром, который зачастую является одним из первых симптомов промиелоцитарного лейкоза. У больных промиелоцитарным лейкозом появляются кровоизлияния на местах травм, эпистаксис, маточные кровотечения, кровоизлияния в жизненно важные органы. В развитии геморрагий немаловажную роль играют сами лейкозные клетки, которые содержат большое количество тромбопластина на своей поверхности и в цитоплазматических гранулах. При разрушении лейкозных клеток потенцируется развитие синдрома дессименированного внутрисосудистого свертывания крови из-за высвобождения фактора свёртывания крови III и лизосомальных протеаз вне клетки.
Геморрагический синдром зачастую отсутствует при остром лимфобластном лейкозе.
В 15-20% случаев геморрагический синдром является основным фактором, приводящим к гибели пациентов из-за массивных кровотечений и кровоизлияний, так самая частая причина гибели пациентов с острым лейкозом — апоплексический удар, легочное кровотечение. Это связано с несколькими обстоятельствами. Первое, что ведет к данным последствиям — при острых лейкозах в различных органах и тканях, в том числе в сосудистой стенке, появляются очаги экстрамедуллярного кроветворения. Это говорит о том, что в стенке кровеносного сосуда появляется кроветворная ткань, из-за чего стенка сосуда становится хрупкой, что является базой для геморрагий. Второе, у пациентов появляется тромбоцитопения, данное явление при условии повреждения сосудистой стенки является основанием для длительного кровотечения [7].
Система гемостаза у пациентов с острым лейкозом страдает еще до начала лечения и ее состояние ухудшается на фоне терапии по программе, нарушения имеют разнонаправленный характер.
В первой стадии болезни и после лечения они вызваны активацией внутрисосудистого свертывания крови с умеренной и высокой тромбинемией.
Типы кровоточивости при остром лейкозе — микроциркуляторный и смешанный.
В начале заболевания геморрагический синдром вызван тромбоцитопенией, а в ходе проведения химиотерапии и использованием факторов свертывания крови и становлением синдрома дессименированного внутрисосудистого свертывания [2].
Тяжелая аплазия кроветворения, вызванная лейкозным процессом, является причиной развития бактериальных инфекций в первично-активной фазе заболевания [9]. Поскольку инфекции и тромбогеморрагические осложнения, в том числе зависящие от самого лейкозного процесса, могут повысить летальность, актуальными остаются вопросы дальнейшего изучения патогенеза острых лейкозов и разработки методов ранней диагностики осложнений.
Список литературы:
1) Алексеев Н.А., Воронцов И.М. // Лекозы у детей — Л.: Медицина. — 1988. — С. 248.
2) Рощик A.C., Колесникова О.И., Волоскова Н.И. Роль нарушений системы гемостаза у детей с острым лимфобластным лейкозом. II Проблемы патологии системы гемостаза, Барнаул, 2007, с. 187-190.
3) Румянцева Ю.В., Карачунский А.И. // Оптимизация терапии острого лимфобластного лейкоза у детей в России и Белоруссии: стратегия Москва — Берлин. Вопросы гематологии/онкологии и иммунопатологии в педиатрии. — 2007. — Т.6, №4. — С. 13.
4) Третяк Н.М. Гематологія / Н.М. Третяк – К.: Зовнішня торгівля, 2005. – 240 с.
5) Экспериментальные модели в патологии: учебник/ В.А. Черешнев, Ю.И. Шилов, М.В. Черешнева, Е.И. Самоделкин, Т.В. Гаврилова, Е.Ю. Гусев, И.Л. Гуляева. – Пермь: Перм. гос. ун-т., 2011. – 267 с.
6) Холмогорова О.П., Гуляева И.Л., Асташина Н.Б. Стоматологический статус пациентов с хроническим лейкозом // Международный студенческий научный вестник. – 2017. — № 4-9. – С. 1304-1307.
7) Breiteeld P.P. // Acutae lymphoblastic leukemia. Blood Disease of infancy and Childhood/ed D.R.Miller. — Baltimore. — 1990. — P. 175.
8) Lukens J.N. // Acute lymphoblastic leukemia. Wintrobe´s Clinical Hematology/Eds G.R.Lee et al. — London. — 1993. — P.1892.
9) [Электронный ресурс] Патология крови и кроветворения URL: https://www.4astniydom.ru/8/patologiya-krovi-i-krovetvoreniya/leikozy (дата обращения: 26.05.2017)
Источник
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
лейкоциты).
Виды лейкозов — острые и хронические
- Острые лейкозы – это быстропрогрессирующие заболевания, развивающиеся в результате нарушения созревания клеток крови (белых телец, лейкоцитов) в костном мозге, клонирование их предшественников (незрелых (бластных), клеток), образование из них опухоли и её разрастание в костном мозге, с возможным дальнейшим метастазированием (распространением с током крови или лимфы опухолевых клеток в здоровые органы).
- Хронические лейкозы отличаются от острых, тем что, заболевание протекает длительно годами, происходит патологическая выработка клеток предшественниц и зрелых лейкоцитов, нарушая образование и остальных клеточных линий (эритроцитарной линии и тромбоцитарной). Образуется опухоль из зрелых и молодых клеток крови.
Так же лейкозы делятся на различные типы, и их названия формируются в зависимости от типа клеток, которые лежат в их основе. Некоторые типы лейкозов: острые лейкозы (лимфобластный, миелобластный, монобластный, мегакариобластный, эритромиелобластный, плазмобластный и т.д.), хронические лейкозы (мегакариоцитарный, моноцитарный, лимфоцитарный, миеломная болезнь и т.д.).
Лейкозами могут заболеть как взрослые, так и дети. Мужчины и женщины болеют в одинаковом соотношении. В разных возрастных группах встречаются разные типы лейкозов. В детском возрасте, чаще встречается острый лимфобластный лейкоз, в возрасте 20-30 лет — острый миелобластный, в 40-50 лет — чаще встречается хронический миелобластный, в старческом возрасте – хронический лимфоцитарный лейкоз.
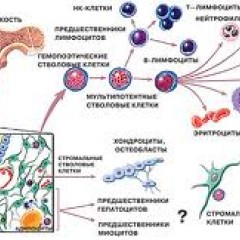
Анатомия и физиология костного мозга
 Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
 Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
 Воздействие ряда факторов приводит к мутации (изменение) гена отвечающего за развитие и созревание молодых (бластных) клеток крови (по эритроцитарному пути, по лейкоцитарному и по тромбоцитарному пути) или мутация стволовой клетки (первоначальная клетка, которая запускает процесс кроветворения), в результате чего они становятся злокачественными (опухолевыми). Быстрое размножение опухолевых клеток, нарушает нормальный процесс кроветворения и замещение здоровых клеток опухолью.
Воздействие ряда факторов приводит к мутации (изменение) гена отвечающего за развитие и созревание молодых (бластных) клеток крови (по эритроцитарному пути, по лейкоцитарному и по тромбоцитарному пути) или мутация стволовой клетки (первоначальная клетка, которая запускает процесс кроветворения), в результате чего они становятся злокачественными (опухолевыми). Быстрое размножение опухолевых клеток, нарушает нормальный процесс кроветворения и замещение здоровых клеток опухолью.
Факторы риска, приводящие к лейкозу:
- Ионизирующая радиация: подвергаются врачи рентгенологи, после атомной бомбардировки, лучевая терапия, ультрафиолетовое излучение;
- Химические канцерогенные вещества: толуол, входит в состав красок, лаков; пестициды используются в сельском хозяйстве; мышьяк встречается в металлургии; некоторые лекарственные препараты, например: Хлорамфеникол и другие;
- Некоторые виды вирусов: HTLV (Т — лимфотропный вирус человека);
- Бытовые факторы: выхлопы автомобилей, добавки в различные пищевые продукты, курение;
- Наследственная предрасположенность к раковым заболеваниям;
- Механические повреждения тканей.
Симптомы различных видов лейкозов
- При острых лейкозах отмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 390С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы — по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Миелобластный острый лейкоз, нарушается созревание миелобластной клетки, из которой, созревают эозинофилы, нейтрофилы, базофилы. Заболевание развивается быстро, характеризуется выраженным геморрагическим синдромом, симптомами интоксикации и инфекционными осложнениями. Увеличение в размерах печени, селезёнки, лимфатических узлов. В периферической крови сниженное количество эритроцитов, выраженное снижение лейкоцитов и тромбоцитов, присутствуют молодые (миелобластные) клетки.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток — предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза

- Общий анализ крови:
- Снижение уровня гемоглобина (норма 120г/л);
- Снижение уровня эритроцитов (норма 3,5-5,5*1012/л);
- Низкие тромбоциты (норма 150-400*109/л);
- Ретикулоциты (молодые эритроциты) уровень уменьшается или отсутствуют (норма 02-1%);
- Бластные (молодые) клетки >20% при остром лейкозе, а при хроническом может быть и меньше (норма до 5%);
- Изменяется количество лейкоцитов: у 15% больных с острым лейкозом увеличивается >100*109/л, остальные больные могут иметь умеренное увеличение или даже снижение. Норма лейкоцитов – (4-9*109/л);
- Уменьшение числа нейтрофилов (норма 45-70%);
- Отсутствие палочкоядерных лейкоцитов, эозинофилов и базофилов;
- Увеличение СОЭ (норма 2-12мм/ч).
- Биохимический анализ крови: неспецифический метод, указывает на изменение показателей в результате поражения печени, почек:
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена
- Снижение общего белка
- Снижение глюкозы ˂ 3,5 ммоль/л.
- Миелограмма (анализ пунктата костного мозга): является методом выбора для подтверждения острого лейкоза
- Бласты (молодые клетки) >30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
 Лечение лейкоза проводится в стационаре.
Лечение лейкоза проводится в стационаре.
Медикаментозное лечение
- Полихимиотерапия, применяется с целью противоопухолевого действия:
Для лечения острого лейкоза, назначается сразу несколько противоопухолевых препаратов: Меркаптопурин, Лейкеран, Циклофосфан, Фторурацил и другие. Меркаптопурин принимается по 2,5 мг/кг массы тела больного (лечебная доза), Лейкеран назначается в дозе по 10 мг в сутки. Лечение острого лейкоза противоопухолевыми препаратами, продолжается 2-5 лет на поддерживающих (меньших) дозах;
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Хирургическое лечение
Подразумевает трансплантацию костного мозга. Перед операцией проводится подготовка с иммунодепрессивными препаратами (Преднизолон), тотальное облучение и химиопрепараты. Пересадка спинного мозга обеспечивает 100% выздоровление, но опасным осложнением может быть отторжение трансплантата, при его несовместимости с клетками хозяина.
Народные методы лечения
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Источник

