Геморрагическая лихорадка с почечным синдромом видео
Автор текста: Даценко Светлана Александровна
Инфекционист
Геморрагическая лихорадка с почечным синдромом, сокращённо ГЛПС — довольно опасное вирусное заболевание, передающееся мышами. Несвоевременность обращения за медицинской помощью грозит осложнениями со стороны почек, кровеносных сосудов, вплоть до гибели от массивных кровотечений. Давайте попробуем разобраться, что это за болезнь и как вовремя ее обнаружить.
Что вызывает болезнь
Возбудитель ГЛПС — вирус из рода Hantavirus. Он проникает в организм человека через слизистую рта или носа, поврежденную кожу. Размножение вируса происходит в лимфоцитах и моноцитах. Постепенно он распространяется по организму и поражает в первую очередь кровеносные сосуды и почки. В природе переносчиками вируса являются мышевидные грызуны — полевки, домовые мыши, крысы. Они выделяют вирус с испражнениями и слюной.
Как заражается человек
Вирус довольно устойчив в окружающей среде и долго сохраняет жизнеспособность в испражнениях грызунов. Для заражения человеку необязательно напрямую контактировать с мышью или крысой. Достаточно вдохнуть пыль в помещении, где есть много мышиного помёта, или прикоснуться к нему незащищенными руками с царапинами или ссадинами. Существует также пищевой путь заражения — если человек употребляет в пищу продукты или воду, загрязненные испражнениями мышей, и не прошедшие термическую обработку.
Восприимчивость людей к вирусу высокая, болеют все группы населения. Наибольшая заболеваемость обнаруживается среди мужчин, занимающихся сельским хозяйством. Горожане болеют при выездах на дачу, в лес, уборке урожая. Инфекция распространена по всему миру. В России очаги хантавирусной инфекции расположены на Урале, Поволжье, Дальнем Востоке.
Как распознать болезнь
ГЛПС отличается разнообразной симптоматикой, поэтому зачастую диагноз сложно поставить на начальном этапе. Рассмотрим классический вариант течения ГЛПС. Инкубация вируса в организме, то есть его распространение и размножение, происходит в течение 14-21 дня. В этот период человек не отмечает никаких нарушений здоровья.
Дальнейшее течение болезни проходит три четко выраженных этапа. Начинается болезнь остро, с недомогания и повышения температуры до 39-40 градусов. Человек отмечает сильную головную боль, отсутствие аппетита, иногда тошноту и расстройство стула. Лихорадка сохраняется на протяжении 7-10 дней. В этот период ГЛПС можно спутать с гриппом или менингитом.
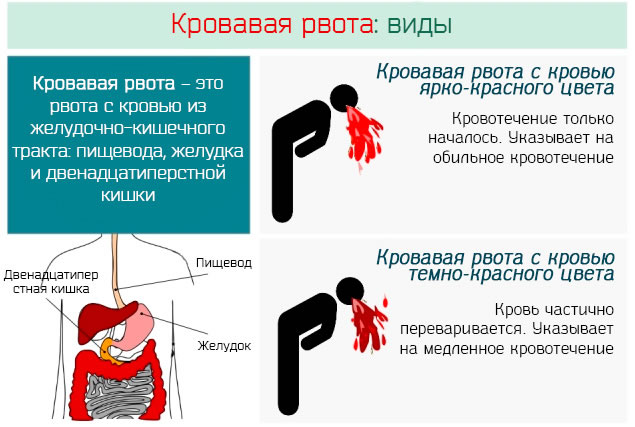
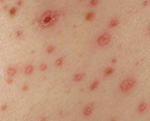
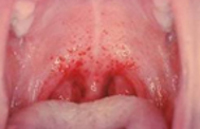
К концу начального периода появляются симптомы нарушения микроциркуляции. Лицо, шея, верхняя часть туловища краснеют. Белки глаз и конъюнктива покрыты мелкими кровоизлияниями. Такая же сыпь появляется на груди, в подмышечных впадинах. Возможны носовые и десневые кровотечения. Характерный симптом ГЛПС — нарушение зрения. Человек отмечает мелькание мушек или появление пелены перед глазами.
К 5-7 дню болезни возникает нарушение мочеиспускания. Объем выделяемой мочи становится все меньше, вплоть до полного ее отсутствия. Это говорит о поражении почек вирусом. Несмотря на снижение температуры, человеку не становится лучше. Усиливается головная боль, возникает сухость во рту и жажда. Появляются сильные боли в пояснице и животе. Этот период заболевания опасен развитием тяжелых осложнений — инфекционно-токсический шок, острая почечная недостаточность, желудочно-кишечное кровотечение. В случае присоединения бактериальной флоры развивается пневмония, гайморит, отит.
К концу второй недели болезни начинается третий период. Происходит постепенное очищение организма от вируса и его токсинов. Восстанавливается мочеиспускание, количество выделяемой мочи может достигать пяти литров в сутки. Самочувствие также постепенно улучшается, исчезают боли в животе и пояснице, появляется аппетит. Полное выздоровление может занимать до 3 месяцев.
Диагностика
При условии типичного течения болезни диагноз не вызывает сомнений. Подтверждением будет факт пребывания человека в эндемичной по ГЛПС местности, уборки дачных помещений или явного контакта с грызунами.
В крови сначала наблюдается снижение уровня лейкоцитов, эритроцитов и тромбоцитов. Затем лейкоциты и СОЭ увеличиваются. Растут почечные показатели — креатинин и мочевина. В моче обнаруживается значительное количество белка. Достоверным подтверждением диагноза станет обнаружение специфических иммуноглобулинов класса М в сыворотке крови.
Лечение
Все формы ГЛПС, даже легкое течение — показание для госпитализации в инфекционный стационар. Человек должен находиться на строгом постельном режиме вплоть до восстановления мочеиспускания, иначе у него может произойти разрыв почек.
Лечение проводят:
- противовирусными препаратами;
- внутривенным вливанием растворов глюкозы, натрия хлорида;
- средствами для улучшения микроциркуляции;
- витаминами
Напомню, что подбор лекарств проводит только ваш лечащий врач.
В случае присоединения бактериальной инфекции назначают антибиотики. При развитии почечной недостаточности, инфекционно-токсического шока человека переводят в отделение реанимации.
После выписки
Из стационара выписывают при условии восстановления мочеиспускания, нормализации показателей крови и мочи. Человек отправляется на амбулаторное долечивание к инфекционисту поликлиники или участковому терапевту. Срок нетрудоспособности после выписки из стационара составляет 10-30 дней, в зависимости от тяжести болезни. На 10-й день нужно сдать общий анализ крови и мочи. Диспансерное наблюдение продолжается от трех месяцев до года.
На протяжении полугода после перенесенной ГЛПС нужно соблюдать диету, исключить употребление алкоголя. Нельзя посещать бани, сауны. Следует ограничить физические нагрузки, занятия спортом.
В завершение расскажу случай из своей практики. Ко мне на прием пришел мужчина, направлен терапевтом. Болен был в течение недели, единственный симптом — повышение температуры до 39 градусов, нерегулярно. Обследование у терапевта не выявило никаких отклонений, только в крови было незначительное повышение лейкоцитов. В связи с высокой температурой он получал антибиотик уже 3 дня, но эффекта не было. Я осмотрела его полностью, и не увидела ни покраснения кожи, ни сыпи, ни конъюнктивита. Он не жаловался на ухудшение зрения, боли в животе или пояснице. Тем не менее, я отправила его в стационар, поскольку он рассказал, что неоднократно бывал на даче и в лесу. Через три дня в стационаре ему подтвердили ГЛПС, обнаружив специфические антитела в крови. Вот такое атипичное течение болезни мне довелось увидеть.
Поэтому, если вы бывали на даче или в лесу, в регионах с высокой заболеваемостью ГЛПС, и у вас через 2-3 недели поднялась высокая температура, незамедлительно отправляйтесь к врачу. Пусть даже других типичных симптомов нет, болезнь может протекать скрыто. В данном случае нужно обязательно делать анализ на ГЛПС.
Понравилась статья, смотри еще здесь.
Источник
Геморрагическая лихорадка с почечным синдромом — зоонозная хантавирусная инфекция, характеризующаяся тромбогеморрагическим синдромом и преимущественным поражением почек. Клинические проявления включают острую лихорадку, геморрагическую сыпь, кровотечения, интерстициальный нефрит, в тяжелых случаях — острую почечную недостаточность. К специфическим лабораторным методам диагностики геморрагической лихорадки с почечным синдромом принадлежат РИФ, ИФА, РИА, ПЦР. Лечение заключается во введении специфического иммуноглобулина, препаратов интерферона, проведении дезинтоксикационной и симптоматической терапии, гемодиализа.
Общие сведения
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — природно-очаговое вирусное заболевание, характерными признаками которого являются лихорадка, интоксикация, повышенная кровоточивость и поражение почек (нефрозонефрит). На территории нашей страны эндемичными районами являются Дальний Восток, Восточная Сибирь, Забайкалье, Казахстан, европейская территория, поэтому ГЛПС известна под различными названиями: корейская, дальневосточная, уральская, ярославская, тульская, закарпатская геморрагическая лихорадка и др. Ежегодно в России регистрируется от 5 до 20 тыс. случаев заболеваний геморрагической лихорадкой с почечным синдромом. Пик заболеваемости ГЛПС приходится на июнь-октябрь; основной контингент заболевших (70-90%) составляют мужчины в возрасте 16-50 лет.
Геморрагическая лихорадка с почечным синдромом
Причины ГЛПС
Возбудителями болезни являются РНК-содержащие вирусные агенты рода Hantavirus (хантавирусы), относящиеся к семейству Bunyaviridae. Для человека патогенны 4 серотипа хантавирусов: Hantaan, Dubrava, Puumala, Seoul. Во внешней среде вирусы относительно долго сохраняют стабильность при отрицательной температуре и малоустойчивы при температуре 37°C. Вирусы имеют сферическую или спиральную форму, диаметр 80-120 нм; содержат одноцепочечную РНК. Хантавирусы обладают тропностью к моноцитам, клеткам почек, легких, печени, слюнных желез и размножаются в цитоплазме инфицированных клеток.
Переносчиками возбудителей геморрагической лихорадки с почечным синдромом служат грызуны: полевые и лесные мыши, полевки, домовые крысы, которые инфицируются друг от друга через укусы клещей и блох. Грызуны переносят инфекцию в форме латентного вирусоносительства, выделяя возбудителей во внешнюю среду со слюной, фекалиями и мочой. Попадание инфицированного выделениями грызунов материала в организм человека может происходить аспирационным (при вдыхании), контактным (при попадании на кожу) или алиментарным (при употреблении пищи) путем. К группе повышенного риска по заболеваемости геморрагической лихорадкой с почечным синдромом относятся сельскохозяйственные и промышленные рабочие, трактористы, водители, активно контактирующие с объектами внешней среды. Заболеваемость человека напрямую зависит от численности инфицированных грызунов на данной территории. ГЛПС регистрируется преимущественно в виде спорадических случаев; реже – в виде локальных эпидемических вспышек. После перенесенной инфекции остается стойкий пожизненный иммунитет; случаи повторной заболеваемости единичны.
Патогенетическую сущность геморрагической лихорадки с почечным синдромом составляют некротизирующий панваскулит, ДВС-синдром и острая почечная недостаточность. После заражения первичная репликация вируса происходит в эндотелии сосудов и эпителиальных клетках внутренних органов. Вслед за накоплением вирусов наступает вирусемия и генерализация инфекции, которые клинически проявляются общетоксическими симптомами. В патогенезе геморрагической лихорадки с почечным синдромом большую роль играют образующиеся аутоантитела, аутоантигены, ЦИК, оказывающие капилляротоксическое действие, вызывающие повреждение стенок сосудов, нарушение свертываемости крови, развитие тромбогеморрагического синдрома с повреждением почек и других паренхиматозных органов (печени, поджелудочной железы, надпочечников, миокарда), ЦНС. Почечный синдром характеризуется массивной протеинурией, олигоанурией, азотемией, нарушением КОС.
Симптомы ГЛПС
Геморрагическая лихорадка с почечным синдромом характеризуется циклическим течением с последовательной сменой нескольких периодов:
- инкубационного (от 2-5 дней до 50 суток — в среднем 2-3 недели)
- продромального (2-3 дня)
- лихорадочного (3-6 дней)
- олигоурического (с 3-6-го по 8-14-й день ГЛПС)
- полиурического (с 9-13 дня ГЛПС)
- реконвалесцентного (раннего – от 3-х недель до 2 месяцев, позднего — до 2-3-х лет).
В зависимости от выраженности симптомов, тяжести инфекционно-токсического, геморрагического и почечного синдромов различают типичные, стертые и субклинические варианты; легкие, среднетяжелые и тяжелые формы геморрагической лихорадки с почечным синдромом.
По истечении инкубационного периода наступает короткий продромальный период, во время которого отмечаются утомляемость, недомогание, головные боли, миалгии, субфебрилитет. Лихорадочный период развивается остро, с повышения температуры тела до 39-41°С, озноба и общетоксических симптомов (слабости, головной боли, тошноты, рвоты, расстройства сна, артралгии, ломоты в теле). Характерны боли в глазных яблоках, затуманенное зрение, мелькание «мушек», видение предметов в красном цвете. В разгар лихорадочного периода появляются геморрагические высыпания на слизистых оболочках полости рта, коже грудной клетки, подмышечных областей, шеи. При объективном осмотре выявляется гиперемия и одутловатость лица, инъекция сосудов конъюнктив и склер, брадикардия и артериальная гипотония вплоть до коллапса.
В олигоурический период геморрагической лихорадки с почечным синдромом температура тела снижается до нормы или субфебрильных цифр, однако это не приводит к улучшению состояния пациента. В эту стадию еще более усиливаются симптомы интоксикации и возникают признаки поражения почек: нарастают боли в пояснице, резко снижается диурез, развивается артериальная гипертензия. В моче выявляется гематурия, протеинурия, цилиндрурия. При нарастании азотемии развивается ОПН; в тяжелых случаях — уремическая кома. У большинства больных отмечается неукротимая рвота и диарея. Геморрагический синдром может быть выражен в различной степени и включать в себя макрогематурию, кровотечения из мест инъекций, носовые, маточные, желудочно-кишечные кровотечения. В олигоурический период могут развиваться тяжелые осложнения (кровоизлияния в головной мозг, гипофиз, надпочечники), служащие причиной летального исхода.
Переход геморрагической лихорадки с почечным синдромом в полиурическую стадию знаменуется субъективными и объективными улучшениями: нормализацией сна и аппетита, прекращением рвоты, исчезновением боле в пояснице и т. д. Характерными признаками данного периода служит увеличение суточного диуреза до 3-5 л и изогипостенурия. В период полиурии сохраняется сухость во рту и жажда.
Период реконвалесценции при геморрагической лихорадке с почечным синдромом может затягиваться на несколько месяцев и даже лет. У больных долго сохраняется постинфекционная астения, характеризующаяся общей слабостью, снижением работоспособности, быстрой утомляемостью, эмоциональной лабильностью. Синдром вегетативной дистонии выражается гипотонией, инсомнией, одышкой при минимальной нагрузке, повышенной потливостью.
Специфическими осложнениями тяжелых клинических вариантов ГЛПС могут являться инфекционно-токсический шок, кровоизлияния в паренхиматозные органы, отек легких и головного мозга, кровотечения, миокардит, менингоэнцефалит, уремия и др. При присоединении бактериальной инфекции возможно развитие пневмонии, пиелонефрита, гнойных отитов, абсцессов, флегмон, сепсиса.
Диагностика ГЛПС
Клиническая диагностика ГЛПС основывается на цикличности течения инфекции и характерной смене периодов. При сборе эпидемиологического анамнеза обращается внимание на пребывание пациента в эндемичной местности, возможный прямой или косвенный контакт с грызунами. При проведении неспецифического обследования учитывается динамика изменения показателей общего и биохимического анализа мочи, электролитов, биохимических проб крови, КОС, коагулограммы и др. С целью оценки тяжести течения и прогноза заболевания выполняется УЗИ почек, ФГДС, рентгенография органов грудной клетки, ЭКГ и др.
Специфическая лабораторная диагностика геморрагической лихорадки с почечным синдромом проводится с помощью серологических методов (ИФА, РНИФ, РИА) в динамике. Антитела в сыворотке крови появляются в конце 1-ой недели болезни, к концу 2-й недели достигают максимальной концентрации и сохраняются в крови 5–7 лет. РНК вируса может быть выделена с помощью ПЦР-исследования. ГЛПС дифференцируют с лептоспирозом, острым гломерулонефритом, пиелонефритом и энтеровирусной инфекцией, прочими геморрагическими лихорадками.
Лечение ГЛПС
Больные геморрагической лихорадкой с почечным синдромом госпитализируются в инфекционный стационар. Им назначается строгий постельный режим и диета №4; проводится контроль водного баланса, гемодинамики, показателей функционирования сердечно-сосудистой системы и почек. Этиотропная терапия геморрагической лихорадки с почечным синдромом наиболее эффективна в первые 3-5 суток от начала заболевания и включает введение донорского специфического иммуноглобулина против ГЛПС, назначение препаратов интерферона, противовирусных химиопрепаратов (рибавирина).
В лихорадочном периоде проводится инфузионная дезинтоксикационная терапия (внутривенные вливания глюкозы и солевых растворов); профилактика ДВС-синдрома (введение препаратов-дезагрегантов и ангиопротекторов); в тяжелых случаях применяются глюкокортикостероиды. В олигурическом периоде осуществляется стимуляция диуреза (введение ударных доз фуросемида), коррекция ацидоза и гиперкалиемии, профилактика кровотечений. При нарастающей ОПН показано переведение пациента на экстракорпоральный гемодиализ. При наличии бактериальных осложнений назначается антибиотикотерапия. В полиурическую стадию основной задачей является проведение оральной и парентеральной регидратации. В период реконвалесценции проводится общеукрепляющая и метаболическая терапия; рекомендуется полноценное питание, физиотерапия (диатермия, электрофорез), массаж и ЛФК.
Прогноз и профилактика ГЛПС
Легкие и среднетяжелые формы геморрагической лихорадки с почечным синдромом в большинстве случаев заканчиваются выздоровлением. Резидуальные явления (постинфекционная астения, боли в пояснице, кардиомиопатия, моно- и полиневриты) длительно наблюдаются у половины переболевших. Реконвалесценты нуждаются в ежеквартальном диспансерном наблюдении инфекциониста, нефролога и окулиста на протяжении года. Тяжелое течение сопряжено с высоким риском осложнений; смертность от ГЛПС колеблется в пределах 7-10%.
Профилактика геморрагической лихорадки с почечным синдромом заключается в уничтожении мышевидных грызунов в природных очагах инфекции, предупреждении загрязнения жилищ, водоисточников и продуктов питания выделениями грызунов, дератизации жилых и производственных помещений. Специфической вакцинации против ГЛПС не разработано.
Источник
Геморрагическая лихорадка представляет собой группу вирусных и инфекционных заболеваний. Они сопровождаются одинаковыми клиническими симптомами.
Патологические процессы поражают сосуды, провоцируют развитие тромбоза и появление кровотечения. Диагностикой и лечением геморрагической лихорадки занимается врач инфекционист. В некоторых ситуациях требуется помощь реаниматолога.
Виды заболевания
Существует определенная разновидность геморрагической лихорадки, каждый тип заболевания опасен для жизни человека своими осложнениями вплоть до летального исхода. Чаще медики диагностируют следующие виды заболевания:
| Название | Описание |
| Лихорадка Ласса | Инфекционная патология, возбудителями которой являются вирусы (Arenaviridae). Тяжелое течение влечет за собой смерть человека. Инфекция поражает почки, центральную нервную и дыхательную систему. Болезнь провоцирует миокардит и геморрагический синдром. Инфицирование происходит через грязную воду, еду, пыль. Пациент жалуется на сильную слабость, высокую температуру. Для инфекционного поражения характерная сильная головная боль, рвота. Понижается артериальное давление, в легких накапливается жидкость. |
| Лихорадка Крым-Конго | Патогенная микрофлора передается с укусом клеща, во время переливания крови. Пациент страдает от лихорадки, которая сопровождается усиленной интоксикацией. В группе риска находятся люди возрастной категории от 20 до 60 лет. Резко повышается температура, появляется головная боль, краснеет лицо, отекают слизистые оболочки. Больного знобит, у него проявляются интоксикационные симптомы. Слизистые оболочки и кожу покрывают сыпь, пятна, гематомы. В месте укусов или уколов появляется кровотечение. Болит живот и печень. На фоне инфицирования организма появляются осложнения в виде пневмонии, сепсиса, отита, развивается почечная недостаточность.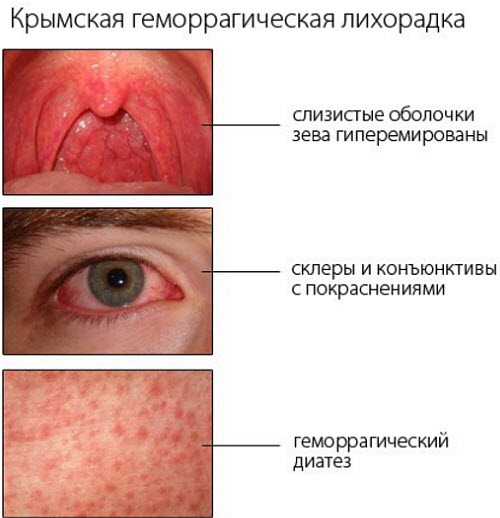 |
| Лихорадка Марбург | Вирусная патология, носителями возбудителей которой являются животные. Инфекционное заболевание сопровождается кровоточивостью, патологические процессы поражают центральную нервную систему. Нарушается функционирование печени и органов пищеварения. Болезнь в большинстве случаев приводит к смерти пациента (50-90%). Вместе с инфицированием организма при лихорадке Марбурга наступает сильное обезвоживание организма и нарушается сознание человека. |
| Омская лихорадка | Инкубационный период продолжается 2-8 дней. У пациента появляются интенсивные головные боли, поднимается температура тела. Кожу покрывает геморрагическая сыпь. Болезнь осложняется бронхопневмонией и тромбоцитопенией. Возникает кровотечение из носа и в органах пищеварения. Когда восстанавливается температура, спустя некоторое время возможен повторный рецидив. |
| Лихорадка Эбола | Инкубационный период составляет 4-7 дней. Первые симптомы проявляются остро. У пациента болит лоб, его рвет, на коже появляются папулы, пятна. У мужчин отекает мошонка, для женщин характерно поражение половых губ. Открывается кровотечение в желудочно-кишечном тракте, появляется депрессия. Болезнь провоцирует тромбоцитопению. |
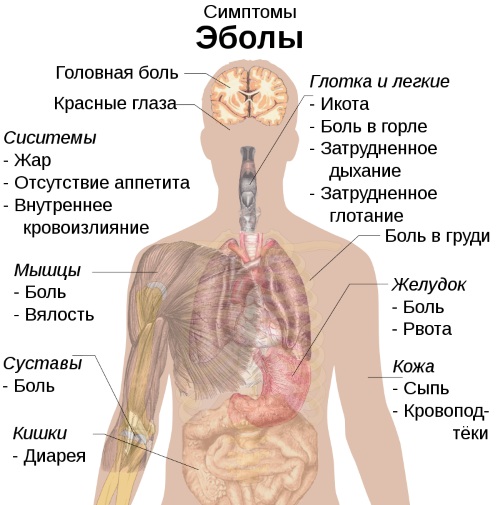 Геморрагическая лихорадка Эбола. Симптомы
Геморрагическая лихорадка Эбола. Симптомы
Геморрагическая лихорадка (симптомы требуют проведения тщательного медицинского обследования) в любом случае сопровождается характерными признаками, с которыми важно своевременно обратиться к врачу инфекционисту. Специалист назначит дополнительное обследование, на основании полученных результатов подберет максимально эффективное и безопасное лечение.
Отдельно следует сказать о том, что геморрагическая лихорадка с почечным синдромом провоцирует высыпания и повышение температуры тела.
Болезнь предусматривает 4 основные стадии течения:
| Название | Описание |
| Лихорадочная | На этой стадии поднимается температура тела, краснеют кожные покровы, возникает слабость в теле. Лихорадочный период продолжается 3-8 дней, затем появляются тромбоцитопения, протеинурия и петехиальные высыпания. |
| Гипотензивная | Стадия заболевания длится 3 дня, характеризуется постепенным снижением температуры тела. Наблюдается большая потеря жидкости и нарастание протеинурии. |
| Олигурическая | Длительность стадии составляет 5 дней. Олигурическая геморрагическая лихорадка с почечным синдромом характеризуется выделением мочи в незначительном количестве. В ней содержится много белка. Сопровождающими симптомами является тошнота, рвота и сильное обезвоживание организма. Наблюдается также снижение артериального давления. |
| Диуретическая | Нарушается функционирование почек. Высока вероятность обезвоживания организма и наступление шока. |
Наличие характерных симптомов на протяжении 2-х недель является поводом для обращения к специалисту. Важно пройти своевременное обследование и лечение, чтобы предупредить возможные последствия.
Стадии и степени
Геморрагическая лихорадка (симптомы помогут определить степень развития патологических процессов) относится к категории инфекционных заболеваний.
Для нее характерны следующие стадии развития:
| Название | Описание |
| Инкубационная | Патологические процессы зависят от возбудителей заболевания. Период, когда происходит инфицирование и появляются первые симптомы заражения, длится от 3 дней до 3-х недель. |
| Начальная (продромальная) | Стадия характеризуется течением на протяжении 1-7 дней. |
| Разгар болезни | Геморрагическая лихорадка протекает со всеми ярко выраженными признаками, которые присутствуют 1-2 недели. |
| Стадия выздоровления (реконвалесценция) | Зависит от состояния пациента. При тяжелом течении заболевания и на фоне остаточных явлений восстановление человека происходит несколько месяцев. |
В некоторых ситуациях последняя стадия – это летальный исход. Так происходит при отсутствии своевременной и правильной терапии.
Симптомы
Клиническая картина геморрагической лихорадки зависит от состояния пациента и степени развития патологических процессов.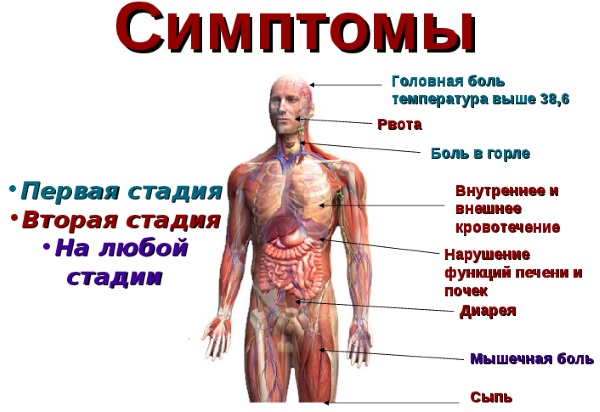
На каждой стадии появляются характерные симптомы:
| Период | Клиническая картина |
| Начальная стадия |
|
| Разгар геморрагической лихорадки |
|
| Период восстановления | Все клинические признаки геморрагической лихорадки исчезают. Работа внутренних органов и систем восстанавливается. |
Геморрагическая лихорадка (симптомы помогут определить степень поражения человеческого организма) независимо от вида также сопровождается одинаковыми синдромами, о которых следует знать:
| Название | Клинические признаки |
| Интоксик-ационный синдром |
|
| Гемор-рагический |
|
| Психоневр-ологический |
|
Клиническая картина геморрагической лихорадки позволит врачу инфекционисту определить степень тяжести патологических процессов и стадию развития заболевания. Лечение назначается после медицинской диагностики, проводится в стационарном отделении медицинского учреждения.
Причины появления
Учитывая тип возбудителя геморрагической лихорадки, в медицине различают несколько путей инфицирования организма человека:
| Название | Описание |
| Трансмиссивный | Чаще всего именно через укус насекомых происходит заражение человеческого организма. Комары являются переносчиками желтой лихорадки, синдрома Денге. Клещи провоцируют развитие болезни Крым-Конго. |
| Контактный | Таким путем чаще передается вирус Эбола. Болезнетворные бактерии проникают в тело человека через повреждения и микротравмы, куда попала зараженная кровь или жидкость. |
Переносчиками возбудителей геморрагической лихорадки также являются мелкие грызуны (мыши, полевки). Патогенная микрофлора выделяется в окружающую среду с фекалиями.
В этой ситуации геморрагическая лихорадка осложняется почечным синдромом. Грызуны являются переносчиками возбудителей лихорадки Ласса. Заболевание характеризуется тяжелым течением и в большинстве случаев влечет за собой летальный исход.
От грызунов можно заразиться следующими путями:
| Название | Описание |
| Воздушным | Возбудители инфекционного заболевания попадают в организм человека с вдыхаемым воздухом сухих испражнений грызунов. |
| Контактным | Заражение происходит при контакте с инфицированными грызунами или объектами, на которых были эти мыши. Патогенные микроорганизмы в такой ситуации попадают в организм человека через повреждения на теле (царапины, ранки). |
| Пищевым | Инфицирование организма происходит в момент употребления продуктов питания, которые не прошли термическую обработку. |
В категории риска также находятся медицинские работники, которые обслуживают людей в период вспышки заболевания.
Диагностика
Медицинское обследование необходимо для подтверждения предварительного диагноза.
Врач инфекционист назначает следующие диагностические мероприятия:
| Название | Описание |
| Полимеразная цепная реакция (ПЦР) | Анализ крови, помогающий определить генетический материал возбудителей заболевания. |
| Иммуноферментный анализ | Определяются антитела в крови пациента к патогенным микроорганизмам. |
| Общий анализ крови | Результаты покажут снижение уровня тромбоцитов и развитие воспалительного процесса. |
| Общий анализ мочи | При геморрагической лихорадке моча содержит эритроциты и белок. |
| Биохимический анализ крови | Оценивается работа почек и печени. |
| Анализ кала | Специалисты проводят тест на определение крови. Ее присутствие указывает на развитие скрытого кровотечения в отделах желудочно-кишечного тракта. |
При необходимости с полученными результатами пациента направляют к эпидемиологу, терапевту.
Когда необходимо обратиться к врачу
Обратиться к врачу инфекционисту следует при появлении первых признаков геморрагической лихорадки.
Скорая помощь человеку понадобится в следующих ситуациях:
- появилась сильная слабость в теле;
- беспокоят симптомы интоксикации (болит голова, мышцы);
- уменьшается отток мочи;
- появились болезненные ощущения в нижней части спины.
Медицинская помощь человеку также понадобится при летаргии, склеральном кровоизлиянии, появлении геморрагической сыпи на коже. Нельзя медлить, поскольку от скорости предоставленного лечения зависит жизнь пациента.
Профилактика
Предупредить инфекционное заболевание можно, достаточно придерживаться простых правил и рекомендаций врача:
- убивать всех насекомых и животных, которые являются переносчиками возбудителей геморрагической лихорадки;
- жилые застройки следует тщательно чистить от травы, кустарников;
- во время лесных или полевых работ использовать не только защитную одежду, но и специальные средства, отпугивающие насекомых;
- профилактикой геморрагической лихорадки также является вакцинация;

- важно соблюдать санитарно-гигиенические правила и нормы;
- в жилых помещениях устанавливать защитные сетки от насекомых;
- проводить иммунизацию, если планируется поездка в эндемичную зону
Больного человека следует изолировать от здорового населения, чтобы предупредить инфицирование окружающих людей.
Методы лечения
Терапия геморрагической лихорадки проводится комплексно. Пациентам показан постельный режим, диетическое питание и прием лекарственных препаратов. Лечение проводится стационарно под наблюдением врачей. С некоторыми симптомами помогут справиться народные средства.
Лекарственные препараты
Лекарства подбирает врач после проведения медицинской диагностики на основании полученных результатов. Важно соблюдать схему лечения, поскольку многие препараты провоцируют появление побочных эффектов.
| Группа лекарств | Название | Применение |
| Противовирусные средства | «Амиксин», «Анаферон» | В первый день пациенту назначают 125 мг в сутки. Начиная со второго дня необходимо принимать лекарство по 125 мг каждые 48 ч. Курс терапии продолжается 3-4 недели. |
| Кровоостанавливающие лекарства | «Викасол», «Этамзилат» | Взрослым пациентам назначают внутрь препарат по 15-30 мг в сутки, учитывая состояние человека. Курс терапии составляет 3-4 дня, после перерыва на 4 суток лечение продолжается. |
| Антигистаминные препараты | «Супрастин», «Тавегил» | Взрослая дозировка составляет 25 мг 3-4 р. в сутки. Лекарство принимают после еды до полного исчезновения клинических признаков. |
| Жаропонижающие средства | «Ибуклин», «Нурофен» | Лекарство принимают перед едой или после трапезы по 3 таб. 3 р. в сутки на протяжении 3-5 дней. |
| Обезболивающие лекарства | «Кеторол», «Пенталгин» | Взрослая дозировка составляет 10 мг до 4-х р. в день. Продолжительность лечения не превышает 5 суток. Лекарство держат во рту на языке до полного растворения, можно запить водой. |
| Препараты для улучшения кровотока | «Гепарин», «Клексан» | Лекарство вводится внутривенно или подкожно по 1-2 мл до 4-х р. сутки. Лечение продолжается не больше 10 дней. |
| Мочегонные средстваМочегонные средства |