Геморрагическая лихорадка с почечным синдромом патогенез

Геморрагическая лихорадка с почечным синдромом — зоонозная хантавирусная инфекция, характеризующаяся тромбогеморрагическим синдромом и преимущественным поражением почек. Клинические проявления включают острую лихорадку, геморрагическую сыпь, кровотечения, интерстициальный нефрит, в тяжелых случаях — острую почечную недостаточность. К специфическим лабораторным методам диагностики геморрагической лихорадки с почечным синдромом принадлежат РИФ, ИФА, РИА, ПЦР. Лечение заключается во введении специфического иммуноглобулина, препаратов интерферона, проведении дезинтоксикационной и симптоматической терапии, гемодиализа.
Общие сведения
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — природно-очаговое вирусное заболевание, характерными признаками которого являются лихорадка, интоксикация, повышенная кровоточивость и поражение почек (нефрозонефрит). На территории нашей страны эндемичными районами являются Дальний Восток, Восточная Сибирь, Забайкалье, Казахстан, европейская территория, поэтому ГЛПС известна под различными названиями: корейская, дальневосточная, уральская, ярославская, тульская, закарпатская геморрагическая лихорадка и др. Ежегодно в России регистрируется от 5 до 20 тыс. случаев заболеваний геморрагической лихорадкой с почечным синдромом. Пик заболеваемости ГЛПС приходится на июнь-октябрь; основной контингент заболевших (70-90%) составляют мужчины в возрасте 16-50 лет.
Геморрагическая лихорадка с почечным синдромом
Причины ГЛПС
Возбудителями болезни являются РНК-содержащие вирусные агенты рода Hantavirus (хантавирусы), относящиеся к семейству Bunyaviridae. Для человека патогенны 4 серотипа хантавирусов: Hantaan, Dubrava, Puumala, Seoul. Во внешней среде вирусы относительно долго сохраняют стабильность при отрицательной температуре и малоустойчивы при температуре 37°C. Вирусы имеют сферическую или спиральную форму, диаметр 80-120 нм; содержат одноцепочечную РНК. Хантавирусы обладают тропностью к моноцитам, клеткам почек, легких, печени, слюнных желез и размножаются в цитоплазме инфицированных клеток.
Переносчиками возбудителей геморрагической лихорадки с почечным синдромом служат грызуны: полевые и лесные мыши, полевки, домовые крысы, которые инфицируются друг от друга через укусы клещей и блох. Грызуны переносят инфекцию в форме латентного вирусоносительства, выделяя возбудителей во внешнюю среду со слюной, фекалиями и мочой. Попадание инфицированного выделениями грызунов материала в организм человека может происходить аспирационным (при вдыхании), контактным (при попадании на кожу) или алиментарным (при употреблении пищи) путем. К группе повышенного риска по заболеваемости геморрагической лихорадкой с почечным синдромом относятся сельскохозяйственные и промышленные рабочие, трактористы, водители, активно контактирующие с объектами внешней среды. Заболеваемость человека напрямую зависит от численности инфицированных грызунов на данной территории. ГЛПС регистрируется преимущественно в виде спорадических случаев; реже – в виде локальных эпидемических вспышек. После перенесенной инфекции остается стойкий пожизненный иммунитет; случаи повторной заболеваемости единичны.
Патогенетическую сущность геморрагической лихорадки с почечным синдромом составляют некротизирующий панваскулит, ДВС-синдром и острая почечная недостаточность. После заражения первичная репликация вируса происходит в эндотелии сосудов и эпителиальных клетках внутренних органов. Вслед за накоплением вирусов наступает вирусемия и генерализация инфекции, которые клинически проявляются общетоксическими симптомами. В патогенезе геморрагической лихорадки с почечным синдромом большую роль играют образующиеся аутоантитела, аутоантигены, ЦИК, оказывающие капилляротоксическое действие, вызывающие повреждение стенок сосудов, нарушение свертываемости крови, развитие тромбогеморрагического синдрома с повреждением почек и других паренхиматозных органов (печени, поджелудочной железы, надпочечников, миокарда), ЦНС. Почечный синдром характеризуется массивной протеинурией, олигоанурией, азотемией, нарушением КОС.
Симптомы ГЛПС
Геморрагическая лихорадка с почечным синдромом характеризуется циклическим течением с последовательной сменой нескольких периодов:
- инкубационного (от 2-5 дней до 50 суток — в среднем 2-3 недели)
- продромального (2-3 дня)
- лихорадочного (3-6 дней)
- олигоурического (с 3-6-го по 8-14-й день ГЛПС)
- полиурического (с 9-13 дня ГЛПС)
- реконвалесцентного (раннего – от 3-х недель до 2 месяцев, позднего — до 2-3-х лет).
В зависимости от выраженности симптомов, тяжести инфекционно-токсического, геморрагического и почечного синдромов различают типичные, стертые и субклинические варианты; легкие, среднетяжелые и тяжелые формы геморрагической лихорадки с почечным синдромом.
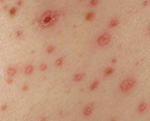
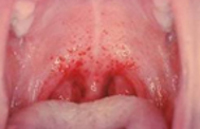
По истечении инкубационного периода наступает короткий продромальный период, во время которого отмечаются утомляемость, недомогание, головные боли, миалгии, субфебрилитет. Лихорадочный период развивается остро, с повышения температуры тела до 39-41°С, озноба и общетоксических симптомов (слабости, головной боли, тошноты, рвоты, расстройства сна, артралгии, ломоты в теле). Характерны боли в глазных яблоках, затуманенное зрение, мелькание «мушек», видение предметов в красном цвете. В разгар лихорадочного периода появляются геморрагические высыпания на слизистых оболочках полости рта, коже грудной клетки, подмышечных областей, шеи. При объективном осмотре выявляется гиперемия и одутловатость лица, инъекция сосудов конъюнктив и склер, брадикардия и артериальная гипотония вплоть до коллапса.
В олигоурический период геморрагической лихорадки с почечным синдромом температура тела снижается до нормы или субфебрильных цифр, однако это не приводит к улучшению состояния пациента. В эту стадию еще более усиливаются симптомы интоксикации и возникают признаки поражения почек: нарастают боли в пояснице, резко снижается диурез, развивается артериальная гипертензия. В моче выявляется гематурия, протеинурия, цилиндрурия. При нарастании азотемии развивается ОПН; в тяжелых случаях — уремическая кома. У большинства больных отмечается неукротимая рвота и диарея. Геморрагический синдром может быть выражен в различной степени и включать в себя макрогематурию, кровотечения из мест инъекций, носовые, маточные, желудочно-кишечные кровотечения. В олигоурический период могут развиваться тяжелые осложнения (кровоизлияния в головной мозг, гипофиз, надпочечники), служащие причиной летального исхода.
Переход геморрагической лихорадки с почечным синдромом в полиурическую стадию знаменуется субъективными и объективными улучшениями: нормализацией сна и аппетита, прекращением рвоты, исчезновением боле в пояснице и т. д. Характерными признаками данного периода служит увеличение суточного диуреза до 3-5 л и изогипостенурия. В период полиурии сохраняется сухость во рту и жажда.
Период реконвалесценции при геморрагической лихорадке с почечным синдромом может затягиваться на несколько месяцев и даже лет. У больных долго сохраняется постинфекционная астения, характеризующаяся общей слабостью, снижением работоспособности, быстрой утомляемостью, эмоциональной лабильностью. Синдром вегетативной дистонии выражается гипотонией, инсомнией, одышкой при минимальной нагрузке, повышенной потливостью.
Специфическими осложнениями тяжелых клинических вариантов ГЛПС могут являться инфекционно-токсический шок, кровоизлияния в паренхиматозные органы, отек легких и головного мозга, кровотечения, миокардит, менингоэнцефалит, уремия и др. При присоединении бактериальной инфекции возможно развитие пневмонии, пиелонефрита, гнойных отитов, абсцессов, флегмон, сепсиса.
Диагностика ГЛПС
Клиническая диагностика ГЛПС основывается на цикличности течения инфекции и характерной смене периодов. При сборе эпидемиологического анамнеза обращается внимание на пребывание пациента в эндемичной местности, возможный прямой или косвенный контакт с грызунами. При проведении неспецифического обследования учитывается динамика изменения показателей общего и биохимического анализа мочи, электролитов, биохимических проб крови, КОС, коагулограммы и др. С целью оценки тяжести течения и прогноза заболевания выполняется УЗИ почек, ФГДС, рентгенография органов грудной клетки, ЭКГ и др.
Специфическая лабораторная диагностика геморрагической лихорадки с почечным синдромом проводится с помощью серологических методов (ИФА, РНИФ, РИА) в динамике. Антитела в сыворотке крови появляются в конце 1-ой недели болезни, к концу 2-й недели достигают максимальной концентрации и сохраняются в крови 5–7 лет. РНК вируса может быть выделена с помощью ПЦР-исследования. ГЛПС дифференцируют с лептоспирозом, острым гломерулонефритом, пиелонефритом и энтеровирусной инфекцией, прочими геморрагическими лихорадками.
Лечение ГЛПС
Больные геморрагической лихорадкой с почечным синдромом госпитализируются в инфекционный стационар. Им назначается строгий постельный режим и диета №4; проводится контроль водного баланса, гемодинамики, показателей функционирования сердечно-сосудистой системы и почек. Этиотропная терапия геморрагической лихорадки с почечным синдромом наиболее эффективна в первые 3-5 суток от начала заболевания и включает введение донорского специфического иммуноглобулина против ГЛПС, назначение препаратов интерферона, противовирусных химиопрепаратов (рибавирина).
В лихорадочном периоде проводится инфузионная дезинтоксикационная терапия (внутривенные вливания глюкозы и солевых растворов); профилактика ДВС-синдрома (введение препаратов-дезагрегантов и ангиопротекторов); в тяжелых случаях применяются глюкокортикостероиды. В олигурическом периоде осуществляется стимуляция диуреза (введение ударных доз фуросемида), коррекция ацидоза и гиперкалиемии, профилактика кровотечений. При нарастающей ОПН показано переведение пациента на экстракорпоральный гемодиализ. При наличии бактериальных осложнений назначается антибиотикотерапия. В полиурическую стадию основной задачей является проведение оральной и парентеральной регидратации. В период реконвалесценции проводится общеукрепляющая и метаболическая терапия; рекомендуется полноценное питание, физиотерапия (диатермия, электрофорез), массаж и ЛФК.
Прогноз и профилактика ГЛПС
Легкие и среднетяжелые формы геморрагической лихорадки с почечным синдромом в большинстве случаев заканчиваются выздоровлением. Резидуальные явления (постинфекционная астения, боли в пояснице, кардиомиопатия, моно- и полиневриты) длительно наблюдаются у половины переболевших. Реконвалесценты нуждаются в ежеквартальном диспансерном наблюдении инфекциониста, нефролога и окулиста на протяжении года. Тяжелое течение сопряжено с высоким риском осложнений; смертность от ГЛПС колеблется в пределах 7-10%.
Профилактика геморрагической лихорадки с почечным синдромом заключается в уничтожении мышевидных грызунов в природных очагах инфекции, предупреждении загрязнения жилищ, водоисточников и продуктов питания выделениями грызунов, дератизации жилых и производственных помещений. Специфической вакцинации против ГЛПС не разработано.
Источник
Геморрагическая лихорадка с почечным синдромом — острая вирусная природноочаговая болезнь, характеризующаяся лихорадкой, общей интоксикацией, своеобразным поражением почек и развитием тромбогеморрагического синдрома.
Патогенез — ворота инфекции слизистая оболочка респираторного тракта, реже кожа и слизистая оболочка органов пищеварения.
Начальные проявления болезни обусловлены вирусемией и интоксикацией. Возбудитель выраженной вазотропностью. В генезе почечного синдрома поражение сосудов также играет существенную роль. Было установлено, что при тяжелом течении ГЛПС значительно снижается клубочковая фильтрация и что это снижение не сопровождается деструктивными нарушениями гломерул. Можно допустить, что среди причин, приводящих к развитию острой почечной недостаточности, имеет значение и иммунопатологический фактор. В зависимости от тяжести болезни отмечается разной выраженности тромбогеморрагический синдром. Остается прочный иммунитет. Повторных заболеваний не наблюдается.
Симптомы и течение. Инкубационный период от 7 до 46 дней (чаще всего от 21 до 25 дней). Выделяют периоды: начальный, олигоурический (период почечных и геморрагических проявлений), полиурический и реконвалесценции. Начальный период от 1 до 3 дней острое начало, повышение температуры тела до 38—40 С, иногда с ознобом. сильная головная боль (но нет болей в надбровных дугах и глазных яблоках), слабость, сухость во рту. При осмотре гиперемия кожи лица, шеи, верхних отделов груди (симптом «капюшона»). Слизистая оболочка зева гиперемирована, сосуды склер инъецированы, на фоне гиперемированных конъюнктив иногда можно заметить геморрагическую сыпь. У отдельных больных начало болезни может быть постепенным, а за 2—3 дня до болезни могут быть продромальные явления (слабость, недомогание, катаральные явления со стороны верхних дыхательных путей). Со стороны внутренних органов в начальном периоде изменений не удается. Может быть умеренная брадикардия, тупые боли в пояснице, положительный симптом Пастернацкого. Относительно редко при тяжелых формах могут быть явления менингизма.
Олигоурический период (со 2—4-го по 8—11-й день болезни). Температура тела на уровне 38—40 °С и держится до 4—7-го дня, снижение температуры тела не сопровождается улучшением состояния, чаще оно ухудшается. типичным проявлением олигоурического периода -боли в пояснице различной выраженности (иногда они начинаются в конце начального периода). Отсутствие болей позже 5-го дня болезни при выраженности лихорадки и симптомов интоксикации заставляет сомневаться в диагнозе ГЛПС. У большинства больных через 1—2 дня после появления болей в пояснице возникает рвота до 6—8 раз в сутки и больше. не связана с приемом пищи или лекарств. В эти же сроки боли в животе, вздутие живота.
При осмотре в этот период кожа сухая, лицо и шея гиперемированы, сохраняется гиперемия слизистых оболочек зева и конъюнктив, может быть небольшая отечность верхнего века, сосуды склер инъецированы. Появляются геморрагические симптомы.
Тромбогеморрагический синдром разной выраженности развивается лишь у половины больных с более тяжелым течением ГЛПС. Прежде всего и чаще всего отмечается повышенная ломкость сосудов (проба жгута, более объективные данные можно получить при определении резистентности сосудов по Нестерову), далее идет появление петехий (у 10—15% больных), макрогематурия (у 7—8%), кишечные кровотечения (около 5%), кровоподтеки в местах инъекций, носовые кровотечения, кровоизлияния в склеру, очень редко примесь крови отмечается в рвотных массах и мокроте. Не характерны кровотечения из десен и маточные кровотечения. Частота геморрагических проявлений зависит от тяжести болезни, чаще они наблюдаются при тяжелой форме (50—70%), реже при среднетяжелой (30—40%) и легкой (20—25%). Во время эпидемических вспышек геморрагические признаки наблюдаются чаще и выражены более резко. В Скандинавских странах ГЛПС протекает более легко («эпидемическая нефропатия»), чем заболевания, обусловленные восточным вариантом вируса, например при заболевании 2070 военнослужащих США в Корее.
К характерным проявлениям болезни относится поражение почек. Проявляется в одутловатости лица, пастозности век, положительном симптоме Пастернацкого (проверять осторожно, так как энергичное поколачивание, также как и неосторожная транспортировка больных может приводить к разрыву почек). Олигоурия развивается со 2—4-го дня, в тяжелых случаях может доходить до анурии. Значительно повышается содержание белка в моче (до 60 г/л), в начале олигоурического периода может быть микрогематурия, в осадке обнаруживаются гиалиновые и зернистые цилиндры, иногда появляются длинные грубые «фибринные» цилиндры Дунаевского. Нарастает остаточный азот. Наиболее выраженной азотемия бывает к 7—10-му дню болезни. Нормализация содержания остаточного азота наступает через 2—3 нед.
Полиурический период наступает с 9—13 дня болезни. Прекращается рвота, постепенно исчезают боли в пояснице и животе, нормализуются сон и аппетит, ↑суточное кол-во мочи (до 3—5 л), сохраняется слабость, сухость во рту, постепенно (с 20—25 дня) наступает период выздоровления.
Источник
Механизмы развития ГЛПС. Проявления ГЛПСГеморрагический нефрозонефрит, дальневосточная геморрагическая лихорадка, болезнь Чурилова, корейская ГЛ, маньчжурская ГЛ, ярославская ГЛ, тульская ГЛ, уральская ГЛ, закарпатская ГЛ, югославская ГЛ, Hemorrhagie fever with renal syndrome — англ.; Nephroso nephritis haemorrhagica — лат. Геморрагическая лихорадка с почечным синдромом (ГЛСПС)- болезнь, характеризующаяся избирательным поражением эндотелия мелких сосудов и капилляров, протекаете лихорадкой, интоксикацией, развитием своеобразного почечного синдрома и геморрагических проявлений. Под различными названиями болезнь известна с начала XX века. Как самостоятельное заболевание привлекла внимание врачей в 1930 г. во время вспышки (более 100 случаев) в Тульской области. В 1938-1940 гг. на Дальнем Востоке была проведена комплексная экспедиция, которая установила ее вирусную природу, основные эпидемиологические особенности и клинические проявления (М.П. Чумаков, А.А. Смородинцев и др.). Аналогичные массовые заболевания наблюдались в ряде других стран в период активности гамазовых клещей, собранных с диких грызунов. Японские исследователи выделяли вирус из диких грызунов в районах эпидемиологического неблагополучия по ГЛСПС. Вспышки болезни наблюдались в летний (май-июнь) и осенний (октябрь-ноябрь) периоды, но отдельные заболевания регистрировались круглый год. Вирусная этиология была доказана А.А. Смородинцевым в 1944 г., но только корейский ученый N.W. Lee (1976 г.) выделил из легких грызуна вирус Hantaan по названию реки Хантаан, протекающей по 38-й параллели Корейского полуострова. У больных в этой зоне обнаружено нарастание титра антител к вирусу. Возбудителем геморрагической лихорадки с почечным синдромом является вирус. Его относят к семейству Bunyaviridae и отдельному роду Hantaan. Размеры вируса 85-110 нм. Содержит РНК. Для его выделения используют куриные эмбрионы и различные культуры тканей. К вирусу чувствительны мыши и морские свинки. Возбудитель обнаруживается в крови и моче больных в лихорадочном периоде заболевания. Входными воротами является слизистая оболочка респираторного тракта, реже кожа и слизистые оболочки желудочно-кишечного тракта. Первичного аффекта на месте внедрения вируса не наблюдается. Внедрившийся вирус размножается в ретикулогистиоцитарных клетках и через 7—31 день проникает в кровь. Начальные проявления болезни в течение 3-5 дней связаны с вирусемией и интоксикацией. Вазотропное действие вируса, приводящее к повышению проницаемости сосудистых стенок, обусловливает патогномоничную для этой болезни плазморею в ткани, развитие периваскулярного отека, множественных кровоизлияний, очагов некробиоза. В развитии геморрагического синдрома играет определенную роль состояние свертывающей и антисвертывающей систем. Возникает сгущение крови, наиболее ранними клиническими проявлениями которого служат сухость во рту, сильная жажда и повышение количества эритроцитов и гемоглобина. Наличием периваскулярного отека объясняются, по-видимому, и те изменения сетчатки глаза, которые вызывают кратковременное снижение остроты зрения. С вирусемией и последующим поражением стенок капилляров и мелких сосудов связаны начальные клинические проявления ГЛСПС. Развивающаяся со 2-4-го дня картина острой почечной недостаточности является следствием вазотропного действия возбудителя и аутоаллергических (иммунопатологических) реакций (В.И. Рощупкин). В основе острого нарушения выделительной функции почек лежит непосредственное воздействие вируса на сосуды почек, приводящее к серозно-геморрагическому отеку, вследствие чего сдавливаются канальцы и собирательные трубки, развивается олигурия. Наряду с этим отмечаются атрофия канальцевого эпителия и снижение канальцевой реабсорбции, наиболее характерные для данного вида лихорадки. Уменьшению суточного диуреза способствует резкое падение клубочковой фильтрации. В значительной степени оно обусловлено дополнительным аутоаллергическим механизмом, а также поражением гипофиза и коры надпочечников.
Олигурия, доходящая в тяжелых случаях до полной анурии, определяет своеобразие проявлений почечной недостаточности и, в частности, нарушений азотистого обмена и водно-электролитных сдвигов. При освобождении организма от возбудителя и уменьшении поражения почек олигурическое состояние сменяется полиурией. В полиурическом периоде отмечается снижение способности канальцевого эпителия к реабсорбции провизорной мочи на фоне падения клубочковой фильтрации. Тяжелые клубочковые поражения непродолжительны и обратимы. Проявления ГЛПСВ клиническом течении болезни выделяют начальный период (1-3-й день болезни), олигурический (2-12-й день), полиурический (9-24-й день) и период реконвалесценции (до 30-35-го дня от начала болезни). Длительность инкубационного периода 7-46 дней, чаще всего — 3-4 недели. ГЛСПС чаще начинается остро, внезапно. Среди полного здоровья появляются сильная головная боль, слабость, ломота в теле, озноб, сменяющийся жаром. Характерны гиперемия лица, шеи, верхней части груди, инъекция склер. С первых дней болезни температура повышается до 38-40°С. Начало олигурического периода, протекающего с выраженными почечными и геморрагическими проявлениями, приходится на 2-4-й день болезни. Температура тела остается повышенной до 38-40°С, лихорадка ремиттирующего типа держится 3-7 дней. Снижение температуры происходит литически или ускоренным лизисом и не сопровождается улучшением общего состояния. На 2-4-й день болезни появляется характерный ее признак — боль в пояснице, которая может быть в виде неприятных ощущений или резко мучительной, требующей применения обезболивающих средств. В это же время появляются боль в животе, тошнота и рвота. Состояние больных становится особенно тяжелым, беспокоят сухость во рту, жажда, бессонница, иногда икота, снижение остроты зрения. Геморрагические проявления при европейском варианте лихорадки отмечаются не более чем у 17-20% в виде кровоизлияний в склеру, носовых кровотечений, петехиальных высыпаний, макрогематурии, редко наблюдаются кишечные кровотечения и появление кровавой мокроты. Пульс вначале соответствует температуре, но с 6-12-го дня болезни развивается относительная брадикардия, наблюдается приглушение тонов сердца или их глухость, которые удерживаются и в последующем. После нормализации температуры брадикардия сохраняется, позднее пульс соответствует температуре. Кровяное давление имеет тенденцию к снижению с первых дней болезни, особенно оно понижено в начале второго периода болезни, когда может развиться острая сердечно-сосудистая недостаточность, приводящая к летальному исходу. У 16-20% больных во втором периоде заболевания АД повышается. Изменения на ЭКГ характеризуются синусовой брадикардией, сглаженностью зубца Т, зазубренностью комплекса QRS. При тяжелом течении почечной недостаточности зубец Т повышен и заострен. Органы дыхания при ГЛСПС поражаются нечасто. Иногда развивается бронхит. Пневмония — явление редкое. Выражены изменения со стороны желудочно-кишечного тракта. С первых дней болезни больные жалуются на отсутствие аппетита, тошноту, рвоту (нередко кровавую), боль в подложечной области, запор, иногда понос. Рвота начинается уже в 1-2-й день болезни и усиливается к концу лихорадочного периода, становясь неукротимой, мучительной. Одновременно присоединяется частая и мучительная икота. Прекращаются рвота и икота к 9-12-му дню болезни. Увеличение печени и селезенки не является характерным для этого заболевания. — Также рекомендуем «Клиника и проявления ГЛПС. Диагностика ГЛПС» Оглавление темы «Лихорадки. Тропические инфекции»: |
Источник

