Гемолитико уремический синдром у беременных

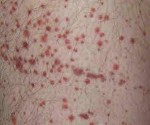
Гемолитико-уремический синдром — острое патологическое состояние, характеризующееся одновременным развитием микроангиопатической гемолитической анемии, тромбоцитопении и азотемии. Гемолитико-уремический синдром может проявляться кровавой диареей, абдоминальными болями, бледностью и иктеричностью кожи и склер, пастозностью лица, петехиями на коже, анурией, поражением ЦНС, печени, поджелудочной железы и сердца. Диагноз гемолитико-уремического синдрома основан на характерных клинических признаках, результатах общего и биохимического анализа крови и мочи, коагулограммы, бакпосева кала. Лечение гемолитико-уремического синдрома включает патогенетическую, симптоматическую и заместительную терапию.
Общие сведения
Гемолитико-уремический синдром (болезнь Гассера) – тяжелое полиэтиологическое расстройство, проявляющееся сочетанием неиммунной гемолитической анемии, тромбоцитопении и острой почечной недостаточности. Гемолитико-уремический синдром наблюдается преимущественно у детей грудного и младшего возраста (с 6 мес. до 4 лет), но также встречается у детей старшего возраста и редко у взрослых. Ежегодно в расчете на 100 тыс. детского населения регистрируются 2-3 случая гемолитико-уремического синдрома у детей до 5 лет и 1 случай у детей до 18 лет. Поскольку гемолитико-уремический синдром — одна из частых причин острой почечной недостаточности у детей, то от своевременности его диагностики и лечения зависит исход заболевания.
Гемолитико-уремический синдром
Классификация гемолитико-уремического синдрома
В зависимости от этиологии и клинических особенностей разделяют гемолитико-уремический синдром диареяассоциированный — Д+ (типичный) и не ассоциированный с диареей — Д- (спорадический или атипичный). Д+ гемолитико-уремический синдром чаще встречается у детей раннего и младшего возраста, является эндемическим (распространен в Поволжье, Московском регионе); недиарейный – более свойственен детям старшего возраста и взрослым.
По тяжести течения выделяют легкую и тяжелую формы гемолитико-уремического синдрома. Легкая форма гемолитико-уремического синдрома подразделяется на тип А (анемия, тромбоцитопения и азотемия) и тип Б (триада симптомов в сочетании с судорожным синдромом или артериальной гипертензией); тяжелая – на тип А (триада симптомов в сочетании с анурией длительностью более суток) и тип Б (триада симптомов в сочетании с анурией, артериальной гипертензией и судорожным синдромом).
Причины гемолитико-уремического синдрома
У детей частыми причинами гемолитико-уремического синдрома являются острая кишечная инфекция (90%) и инфекции верхних дыхательных путей (10 %).
Основное значение в развитии Д+ гемолитико-уремического синдрома имеет энтерогеморрагическая Е. coli, продуцирующая специфический шига-подобный веротоксин, способный избирательно повреждать эндотелиальные клетки сосудов почек и головного мозга. Наибольшее сродство веротоксина с эндотелием капилляров почек наблюдается у детей первых 3 лет жизни. Веротоксин вызывает эндотелиальный апоптоз и лейкоцитозависимое воспаление, а также запускает цепь патологических реакций, приводящих к гемолизу эритроцитов, агрегации и деструкции тромбоцитов, локальной активации процесса коагуляции и внутрисосудистого отложения фибрина, развитию ДВС-синдрома. Такими же свойствами обладает шигатоксин S. dysenteriae I типа. Развивающиеся микроциркуляторные нарушения (микроангиопатическая гемолитическая анемия, тромбоцитопения и микротромбозы) приводят к ишемическим изменениям в органах мишенях. При гемолитико-уремическом синдроме на фоне ОКИ наиболее часто поражаются капилляры клубочков почек, что может приводить к снижению скорости гломерулярной фильтрации, ишемии или некрозу клубочков, вторичной дисфункции или некрозу почечных канальцев, при массивном поражении – к ОПН.
Заражение энтерогеморрагической Е. coli может произойти при контакте с животными (кошками, крупным рогатым скотом) или инфицированным человеком; употреблении недостаточно термически обработанных мясных изделий, непастеризованных молочных продуктов, фруктовых соков, загрязненной воды. Для гемолитико-уремического синдрома характерна сезонность: на фоне ОКИ — преимущественно теплое время года (июнь-сентябрь), на фоне вирусных инфекций — зимне-весенний период.
Д- гемолитико-уремический синдром может быть постинфекционным, лекарственным, поствакцинальным, наследственным, связанным с системными заболеваниями соединительной ткани, идиопатическим. В 40% случаев развитие Д- гемолитико-уремического синдрома обусловлено респираторной инфекцией, возбудителем которой является S. pneumoniae, разрушающий мембраны эритроцитов, тромбоцитов и эндотелиоцитов с помощью фермента нейраминидазы. Вирусы ветряной оспы, ВИЧ, гриппа, Эпштейна-Барра, Коксаки также могут быть причиной гемолитико-уремического синдрома.
Установлена связь между развитием гемолитико-уремического синдрома у взрослых и употреблением некоторых медикаментов (циклоспорина А, митомицина С, эстроген — содержащих контрацептивов, противоопухолевых препаратов), трансплантацией костного мозга, злокачественными новообразованиями, системной красной волчанкой и антифосфолипидным синдромом, беременностью. Выявлены семейные случаи гемолитико-уремического синдрома с аутосомным типом наследования обусловленные дефектом системы комплемента, нарушением обмена простациклина, недостаточностью антитромботических факторов и др.
В основе гемолитико-уремического синдрома может лежать активация тромбоцитов иммунными комплексами (например, комплексом антиген – антитело после прививок живыми вакцинами против полиомиелита, против ветряной оспы, против кори, АКДС).
Симптомы гемолитико-уремического синдрома
В клинической картине гемолитико-уремического синдрома различают продромальный период, разгар заболевания и восстановительный период. Продолжительность продромального периода составляет от 2 до 7 суток. Для него характерно появление признаков поражения ЖКТ или дыхательных путей.
Гемолитико-уремический синдром на фоне ОКИ, вызванной энтеропатогенной Е. coli, имеет ярко выраженную симптоматику. Развиваются симптомы гастроэнтерита или колита (часто кровавая диарея), тошнота, рвота, абдоминальные боли, лихорадка. Постепенно общее состояния ребенка ухудшается, повышенная возбудимость сменяется вялостью.
В период разгара гемолитико-уремического синдрома превалируют проявления гемолитической анемии, тромбоцитопении и ОПН: бледность и иктеричность кожного покрова, склер и слизистых оболочек; пастозность век, голеней; кожный геморрагический синдром в виде петехий или экхимозов, иногда — носовые кровотечения, в тяжелых случаях — снижение диуреза (олигурия или анурия). Тяжесть и продолжительность дизурии зависит от степени и глубины повреждения почек.
Гемолитико-уремический синдром может проявляться полиорганной патологией: поражением ЦНС, печени, поджелудочной железы, сердца, артериальной гипертензией. В 50% случаев гемолитико-уремического синдрома наблюдаются неврологические нарушения: подергивания мышц, гиперрефлексия, децеребрационная ригидность, гемипарезы, судороги, ступор, кома (особенно выраженные у детей первых лет жизни). Выявляются гепатоспленомегалия, кардиомиопатия, тахикардия, аритмия.
В самых тяжелых случаях возможно легочное кровотечение, развитие отека легких, синдрома «ригидного легкого», сердечно-легочной недостаточности, отека головного мозга. Поражение ЖКТ может проявляться эзофагитом, энтероколитом, гепатитом, панкреатитом, а также некрозом, перфорацией, инвагинацией кишечника.
Продолжительность гемолитико-уремического синдрома обычно составляет 1-2 недели, затем наступает стабилизация и в 70% случаев — постепенное восстановление нарушенных функций: улучшение выделения мочи, повышение уровня тромбоцитов, нормализация уровня гемоглобина. При тяжелом течении наступает либо летальный исход вследствие экстраренальных поражений, либо формирование ХПН.
Диагностика гемолитико-уремического синдрома
Диагноз гемолитико-уремического синдрома основан на выявлении характерных клинических признаков, осложняющих течение ОКИ или ОРВИ: гемолитической анемии, тромбоцитопении, ДВС-синдрома, азотемии.
При гемолитико-уремическом синдроме в крови обнаруживаются анемия, анизоцитоз и полихроматофилия эритроцитов (наличие фрагментированных форм), присутствие свободного гемоглобина, снижение количества тромбоцитов, лейкоцитоз, умеренная непрямая гипербилирубинемия, возрастание уровня мочевины и креатинина, гипонатриемия, гиперкалиемия, ацидоз (в олигоанурической стадии ОПН), гипоальбуминемия.
Моча приобретает коричневато-ржавый цвет, в ней могут появиться фибриновые комки, отмечается гематурия, протеинурия, гемоглобинурия. У детей с ОКИ выполняют бактериологическое исследование кала на выявление штаммов энтеропатогенной Е. coli. При тяжелых неврологических нарушениях возможно проведение КТ головного мозга и люмбальной пункции для исключения кровотечения и менингита.
Дифференциальная диагностика гемолитико-уремического синдрома проводится с неотложными хирургическими состояниями (аппендицитом, кишечной непроходимостью, окклюзией мезентериальных сосудов, перфорацией кишечника, дивертикулом подвздошной кишки), ишемическим колитом, септицемией с ДВС-синдромом, вирусным или бактериальным гастроэнтеритом, тяжелой степенью дегидратации при кишечных токсикозах, тромботической тромбоцитопенией.
Лечение гемолитико-уремического синдрома
Лечение гемолитико-уремического синдрома определяется периодом развития заболевания и тяжестью поражения почечной ткани. Чем раньше ребенок с гемолитико-уремическим синдромом поступает в стационар, тем выше вероятность его успешного и полного излечения. Патогенетическая терапия включает нормализацию агрегатного состояния крови с использованием антиагрегантов, гепаринотерапии; улучшение микроциркуляции (трентал, эуфиллин); коррекцию антиоксидантного статуса (витамины А и Е).
При бактериальной этиологии гемолитико-уремического синдрома назначаются антибиотики широкого спектра действия; при инфекции, вызванной энтеропатогенной Е. coli, прием антибиотиков и препаратов, замедляющих моторику кишечника, не рекомендуется. При олигоанурии показана коррекция водно-электролитных расстройств, подавление реакций метаболического распада и инфекционного процесса. Для коррекции тяжелой анемии используется инфузия эритроцитарной массы.
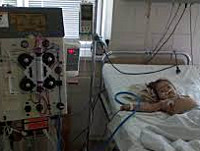
В половине случаев типичного гемолитико-уремического синдрома необходимо раннее проведение заместительной терапии: обменного плазмафереза, перитонеального диализа или гемодиализа. Гемодиализ проводится ежедневно в течение всего олигоуремического периода. В случае развития терминальной стадии ХПН показана трансплантация почки.
Прогноз гемолитико-уремического синдрома
Гемолитико-уремический синдром имеет серьезный прогноз, летальность у маленьких детей во время острой фазы заболевания составляет 3-5%, у 12% развивается терминальная ХПН, у 25% происходит снижение клубочковой фильтрации. Плохой прогноз имеют атипичные наследственные, аутоиммунные и связанные с беременностью формы гемолитико-уремического синдрома.
Классическая форма гемолитико-уремического синдрома у детей раннего возраста с преимущественным поражением почечных клубочков протекает более благоприятно. В случае Д+ гемолитико-уремического синдрома наблюдается лучший исход по сравнению с недиарейным синдромом, сопровождающимся частыми рецидивами и высокой летальностью.
Источник
 Гемолитико-уремический синдром характеризуется поражением почек, появлением анемии и тромбоцитопении.
Гемолитико-уремический синдром характеризуется поражением почек, появлением анемии и тромбоцитопении.
Данная патология протекает тяжело, особенно у взрослых пациентов.
Риск заболеть существует у любого человека.
По этой причине каждому потенциальному пациенту, особенно родителям маленьких детей, необходимо иметь представление об этиологических факторах, симптоматике и методах профилактики данного заболевания.
Общая информация
 Гемолитико-уремический синдром, или болезнь Гассера, в большинстве случаев поражает детей младше 5 лет.
Гемолитико-уремический синдром, или болезнь Гассера, в большинстве случаев поражает детей младше 5 лет.
Заболевание в основном диагностируется в летний период по всему земному шару.
Гемолитико-уремический синдром характеризуется наличием 3 симптомов – тромбоцитопения в общем анализе крови, почечная недостаточность, гемолитическая анемия.
Причины возникновения
 Острые кишечные инфекции являются самыми частыми причинами развития заболевания, особенно у детей. Этиологическим фактором могут выступать инфекции органов дыхания, но диагностируется подобное достаточно редко.
Острые кишечные инфекции являются самыми частыми причинами развития заболевания, особенно у детей. Этиологическим фактором могут выступать инфекции органов дыхания, но диагностируется подобное достаточно редко.
У пациентов взрослого возраста заболевание развивается на фоне патологий неинфекционного характера: например, на фоне приема некоторых лекарственных препаратов (иммунодепрессантов), в период беременности, в результате трансплантации органов.
Патология способна ассоциироваться с гломерулонефритом, ревматическими и опухолевыми болезнями.
Чаще всего гемолитико-уремический синдром обусловлен веротоксином, который вырабатывается особым видом кишечной палочки. Данный токсин способен ассоциироваться с клетками сосудов почек. Возникает воспалительный процесс, клетки гибнут, что приводит к гибели тромбоцитов и эритроцитов.
На стенках сосудов происходит отложение фибрина, это является причиной микротромбозов.
Гибель сосудов почек приводит к ишемии органа и нарушению его функционирования.
Именно так выглядит патофизиологический механизм болезни Гассера.
Важно отметить, что веротоксин — самая частая причина заболевания, но не единственная. Кроме него, болезнь Гассера может быть спровоцирована токсином бактерий из рода шигелл, стрептококков. Любой агент, способный разрушать почечную ткань, способен вызывать данную патологию.
Классификация заболевания
Гемолитико-уремический синдром классифицируется по нескольким признакам. Выглядит это следующим образом:
-
 Инфекционный и неинфекционный в зависимости от причины развития.
Инфекционный и неинфекционный в зависимости от причины развития. - Ассоциированный или неассоциированный с диареей. Первая разновидность называется типичной, вторая – атипичной. Типичная форма заболевания обычно диагностируется у детей первых лет жизни и на определенной территории (средняя полоса России). Атипичная болезнь Гассера характерна для более старших детей, подростков и взрослых. Связи с определенной территорией не существует.
- По характеру течения выделяют гемолитико-уремический синдром легкой, средней и тяжелой степени. Классификация зависит от клинической симптоматики патологии. Для легкого течения характерно наличие 3 классических симптомов. При форме средней степени тяжести отмечается наличие повышения артериального давления, появления судорог. При тяжелом течении заболевания к перечисленным выше симптомам присоединяется задержка мочи.
Важно отметить, что гемолитико-уремический синдром может быть идиопатическим, то есть причина остается невыясненной. Также предрасположенность к данной патологии передается по наследству.
Особенности у взрослых
У пациентов взрослого возраста болезнь Гассера нечасто обуславливается острыми кишечными инфекциями. Обычно она развивается в результате наличия вируса иммунодефицита, приема некоторых лекарственных средств, на фоне системных и опухолевых заболеваний. Прогноз в таких случаях неблагоприятный.
У детей
У пациентов детского возраста заболевание в большинстве случаев развивается в результате острых кишечных инфекций.
Заражение происходит после употребления в пищу недостаточно прожаренного мяса, не прошедших пастеризацию молочных продуктов, неочищенной воды.
Отмечается, что у детей гемолитико-уремический синдром во многих ситуациях рассматривается как отдельная нозологическая единица, в то время как у взрослых патология развивается как проявление других заболеваний.
У беременных
Беременность является предрасполагающим фактором к возникновению данной болезни. Клинически это проявляется эклампсией и угрозой выкидыша. Проблема устраняется проведением родоразрешения. После родов патология может проявляться тяжелой почечной недостаточностью, эмболией, сепсисом.
Проявление клинической картины
Симптомы гемолитико-уремического синдрома имеет характерные черты. Выглядит следующим образом:
-
 В течении заболевания выделяется продромальный период, длительность которого может составлять до 14 дней (в большинстве случаев – 7 суток). Под данным термином подразумевается время от проникновения возбудителя в организм до появления первых клинических симптомов. В продромальный период может наблюдаться единичный эпизод кровавой диареи.
В течении заболевания выделяется продромальный период, длительность которого может составлять до 14 дней (в большинстве случаев – 7 суток). Под данным термином подразумевается время от проникновения возбудителя в организм до появления первых клинических симптомов. В продромальный период может наблюдаться единичный эпизод кровавой диареи. - Постепенно у пациентов появляются жалобы на появление общей слабости, достаточно часто происходит повышение температуры тела. Кожный покров становится бледным, наблюдается отечность нижних конечностей. Диагностируется уменьшение количества выделяемой мочи, наблюдается повышение артериального давления.
- Затем присоединяются симптомы, характерные для острых кишечных инфекций, — тошнота, рвота, боли в животе, кровавая диарея.
- При тяжелом течении заболевания происходит нарушение функционирования большого числа органов. У пациентов могут диагностироваться судороги, аритмии, гепатит, панкреатит, перфорации стенок кишечника. Заболевание способно осложняться отеком легких и головного мозга, различными кровотечениями, хронической почечной недостаточностью.
- Анемия возникает внезапно, способна в течение короткого времени достигать критично низких показателей. Тромбоцитопения может приводить к мелким точечным кровоизлиянием, но обычно она быстро проходит.
Средняя продолжительность болезни Гессера составляет 10-14 дней. Показатель зависит от тяжести течения. Восстановление организма происходит медленнее, в течении полутора месяцев.
Диагностические меры
 Пациенту важно обратиться вовремя к врачу. Это может быть терапевт или педиатр, уролог, гастроэнтеролог, инфекционист. Любой врач может определить заболевание и отправить больного на госпитализацию. Алгоритм диагностики:
Пациенту важно обратиться вовремя к врачу. Это может быть терапевт или педиатр, уролог, гастроэнтеролог, инфекционист. Любой врач может определить заболевание и отправить больного на госпитализацию. Алгоритм диагностики:
- проводится общий осмотр пациента с анализом жалоб и сбором анамнеза;
- в общем анализе крови диагностируется анемия, эритроциты разной формы и содержат в себе различные включения, показатель тромбоцитов ниже нормы, лейкоцитов – выше;
- в биохимическом анализе крови отмечается увеличение количества билирубинов, мочевины, креатинина, происходит нарушение водно-электролитного баланса;
- моча приобретает мутный оттенок, в ней могут находиться примеси в виде крови, диагностируется высокое содержание белка;
- обязательно поведение бактериологического посева каловых масс с целью определения возбудителя.
Важно отметить, инструментальная диагностика зависит от характера осложнений.
Пациентам может понадобиться проведение электрокардиографии, ультразвукового исследования сердца или брюшной полости, компьютерная или магнитно-резонансная томография.
Методы терапии
Лечение гемолитико-уремический синдром зависит от характера течения патологии. Важно обратиться к врачу как можно раньше, это обеспечит успешное выздоровление и убережет от развития тяжелых осложнений.
Медикаментозные способы
 Во время терапии происходит контроль гематокрита. Для этого нередко требуется переливание эритроцитарной массы. Также проводится лечение антиагрегантными препаратами (гепарином). Для улучшения периферического кровообращения пациентам назначается пентоксифиллин.
Во время терапии происходит контроль гематокрита. Для этого нередко требуется переливание эритроцитарной массы. Также проводится лечение антиагрегантными препаратами (гепарином). Для улучшения периферического кровообращения пациентам назначается пентоксифиллин.
Для лечения используются растворы, нормализующие водно-электролитный баланс организма. Также вводятся витамины А и Е.
Многие пациенты нуждаются в проведении плазмефереза и гемодиализа, которые позволяют избавиться от токсических продуктов обмена веществ.
Для устранения отеков используются мочегонные препараты, учащенного сердцебиения – бета-блокаторы. С целью снизить давление назначаются препараты, содержащие нитропруссид натрия.
Обязателен постоянный контроль показаний артериального давления.
Если врачам удается определить возбудителя, проводиться исследование на антибиотико-чувствительность, на основе результатов которого назначается соответствующая терапия.
Лечение детей и беременных
Принципы лечения детей не имеют существенных отличий от таковых у взрослых. Разница состоит в дозировках используемых лекарственных средств.
Что касается беременных, вопрос более сложный. В большинстве случаев необходимо проводить родоразрешение, поскольку консервативная терапия в редких случаях оказывается эффективной.
Народная медицина
Не существует методов народной медицины, которые способны бороться с гемолитико-уремическим синдромом. Пациентам необходимо как можно быстрее обратиться к врачу и не заниматься самолечением.
Только после выздоровления для нормализации функции почек можно принимать курсами урологические фитосборы, которые обладают противовоспалительным и антисептическим действиями.
Диетические предписания
В период лечения и восстановления пациентам важно соблюдать специальную диету. Необходимо исключить из рациона соль.
Питаться нужно продуктами с высоким содержанием белка – куриное и говяжье мясо, молочные изделия, гречневая крупа, определенные сорта рыбы. Прием пищи должен быть небольшими порциями, 5 раз в день.
Прогноз и профилактика
Заболевание очень серьезное, способно привести к летальному исходу. Чем раньше пациент обратился к врачу, тем лучше для него. Среди детей смертность составляет около 5%, некоторые приобретают нарушение функционирования почек.
У взрослых прогноз неблагоприятнее, поскольку гемолитико-уремический синдром является проявлением других заболеваний, что отражается на его течении (часто диагностируется тяжелая форма).
Профилактика патологии сводится к соблюдению всех правил личной гигиены, обязательно мыть руки перед едой. Продукты должны проходить тщательную термическую обработку, овощи и фрукты необходимо хорошо мыть.
Гемолитико-уремический синдром является очень серьезной патологией, способной приводить не только к почечной, но и полиорганной недостаточности. Поэтому важно выполнять все рекомендации по гигиене питания и в случае подозрений на заболевание немедленно обращаться за медицинской помощью.
Источник
