Гемолитико уремический синдром неотложная помощь
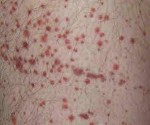

Гемолитико-уремический синдром — острое патологическое состояние, характеризующееся одновременным развитием микроангиопатической гемолитической анемии, тромбоцитопении и азотемии. Гемолитико-уремический синдром может проявляться кровавой диареей, абдоминальными болями, бледностью и иктеричностью кожи и склер, пастозностью лица, петехиями на коже, анурией, поражением ЦНС, печени, поджелудочной железы и сердца. Диагноз гемолитико-уремического синдрома основан на характерных клинических признаках, результатах общего и биохимического анализа крови и мочи, коагулограммы, бакпосева кала. Лечение гемолитико-уремического синдрома включает патогенетическую, симптоматическую и заместительную терапию.
Общие сведения
Гемолитико-уремический синдром (болезнь Гассера) – тяжелое полиэтиологическое расстройство, проявляющееся сочетанием неиммунной гемолитической анемии, тромбоцитопении и острой почечной недостаточности. Гемолитико-уремический синдром наблюдается преимущественно у детей грудного и младшего возраста (с 6 мес. до 4 лет), но также встречается у детей старшего возраста и редко у взрослых. Ежегодно в расчете на 100 тыс. детского населения регистрируются 2-3 случая гемолитико-уремического синдрома у детей до 5 лет и 1 случай у детей до 18 лет. Поскольку гемолитико-уремический синдром — одна из частых причин острой почечной недостаточности у детей, то от своевременности его диагностики и лечения зависит исход заболевания.
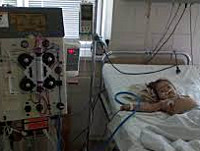
Гемолитико-уремический синдром
Классификация гемолитико-уремического синдрома
В зависимости от этиологии и клинических особенностей разделяют гемолитико-уремический синдром диареяассоциированный — Д+ (типичный) и не ассоциированный с диареей — Д- (спорадический или атипичный). Д+ гемолитико-уремический синдром чаще встречается у детей раннего и младшего возраста, является эндемическим (распространен в Поволжье, Московском регионе); недиарейный – более свойственен детям старшего возраста и взрослым.
По тяжести течения выделяют легкую и тяжелую формы гемолитико-уремического синдрома. Легкая форма гемолитико-уремического синдрома подразделяется на тип А (анемия, тромбоцитопения и азотемия) и тип Б (триада симптомов в сочетании с судорожным синдромом или артериальной гипертензией); тяжелая – на тип А (триада симптомов в сочетании с анурией длительностью более суток) и тип Б (триада симптомов в сочетании с анурией, артериальной гипертензией и судорожным синдромом).
Причины гемолитико-уремического синдрома
У детей частыми причинами гемолитико-уремического синдрома являются острая кишечная инфекция (90%) и инфекции верхних дыхательных путей (10 %).
Основное значение в развитии Д+ гемолитико-уремического синдрома имеет энтерогеморрагическая Е. coli, продуцирующая специфический шига-подобный веротоксин, способный избирательно повреждать эндотелиальные клетки сосудов почек и головного мозга. Наибольшее сродство веротоксина с эндотелием капилляров почек наблюдается у детей первых 3 лет жизни. Веротоксин вызывает эндотелиальный апоптоз и лейкоцитозависимое воспаление, а также запускает цепь патологических реакций, приводящих к гемолизу эритроцитов, агрегации и деструкции тромбоцитов, локальной активации процесса коагуляции и внутрисосудистого отложения фибрина, развитию ДВС-синдрома. Такими же свойствами обладает шигатоксин S. dysenteriae I типа. Развивающиеся микроциркуляторные нарушения (микроангиопатическая гемолитическая анемия, тромбоцитопения и микротромбозы) приводят к ишемическим изменениям в органах мишенях. При гемолитико-уремическом синдроме на фоне ОКИ наиболее часто поражаются капилляры клубочков почек, что может приводить к снижению скорости гломерулярной фильтрации, ишемии или некрозу клубочков, вторичной дисфункции или некрозу почечных канальцев, при массивном поражении – к ОПН.
Заражение энтерогеморрагической Е. coli может произойти при контакте с животными (кошками, крупным рогатым скотом) или инфицированным человеком; употреблении недостаточно термически обработанных мясных изделий, непастеризованных молочных продуктов, фруктовых соков, загрязненной воды. Для гемолитико-уремического синдрома характерна сезонность: на фоне ОКИ — преимущественно теплое время года (июнь-сентябрь), на фоне вирусных инфекций — зимне-весенний период.
Д- гемолитико-уремический синдром может быть постинфекционным, лекарственным, поствакцинальным, наследственным, связанным с системными заболеваниями соединительной ткани, идиопатическим. В 40% случаев развитие Д- гемолитико-уремического синдрома обусловлено респираторной инфекцией, возбудителем которой является S. pneumoniae, разрушающий мембраны эритроцитов, тромбоцитов и эндотелиоцитов с помощью фермента нейраминидазы. Вирусы ветряной оспы, ВИЧ, гриппа, Эпштейна-Барра, Коксаки также могут быть причиной гемолитико-уремического синдрома.
Установлена связь между развитием гемолитико-уремического синдрома у взрослых и употреблением некоторых медикаментов (циклоспорина А, митомицина С, эстроген — содержащих контрацептивов, противоопухолевых препаратов), трансплантацией костного мозга, злокачественными новообразованиями, системной красной волчанкой и антифосфолипидным синдромом, беременностью. Выявлены семейные случаи гемолитико-уремического синдрома с аутосомным типом наследования обусловленные дефектом системы комплемента, нарушением обмена простациклина, недостаточностью антитромботических факторов и др.
В основе гемолитико-уремического синдрома может лежать активация тромбоцитов иммунными комплексами (например, комплексом антиген – антитело после прививок живыми вакцинами против полиомиелита, против ветряной оспы, против кори, АКДС).
Симптомы гемолитико-уремического синдрома
В клинической картине гемолитико-уремического синдрома различают продромальный период, разгар заболевания и восстановительный период. Продолжительность продромального периода составляет от 2 до 7 суток. Для него характерно появление признаков поражения ЖКТ или дыхательных путей.
Гемолитико-уремический синдром на фоне ОКИ, вызванной энтеропатогенной Е. coli, имеет ярко выраженную симптоматику. Развиваются симптомы гастроэнтерита или колита (часто кровавая диарея), тошнота, рвота, абдоминальные боли, лихорадка. Постепенно общее состояния ребенка ухудшается, повышенная возбудимость сменяется вялостью.
В период разгара гемолитико-уремического синдрома превалируют проявления гемолитической анемии, тромбоцитопении и ОПН: бледность и иктеричность кожного покрова, склер и слизистых оболочек; пастозность век, голеней; кожный геморрагический синдром в виде петехий или экхимозов, иногда — носовые кровотечения, в тяжелых случаях — снижение диуреза (олигурия или анурия). Тяжесть и продолжительность дизурии зависит от степени и глубины повреждения почек.
Гемолитико-уремический синдром может проявляться полиорганной патологией: поражением ЦНС, печени, поджелудочной железы, сердца, артериальной гипертензией. В 50% случаев гемолитико-уремического синдрома наблюдаются неврологические нарушения: подергивания мышц, гиперрефлексия, децеребрационная ригидность, гемипарезы, судороги, ступор, кома (особенно выраженные у детей первых лет жизни). Выявляются гепатоспленомегалия, кардиомиопатия, тахикардия, аритмия.
В самых тяжелых случаях возможно легочное кровотечение, развитие отека легких, синдрома «ригидного легкого», сердечно-легочной недостаточности, отека головного мозга. Поражение ЖКТ может проявляться эзофагитом, энтероколитом, гепатитом, панкреатитом, а также некрозом, перфорацией, инвагинацией кишечника.
Продолжительность гемолитико-уремического синдрома обычно составляет 1-2 недели, затем наступает стабилизация и в 70% случаев — постепенное восстановление нарушенных функций: улучшение выделения мочи, повышение уровня тромбоцитов, нормализация уровня гемоглобина. При тяжелом течении наступает либо летальный исход вследствие экстраренальных поражений, либо формирование ХПН.
Диагностика гемолитико-уремического синдрома
Диагноз гемолитико-уремического синдрома основан на выявлении характерных клинических признаков, осложняющих течение ОКИ или ОРВИ: гемолитической анемии, тромбоцитопении, ДВС-синдрома, азотемии.
При гемолитико-уремическом синдроме в крови обнаруживаются анемия, анизоцитоз и полихроматофилия эритроцитов (наличие фрагментированных форм), присутствие свободного гемоглобина, снижение количества тромбоцитов, лейкоцитоз, умеренная непрямая гипербилирубинемия, возрастание уровня мочевины и креатинина, гипонатриемия, гиперкалиемия, ацидоз (в олигоанурической стадии ОПН), гипоальбуминемия.
Моча приобретает коричневато-ржавый цвет, в ней могут появиться фибриновые комки, отмечается гематурия, протеинурия, гемоглобинурия. У детей с ОКИ выполняют бактериологическое исследование кала на выявление штаммов энтеропатогенной Е. coli. При тяжелых неврологических нарушениях возможно проведение КТ головного мозга и люмбальной пункции для исключения кровотечения и менингита.
Дифференциальная диагностика гемолитико-уремического синдрома проводится с неотложными хирургическими состояниями (аппендицитом, кишечной непроходимостью, окклюзией мезентериальных сосудов, перфорацией кишечника, дивертикулом подвздошной кишки), ишемическим колитом, септицемией с ДВС-синдромом, вирусным или бактериальным гастроэнтеритом, тяжелой степенью дегидратации при кишечных токсикозах, тромботической тромбоцитопенией.
Лечение гемолитико-уремического синдрома
Лечение гемолитико-уремического синдрома определяется периодом развития заболевания и тяжестью поражения почечной ткани. Чем раньше ребенок с гемолитико-уремическим синдромом поступает в стационар, тем выше вероятность его успешного и полного излечения. Патогенетическая терапия включает нормализацию агрегатного состояния крови с использованием антиагрегантов, гепаринотерапии; улучшение микроциркуляции (трентал, эуфиллин); коррекцию антиоксидантного статуса (витамины А и Е).
При бактериальной этиологии гемолитико-уремического синдрома назначаются антибиотики широкого спектра действия; при инфекции, вызванной энтеропатогенной Е. coli, прием антибиотиков и препаратов, замедляющих моторику кишечника, не рекомендуется. При олигоанурии показана коррекция водно-электролитных расстройств, подавление реакций метаболического распада и инфекционного процесса. Для коррекции тяжелой анемии используется инфузия эритроцитарной массы.
В половине случаев типичного гемолитико-уремического синдрома необходимо раннее проведение заместительной терапии: обменного плазмафереза, перитонеального диализа или гемодиализа. Гемодиализ проводится ежедневно в течение всего олигоуремического периода. В случае развития терминальной стадии ХПН показана трансплантация почки.
Прогноз гемолитико-уремического синдрома
Гемолитико-уремический синдром имеет серьезный прогноз, летальность у маленьких детей во время острой фазы заболевания составляет 3-5%, у 12% развивается терминальная ХПН, у 25% происходит снижение клубочковой фильтрации. Плохой прогноз имеют атипичные наследственные, аутоиммунные и связанные с беременностью формы гемолитико-уремического синдрома.
Классическая форма гемолитико-уремического синдрома у детей раннего возраста с преимущественным поражением почечных клубочков протекает более благоприятно. В случае Д+ гемолитико-уремического синдрома наблюдается лучший исход по сравнению с недиарейным синдромом, сопровождающимся частыми рецидивами и высокой летальностью.
Источник
Гемолитический уремический синдром (ГУС)
Характеризуется микроангиопатической гемолитической анемией, тромбоцитопенией и нефропатией. Девяносто процентов случаев приходится на детское население, связанное с вспышками гастроэнтерита, вызванными продуцирующей веротоксин Escherichia coli. У взрослых встречается спорадическая форма, которую трудно отличить от тромботической тромбоцитопенической пурпуры. Это результат повреждения эндотелиальных клеток, вызывающего микрососудистый тромбоз.
Этиология
Хотя ГУС можно увидеть в самых разных клинических сценариях, общим знаменателем в ситуациях, когда этиологический агент может быть идентифицирован, является повреждение эндотелия клубочкового капиллярного слоя. В эпидемической форме это вызвано заражением продуцирующими веротоксин штаммами Escherichia coli. Инфекционный ГУС (связанный с не веротоксинами) вызван не-E-coli-организмами, включая стрептококковые.
В приблизительно 50% семейного ГУС обнаружен дефект в одном из белков, участвующих в регуляции системы комплемента. Причина спорадического, не веротоксин-ассоциированного ГУС неизвестна, хотя в некоторых случаях были обнаружены те же дефекты, что и в семейных синдромах. Причины вторичного ГУС включают в себя воздействие лекарств (например, циклоспорин, некоторые химиотерапевтические агенты, целевые раковые агенты), трансплантацию костного мозга и беременность.
Патофизиология
Эпидемический: веротоксины (токсины Шига), продуцируемые E coli O157: H7, связываются с почечными гломерулярными эндотелиальными клетками, вызывая повреждение и отслоение клеток, повреждая мембрану основания с результирующим микрососудистым тромбозом, фрагментацию эритроцитов и разрушение тромбоцитов и, в конечном счете, вызывая почечную недостаточность.
Инфекционные: нейраминидаза, продуцируемая стрептококковыми видами, а также другие организмы, изменяет поверхность клубочковых клеток, чтобы выявить антигены, которые распознаются естественными антителами, вызывая иммунную реакцию и повреждение эндотелия. Другие механизмы, с помощью которых возбуждающие агенты запускают ГУС, неизвестны.
Семейный: в некоторых семейных случаях были обнаружены дефекты в производстве или функции одного из белков в альтернативном пути комплемента. Считается, что эти дефекты приводят к чрезмерной активации комплемента и приводят к повреждению эндотелия, что приводит к почечной дисфункции, а иногда и к вовлечению нескольких органов.
Вторичный: также считается, что он вызван повреждением эндотелиальных клеток, хотя точный механизм неизвестен. Совсем недавно появились сообщения о тромботической микроангиопатии, связанной с использованием целевых раковых агентов (например, иммунотоксинов, моноклональных антител и ингибиторов тирозинкиназы).
Спорадический: патофизиология неизвестна, но считается, что она связана с повреждением эндотелиальных клеток. Обнаружено, что у некоторых пациентов без известного семейного заболевания имеются дефекты в регуляции комплемента, подобные тем, которые встречаются в семейных случаях (т. е. влияют на структуру и / или функцию фактора H).
Диагностика
Анамнестические и факторы обследования при ГУС различаются в зависимости от типа. У всех пациентов с подозрением на ГУС исследования, которые помогают установить диагноз, включают следующее: ОАК, периферический мазок, креатинин, ПВ и ЧПВ. Это должно быть сделано в рамках первоначальной оценки. Наличие значительного количества фрагментов эритроцитов в периферическом мазке подтверждает диагноз тромботической микроангиопатии.
ЛДГ и гаптоглобин также определяют для дальнейшей оценки гемолиза. Если есть диарея, посев стула следует делать в начале диареи, так как отсроченный анализ может показать отрицательный результат культуры.
Диагностика и дифференциальная диагностика причин тромботической микроангиопатии и последующая терапия — сложная задача. Гематологическая консультация рекомендуется при планировании и лечении ГУС. Альтернативными диагнозами, которые необходимо исключить, являются тромботическая тромбоцитопеническая пурпура (ТТП), злокачественная гипертензия, системный васкулит и у беременных пациентов, преэклампсия и HELLP (уровень гемолиза, повышенный уровень ферментов печени и низкий уровень тромбоцитов). Уровень ADAMTS 13 (также известный как von Willebrand factor-cleaving protease [VWFCP]) полезен для различения TTП (более стабильно низкий уровень при TTП) от ГУС.
Дальнейшие факторы диагностики зависят от типа ГУС.
Оценка эпидемического ГУС
Инфекцию Escherichia coli O157: H7 следует подозревать у пациентов с абдоминальной болью и кровавой диареей, особенно при отсутствии лихорадки. Болезнь чаще встречается у детей в возрасте <5 лет, но можно наблюдать в любом возрасте. Могут присутствовать тошнота и рвота. На момент постановки диагноза может наблюдаться известная вспышка токсической E coli. Иногда обнаруживается анамнез употребления недоваренного мяса, сыра, птицы, овощей или воды, которые были заражены E coli O157: H7.
ОАК, периферический мазок, креатинин, ПВ и ЧТВ должны быть сделаны в рамках первоначальной оценки. Посев стула на агар сорбита-MacConkey для обнаружения E coli O157: H7 следует проводить на ранней стадии диарейной болезни.
Оценка вторичного и спорадического ГУС
Оценка пациентов, которые поступают без диареи, но с анемией, тромбоцитопенией и повышенным креатинином, должна включать ранний анализ мазков периферической крови. Анамнестические факторы, которые могут быть вызваны вторичным HUS, включают лечение циклоспорином, химиотерапией, хинином и трансплантацией костного мозга; текущая беременность или послеродовой статус; и семейная анамнез синдрома, подобного ГУС. При спорадическом ГУС, возбуждающий фактор неизвестен.
ПВ и ЧТВ полезны для исключения других причин тромбоцитопении, таких как диссеминированное внутрисосудистое свертывание.
Оценка семейного ГУС
Для пациентов, у которых есть анамнез, напоминающий семейный синдром, следует подозревать аномалии регулятивного пути комплемента. Оценка должна проводиться, как описано при спорадическом ГУС, но, кроме того, необходимо провести оценку белков, участвующих в регуляции комплемента. Для оценки часто требуются услуги лаборатории, специализирующейся на анализе системы комплемента. Некоторые эксперты предположили, что взрослые пациенты, у которых есть тромботическая микроангиопатия, но нет известной вторичной причины и есть нормальные уровни ADAMTS13, должны считаться пациентами с атипичным ГУС.
Факторы риска
- Проглатывание загрязненной пищи или воды
- Несмотря на то, что употребление недоваренного мяса получило наиболее широкое распространение, вспышки Escherichia coli-ассоциированных HUS были связаны с поеданием многих других веществ, таких как сыр, птица, овощи или вода, которые были заражены E coli O157 : H7.
- Известная вспышка токсикогенных E coli
- Также сообщалось о больших эпидемиях E coli O157: H7, большинство случаев являются спорадическими или встречаются в небольших кластерах.
- Воздействие инфицированных лиц в учреждениях
- Передача токсикогенной E coli от человека к человеку была описана в детских садах, домах престарелых и других учреждениях.
- Генетическая предрасположенность
- В семейных синдромах и некоторых спорадических случаях может быть аутосомно доминантным или рецессивным. Обнаружены аномалии в количестве и функции фактора Н, фактора I и мембранного кофактора, все из которых участвуют в регуляции комплемента.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение
Пошаговый подход к лечению Рекомендуется консультация со специалистами по нефрологии и гематологии по лечению ГУС, которая может стать сложной.
Лечение эпидемического ГУС
Подавляющее большинство пациентов с ГУС, около 90%, являются детьми с энтерогеморрагической инфекцией Escherichia coli. Дети с типичным представлением кровавой диареи, боли в животе, тошноты и рвоты должны быть госпитализированы. Это может ускорить оценку и поддержание внутрисосудистого объема и, таким образом, снизить риск осложнений и риск передачи.
Цели лечения поддерживающие: Поддерживайте объем внутрисосудистой жидкости: у детей, которые присутствуют с тромбоцитопенией и фрагментированными эритроцитами, с повышенным креатинином или без него, следует подозревать наличие E coli O157: H7 и предположительно лечить как таковое во время оценки. Тщательное внимание следует уделять балансу жидкости и мониторингу выхода мочи. Надлежащая гидратация важна для того, чтобы свести к минимуму вероятность поражения почек. Тщательное внимание необходимо уделять предотвращению сердечно-легочной перегрузки, особенно потому, что у этих пациентов существует риск развития олигурии.
Кровяное давление следует контролировать и лечить, если оно повышено. Гипертензия может быть вторичной по отношению к увеличению внутрисосудистого объема у пациентов, у которых развилась олигурия или анурия, или вторичная по отношению к активации ренинангиотензиновой системы, и ее следует контролировать, чтобы избежать обострения повреждения почек. Блокаторы кальциевых каналов являются предпочтительными агентами для лечения гипертонии в острой фазе. Ингибиторы ангиотензинпревращающего фермента обычно не рекомендуются в остром состоянии из-за проблем с уменьшенной почечной перфузией, но рекомендуются для пациентов с терминальной стадией почечной недостаточности после ГУС.
Избежание вмешательств, которые могут увеличить риск необратимого повреждения почек: Рекомендуется избегать использования антибиотиков, противодиарейных средств (антидиарейных), опиоидов или нестероидных противовоспалительных препаратов. Применение антибиотиков для энтерогеморрагических инфекций Escherichia coli не рекомендуется из-за возможного повышенного риска для ГУС. Было определено, что антиперистальтические средства увеличивают риск развития ГУС и осложнений со стороны ЦНС.
Переливания тромбоцитов были связаны с клиническим ухудшением и их следует избегать, если это возможно. Анемия распространена и может быстро развиваться, требуя переливания эритроцитов. Примерно 50% пациентов нуждаются в диализе в острой фазе. Пациенты, в которых развивается необратимая почечная недостаточность, рассматриваются для трансплантации почек. Было рекомендовано использование плазменного обмена для токсогенной E coli- ассоциированой диареи, связанной с кишечной палочкой у взрослых, на основе ее успешного использования во время вспышки.
Лечение спорадического и вторичного ГУС
Около 10% пациентов с клиническим ГУС не имеют диарейного продрома, и эта популяция состоит в основном из взрослых. В то время как у них больше вероятность наличия нормальных уровней ADAMTS13 и, следовательно, может быть группой, которая имеет иную патофизиологию чем у пациентов, у которых есть клиническая картина, более напоминающая тромботическую тромбоцитопеническую пурпуру (ТТП) (менее тяжелая почечная дисфункция), существует такая существенное совпадение между TTП и ГУС, которое многие эксперты рекомендуют рассматривать как один объект.
Плазменный обмен является центральной частью терапии. Нет убедительных доказательств того, что адъективная терапия кортикостероидами или гепарином эффективна. ГУС, связанный с химиотерапией или трансплантацией костного мозга, как правило, имеет плохой прогноз, и ответ на плазменный обмен не установлен. Диализ проводится у пациентов с почечной недостаточностью. Трансплантация почки может быть выполнена у пациентов с необратимой почечной недостаточностью, хотя частота рецидивов является высокой для пациентов с мутациями фактора комплемента H или I.
Пациенты с аномалиями мембранного кофактора белка имеют более низкий уровень рецидива заболевания.
Лечение пациентов со Streptococcus pneumoniae ассоциированным ГУС
Плазменный обмен противопоказан пациентам с Streptococcus pneumoniae-ассоциированным ГУС, потому что инфузия плазмы, содержащей природные антитела против антигена Thomsen-Friedenreich, может ухудшить агглютинацию. Пациентов со стрептококковой инфекцией следует лечить соответствующими антибиотиками в соответствии с местными протоколами и чувствительностью к антибиотикам.
Список источников
- Loirat C, Fakhouri F, Ariceta G, et al. An international consensus approach to the management of atypical hemolytic uremic syndrome in children. Pediatr Nephrol. 2016;31:15-39.
- Rathbone J, Kaltenthaler E, Richards A, et al. A systematic review of eculizumab for atypical haemolytic uraemic syndrome (aHUS). BMJ Open. 2013;3:e003573.
- Cataland SR, Wu HM. How I treat: the clinical differentiation and initial treatment of adult patients with atypical hemolytic uremic syndrome. Blood. 2014;123:2478-2484
- Kavanagh D, Richards A, Fremeaux-Bacchi V, et al. Screening for complement system abnormalities in patients with atypical hemolytic uremic syndrome. Clin J Am Soc Nephrol. 2007;2:591-596.
- Michael M, Elliott EJ, Ridley GF, et al. Interventions for haemolytic uraemic syndrome and thrombotic thrombocytopenic purpura. Cochrane Database Syst Rev. 2009;(1):CD003595.
- Banerjee S. Hemolytic uremic syndrome. Indian Pediatr. 2009;46:1075-1084
- Loirat C, Fakhouri F, Ariceta G, et al. An international consensus approach to the management of atypical hemolytic uremic syndrome in children. Pediatr Nephrol. 2016;31:15-39
- Legendre CM, Licht C, Muus P, et al. Terminal complement inhibitor eculizumab in atypical hemolyticuremic syndrome. N Engl J Med. 2013;368:2169-2181.
- Rathbone J, Kaltenthaler E, Richards A, et al. A systematic review of eculizumab for atypical haemolytic uraemic syndrome (aHUS). BMJ Open. 2013;3:e003573.
- BMJ
Источник
