Гематома забрюшинного пространства код мкб
Исключены:
- доброкачественное новообразование жировой ткани брюшины и забрюшинного пространства (D17.7)
- мезотелиальной ткани (D19.-)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
Ревизия забрюшинной гематомы через брюшную полость направлена на поиск поврежденного магистрального сосуда. Она может быть осуществлена только в том случае, если врач имеет четкое понимание того, где локализуется патологический процесс, где располагаются критические зоны повреждения, послужившие образованию кровоподтека. Процедура должна носить целенаправленный характер.
Травмы подобного рода образуются вследствие нанесения прямого удара по животу или по спине, во время падения с высоты, при долгом сдавливании тела между двумя плоскими поверхностями (железобетонными плитами, например). Обширные кровоизлияния формируются при переломах костей таза, повреждении позвоночника. Они могут возникнуть по причине разрыва любого органа, расположенного за стенкой мышечного каркаса живота. Часто образуются гематомы и после операции на брюшной полости.
Перечисленные воздействия приводят к разрыву крупных сосудов мочепузырного и прямокишечного сплетения, почечных поясничных или диафрагмальных вен. Объем потери крови зависит от массы поврежденной костной ткани, степени ее смещения, локализации переломов, калибра лопнувшей артерии.
Для удобства сбора анамнеза и для ориентирования действий оперирующего хирурга описываемый вид травмы систематизируется с учетом основных показателей повреждений.
По локализации, распространенности и объему забрюшинная гематома бывает:
В отдельную группу относятся мелкие кровоизлияния.
По форме кровоподтеки бывают монофокальными (однофокусными) и полифокальными (обширными).
- однокомпонентными: присутствуют только свернувшиеся сгустки крови, жидкая часть и клетчатка, которая находится в самом синяке в виде секвестров;
- многокомпонентными: вместе со сгустками крови присутствует содержимое поврежденного органа желудочный сок, ферменты, моча.
По отношению к брюшной полости гематомы бывают закрытыми, без прорыва в брюшную полость, и открытыми.
Классификация полезна в разработке метода операционного лечения и тактики терапевтических мероприятий в реабилитационном периоде.
У 80% пациентов гематома забрюшинного пространства (код по МКБ 10 С48.0) формируется на фоне тяжелого шока. Разлившаяся кровь раздражает миллионы рецепторов брюшины, нарушает сосудистые рефлексы, в результате этого происходит перераспределение описываемой жидкости во внутренних органах.
Человек испытывает постоянные тупые боли в животе. Они носят локальный характер, часто отдаются в спину или в поясницу. По истечении суток стихают, но ограниченное мышечное напряжение остается. Оно формируется со стороны повреждения и проходит, как только пациент меняет позу тела.
В самые ранние сроки появляется парез кишечника. Он становится причиной вздутия петель. Такое явление характерно при гематоме, появившейся в результате повреждений внутренних органов.
Так как перечисленные симптомы на фоне большой кровопотери часто бывают стертыми, врачи при осмотре пациента сталкиваются с трудностями в постановке диагноза. Если полученная травма приводит к образованию забрюшинной гематомы и к повреждению костей таза, позвоночника, черепа, тяжесть патологии не позволяет общаться с больным. Он не может внятно объяснить, что чувствует, а хирург «на ощупь» не способен понять степень существующих повреждений.
Поверхностная пальпация позволяет выявлять только мягкость и невыраженную болезненность передней стенки брюшины, ее ограниченное участие в процессе дыхания. Глубокое ощупывание проводится очень осторожно, так как оно вызывает резкую болезненность поврежденного участка.
При осмотре обнаруживается симптом Джойса: в отлогих местах живота постукивание по стенке брюшины вызывает притупление, оно сохраняется и при смене положения пациента. Выявлять его у больных с тяжелой сочетанной травмой невозможно из-за опасности, возникающей при перемене положения тела.
Выраженная геморрагия имеет свою клиническую картину: бледность кожных покровов, гипотония, тахикардия. Врачи всегда берут во внимание и наличие органоспецифических признаков. Например, при травме кишечника могут наблюдаться кровотечения из ануса. При повреждении мочевого пузыря присутствует гематурия и положительный симптом Пастернацкого: боль плюс увеличение количества эритроцитов в моче после поколачивания ребром руки в области проекции почек. При переломе костей таза обнаруживается резкая боль при разведении крыльев подвздошной кости. Для выявления конкретных причин забрюшинной гематомы пациенту показана:
- Обзорная рентгенография: помогает определить наличие свободной жидкости в брюшной полости, нечеткость контуров и смещение почки, мочевого пузыря, поясничной мышцы.
- УЗИ органов, расположенных в малом тазу и верхней зоне живота, а также КТ: с их помощью производится уточнение данных рентгенографии.
- Ректальное и вагинальное обследование.
Анализы крови показывают наличие признаков острой анемии.
При недостаточности данных для точного определения причин недомогания проводится лапароскопия. Она позволяет обнаружить небольшой геморрагический выпот и кровоизлияния в брыжейку тонкой кишки. С ее помощью можно дифференцировать патологию от перфоративной язвы желудка.
Если произведенные диагностические мероприятия показали отсутствие внутреннего кровотечения, лечение внутрибрюшной гематомы проводится при помощи интенсивной лекарственной схемы. Ее применение должно обеспечить устранение симптомов шока, пареза кишечника и восстановление гемостаза. Для этих целей больному назначается прием гемостатиков: Аминокапроновая кислота, Викасол. Устанавливается назогастральный зонд и новокаиновая блокада в брыжейку.
При наличии признаков продолжающегося кровотечения лапароскопия заменяется лапаротомией. Во время операции производится реставрация поврежденных сосудов, на них накладываются надежные турникеты или мягкие зажимы. После этого брюшина широко рассекается. Хирург удаляет гематому и осуществляет ревизию магистральных вен. При обнаружении их повреждений применяется метод оперативного воздействия с учетом масштаба патологических изменений.
Если выявляется небольшой по протяженности разрыв стенки сосуда, он устраняется путем наложения бокового шва. Когда выявляется размозжение краев дефекта, накладывается аутовенозная или синтетическая заплатка. Бывают случаи, когда необходимо сделать резекцию части аорты или вены, а потом наложить анастомоз (один конец вставляется внутрь другого). После хирург обшивает со всех сторон полые трубки.
При правильном лечении изолированных забрюшинных гематом прогноз в большинстве случаев благоприятный. Степень риска увеличивается, если патология осложняется бактериальным инфицированием.
источник
Гематома прямой мышцы живота
Спонтанная гематома прямой мышцы живота образуется в мускулатуре/ футляре прямой мышцы живота, более распространена локализация в ее нижнем сегменте.
Гематома прямой мышцы живота в 3 раза чаще встречаются у женщин.
Спонтанная гематома прямой мышцы живота — осложнение травмы брюшной полости, хирургического вмешательства и чрезмерной нагрузки на мускулатуру брюшной полости. Рост использования антиагрегантной и антикоагулянтной терапии привел к увеличению частоты развития спонтанной гематомы прямой мышцы живота.
Патология брюшной стенки — часто игнорируемая причина клиники острого живота, которая нередко диагносцируется с запозданием.
Обычно патология хорошо реагирует на консервативное лечение. Тем не менее, кровопотеря может быть значительной, что приводит к необходимости проведения обязательной неотложной хирургической операции. В большинстве случаев место кровотечения трудно определить в условиях расширяющейся гематомы. В таких обстоятельствах предлагается перевязка начала нижней эпигастральной артерии позади мышцы прямой мышцы живота.
West J Emerg Med. 2010 Feb; 11(1): 76–79.
Open Cardiovasc Med J. 2011; 5: 4–5.
Osinbowale O, Bartholomew JR. Rectus sheath hematoma. Vasc Med. 2008;13 (4): 275-9.
Titone C, Lipsius M, Krakauer JS. «Spontaneous» hematoma of the rectus abdominis muscle: critical review of 50 cases with emphasis on early diagnosis and treatment. Surgery. 1972;72 (4): 568-72.
источник
МКБ-10: D20.0 Доброкачественное новообразование мягких тканей забрюшинного пространства; D20.1 Доброкачественное новообразование брюшины
МКБ 10: Пункт D20 Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины
- D20.0 Доброкачественное новообразование мягких тканей забрюшинного пространства
- D20.1 Доброкачественное новообразование брюшины
- Клинические рекомендации
- Памятки для пациентов: готовые материалы, чтобы распечатать
- Критерии качества лечения
- Справочники: полезные в повседневной работе документы (шкалы, таблицы, алгоритмы и т.д.).
- Стандарты: материалы для подготовки к проверкам и экспертизам.
D20 Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины входит в:
- C00-C75 Злокачественные новообразования уточненных локализаций, которые обозначены как первичные или предположительно первичные, кроме новообразований лимфоидной, кроветворной и родственных им тканей
- C76-C80 Злокачественные новообразования неточно обозначенные, вторичные и неуточненных локализаций
- C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей, которые обозначены как первичные или предположительно первичные
- C97-C97 Злокачественные новообразования самостоятельных (первичных) множественных локализаций
- D00-D09 In situ новообразования
- D10-D36 Доброкачественные новообразования
- D37-D48 Новообразования неопределенного или неизвестного характера
1. Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как «диссеминированные», «рассеянные» или «распространенные» без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
2. К классу II отнесены как новообразования независимо от наличия/отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5.
3. Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карциномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки. Термин «рак» является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин «карцинома» иногда неверно используется как синоним термина «рак». В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
4. Необходимо обратить внимание на особое использование в классе II подрубрики со знаком .8. Там, где необходимо выделить подрубрику для группы «другие», обычно используют подрубрику .7.
5. Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно. Понятие «поражение, выходящее за пределы одной и более вышеуказанных локализаций» подразумевает, что вовлеченные области являются смежными. Последовательность нумерации подрубрик часто соответствует анатомическому соседству локализаций, и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
6. Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией, например, эктопическое злокачественное новообразование поджелудочной железы должно кодироваться как относящееся к поджелудочной железе неуточненное (C25.9).
7. Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды Международной классификации болезней в онкологии (МКБ-0) используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера]. Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей, следует пользоваться МКБ-0.
источник
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гематома.

Гематома
Описание
Гематома. Скопление жидкой или свернувшейся крови внутри человеческого тела, возникшее в результате разрыва сосудов (например, при ушибе) и расположенное в мягких тканях. Гематомы бывают как небольшими, так и обширными, сдавливающими мягкие ткани и расположенные рядом органы. Могут локализоваться под кожей, слизистыми оболочками, в толще мышц, в стенке внутренних органов, в головном мозгу Гематомы небольшого размера обычно рассасываются самостоятельно. Обширные гематомы могут организовываться с образованием рубцовой ткани, нарушать деятельность расположенных рядом внутренних органов или нагнаиваться. Особенно опасны внутричерепные гематомы, которые вызывают сдавление головного мозга и могут стать причиной смерти пациента. Лечение гематом обычно хирургическое, реже проводится консервативная терапия.
Дополнительные факты
Гематомой называется организованное скопление свернувшейся или жидкой крови в мягких тканях. Возникает вследствие разрыва сосуда, может располагаться как поверхностно (под кожей или наружными слизистыми оболочками), так и в глубине мышц. Возможно также образование гематом в головном мозгу или в стенке внутренних органов.
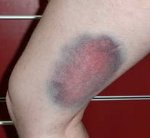
Гематомы мягких тканей.
Выделяют следующие степени тяжести гематомы.
Легкая. Гематома формируется в течение суток с момента травмы. Сопровождается умеренной или слабой болью в области повреждения. Функция конечности практически не нарушена. В большинстве случаев рассасывается самостоятельно.
Средняя. Гематома образуется в течение 3-5 часов. Сопровождается образованием заметной припухлости и умеренной болезненностью. Функция конечности частично нарушена. Необходим осмотр травматолога для определения дальнейшей тактики лечения.
Тяжелая. Гематома формируется в течение 1-2 часов после травмы. Сопровождается сильной болью в области повреждения и нарушением функции конечности. При осмотре определяется выраженная разлитая припухлость. Необходимо срочно обратиться к травматологу, который назначит симптоматическую терапию и определит, требуется ли оперативное лечение.
Во всех случаях гематома в подкожной клетчатке сопровождается образованием ограниченной, плотной, болезненной припухлости. На начальном этапе кожа над областью повреждения краснеет, затем становится багрово-синюшной.
Через 2-3 дня кожные покровы в области гематомы становятся желтоватыми, а через 4-5 дней – зеленоватыми. Это происходит из-за распада гемоглобина. В этот же период гематома может немного «сползать» вниз под действием силы тяжести.
При благоприятном развитии событий в последующем гематома рассасывается. При неблагоприятном – образуется ограниченная полость, заполненная свернувшейся кровью, которая может существовать длительное время, доставляя неудобство, мешая выполнять привычные действия, нарушая работу расположенного рядом внутреннего органа. Инфицирование и нагноение возможно как в случае свежей, так и в случае застарелой гематомы.
При внутримышечной гематоме обычно наблюдаются те же симптомы, что и при подкожной. Однако из-за более глубокого расположения гематомы (особенно – в толще крупных мышц) местные проявления могут немного отличаться: припухлость расположена глубже и из-за этого хуже прощупывается, вместо локального отека определяется увеличение конечности в объеме.
Диагноз гематомы обычно выставляется на основании анамнеза и клинических проявлений. Иногда (в сомнительных случаях, при обширных глубоких гематомах) выполняется магнитно-резонансная томография.
Для ускорения выздоровления и предупреждения опасных осложнений обширные гематомы необходимо вскрывать. Иногда операция вскрытия гематомы требуется даже при ее небольших размерах. Необходимость хирургического вмешательства при гематоме может определить только врач. Оперативным лечением неинфицированных гематом занимаются травматологи, инфицированные гематомы находятся в ведении хирургов.
Небольшие гематомы вскрываются в амбулаторных условиях. При обширных повреждениях требуется госпитализация. Операция обычно проводится под местным обезболиванием. Врач делает разрез в области гематомы, удаляет жидкую кровь или сгустки и промывает образовавшуюся полость. При неинфицированной гематоме рана ушивается, дренируется полутрубкой или резиновым выпускником и туго бинтуется. Швы обычно снимают на 10 день. При инфицированной гематоме рану тоже дренируют, однако швы в этом случае не накладывают.
При инфицированных и обширных неинфицированных гематомах в послеоперационном периоде назначают антибиотики. При небольших неинфицированных гематомах антибиотикотерапия может не проводиться.
Внутричерепные гематомы.
С учетом расположения внутричерепные гематомы подразделяются на эпидуральные (между твердой мозговой оболочкой и черепом), субдуральные (между паутинной и твердой мозговыми оболочками), внутрижелудочковые (в полости желудочков мозга) и внутримозговые гематомы (в ткани мозга). Посттравматические внутримозговые и внутрижелудочковые гематомы встречаются достаточно редко, обычно – при тяжелой черепно-мозговой травме.
Кроме того, выделяют еще субарахноидальные кровоизлияния, которые могут возникать как из-за травмы, так и из-за повреждения сосуда (например, разрыва аневризмы) и располагаются в субарахноидальном пространстве, между мягкой и паутинной мозговыми оболочками.
К числу основных симптомов при внутричерепной гематоме относят потерю сознания во время получения травмы в сочетании со светлым промежутком (периодом хорошего самочувствия после травмы), рвоту, головную боль, психомоторное возбуждение.
Кроме того, отмечается брадикардия (уменьшение частоты сердечных сокращений), гипертония (повышение артериального давления), разница показаний при измерении АД на правой и левой руке, анизокория (разный размер правого и левого зрачка). Выявляются так называемые пирамидные симптомы (патологические рефлексы, свидетельствующие о поражении центральных нейронов в коре головного мозга). Возможны эпилептические припадки.
Выраженность и характер симптомов могут различаться и зависят от тяжести процесса, вида и места расположения гематомы.
Эпидуральные гематомы возникают в 0,7-3,2% всех случаев черепно-мозговой травмы и образуются из-за повреждений средней оболочечной артерии, реже – из-за разрывов вен и мелких сосудов. Обычно эпидуральные гематомы сочетаются с переломами костей черепа. При этом возможно сочетание как с тяжелыми вдавленными переломами, так и с небольшими трещинами. Чаще всего такие гематомы образуются при тяжелых черепно-мозговых травмах или при трещинах в теменной и височной кости.
Для эпидуральных гематом характерно быстрое развитие и непродолжительный светлый промежуток (от нескольких часов до одних суток). Пациента беспокоят сильные головные боли. На начальном этапе отмечается сонливость и спутанность сознания. Иногда больные с такими гематомами остаются в сознании, однако при отсутствии лечения обычно развивается кома. Зрачок на стороне поражения сильно расширен (в несколько раз больше, чем на здоровой стороне). При прогрессировании гематомы появляются эпилептические припадки, может развиться прогрессирующий парез или паралич.
При эпидуральной гематоме в сочетании с трещиной в теменной или височной кости иногда наблюдается кровотечение в мягкие ткани. Височная ямка сглаживается, появляется припухлость в области лба, виска и темени.
У детей течение заболевания имеет определенные отличия. Потеря сознания при травме наблюдается далеко не всегда. Из-за быстро развивающегося отека мозга светлый промежуток при гематоме практически не выражен, вторичная потеря сознания наступает еще до скопления большого количества крови в эпидуральном пространстве. При тяжелых черепно-мозговых травмах светлый промежуток может отсутствовать не только у детей, но и взрослых пациентов.
Субдуральные гематомы развиваются в 0,4-7,5% всех случаев черепно-мозговой травмы. Это – тяжелейшее состояние, представляющее большую опасность для жизни пациента. Летальность (смертельный исход) при таких повреждениях достигает 60-70%. Существует три формы таких гематом:
• Острая. Светлый промежуток короткий (от нескольких часов до 1-2 суток).
• Подострая. Симптомы гематомы появляются через 3-4 суток.
• Хроническая. Светлый промежуток длительный (от нескольких недель до нескольких месяцев).
Причиной кровотечения обычно становится разрыв артерии или вены в области очага повреждения. Симптомы различаются в зависимости от возраста пациента, тяжести черепно-мозговой травмы и места расположения гематомы.
У маленьких детей возможно увеличение головы. Молодые пациенты жалуются на нарастающую головную боль. В дальнейшем появляется тошнота и рвота, возможны эпилептические припадки и судороги. Зрачок на стороне поражения расширяется не всегда. Для пожилых больных характерно подострое течение процесса.
При субдуральных гематомах наблюдаются менингеальные симптомы (признаки раздражения мозговых оболочек). Возможны параличи или парезы, а также появление симптомов, свидетельствующих о сдавлении ствола мозга (дыхательные расстройства, паралич языка, нарушения глотания). При ухудшении состояния наступает кома.
Для субарахноидального кровоизлияния характерно внезапное начало. Появляется тошнота, рвота, чрезвычайно резкие головные боли и симптомы раздражения мозговых оболочек. Развивается психомоторное возбуждение. Затем обычно наступает потеря сознания. Возможны судороги. При травматическом кровоизлиянии, как правило, наблюдается гемипарез или гемиплегия.
Внутримозговая гематома встречается редко, обычно – при тяжелых черепно-мозговых травмах. Развивается бурно, светлый промежуток краткий или отсутствует. Быстро появляется гемипарез или гемиплегия. Возможны судороги. Иногда выявляются экстрапирамидные симптомы.
Внутрижелудочковые гематомы также наблюдаются редко, как правило – в сочетании с тяжелой черепно-мозговой травмой. Из-за крайне тяжелого состояния больных трудно поддаются диагностике. Прогноз неблагоприятный. Характерны глубокие нарушения сознания. Возможно повышение температуры в сочетании с уменьшением частоты сердечных сокращений и нарушением ритма дыхания. Иногда наблюдаются судороги и повышение АД.
Диагноз внутричерепной гематомы выставляется на основании опроса больного (если пациент без сознания, опрашивают сопровождающих, акцентируя внимание на наличии светлого промежутка), неврологических симптомов и данных дополнительных исследований.
В обязательном порядке выполняется рентген черепа в двух проекциях. При необходимости делаются дополнительные прицельные снимки. Важнейшую роль в постановке диагноза и точном определении локализации гематомы играют магнитно-резонансная томография (МРТ головного мозга), эхоэнцефалография и компьютерная томография (КТ головного мозга). В сомнительных случаях выполняется люмбальная пункция и исследование ликвора.
Пациенты обязательно госпитализируются в нейрохирургическое отделение. Консервативное лечение проводится только при малом объеме гематомы (до 40 мл), отсутствии симптомов дислокации мозга, смещении срединных мозговых структур не более чем на 3-4 мм и незначительном угнетении сознания. В остальных случаях показана срочная операция – трепанация черепа. При этом относительным противопоказанием является только тяжелое общее состояние пациента (за исключением случаев, когда тяжесть состояния обусловлена внутричерепной гематомой).
Хирургическое вмешательство выполняется нейрохирургом под общим наркозом. Кровь удаляют при помощи аспиратора, полость промывают, находят и устраняют источник кровотечения. При необходимости одновременно с операцией осуществляются реанимационные мероприятия.
В послеоперационном периоде проводится восстановительная терапия. У многих пациентов на протяжении всей жизни наблюдаются последствия гематомы. Возможны изменения настроения, утомляемость, нарушение познавательных функций, беспокойство Характер неврологических нарушений зависит от тяжести травмы и степени повреждения различных мозговых структур.
Классификация
Существует несколько классификаций гематом:
• С учетом локализации. Подкожные, подслизистые, подфасциальные, межмышечные гематомы и пр. Кроме того, выделяют гематомы, которые локализуются в области внутренних органов, а также в полости черепа.
• С учетом отношения к сосуду. Непульсирующие и пульсирующие гематомы.
• С учетом состояния крови в области поражения. Свежие (несвернувшиеся), свернувшиеся, инфицированные, нагноившиеся гематомы.
• С учетом клинических признаков. Диффузные, ограниченные и осумкованные гематомы.
В отдельную группу также следует выделить внутричерепные гематомы (субдуральные и эпидуральные гематомы, внутрижелудочковые, внутримозговые и субарахноидальные кровоизлияния), которые по клиническим признакам, особенностям течения и возможным последствиям для жизни пациента отличаются от всех остальных видов гематом.
Причины
В большинстве случаев причиной развития гематомы становится посттравматическое внутреннее кровотечение, возникшее в результате ушиба, удара, сдавливания, защемления и других травм. Исключением из общего правила является субарахноидальное кровоизлияние, которое может возникать не только вследствие травмы, но и в результате нетравматического повреждения неизмененного сосуда.
Иногда гематомы (как правило – небольшие) развиваются при некоторых состояниях и заболеваниях внутренних органов. Один из примеров такой патологии – синдром Меллори-Вейса (трещины в нижней части пищевода или верхней части желудка вследствие рвоты при приеме алкоголя или обильного переедания).
К числу факторов, которые влияют на частоту развития и объем гематомы, относится нарушение проницаемости сосудов, повышенная хрупкость сосудистой стенки, а также ухудшение свертываемости крови. Вероятность инфицирования и нагноения гематомы увеличивается при снижении защитных сил организма вследствие истощения, хронического заболевания, старческого возраста и нарушений со стороны иммунной системы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
