Гастрит с синдромом функциональной диспепсии

Главная страница » ГАСТРОЭНТЕРОЛОГИЯ » Хронический гастрит с синдромом диспепсии
Хронический гастрит с синдромом диспепсии — Элитное лечение в Европе
ГАСТРОЭНТЕРОЛОГИЯ — EURODOCTOR.ru -2005
Хронический гастрит с синдромом диспепсии – это заболевание, которое включает в себя симптомы хронического гастрита и желудочную диспепсию. Диспепсия – это набор проявлений различных нарушений пищеварительной функции. Она включает в себя жалобы на дискомфорт, неприятные ощущения в области желудка, боли в желудке, животе, тяжесть в желудке, отрыжку, тошноту, рвоту, изжогу, переливание и бульканье в животе и др.
Диспепсический синдром может сопровождать и любые другие заболевания желудка или органов желудочно-кишечного тракта. Почему одни больные с хроническим гастритом чувствуют себя практически здоровыми, а у других возникают диспепсические нарушения пока до конца не выяснено. На сегодня, считается, что основной причиной диспепсии становится нарушение двигательной функции желудка и кишечника, замедление эвакуации пищевых масс из желудка. Кроме этого у пациентов с диспепсическим синдромом часто возникают и другие функциональные нарушения со стороны нервной и сердечно-сосудистой систем.
Диспепсию делят на
- функциональную, когда в желудке отсутствуют изменения, характерные для хронического гастрита или гастродуоденита
- органическую или язвенную, если в желудке или двенадцатиперстной кишке они присутствуют.
Диспепсические нарушения и характерные для них жалобы очень часто встречаются среди взрослого населения. Считается, что до 40% людей в той или иной мере страдают нарушениями пищеварения.
При хроническом гастрите с синдромом диспепсии в желудке имеются воспалительные или атрофические изменения, нарушение двигательной функции желудка, при этом возникает непереносимость нескольких или многих продуктов, различные нарушения продвижения пищевого комка по кишечнику, поносы или реже запоры. По клинической картине диспепсические нарушения классифицируют по преобладающим в течении заболевания симптомам.
Различают следующие варианты диспепсий:
- Язвенноподобный вариант. В этом случае пациенты чаще всего жалуются на боли в области желудка, которые возникают натощак или ночью. При приеме пищи или антацидных препаратов такие боли уменьшаются.
- Дискинетический вариант. У пациента с дискинетическим вариантом хронического гастрита с диспепсией возникает раннее насыщение и ощущение переполнения желудка, тошноту, вздутие в подложечной области после еды.
- Рефлюксоподобный вариант. Этот вариант характеризуется жгучими болями в области грудины, мечевидного отростка, изжогой.
- Неспецифический вариант. При этом варианте не удается выделить преобладающие симптомы.
Жалобы у пациентов с хроническим гастритом с диспепсией остаются постоянными на протяжении длительного времени. Диагностика этого состояния включает в себя большое количество исследований, так как необходимо исключить многие заболевания желудочно-кишечного тракта. Назначаются общие анализы крови и мочи, биохимический анализ крови. Проводятся рентгенологическое исследование, фиброгастродуоденоскопия с обязательным исследованием на хеликобактерии, ультразвуковое исследование органов брюшной полости.
Лечение хронического гастрита с симптомом диспепсии включает в себя много компонентов. Это, прежде всего, изменение образа жизни пациента. Исключение стрессовых состояний, лечение тревожных расстройств. Рекомендуется диета с механическим, термическим и химическим щажением слизистой желудка. Исключение из рациона продуктов раздражающих слизистую оболочку – острых, жареных, консервированных, кислых блюд, газированных напитков. Запрещаются крепкие алкогольные напитки. Ограничивается или исключается курение.
Если в клинической картине болезни преобладают боли (язвенноподобный вариант), пациенту назначаются антацидные препараты (препараты гидроокиси магния или алюминия – маалокс, фосфалюгель, гастал, гастерин-гель, протаб) и препараты, снижающие секреторную функцию желудка.
При дискинетическом варианте назначают препараты, регулирующие двигательную функцию желудка – метоклопрамид (реглан, церукал), домперидон (мотилиум), координакс, препульсид. Если при обследовании пациента выявлен Helicobakter pylori, обязательно проводится эрадикация хеликобактерий, с последующим контролем успешности терапии.
РАННЯЯ ДИАГНОСТИКА ГАСТРОЭНТЕРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Заявка на лечение за рубежом
ОБСЛЕДОВАНИЕ и ЛЕЧЕНИЕ в ГЕРМАНИИ – институт «DIAGNOSTIX»
+7 (495) 51-722-51 ЛЕЧЕНИЕ в ИЗРАИЛЕ без ПОСРЕДНИКОВ — МЕДИЦИНСКИЙ ЦЕНТР ИХИЛОВ в ТЕЛЬ-АВИВЕ
ПОМОЩЬ в ОРГАНИЗАЦИИ ЛЕЧЕНИЯ — 8 (495) 66 44 315
+7 (925) 66-44-315 — бесплатная консультация по лечению в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Источник
Среди болезней желудка, наиболее часто встречаемых и выставляемых практическими врачами, является «хронический гастрит». Диагноз хронического гастрита является морфологическим (т.е., при обследовании должны быть взята биопсия слизистой и дана гистологическая интерпретация изменений в ней).
В морфологическом диагнозе должны быть учтены топография (отдел желудка), состояние желез, выраженность и глубина воспаления и перестройки слизистой (метаплазия, дисплазия).
Клинический диагноз хронического гастрита без морфологического подтверждения не имеет смысла. В связи с чем появился медицинский термин «функциональная диспепсия», т.е. нарушения пищеварения, который ничего не говорит пациенту и приглашает врача провести тщательное обследование желудочно-кишечного тракта.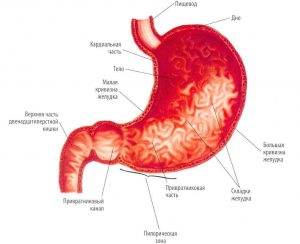
Причинами диспепсии могут быть различные проявления – язвенной болезни, хронического панкреатита, приема нестероидных противовоспалительных препаратов, нарушения питания, перенесенные бактериальные и вирусные инфекции, психоэмоциональные факторы.
Функциональная диспепсия — это гетерогенное расстройство, представляющее собой комплекс симптомов, включающих боли и чувство жжения в подложечной области, ощущение переполнения после еды и раннее насыщение, которые отмечаются у пациентов в течение 3 последних месяцев (при общей продолжительности жалоб не менее 6 месяцев) и не могут быть объяснены органическими, системными или метаболическими заболеваниями (Римские критерии).
В России диагноз функциональной диспепсии ставится редко. Если в процессе обследования не выявлены заболевания, входящие в группу органической диспепсии (язвенная болезнь, опухоли желудка), то как правило высставляется диагноз «хронический гастрит».
Лечение пациентов в функциональной диспепсией строится по принципам лечения болезней желудочно-кишечного тракта и включает в себя:
- изменение образа жизни,
- изменение принципов питания и режима,
- назначение лекарственных препаратов индивидуально по результатам обследования, жалобам, соответственно возрасту, с учетом сопутствующих заболеваний.
Хронический гастрит и функциональная диспепсия. Симптомы
Боли в эпигастральной области
Эпинастральная область — область, расположенная между мечевидным отростком грудины и пупочной областью и ограниченная справа и слева соответственно среднеключичными линиями. Одни больные могут субъективно расценивать как чувство «повреждения тканей», другие могут расценивать свои жалобы не как боль, а как неприятные ощущения.
Важным является связь боли с приемом и характером пищи.
- Голодные боли – боли возникающие на голодный желудок и снимаются приемом пищи.
- Ночные боли — когда пациент может проснуться от болей в эпигастрии.
- Боли после еды, даже небольших количеств пищи, могут зависеть от характера еды.
Боли могут быть ноющими, тянущими, распирающими, режущими, быть сильными и слабыми. Боли могут иррадиировать в правое и левое подреберья, по всему животу (при сопутствующей патологии желчевыводящих путей, кишечника, поджелудочной железы, иметь эмоциональную окраску.
Синдром желудочной диспепсии
Синдром желудочной диспепсии связан с воспалением слизистой желудка, нарушением моторной и секреторной функций желудка, расстройствами внутрижелудочного переваривания пищи, нарушением микрофлоры желудка.
- Чувство жжения в эпигастральной области — представляет собой неприятное ощущение жара в эпигастральной области, изжога.
- Чувство переполнения в эпигастрии после еды – представляет собой неприятные ощущения длительной задержки пищи в желудке вне зависимости от объема принятой пищи.
- Раннее насыщение , тошнота, отрыжка воздухом, пищей, кислая отрыжка, изжога, горькая, тухлая — чувство, что желудок переполняется вскоре после начала приема пищи независимо от объема принятой пищи, в результате чего прием пищи не может быть завершен.
Хеликобактериоз желудка
Одной из закономерностей, характерных для нормальной микрофлоры желудочно-кишечного тракта, является определенная качественная и количественная специфичность ее в различных отделах пищеварительного тракта, обусловленная морфологическими и функциональными особенностями соответствующих отделов.
Полость рта – входные ворота для микроорганизмов. Оптимальные и стабильные условия для жизнедеятельности микроорганизмов в полости рта (температура, влажность, питание и др.) приводят к тому, что качественный состав микрофлоры чрезвычайно разнообразен и постоянен. Общее количество микроорганизмов в 1 мл слюны примерно находится на таком же уровне, как в дистальных отделах толстой кишки и составляет 10^7 и 10^8, но отличается видовой специфичностью. Среди бактерий доминируют стрептококки, составляющие 30-60%.
Содержимое желудка у 10% здоровых людей стерильно благодаря бактериостатическому и бактерицидному действию соляной кислоты и лизоциму, при сохраненной желудочной секреции не превышает 10^3 микроорганизмов в 1 мл желудочного сока и преобладают анаэробные микроорганизмы.
По данным Drazer B.A. et al, 1969, Bauchop N.,1971, Browning et al., 1974 и др., у здоровых лиц в слизистой оболочке желудка и желудочном соке наблюдаются:
- бактериоиды,
- лактобактерии,
- энтеробактерии,
- вейлонелла,
- стрептококки,
- стафилококки,
- микрококки,
- нейссерии,
- кампилобактер и др., всего более 14-22 видов бактерий.
Среди микрофлоры преобладают стафилококки и стрептококки, грамотрицательные бактерии.
Исследования последних лет по данным разных авторов показал, что у здоровых людей выделяется от 6 – 85% хеликобактер пилори и в 46% определяются антитела к хеликобактеру. У некоторых людей в желудке вместе с хеликобактером определяются кандиды. Общепризнанной в последние десятилетия являлась этиологическая роль Helicobacter pylori в развитии воспалительных заболеваний желудка и 12-перстной кишки (таких как хронический гастрит, язвенная болезнь, рак желудка). Подробнее читайте в статье «Хеликобактер пилори» .
Хронический гастрит. Диагностика
- Клиническое обследование пациента (анамнез, наследственность, клинико-лабораторные данные).
- Исследование кислотности желудочного сока: 2-часовая или 24-часовая рН- метрия, рН-метрия во время проведения ЭГДС, фармакологический тест или по анализу крови в тестовой панели.
- Рентгенологическое исследование желудка (по показаниям).
- Эндоскопическое исследование желудка и 12-перстной кишки (эзофагогстродуоденоскопия) – ЭГДС.
- Определение инфицированности хеликобактер пилори (Helicobacter pylori) — хелпил-тест (экспресс-тест), проводимый при эзофагогастродуоденоскопии (ЭГДС), анализ крови на антитела к Helicobacter pylori в Ig G и Ig A, антиген хеликобактера в анализе кала.
- Анализ крови на гомоцистеин. Гомоцистеин – ранний маркер клеточного функционального дефицита витаминов В12, В6 и фолевой кислоты, как следствие развития атрофического гастрита. При сдаче крови на гомоцистеин следует за 1 день отказаться от белковой пищи, использования витаминов, контрацептивов гормональных.
- Тестовая панель (Гастропанель) или «сывороточная биопсия» (по анализу крови) обеспечивает простой и достоверный путь для получения информации о структуре и функционировании слизистой оболочки желудка. Определяются следующие показатели в крови натощак: Пепсиноген 1, Пепсиноген П, Гастрин-17 и стимулированный Гастрин-17, антитела к париетальным клеткам желудка, антитела к Helicobacter pylori IgG иIgA.
Тестовая панель по анализу крови позволяет ответить на вопросы:
- страдает ли пациент гастритом, вызванным хеликобактер пилори,
- является ли гастрит атрофическим, и в каком отделе желудка эти изменения локализуются,
- имеет ли пациент риск развития язвенной болезни или рака желудка,
- кого необходимо направить на обязательную эзофагогастродуоденоскопию с биопсией,
- выявить пациентов с аутоиммунным атрофическим гастритом с поражением тела желудка, определяющим высокий риск нарушений, связанных с витамином В12.
Достоинства Тестовой панели (Гастропанели):
- простой серологический тест (по анализу крови),
- высокая чувствительность и специфичность,
- безопасность и удобство для пациента,
- определение показаний для ЭГДС,
- обеспечение скрининг-риска пациента заболеваний желудка,
- обеспечение принципов доказательной медицины.
Источник

Функциональная диспепсия желудка – это синдром, при котором пациент обращается за помощью к специалисту, предъявляя жалобы на боли и дискомфорт в эпигастрии, нарушение пищеварения, однако при полном диагностическом обследовании патологий ЖКТ не наблюдается.
Функциональная желудочная диспепсия разобрана и описана на Римском III Консенсусе в 2006 году, комитетом экспертов установлено определение данного состояния и описаны критерии, позволяющие врачу установить диагноз.
Диспепсия, по данным обращаемости, достаточно распространённый симптом – им страдает до 30% всего населения, причём функциональный её характер составляет 60-70% среди всех случаев.
Чаще диагноз устанавливается женщинам (гендерное соотношение 2:1). Врачам следует понимать, что данный синдром – это «диагноз-исключение».
Правомерно выставлять его лишь после тщательно проведенной диагностики: сбора анамнеза, проведения клинического, лабораторного и инструментального обследования, исключения органических заболеваний органов пищеварения, системных заболеваний.
И только если не обнаружена соматическая патология, исключены все возможные органические причины беспокоящих пациентов симптомов, соблюдены диагностические критерии, выставляется функциональная диспепсия.
Диагностические критерии
К ним относятся:
1. Наличие у пациента одного или более симптомов:
- Боль в эпигастрии.
- Быстрое насыщениe.
- Ощущение полноты после еды.
- Чувство жжения.
2. Отсутствие каких-либо данных (в том числе и по результатам ФГДС), подтверждающих органическую патологию.
3. Симптомы должны беспокоить пациента не менее 6-ти месяцев, а в течение 3-х последних месяцев должно быть соответствие вышеописанным критериям (наличие клиники и отсутствие органической патологии).
Выделены две формы протекания заболевания, в основе которых лежат механизмы протекания диспепсии:
- Синдром эпигастральной боли.
- Постпрандиальный дистресс-синдром (в основе нарушений – симптомы, возникающие в связи с приемом пищи).
Этиология
Окончательно не выяснены конкретные причины, вызывающие данное заболевание. Предполагается, что следующие факторы способны провоцировать его возникновение:
- Наследственная предрасположенность.
Некоторые генетически детерминируемые ферменты, способные предрасполагать к развитию такого рода расстройств.
- Психотравмирующие и стрессовые ситуации.
Острый стресс или его длительное, хроническое воздействие способны спровоцировать появление симптомов. Особенности личности и характера, ипохондрия и повышенная восприимчивость к критике, мнительность – частые черты характера, которые встречаются среди пациентов.
- Курение.
Риск развития патологии среди курящих пациентов повышается в 2 раза по сравнению с некурящими.
- Злоупотребление алкоголем.
Регулярное употребление алкоголя вызывает нарушение моторики, влияет на защитные свойства и структуру слизистой оболочки желудка.
- Употребление кофе и крепкого чая в больших количествах.
- Пристрастие к острым соусам, приправам.
- Гиперсекреция HCl.
- Хеликобактерная инфекция.
Приблизительно у 50% пациентов с установленным диагнозом обнаруживается инфицированность Н.руlori, причем тройная схема эрадикации инфекции зачастую не приносит клинического эффекта.
Патогенез
Среди ведущих механизмов развития патологии выделяют следующие факторы:
- Дисфункция гастроинтестинальной эндокринной системы.
- Дисбаланас симпатического и парасимпатического отделов вегетативной нервной системы, координирующих гастродуоденальную зону.
- Нарушение способности стенок желудка расслабляться под действием нарастарющего давления содержимого во время принятия пищи, нарушение моторной функции и перистальтики.
- Повышенная чувствительность рецепторов желудка к растяжению (наблюдается у 60% заболевших).
Эти патогенентические механизмы в совокупности с провоцирующими факторами во многих случаях и вызывают болезнь.
Следует отметить невротические расстройства как один из частых «пусковых» моментов формирования диспепсии: нарушение сна, ощущение тревоги, подавленность, головные боли могут способствовать сбою и дискоординации в работе ЖКТ.
Симптомы болезни
Клиническими симптомами и признаками функциональной диспепсии являются:
- Боль в эпигастрии
Пациенты предъявляют жалобы на неприятные болевые ощущения в эпигастральной области. Боль может возникать спустя 20-30 минут после еды. Интенсивность её колеблется от незначительной до выраженной. У многих пациентов волнение, эмоциональная нагрузка провоцирует усиление болевых ощущений.
- Раннее насыщение
Даже принятие пациентом небольшого количества пищи вызывает ощущение насыщения. В связи с этим доесть даже маленькую по объёму порцию не получается.
- Эпигастральное жжение
Чувство жара в эпигастрии – один из диагностических симптомов, который часто встречается у пациентов.
- Чувство полноты после еды
Ощущение переполненности желудка беспокоит с самого начала приёма пищи, чувство быстрого наполнения непропорционально объёму поглощённой еды.
Ранее гастроэнтерологи относили изжогу, тошноту, вздутие живота к сопутствующим симптомам диспепсии, но сейчас данные симптомы исключены из определения синдрома.
- «Тревожные» симптомы — исключения
В связи с ростом онкопатологии ЖКТ врач всегда должен иметь настороженность в отношении злокачественных заболеваний органов пищеварения и знать о «тревожных» симптомах, которые почти на 99% исключают функциональные расстройства и имеют в основе органическую патологию.
К таким симптомам относят:
- Необъяснимая потеря массы тела.
- Прогрессирующее нарушение глотания.
- Кровотечения из ЖКТ.
При наличии подобных симптомов диагноз диспепсии функционального происхождения исключен уже на стадии сбора анамнеза и клиники.
Лечение заболевания
Цель терапии при установленном диагнозе – улучшить самочувствие пациента и добиться исчезновения тревожащих его симптомов.
Лечебная программа включает следующие направления:
- Устранение психоэмоциональных стрессовых ситуаций, рациональная психотерапия.
- Нормализация образа жизни.
- Лечебное питание.
- Фармакотерапия.
Рациональная психотерапия
Между пациентом и лечащим врачом в ходе лечения синдрома функциональной диспепсии обязательно должны сложиться доверительные отношения.
Специалист должен детально проанализировать данные семейно-бытового, трудового, медицинского анамнеза пациента и попытаться установить взаимосвязь развития болезни с психоэмоциональными стрессовыми ситуациями.
Если такая связь выявлена следует направить все силы на их устранение: провести разъяснительную работу о сути заболевания, пациент должен понимать, что беспокоящие его симптомы не опасны для его жизни и являются функциональными.
Целесообразно направить пациента к психотерапевту, обучить методам аутотренинга и самовнушения, в ряде случаев может потребоваться прием седативных, антидепрессивных, анксиолитических препаратов: персен, тианептин, грандаксин.
Устранение действия стрессового фактора, сексуальной дисфункции, нормализация отношений в семье, на работе, формирование пациентом представления о своем заболевании во многих случаях уменьшает проявления болезни, а то и вовсе сводит их на нет.
Нормализация образа жизни
Одним из важных лечебных мероприятий при диспепсии функционального происхождения является рациональный образ жизни.
Если пациент хочет забыть о неприятных ощущениях в эпигастрии ему стоит навсегда отказаться от привычек, разрушающих организм, и попытаться уменьшить воздействие стрессов:
- Бросить курить.
- Перестать злоупотреблять алкоголем.
- Предусмотреть устранение стрессовых ситуаций.
- Избегать физических и нервно-эмоциональных перегрузок.
- Чередовать периоды труда и отдыха.
- Не допускать гиподинамии, заниматься физкультурой, гимнастикой, плаванием, совершать пешие прогулки перед сном.
- Заниматься аутотренингом, иметь позитивный настрой, уметь расслабляться и доставлять себе приятные эмоции (общение с друзьями, прослушивание классической музыки, занятия любимыми увлечениями и хобби).
Общий тонус организма, позитивное мышление помогут победить болезнь, вернуть бодрость духа и избавится от докучающих симптомов диспепсии.
Фармакотерапия
Медикаментозное лечение проводится в зависимости от преобладания симптоматики заболевания.
1. Медикаментозная терапия варианта с эпигастральным болевым синдромом
Препаратами выбора считаются антисекреторные препараты:
- Ингибиторы протонной помпы (омепразол, пантопразол, эзомепразол).
Препараты применяют однократно за 30-60 минут до завтрака на протяжение 3-6 недель, дозировка и кратность приёма может изменяться в зависимости от рекомендаций лечащего врача.
- Блокаторы Н2-гистаминовых рецепторов (ранитидин, фамотидин)
Применяются два раза в сутки на протяжении 2-4 недель. Проведено множество клинических исследований, в которых установлена эффективность данной группы лекарств в отношении синдрома диспепсии функционального происхождения.
- Невсасывающиеся антациды (альмагель, маалокс, топалкан) могут быть показаны при не резко выраженной симптоматике.
2. Медикаментозная терапия постпрандиального дистресс-синдрома
Препаратами выбора при данной клинической форме являются прокинетики. Они способствуют увеличению перистальтических волн желудка, ускоряют его опорожнение при гипомоторной дискинезии, повышают тонус привратника, устраняют симптомы раннего насыщения и переполнения.
К данной группе лекарственных средств относят:
- Церукал.
- Домперидон.
- Координакс (цизаприд).
- Мосаприд.
- Тогасерод.
- Итоприд.
При наличии у пациента смешанной клинической формы диспепсии, при которой имеется как болевой синдром, так и чувство полноты в эпигастрии назначают совместно прокинетики и антисекреторные препараты, антациды, обволакивающие средства (отвар семени льна).
Медикаментозная терапия назначается гастроэнтерологом или терапевтом индивидуально, с учетом выраженности клинических проявлений, сопутствующей патологии, а также индивидуальной переносимости лекарственных средств.
Диета при функциональной диспепсии
Следует придерживаться умеренных ограничений в рационе пациентов, страдающих данным синдромом, слишком жёсткие ограничения в диете нецелесообразны и могут угнетающе воздействовать на психологический статус пациента, провоцируя симптомы болезни.
Следует обязательно исключить из рациона продукты, которые по наблюдению больного, провоцируют усиление симптомов диспепсии.
Чаще всего это:
- Острые приправы и специи.
- Соусы.
- Маринады.
- Соленья.
- Жирные продукты, копчености.
- Крепкий чай, кофе.
Ограничению подлежит употребление молочных продуктов, сладостей, свежих овощей и фруктов.
Пациенту следует вести пищевой дневник, описывать в нем, какие продукты провоцируют усиление клинических проявлений и делать для себя пометки об их отмене или ограничении в рационе.
Режим питания должен быть 4-6 разовый, нельзя переедать, питаться лучше небольшими порциями, не рекомендуется запивать еду, кушать следует не торопясь, тщательно пережёвывая.
Во время трапезы следует расслабиться, исключить все негативные или тревожные мысли, не раздражаться, процесс приема пищи должен закрепиться в сознании пациента как гармоничное, приносящее удовольствие действие.
При подозрении на данную патологию, врач должен провести диагностический максимум: исследовать «вдоль и поперёк» пациента, исключить все возможные соматические расстройства, направить на консультацию смежных специалистов, и лишь при отсутствии данных за органические нарушения выставлять диагноз.
Источник
