Функциональная кардиопатия у детей код по мкб 10 у детей

Общие сведения
При дословном переводе с греческого кардиопатия обозначает kardia – сердце, pathos – болезнь и объединяет целую группу патологий сердечной мышцы различного происхождения, ей присвоен код «кардиопатия» по мкб-10 I42.
Как главный орган, качающий кровь в организме, сердце имеет особую структуру поперечно-полосатых мышечных волокон, строение и проводимость, обеспечивающую нормальную работу и постоянное сокращение каждую минуту жизни любого организма, имеющего развитую кровеносную систему. Чаще всего нарушения выражаются в виде неадекватной гипертрофии – утолщении стенок желудочков или перегородок, в виде дилатации – растяжении полостей либо ригидности миокарда – повышенного тонуса, затрудняющего подвижность (рестриктивный тип).
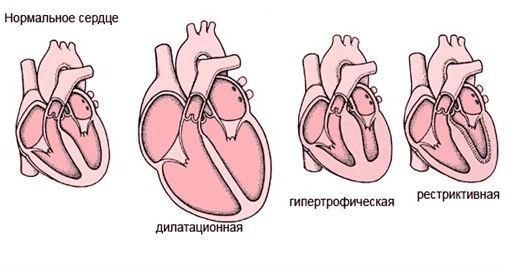
Типы кардиопатии
При нарушении проводимости возникают аритмии, если затронута коронарная система возникают ишемические нарушения, которые могут привести к инфаркту.
Все это приводит к сердечной недостаточности и дисфункции сердечной мышцы, что не дает возможности перекачивать кровь в объемах, необходимых для функционирования всех органов и тканей организма.
Патогенез
Поражение сердечной мышцы в первую очередь связано с её механическими (перекачиванием крови) и электрическими функциями (проводимостью). В основе патологических процессов лежит:
- наличие инфекционных, вирусных и воспалительных аспектов;
- аутоиммунные нарушения — белки сердца могут приобретать антигенные характеристики, что провоцирует синтез антител к ним и приводит к растяжению камер сердца и систолической дисфункции;
- отравления различными химическими веществами, в том числе тяжелыми металлами, медикаментозными препаратами, алкоголем, наркотиками и т.д.;
- экологические факторы, включая радиационные поражения;
- декомпенсация состояний;
- травмы;
- ишемия – недостаток кровоснабжения самой сердечной мышцы;
- врожденные дефекты – пороки сердца и генетическая предрасположенность;
- онкообразования.
Функциональная кардиопатия
Функциональная патология связана с нарушением возможности выполнять основную задачу сердца — перекачивать кровь. Воздействие негативных факторов может приводить к уменьшению количества нормально и полноценно функционирующих клеток сердца – кардиомиоцитов. Это приводит к уменьшению сердечного выброса, что может повлечь ухудшение коронарной перфузии, снижение оксигенации тканей, задержке жидкости, активации симпатической нервной и ренин-ангиотензиновой системы, периферической вазоконстрикции, к тахикардии и аритмиям.
Случается, что кардиологические нарушения — не часть генерализированного заболевания, а изолированы. Они могут приводить не только к инвалидизации, но и к смертельному исходу.
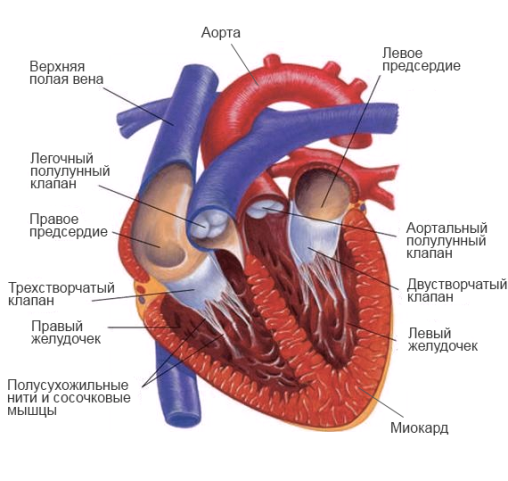
Строение сердца
Классификация
В зависимости от происхождения, сердечные нарушения бывают — первичными и идиопатическими, без установленной причины, в основе чаще всего лежат генетические изменения, вызывающие:
- гипертрофическую – аутосомно-доминантную болезнь, в результате которой образуется утолщение стенки левого желудочка либо реже – правого, которые отличаются хаотичным расположением волокон мускулов сердца, провоцируют патологию мутации генов, отвечающих за кодирование синтеза белков миокарда;
- аритмогенную правожелудочковую — генетически обусловленную замену мышечных волокон жировыми и фиброзными тканями, в группе риска – молодые мужчины, страдающие от обмороков;
- некомпактную левожелудочковую миокардию — для которой характерно первичное генетически обусловленное аномальное губчатое строение внутренней части, обращенной к середине камеры;
- ионные каналопатии – «электрические болезни», нарушающие сердечный ритм за счет мутаций генов, кодирующих белки клеточных мембран, отвечающих за трансмембранные токи ионов натрия и калия;
- болезнь Ленегра – дегенетративно-склеротические изменения и внутрижелудочковая кальцификация, фиброз соединительной стромы, провоцирующие прогрессирующее замедление проводимости, вызванное обычно дефектом гена SCN5A;
Заболевание смешанной этиологии бывают дилатационные, вызывающие прогрессирование сердечной недостаточности в связи с растяжением стенок камер без их утолщения. Бывают кардиопатиии, возникшие в результате приобретенных воспалительных, стресс-индуцированных и послеродовых изменений, а также первичные рестриктивные кардиопатии.
Вторичными – сопряженными с течением различных системных заболеваний — гемохроматоза, амилоидоза, саркоидоза, склеродермии, карциноидной, ишемической болезни сердца, гликогенезов, антрациклиновая интоксикации и состояний после воздействия негативных факторов. Самые распространенные среди них:
- алкогольная – сопровождающаяся нарушениями ритма, необратимыми изменениями под действием этилового спирта и приводящая к тяжелой недостаточности и полиорганным нарушениям;
- тиреотоксическая – частое осложнение тиреотоксикоза, которое разобщает окислительное фосфорилирование и снижение содержания АТФ и креатинфосфатов, при этом преобладает распад белков, снижается количество энергетических ресурсов, пластических процессов, что в итоге угнетает сократительную функцию;
- диабетическая сердечно-сосудистая патология – приводит к изменениям под действием сахарного диабета, приводит к недостаточности, повышая риск инфарктов и кардиосклероза;
- аутоиммунная – сопровождается аутоиммунными воспалительными процессами в миокарде, приводит к некрозу кардиомиоцитов;
- вторичная инфильтративная кардиопатия – отложения аномальных веществ, вызывающие ригидность стенок и дистолическую дисфункцию.
Причины
Причины заболеваний сердца могут быть различной природы, эндогенного и экзогенного происхождения. Наибольшее влияние имеют:
- перенесенные инфекционные миокардиты, включая влияние энтеровирусов, боррелий, вируса гепатита C, Коксаки, ВИЧ, а также бактерий, вирусов, грибков и даже простейших – болезнь Шагаса;
- воздействие токсических агентов и накопление аномальных субстратов;
- нарушения эндокринной системы (недостаток или избыток гормонов щитовидной железы, нарушения работы гипофиза, сахарный диабет, развитие феохромацитомы);
- перенесенный инфаркт;
- кардиосклероз – замещение мышечных волокон соединительными тканями;
- неполноценное питание – недостаток селена, карнитина;
- аутоиммунные реакции, например, при системной красной волчанке, склеродермии, ревматоидном артрите;
- генетические факторы — возникновение мутаций генов, кодирующих синтез белков сердечных саркомеров.
Симптомы
Свидетельствовать о развитии кардиопатии могут:
- болевые ощущения в области сердца;
- дискомфорт за грудиной;
- сильное сердцебиение;
- обмороки, особенно на высоте нагрузки;
- головокружение;
- одышка;
- отечность;
- быстрая утомляемость.
Анализы и диагностика
Для оценки состояния сердечно-сосудистой системы проводят такие обследования:
- Электрокардиограмму, которая показывает электрическую активность сердца, частоту и ритм сокращений.
- Эхокардиография или УЗИ сердца – дает возможность увидеть все особенности строения и движения структур.
- Сцинтиграфия позволяет оценить уровень кровоснабжения миокарда, обнаружить некрозированные участки, понять риск возникновения осложнений.
- Нагрузочные тесты – в результате проведения велоэргометрического теста можно оценить функциональные возможности сердца в условиях возрастающей нагрузки.
- Магнитно-резонансная томография как наиболее современный метод позволяет получить изображение сердца в различных плоскостях и высокой четкости, а также оценить скорость кровотока и увидеть особенности функционирования.
Лечение
Немедикаментозное лечение кардиопатии сводится к нутритивной питательной поддержке и лечебной физкультуре. При этом также очень важен контроль диуреза.
Медикаментозная терапия может проводится с применением следующих препаратов:
- β-блокаторы – ослабляют эффекты стресса, защищают от адреналиновых и норадреналиновых эффектов, замедляют ритм сердца;
- диуретики – помогают вывести лишнюю жидкость из тканей;
- ингибиторы АПФ – снижают артериальное давление, расширяют сосуды, выводят жидкость, улучшают кровообращение, способствуют обратному развитию гипертрофии, обладают антиоксидантным, антиаритмическим, антиишмемическим и прочими кардиопротективными эффектами;
- антиагреганты – препятствуют тромбообразованию и осложнениям;
- сердечные гликозиды – повышают работоспособность сердца, обладают антиаритмическим и кардиотоническим действием.
Доктора
Лекарства
- Карведилол – β-адреноблокатор, способный снизить АД, сердечный выброс, ЧСС и действовать противоишемически и антиангинально. Выпускается в таблетках, которые следует принимать ежедневно, индивидуально подбирая суточную дозу, начиная с 6,5 г за 2 приема в день.
- Бисопролол – также обладает антигипертензивным, антиангинальным, блокирующим кальциевые каналы, бета-адреноблокирующим действием. Рекомендуемая доза – 1 таблетка в день, но может корректироваться лечащим врачом.
- Дигоксин – кардиотонический и антиаритмический сердечный гликозид, стимулирует работу сердца, имеет положительное инотропное и отрицательное хронотропное, дромотропное действие. Применение начинается с нагрузочной дозы 0,75-1,5 мг для взрослых, и дальнейшей терапии поддерживающей дозой, которую снижают до 0,125-0,25 мг.
Процедуры и операции
- В случаях тяжелой сердечной недостаточности может помочь установка «искусственных желудочков» – микронасосов, заменяющих работу собственных тканей и поддерживающих гемодинамику.
- Установка электрокардиостимуляторов помогает решить проблемы аритмии, гипертрофических изменений.
- Пересадка сердца может быть рекомендована пациентам, если выживаемость до 1 года без трансплантации составляет менее 50%.
Профилактика
Чтобы предупредить развитие кардиопатии необходимо:
- отказаться от курения, алкоголя и наркотических средств;
- регулярно проходить полное обследование здоровья;
- не принимать хаотически медицинские препараты и не заниматься самолечением;
- контролировать вес;
- избегать психологических перенапряжений;
- придерживаться правильного питания;
- нормировать физические нагрузки и отдых – не менее часа пеших прогулок и восьми часов сна.
Кардиопатия у детей
Проблемы с сердцем у детей обычно являются первичными – генетическими проблемами или врожденными пороками, ведь большинство оберегает своих чад от негативных влияний внешнего мира и серьезных болезней.
Врожденная сердечно сосудистая патология может не давать о себе знать с первых дней, проблемы обычно проявляются при активных играх или физических нагрузках. Поэтому очень важно выявить патологию как можно раньше и уберечь ребенка, освободив от занятий физкультуры и спорта, ведь что такое функциональная кардиопатия у детей становится понятно сразу – дети быстро утомляются, у них бледные покровы, сильная одышка, возможны даже панические атаки и обмороки. Но все это лишь верхушка айсберга и нарушения работы сердца могут усугубляться и прогрессировать.
Вторичная кардиопатия у детей является осложнением первичного заболевания – эндокринного, инфекционного, инфильтрационного, нервно-мышечного и т.д. Поражения миокарда обычно приводят к необратимым морфологическим изменениям, что может стать причиной инвалидизациии и даже летального исхода.
Кардиопатия у взрослых
Что такое кардиопатия у взрослых знает каждый второй после 40. Плохие привычки, стрессы, алкоголь, лишний вес, неправильное питание, нарушения сна изнашивают сердце преждевременно, перегружают и разрушают самую главную мышцу. Ярким примером является алкогольная кардиомиопатия – диффузные поражения которой обусловлены длительным токсическим воздействием этилового спирта на ткани миокарда.
Диета при кардиопатии

Людям, имеющим проблемы с сердцем, в первую очередь рекомендовано здоровое питание. Для начала в рационе питания должны преобладать продукты, щадящие сердечную систему:
- злаковые и цельнозерновая выпечка, с большим содержанием пищевых волокон, способствующих понижению уровня холестерина;
- овощные и бобовые блюда – основа рациона, обеспечивающая организм в полной мере витаминами и микроэлементами;
- сладкие ягодные и фруктовые перекусы – отличная замена синтетическому сахару, провоцирующему ожирение и сахарный диабет – главные болезни группы риска нарушений работы сердечно-сосудистой системы;
- молочные продукты, дары моря и другие полноценные животные белки с ограничением потребления жирных сортов мяса;
- обогащение меню полезными жирами — орехами, семенами;
- снижение потребления соли до 5 мг в сутки.
Затем нужно установить строгий режим и размеры порций, отказаться от жаренного, копченого и солений.
Список источников
- Кедров А.А. Болезни мышцы сердца. Л.: 1963.
- Кузнецов Г. П. Кардиомиопатии. — Самара, 2005. — 138 с.
Источник
Функциональная кардиопатия входит в группу невоспалительных патологий. Сопровождается обратимыми изменениями миокарда. Заболевание не связано с ревматизмом и сердечными пороками.
Что такое функциональная кардиомиопатия?
Функциональная кардиомиопатия (код по МКБ-10 — I42) занимает среди прочих форм патологии особое место. Болезнь характеризуется структурными, функциональными изменениями миокарда. Патологии клапанного аппарата отсутствуют.
У детей состояние диагностируется довольно часто. Может быть обусловлено врожденными нарушениями (определяется у новорожденных малышей) или развиваться в подростковом периоде.
Важно! Поводом для отвода от службы в армии функциональная кардиомиопатия не является.
Почему возникает функциональная кардиомиопатия?
Причинами развития функциональной кардиомиопатии выступают следующие состояния:
- Резкие изменения гормонального фона. Характерны для пубертатного периода и менопаузы, поскольку именно в эти моменты происходятсерьезные гормональные изменения.
- Нарушения эндокринного характера. Тиреотоксикоз (увеличенное содержание гормонов щитовидной железы) причина развития заболевания.
- Неумеренный прием алкоголя. Продолжительное злоупотребление алкоголесодержащих напитков становится причиной функциональных изменений миокарда. При отсутствии терапии у больного формируется алкогольная кардиомиопатия.
- Наследственная предрасположенность. Медики считают, что патология может развиваться в результате генетических факторов.

Классификация
Классификация болезни зависит от провоцирующего фактора. Различают следующие виды функциональной кардиомиопатии:
- пубертатная (подростковая);
- тиреотоксическая(результат нарушения работы щитовидной железы);
- менопаузная;
- алкогольная;
- наследственная.
Функциональная кардиопатия у ребенка
В отдельную группу стоит выделить функциональную кардиопатию, развивающуюся в детском возрасте. Причиной изменений в клетках миокарда становятся значительные эмоциональные либо физические нагрузки.
Встречается как врожденная, так и приобретенная патология. Иногда имеет сочетанную природу, то есть формируется из-за врожденных нарушений в строении сердца. Чаще всего диагностируется у детей 7–12 лет.
Важно! Причиной функциональной кардиомиопатии у подростков становится ВСД и резко изменяющийся гормональный фон.
Типичные симптомы патологии у ребенка:
- ноющие боли за грудиной,
- приступы одышки,
- тахикардия,
- бледность,
- повышенная потливость,
- потеря сознания,
- панические атаки.
Признаки заболевания напоминают проявления ВСД и требуют консультации доктора.
Симптомы
Симптоматика функциональной формы кардиомиопатии не специфична. Ее признаками (у детей и взрослых) могут выступать:
- кашель;
- развитие одышки;
- изменение цвета кожного покрова;
- приступы тахикардии;
- повышенная утомляемость (отдых не приносит облегчения);
- обморочные/предобморочные состояния, головокружения;
- болезненность в области груди.
Одышка представляет собой небольшую нехватку воздуха. Иногда может переходить в приступ удушья. Развивается на фоне значительной физической нагрузки и стрессовых ситуаций. Причиной состояния становится застой крови в малом круге кровообращения.
Кашель указывает на нарушения в левом желудочке. Может быть как сухим, так и сопровождаться отхождением мокроты. При ярко выраженных нарушениях беспокоит больного практически постоянно.
Функциональная кардиомиопатия может сопровождаться нарушениями сердечного ритма, но и сохранение нормального сердцебиения — физиологическая норма. Тахикардия формируется в период повышенных физических нагрузок и нахождения в стрессовом состоянии. Непродолжительный отдых помогает нормализовать работу миокарда.
Побледнение кожных покровов обусловлено сниженным выбросом крови и сопровождающей его нехваткой кислорода. Дополнительным признаком патологии становятся вечно холодные ноги и пальцы на руках.
При ухудшении самочувствия — в случае отсутствия адекватной состоянию терапии — у больного развивается отечность. Причиной становятся нарушения в правом предсердии и желудочке.
При физикальном обследовании выявляются следующие проблемы:
- неправильное развитие желудочков;
- патологическое увеличение объема межжелудочковых перегородок;
- сужение сердечных клапанов;
- нарушения проводимости импульсов.

Ребенок даже после ночного сна не ощущает себя отдохнувшим. Касается это и взрослой группы пациентов. В течение дня больные сонливы, у них наблюдается снижение аппетита.
Существуют также конкретные признаки состояния, типичные для определенной формы.
Климактерическая
В период менопаузы симптоматика патологии выражена максимально ярко. В качестве проявлений рассматриваются:
- чувство давления/тяжести в левой части грудной клетки;
- периодические сердечные боли;
- ощущение нехватки воздуха на фоне отсутствующей одышки;
- усиленное потоотделение;
- приливы жара;
- тахикардия;
- головные боли;
- головокружения;
- резкие перепады настроения.
Характерные отличия климактерической функциональной кардиомиопатии от истинных патологий сердца:
- развитие болезненности миокардане на фоне физической нагрузки;
- нитроглицерин не снимает приступа;
- соблюдение постельного режима никак не влияет на частоту и интенсивность болей.
Лечение кардиомиопатии этой формы проводится при помощи гормонозамещающих препаратов.
Эндокринная
Отклонения в работе щитовидной железы часто приводят к функциональным изменениям миокарда. Помимо типичной для тиреотоксикоза симптоматики у больного присутствуют:
- боли в сердце различной интенсивности;
- тахикардия;
- потеря веса;
- повышенная слабость, быстрая утомляемость;
- нарушения психоэмоционального характера.
Важно! При отсутствии лечения у больного может развиваться пароксизмальная или мерцательная аритмия, а также тяжелые формы сердечной недостаточности.
Алкогольная
Признаками развития алкогольной функциональной кардиомиопатии становятся:
- невозможность купирования сердечных болей нитроглицерином;
- минимальные изменения ЭКГ;
- улучшение состояния после снятия интоксикации.
Факторы развития
Факторами, провоцирующими подростковую функциональную кардиомиопатию, выступают:
- перестройка гормонального фона, вызванная активной работой половых желез;
- быстрые темпы роста;
- изменения ЦНС и вегетативной системы;
- астенический тип телосложения;
- нехватка веса;
- частые заболевания инфекционного происхождения;
- дефицит белковых продуктов в рационе;
- хроническое переутомление;
- отказ от занятий спортом либо минимальная физическая активность.
У взрослой категории пациентов таковыми могут выступать:
- артериальная гипертензия —риск развития состояния увеличивается при регулярном повышении показателей давления свыше 140/90 мм рт. ст.;
- дефицит белка;
- недостаточное снабжение тканей кислородом (ишемические состояния);
- артериальные патологии;
- наличие атеросклеротических бляшек;
- курение;
- наличие избыточного веса;
- сахарный диабет;
- нарушение гемодинамики.

Диагностика
Диагностика патологии включает:
- опрос пациента;
- физикальный осмотр;
- исследование крови —общий анализ и расширенная биохимия;
- ЭКГ;
- ЭхоКГ;
- КТ;
- генетическое исследование крови.
Опрос позволяет доктору собрать максимально подробную информацию. Жалобы больного облегчают постановку предварительного диагноза, а также помогают определить вероятную первопричину патологического состояния.
Исследование крови помогает выявить такие заболевания, как атеросклероз, проблемы с почками и другие болезни, которые способны провоцировать развитие заболевания.
Основным методом диагностики является процедура ЭхоКГ. Методика помогает увидеть работу сердца, в частности, выявляет пролапс сердечных клапанов.
Обязательным для прохождения становится ЭКГ-мониторинг. Он позволяет выявить аритмии, нарушения проводимости миокарда.
КТ (компьютерная томография) выявляет все изменения, коснувшиеся мягких тканей сердца. Генетическое исследование крови проводится в редких случаях.
Лечение
Лечение больных с диагностированной функциональной кардиомиопатией предусматривает комплексный подход.
Медикаментозная терапия
Прием лекарственных средств при выявлении состояния рекомендован не всем группам пациентов. Подобный вид терапии используется в следующих случаях:
- нарушение гемодинамики;
- наличие нескольких аномалий, затрудняющих работу миокарда.
Человеку прописываются лекарства для укрепления организма в целом и восполнения нехватки витаминов и микроэлементов. Чаще всего назначаются:
- цитохром С,
- никотиновая кислота,
- витамины группы В,
- L-карнитин,
- магний,
- калий.
При необходимости лечение может дополняться успокоительными средствами и препаратами из группы ноотропов.
Важно! Больным чаще всего рекомендуется прием седативных средств на растительной основе — настойка валерианы, пустырника, «Ново-Пассит».
При развитии сердечной аритмии подобранное лечение дополняется приемом бета-адреноблокаторов, в частности, препарата «Бисопролол».
Важно! Хирургическое вмешательство при выявлении функциональной кардиопатии практикуется в редких случаях. Показаниями для оперирования становятся многочисленные нарушения в работе сердца, значительно ухудшающие качество жизни человека.
Общие рекомендации
В большей части случаев лечение патологии сводится к соблюдению следующих рекомендаций:
- правильный режим труда и отдыха;
- диетические принципы питания —исключение жирной/жареной пищи с резким ограничением сахара и соли;
- соблюдение питьевого режима —в течение дня необходимо выпивать не меньше 2,5 литра любой жидкости;
- посильные физические нагрузки, которые помогут поддерживать организм в тонусе;
- лечение минеральными водами;
- курсы укрепляющего массажа;
- ежедневные прогулки на свежем воздухе;
- физиопроцедуры.
Бывает такое, что происходит самоизлечение, но в любом случае сердце нуждается в поддержке.
Пациент должен полностью осознавать, что все зависит только от него. Крайне важно соблюдать все рекомендации лечащего врача и полностью отказаться от вредных привычек.
Профилактика
Специфической профилактики заболевания не существует. Предупредить развитие болезни помогут:
- посильная физическая нагрузка,
- укрепление иммунной защиты,
- предупреждение простудных заболеваний.
Прогноз заболевания при раннем диагностировании и проведенном лечении благоприятный. Отсутствие терапии может становиться причиной развития серьезных осложнений, поэтому при появлении характерной симптоматики необходимо получить консультацию врача-кардиолога.
Источник
