Форма грудной клетки при синдроме

В зависимости от конституционального типа у здоровых людей различают нормостеническую, астеническую и гиперстеническую формы грудной клетки(рис. 20).
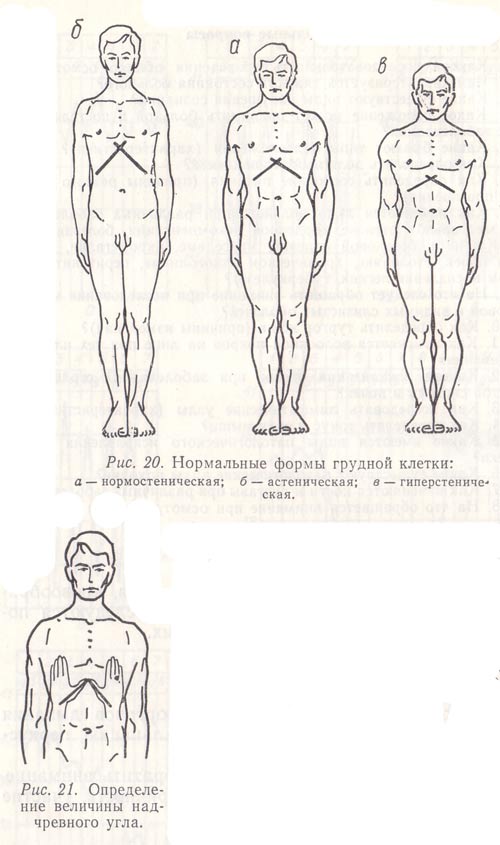
Рис. 20. Нормальные формы грудной клетки:
а — нормостеническая;
б — астеническая;
в — гиперстеничеекая.
Рис. 21. Определение величины надчревного угла.
Нормостеническая (коническая) грудная клетка напоминает усеченный конус с основанием, обращенным вверх (область плечевого пояса). Передне-задний диаметр ее меньше бокового, над- и подключичные ямки выражены слабо, ребра по боковым поверхностям направлены умеренно косо, межреберные промежутки выражены нерезко, плечи располагаются под прямым углом к шее. Мышцы плечевого пояса хорошо развиты. Надчревный угол (между реберными дугами) составляет 90°, лопатки контурируются нерезко. Для определения величины надчревного угла ладонные поверхности больших пальцев плотно прижимают к реберным дугам, а концы их упирают в мечевидный отросток (рис. 21).
Астеническая грудная клетка плоская, узкая, удлиненная (передне-задний и боковой размеры уменьшены). На ней отчетливо видны над- и подключичные ямки, хорошо выделяются ключицы, межреберные промежутки широкие, ребра по боковым поверхностям имеют более вертикальное направление. Надчревный угол меньше 90°. Плечи опущены, мышцы плечевого пояса слабо развиты, лопатки отстают от спины.
Гиперстеническая грудная клетка широкая, напоминает цилиндр. Ее передне-задний размер приблизительно равен боковому, а абсолютные величины диаметров больше диаметров нормостенической грудной клетки. Над- и подключичные ямки слабо выражены или не видны, плечи прямые, широкие. Межреберные промежутки узкие, слабо выражены. Ребра располагаются почти горизонтально. Надчревный угол тупой, лопатки плотно прилегают к грудной клетке, мускулатура ее развита хорошо.
При патологических изменениях легких и плевры либо при первичных изменениях самой грудной клетки нормальная форма ее может искажаться различным образом.
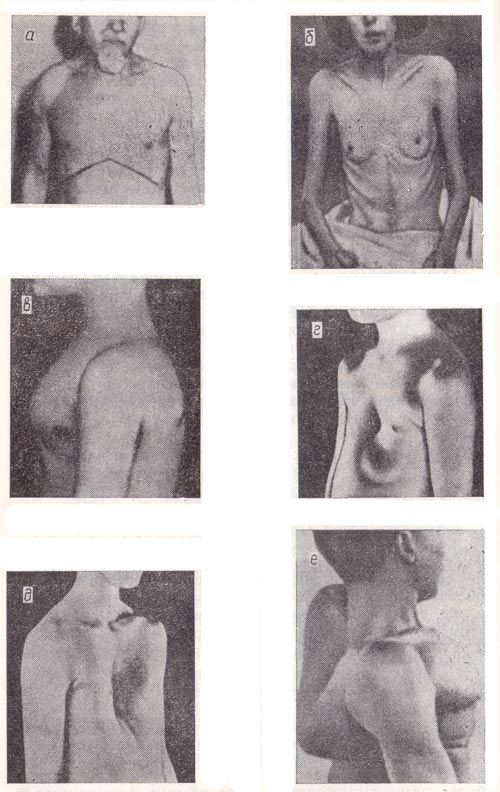
Рис. 22. Патологические формы грудной клетки:
а — эмфизематозная;
б — паралитическая (по А. А. Шелагурову, 1975);
в — рахитическая;
г — воронкообразная;
д — ладьевидная;
е — кифосколиотическая.
Эмфизематозная грудная клетка (рис. 22, а) имеет те же черты, что и гиперстеническая, но более резко выраженные. У нее еще более увеличен передне-задний диаметр, выступают надключичные ямки, ребра идут горизонтально. Такая форма грудной клетки развивается у лиц, страдающих хронической эмфиземой легких. При этом легкие незначительно спадаются во время выдоха и размеры дыхательной экскурсии грудной клетки уменьшаются. Если хронический процесс в легких сопровождается частым сильным кашлем, при котором воздух вытесняется в верхние их отделы, особенно расширяется верхняя половина грудной клетки, и она приобретает бочкообразную форму.
Паралитическая грудная клетка (рис. 22, б) характеризуется теми же чертами, что и астеническая, только более резко выраженными. Она обычно формируется у лиц, длительно страдающих заболеваниями легких и плевры с развитием в них фиброзной ткани, что приводит к их сморщиванию и уменьшению общей массы легких. В отличие от астенической грудной клетки паралитическая часто бывает асимметричной, так как у нее западение межреберных промежутков, над- или подключичных ямок обычно неодинаково с обеих сторон. Во время дыхания лопатки смещаются асинхронно.
Рахитическая грудная клетка («куриная грудь»; рис. 22, в) встречается у лиц, перенесших в детстве рахит. Ее передне-задний отдел удлинен, и грудина килевидно выступает вперед. Передне-боковые поверхности как бы вдавлены кнутри и соединяются с грудиной под острым углом. Кроме того, отмечается втяжение нижней части грудной клетки соответственно месту прикрепления диафрагмы. Поперечный разрез такой клетки напоминает треугольник с вершиной в области грудины.
Воронкообразная грудная клетка (рис. 22, г) характеризуется воронковидным вдавлением в области мечевидного отростка и нижней части грудины. Поскольку такую деформацию грудной клетки раньше наблюдали у сапожников, ее еще называют «грудь сапожника». В большинстве случаев установить причину этой деформации невозможно.
Ладьевидная грудная клетка (рис. 22, д) отличается тем, что в верхней и средней частях грудины имеется углубление, напоминающее по форме углубление лодки. В ряде случаев такая грудная клетка встречается при заболевании спинного мозга — сирингомиелии.
Кифосколиотическая грудная клетка (рис. 22, е) бывает при искривлении позвоночника в результате патологического процесса в нем (при туберкулезе позвоночника, ревматоидном артрите и др.).
Источник
Деформации грудины бывают довольно разнообразными и отличаются по степени тяжести а так же по причинам возникновения. Их возникновение бывает в различных возрастных категориях.

О том как лечить различные деформации грудной клетки читайте тут!
Виды деформаций
- Воронкообразная деформация грудной клетки у детей и взрослых.
- Килевидная деформация грудной клетки куриная грудь у детей и взрослых.
- Плоская грудная клетка.
- Эмфизематозная грудная клетка.
- Паралитическая грудная клетка.
- Ладьевидная грудная клетка.
- Кифосколиотическая грудная клетка/сколиотическая деформация.
- Синдром Поланда.
- Синдром Жена.
Данные патологические состояния будут подробно рассмотрены ниже: от этиологии до лечения.
Воронкообразная деформация грудной клетки
View this post on Instagram
Формирование воронкообразной деформации грудной клетки вызвано недоразвитием ножек диафрагмы. Такое врожденное заболевание встречается у 2% населения. При этом у больного наблюдается ассиметрично расположенное углубление в области груди, внешне похожее на воронку. Отсюда и название. Данную деформацию грудной клетки можно заметить на самых ранних стадиях. Особенно проявляется она при глубоком вдохе ребенка, ведь в этот момент размер воронки увеличивается за счет парадоксального дыхания, вызванного, как уже говорилось ранее, недоразвитием грудинной ножки диафрагмы ????Если у ребенка воронкообразная грудь, помимо психологических аспектов это приводит еще и к частым воспалительным заболеваниям бронхо-легочной системы. А в более взрослом возрасте может стать причиной гипертонической болезни, стенокардии, аритмии. При этом не стоит забывать о психологическом дискомфорте детей с данным заболеванием. Если грудная клетка воронкообразная, для ребенка это становится причиной стеснения и смущения. Он старается пропускать походы в бассейн, на пляж или даже простые занятия физкультурой. Отдаляется от сверстников, дабы не стать объектом насмешек и издевок. В период полового созревания, когда ребенок начинает самостоятельно следить за своей внешностью, он особенно остро переживает, так как воронкообразная грудь делает его не таким как все.
A post shared by Максим Никитин (@lfk_shakty_maksim_nikitin) on Jan 28, 2019 at 7:47am PST
Pectus excavatum. Представлено углубления последнего отдела грудины с экстериоризацией хвостовых хрящевых отростков, образующих воронкообразную грудную клетку. Это наиболее распространенная врожденная деформация грудной стенки. Происходит в 1 из 300 или 400 случаев. Есть несколько степеней клинической тяжести.
Было предложено несколько теорий об этиологии этого дефекта, которые включают от функциональных изменений диафрагмы до аномалий центрального сухожилия, переживающего деградацию в остеогенезе или хондрогенезе.
Симптомы:
- Вызывает эстетические, психологические последствия и социальные. Форма напоминает воронку.
- Большинство из случаев протекает бессимптомно, однако у пациентов нет одинаковых дыхательных возможностей. Также у пациентов отмечается более низкий дыхательный резерв, чем у наблюдаемых людей без патологии.
- Сколиоз может существовать у более чем 20% этих пациентов.
- Инфекция нижних дыхательных путей с частым рецидивом и астма могут наблюдаться у 30% пациентов.
- Выпадение клапана. Митральная недостаточность наблюдалась у 40–65% пациентов с pectus excavatum. Это обстоятельство было хорошо определено, но это больше похоже на механический дефект, потому что работа митрального клапана восстанавливается после исправления.
Признаки
- Клинические признаки определяются наличием уродства. Рентгенография является обязательной практикой.
- Ортопедическое лечение не исправляет дефекты, и обычно хирургическое лечение будет с хорошими результатами.
Килевидная деформация грудной клетки куриная грудь
Pectus carinatum. Это патология, при которой грудная стенка выступает вперед. Она чаще встречается у мужчин и связана с сопутствующей костно-мышечной аномалией. Самая распространенная (21% случаев) — это сколиоз. Килеобразная деформация отличается выпячиванием изнутри наружу реберных хрящей.
Подразделяются на тип/виды:
- наиболее распространенная представляет переднее смещение грудины с реберными хрящами симметрично (90%);
- реже встречаются односторонние аномалии реберных хрящей (9%);
- третье и редкое (1%) уродство грудины. Эта деформация обусловлена синостозом грудины, вызывающий выпячивание манубриума и угнетением грудины.
Плоская грудная клетка
Плоская грудь — это травма, которая обычно возникает после тупого механического повреждения. Когда три или более ребер подряд имеют несколько переломов внутри, это может привести к тому, что часть стенки грудной клетки станет отделенной и не синхронизированной. Это считается неотложной ситуацией, поскольку возможны серьезные травмы легких, и крайне важно, чтобы вы немедленно лечились.
Это редко случается вследствие травмы грудной клетки, но когда это происходит, отрыв грудной клетки может серьезно повлиять на вашу способность дышать и вызвать серьезные проблемы со здоровьем.
Каковы симптомы?
Плоская грудь может выглядеть по-разному, в зависимости от того, насколько серьезен случай. Если у вас была серьезная травма грудной клетки, вам следует обратить внимание на следующие общие симптомы:
- резкая боль в месте повреждения: пневмоторакс;
- чувствительность в области вашей груди, где кость ушла;
- значительное затруднение дыхания;
- кровоподтеки и воспаление;
- миозиты;
- неровный подъем или опускание груди при дыхании.
Движение неравномерно между отделенной частью и остальной частью грудной клетки, в большинстве случаев, является наиболее явным признаком того, что у вас синдром плоской грудной клетки. Травмированная область вашей будет втягиваться, когда вы вдыхаете, а остальная часть расширяется наружу.
Когда вы выдыхаете, пораженная область расширяется, а остальная часть вашей груди втягивается.
Причины
Тупая травма грудной клетки является причиной расслоения грудной клетки. Тупой или плоский объект ударил грудную стенку, дестабилизировал ее и оставил «плавающей». Во время дорожно-транспортных происшествий часто возникает эта травма. Может варьировать по степени тяжести: от минимальных синяков до перелома ребер.
Травма грудной клетки, полученная во время дорожно-транспортного происшествия, обычно является результатом тупого или плоского объекта, такого как рулевое колесо, который ударяется о грудную стенку, не проникая в кожу.
Этот тип травмы также может быть вызван компрессией грудной клетки или травматическими травмами.
Дефект ребер, вызванный тупыми травмами, может быть очень болезненным, так как мышцы, которые мы используем для дыхания, продолжают функционировать и поддерживать грудину. Ребра, которые были сломаны вследствие тупой травмы, могут также вызывать дальнейшие осложнения, такие как проколотые легкие или поврежденные кровеносные сосуды.
Плоская грудная клетка является одним из наиболее серьезных последствий тупой травмы грудной стенки.
Эмфизематозная грудная клетка
Эмфизематозная грудная клетка обычно диагностируется к широкой, глубокой груди, наблюдаемой при первичном осмотре пациента. Также описывается, как бочкообразная грудь: обычно пациент имеет большую грудную клетку, очень круглое (то есть вертикально цилиндрическое) туловище, большую емкость легких и потенциально может иметь большую прочность/жесткость верхней части тела. Последнее определяется при пальпации.
Иногда это может быть признаком акромегалии (синдром, вызванный избыточным уровнем гормона роста человека (HGH) в организме). Это чаще всего связано с остеоартритом, отмечаемым в подавляющем большинстве у пожилых людей. Артрит может напрячь грудь, в результате чего ребра фиксируются в наиболее развернутом положении, создавая вид бочкообразной груди.
Эта патология также относится к увеличению заднего диаметра стенки грудной клетки, чаще всего связанному с эмфиземой. Существуют две основные причины явления бочкообразной грудной клетки при эмфиземе:
- Повышенная податливость легких приводит к скоплению воздушных карманов внутри грудной полости.
- Повышенная податливость легких повышает внутригрудное давление. Это увеличение давления позволяет стенке грудной клетки естественным образом расширятся наружу.
Эта разновидность аномалии развития встречается естественным образом у коренных жителей, которые живут на высоте более 5500-м, например, Гималаи или Анды. У этих аборигенов также есть полицитемия и другие приспособления для жизни на большой высоте.
Паралитическая грудная клетка
Диафрагма — это мышца, которая разделяет грудную и брюшную полости, она контролируется диафрагмальным нервом. Диафрагмальный паралич встречается редко. Независимо от того, происходит ли паралич в одной (односторонней) или обеих (двусторонних) сторонах диафрагмы, у всех пациентов будет наблюдаться некоторое снижение объема легких. Это наиболее серьезно при двустороннем параличе диафрагмы.
Односторонний паралич диафрагмы обычно не имеет симптомов. Однако, если односторонний паралич диафрагмы возникает у пациентов со значительными заболеваниями сердца или легких, симптомы могут стать очевидными.
Причины и факторы риска, которые нарушают диафрагмальную функцию, включают:
- Рак в легких или лимфатических узлов, разрастающиеся ткани злокачественных новообразований могут врасти или сдавить нерв.
- Хирургическая травма, такая как непреднамеренная травма после кардиоторакальной или шейной процедуры.
- Родовая травма, которая может повредить диафрагмальный нерв у новорожденных и младенцев.
- Боковой амиотрофический склероз (БАС), рассеянный склероз, мышечная дистрофия или другие нервно-мышечные расстройства.
- Расстройства спинного мозга и квадриплегия.
- Повреждение диафрагмального нерва.
- Нейропатические заболевания, включая щитовидную железу и аутоиммунные заболевания, синдром Гийена-Барре и др.
Симптомами двусторонней слабости диафрагмы или паралича являются одышка в положении лежа, при ходьбе или при погружении в воду до нижней части грудной клетки. Двусторонний паралич диафрагмы может вызвать нарушение дыхания во сне со снижением уровня кислорода в крови.
Новорожденные и дети с односторонним диафрагмальным параличом могут испытывать более серьезные респираторные расстройства, чем взрослые, из-за более слабых мышц и более эластичной стенки грудной клетки.
У новорожденного, может быть, слабый крик или признаки желудочно-кишечного тракта с частой рвотой. Дети с двусторонним диафрагмальным параличом требуют немедленной медицинской помощи и искусственного дыхания, потому что это состояние может быть опасным для жизни.
Пациенты с двусторонним диафрагмальным параличом могут испытывать снижение легочной емкости на 70–80 процентов, тогда как пациенты с односторонним диафрагмальным параличом могут испытывать снижение на 50 процентов.
Ладьевидная грудная клетка
Ладьевидная грудная клетка встречается у пациентов с диагностированной сирингомиелией. Сирингомиелия — это длительное состояние, которое вызывает образование кист, заполненных жидкостью, которые врачи называют «сиринкс», внутри спинного мозга.
У некоторых людей нет симптомов, и они могут даже не знать, что они есть. Но если это серьезный случай, это вызывает проблемы, которые необходимо лечить. Сирингомиелия чаще всего встречается у взрослых в возрасте от 20 до 40 лет, но может случиться с людьми всех возрастов. Мужчины чаще страдают патологией, чем женщины.
При заболевании нормальный поток спинномозговой жидкости, которая защищает спинной мозг, заблокирован. Он входит в центральный канал спинного мозга и может вызвать образование кисты. При сирингомиелии есть две основные причины, по которым эта жидкость может блокироваться или перенаправляться: врожденный дефект или травма.
Обычно это происходит, когда есть проблемы с развитием спинного мозга ребенка во время беременности. Дефект, который врачи называют «порок развития Киари», заставляет нижнюю часть спинного мозга ребенка двигаться вниз в его позвоночный канал. Это блокирует нормальный поток жидкости между позвоночником и мозгом, и образуется киста. Но не у всех с пороком Киари развивается это расстройство.
Посттравматическая сирингомиелия — это когда киста образуется в поврежденной части спинного мозга. Это может произойти, когда есть следующие патологии:
- отек оболочки спинного мозга;
- менингит;
- травмы спинного мозга;
- опухоль позвоночника;
Иногда это происходит по причинам, которые врачи не понимают. Они называют это «идиопатической сирингомиелией».
Симптомы зависят от расположения и размера кисты. Со временем, если она станет шире и длиннее, может повредить нервы в центре спинного мозга.
Это может привести к хронической боли, которую трудно лечить. Симптомы обычно развиваются медленно в течение многих лет. Но они могут появиться внезапно после несчастного случая, как падение.
Другие симптомы, которые могут у вас возникнуть:
- Изгиб позвоночника, называется сколиоз.
- Изменения в функции кишечника и мочевого пузыря.
- Чрезмерное потоотделение.
- Неспособность чувствовать жар и холод в пальцах, руках, верхней части груди.
- Мышечная слабость, особенно в руках.
- Чувство онемения, покалывания, жжения.
- Боль в шее, плечах, иногда в руках и кистях.
- Паралич (в тяжелых случаях).
- Головные боли.
- Колебания уровня артериального давления.
- Подергивания или непроизвольные сокращения мышц.
- Несогласованные движения.
Если киста повреждает нерв, который контролирует мышцы глаз и лица, вы можете получить то, что врачи называют синдромом Горнера. Это вызывает обвисшие веки, сужение отверстия между веками, уменьшение размера зрачка и уменьшение потоотделения на пораженной стороне лица.
Кифосколиотическая грудная клетка

Признаки и симптомы кифосколиотической грудной клетки различны, но могут включать:
- Гиперэкстенсивная кожа, которая легко повреждается.
- Гипермобильность суставов, приводящая к частым вывихам и подвывихам (частичные вывихи).
- Сильная гипотония при рождении.
- Прогрессирующий кифосколиоз (кифоз и сколиоз), присутствующий при рождении или в течение первого года жизни.
- Склеральная ломкость.
- Ненормальное заживление ран.
- Хрупкие артерии, склонные к разрыву.
- Задержка развития мелкой моторики.
- Необычно маленькие роговицы.
- Остеопения (низкая плотность костной ткани).
- Врожденная косолапость.
- Сердечно-сосудистые нарушения, такие как пролапс митрального клапана или дилатация корня аорты (расширение кровеносного сосуда, который распределяет кровь от сердца к остальной части тела).
Поделиться ссылкой:
Источник
