Флебит вены на руке код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Флебит.

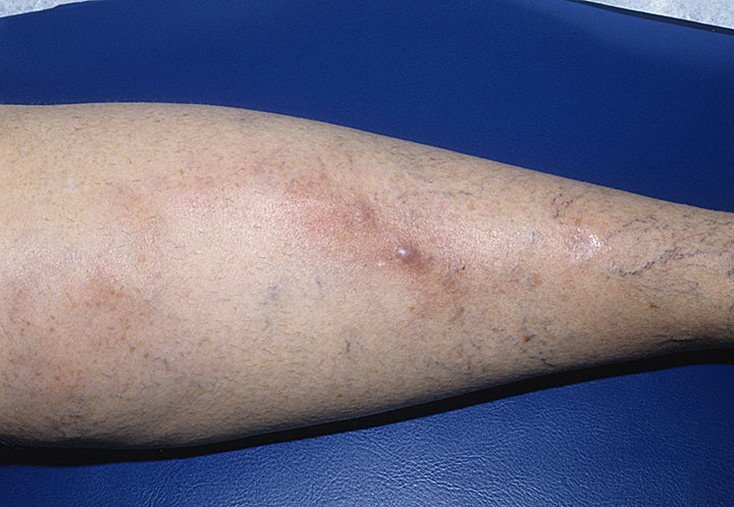
Клинические проявления флебита
Описание
Флебит — воспаление стенки вены. Преимущественное поражение наружной оболочки называют перифлебитом, внутренней — эндофлебитом, воспалительный процесс, захватывающий все оболочки вены, — пан-флебитом.
Симптомы
Основные клинические симптомы — боль и гиперемия кожи по ходу вены — наблюдаются лишь в начальной стадии заболевания и при поражении подкожных вен. При пальпации по ходу пораженной вены обнаруживается плотный болезненный тяж либо инфильтрат, свидетельствующий о вовлечении в воспалительный процесс значительных участков подкожной клетчатки. Флебит часто приводит к развитию тромбофлебита, с которым связаны осложнения — септические эмболии, абсцессы и.
Причины
Перифлебит развивается обычно в результате перехода воспалительного процесса на стенку вены из окружающих тканей. Эндофлебит возникает при травме вены и повреждении ее внутренней оболочки, чаще всего при длительном пребывании в вене иглы или катетера при инфузионной терапии, а также внутривенном введении гипертонических растворов.
Лечение
Лечение в основном консервативное. Местно применяют компрессы с мазями, содержащими гепарин, троксевазин, а также тепловые физиотерапевтические процедуры. Проводят противовоспалительную терапию (назначают аспирин, бутадионили реопирин), применяют препараты, улучшающие реологические свойства крови и трофику венозной стенки (гливенол, эскузан, трентал, курантил и ). Прогноз, как правило, благоприятный. Профилактика заключается в строгом соблюдении правил внутривенных инъекций и вливаний, своевременном лечении гнойно-воспалительных процессов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Постинъекционный флебит.
Постинъекционный флебит
Описание
Флебит после инъекции. Это воспаление венозной стенки, которое возникает как осложнение инъекции лекарств. Патология характеризуется болезненной местной реакцией с гиперемией, отеком, утолщением пораженного сосуда, создает риск инфекции, эмболии легочной артерии и других осложнений. Заболевание выявляется на основании клинического обследования, подтвержденного инструментальными лабораторными методами диагностики (анализ крови на D-димер, УЗИ вен и венография). Программа лечения включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные методики).
Дополнительные факты
Флебит является распространенным местным осложнением внутривенной катетерной инфузионной терапии. По разным оценкам, частота заболевания у стационарных больных варьирует от 2,3 до 67%. Значительное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. Благодаря инфузии, 70–80% тромботических состояний развиваются в венах верхней конечности. Патология встречается у 5,8% наркоманов, употребляющих инъекционные наркотики, что составляет 25% всех сосудистых осложнений. Распространенность тромбофлебита увеличивается с возрастом — половина случаев встречается у людей старше 60 лет. Женщины страдают в два раза чаще, чем мужчины.
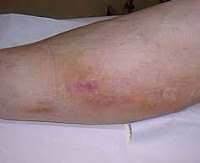
Постинъекционный флебит
Причины
Возникновение флебита после инъекции происходит из-за внутривенных манипуляций, которые вызывают повреждение эндотелия. Воспалительный процесс с поражением поверхностных или глубоких вен начинается под несколькими воздействиями: Движение инородного тела (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Это происходит особенно часто при использовании широких инъекционных игл, плохой фиксации (проксимальной, дистальной) и введения рядом с венозными клапанами или суставами. Повторная катетеризация, частые инъекции (от 25 до 30 раз в неделю) и более длительное присутствие канюли (2 дня или дольше) увеличивают риск развития флебита. На частоту развития патологии существенно влияют рН (менее 5,0) и осмолярность (более 450 мОсмоль / л) вводимых веществ. Повышенный риск наблюдается при введении антибиотиков (бета-лактамы, ванкомицин, амфотерицин В), гипертонических растворов (глюкоза, хлорид кальция), средств химиотерапии. Бензодиазепины, барбитураты, вазопрессорные амины и другие лекарственные средства оказывают вредное действие. Хотя воспаление обычно асептическое, нарушение правил и методов введения лекарств способствует проникновению инфекционных агентов, которые поддерживают и усугубляют его течение. Отмечено, что поливинилхлоридные и полиэтиленовые катетеры более подвержены конъюнктурному загрязнению микрофлоры (стафилококки, дрожжеподобные грибы).
В дополнение к вышесказанному, высокая заболеваемость флебитом связана с установкой и обслуживанием венозных систем плохо обученным персоналом. Инвазивные диагностические и лечебные процедуры с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства) приводят к патологическим изменениям. Отдельной причиной тромбофлебита является внутривенное введение наркотических веществ.
Факторы риска развития постинъекционных осложнений включают старость, анамнез тромботических состояний и курение. Флебит возникает при приеме гормональных контрацептивов, с дефектами коагуляции, онкологическими процессами и другими патологиями (ожирение, сахарный диабет, ВИЧ-инфекция).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозный стаз, повышенная коагуляция), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и растворы для инъекций раздражают чувствительные нервные окончания в венозной стенке, вызывая длительный спазм сосудов.
Первоначальная травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), что приводит к немедленной адгезии тромбоцитов к поражению. Дополнительная агрегация тромбоцитов крови опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется небольшой кровяной сгусток, чтобы восстановить повреждение. Но при высоком риске тромбоза он увеличивается в размерах, что приводит к нарушениям гемодинамики.
Классификация
Постинъекционный флебит — ятрогенное заболевание. Это вторичное состояние, которое возникает в ранее неизмененных венах поверхностного или глубокого канала. Учитывая расположение воспалительного процесса в сосудистой стенке, в клинической флебологии выделяют несколько форм патологии: Развивается при повреждении внутреннего слоя вены (интима). Это наиболее распространенный тип воспаления, связанного с инъекцией наркотиков или эндоваскулярными вмешательствами. Проникновение инфузионных растворов в паравазальную ткань приводит к химическому повреждению и воспалению наружного слоя сосуда. Обычно это происходит при введении раздражающих лекарств, лекарств.
-4-. Наиболее серьезная форма патологического процесса. Он характеризуется вовлечением всех слоев венозной стенки, часто препятствуя течению эндо- или перифлебита.
На основании этиологии различают механический, химический и инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдаются поражения запястья и локтевой области, а у пациентов с внутривенной формой зависимости обычно выявляется поверхностный тромбофлебит нижних конечностей.
Симптомы
Клиническая картина флебита кисти и локтевой ямки развивается сразу после введения препарата, что сопровождается очень типичными симптомами. Повреждение сосудистой стенки и проникновение лекарственного средства в мягкие ткани проявляются сильной болью в месте инъекции, которая распространяется по всей вене и ограничивает двигательную функцию конечности. Общее состояние здоровья практически не нарушается, иногда возникает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдается полоса гиперемии с локальным повышением температуры, увеличением регионарных лимфатических узлов. О тромбозе свидетельствует плотный и болезненный шнур, похожий на шнур, обнаруженный при пальпации. Острый период длится 3 недели после появления клинических признаков; продолжительность подострого тромбофлебита составляет от 21 дня до одного месяца. Постоянная травма сосуда у потребителей инъекционных наркотиков вызывает рецидив тромбофлебита и облитерацию венозного просвета. Затем в местах введения психоактивных веществ определяется плотный линейный инфильтрат, приваренный к тканям, кожа, на которой он утолщается, становится пигментированной и синеватой.
Тромбофлебит подключичной вены развивается постепенно в течение 1-2 недель. Он начинается у пациентов, которые все еще находятся в больнице, но, принимая во внимание интенсивную помощь, предоставляемую для основного заболевания, он часто скрытый. При осмотре отмечается отек мягких тканей и расширение подкожных вен, которые распространяются на всю верхнюю конечность. Болевой синдром варьируется от легкого, усугубляемого движением, до интенсивного. Воспаление глубоких сосудистых сегментов протекает как париетальный флеботромбоз.
Ломота в теле.
Возможные осложнения
Осложнения флебита после поверхностного введения в кровать довольно редки. У ослабленных людей заболевание приобретает гнойный характер с образованием абсцесса и септическим состоянием. Хронический процесс с длительной историей внутривенной наркомании сопровождается глубокими и незаживающими трофическими язвами, которые склонны к инфекции и кровотечению. Катетер-ассоциированный флеботромбоз центральных вен усугубляется потерей доступа, невозможностью дальнейшей инфузии лекарств и синдромом посттромбофлебита (до 13% пациентов). 5–8% случаев связаны с развитием клинически выраженных вариантов тромбоэмболии легочной артерии, а осложнение является субклиническим у 36% пациентов.
Диагностика
Идентификация поверхностного флебита после инъекции, как правило, не представляет трудностей и проводится во время медицинского осмотра, не требуя дополнительных анализов. Инфузия флеботромбоза, а также оценка клинических данных требует лабораторного и инструментального подтверждения с использованием следующих методов:
• Анализ крови на уровень D-димера. Исследование полезно для клинического риска низкого или умеренного тромбоза, чтобы прояснить изменения в коагуляции. Однако D-димер не отличает патологический процесс от поверхности и глубоких сегментов. Обладая высокой чувствительностью, тест обладает низкой специфичностью, поэтому в некоторых случаях может давать ложные результаты.
• Ультразвуковое ангиосканирование вен. Рекомендуется подтвердить диагноз и исключить флеботромбоз. УЗДС позволяет оценить состояние внутренней оболочки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия воздействия радиации или контрастных веществ и высокую доступность.
• Контрастная флебография пораженных участков. В тех случаях, когда ультразвук дает отрицательный результат с высокой вероятностью патологии, контрастная флебография может использоваться в качестве «золотого стандарта». Исследование показано для глубокого венозного воспаления, связанного с рентгеновским облучением и введением контраста.
В случаях сложной диагностики компьютерная или магнитно-резонансная ангиография используется для улучшения визуализации. Пациенты с тромбофлебитом нуждаются в помощи специализированного флеболога. Дифференциальный диагноз постинфузионного тромбофлебита ставится с лимфангитом, панникулитом, целлюлитом, узловатой эритемой.
Лечение
Терапевтическая тактика определяется характером процесса, его распространенностью и тяжестью, выраженностью симптомов, наличием осложнений и связанных с ними состояний. Легкий поверхностный флебит характеризуется самостоятельным исчезновением после изъятия канюли. В остальных случаях требуется активное лечение:
• Общие события. Первоначальное действие при любом флебите — остановить инфузию и удалить катетер (или заменить его новым, если у пациента гемодинамическая нестабильность). Пораженной конечности рекомендуется придавать повышенное положение для улучшения кровотока и уменьшения воспалительной реакции. Холод применяется к воспаленной области.
• Коррекция наркотиков. Он направлен на предотвращение распространения процесса на более глубокие сегменты, ослабление воспаления, улучшение кровообращения и облегчение боли. Используются антикоагулянты, нестероидные противовоспалительные препараты, ангиопротекторы. Повязки с гепариновой мазью и НПВП наносятся на пораженный участок, после того как потепление стихло — грелки.
• Хирургические методы. При гнойном тромбофлебите требуется хирургическое лечение. Он включает флебэктомию, некрэктомию, стадию дренирования и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, размещение кава-фильтров) используются в ситуациях с флеботромбозом.
В комплексной коррекции флебита после инъекции используются физиотерапевтические методы — электрофорез с трипсин-гепариновым комплексом, гальванизация, световая и лазеротерапия. Пациентам рекомендуется придерживаться активного режима, чтобы избежать венозного застоя.
Список литературы
1. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений// Флебология. — 2010 — №4(2).
2. Эпидемиология и профилактика постинъекционных осложнений: Автореферат диссертации/ Чернова О. Э. — 2006.
3. Структура постинъекционных осложнений у больных наркоманией в хирургическом стационаре/ Сажин А. В. И тд;// Российский медицинский журнал. – 2012 — № 4.
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Поверхностный тромбофлебит — воспалительное заболевание, характеризующееся развитием тромбоза и реактивного спазма поверхностных вен чаще нижних конечностей. Часто развивается как осложнение варикозной болезни. Ятрогенный тромбофлебит поверхностных вен иногда возникает после венопункции или веносекции.
Код по международной классификации болезней МКБ-10:
- G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит
- I80 Флебит и тромбофлебит
- N28 Другие болезни почки и мочеточника, не классифицированные в других рубриках
Локализация. Наиболее часто поражаются большая подкожная вена и её притоки в верхней трети голени, нижней и средней третях бедра. Редкие формы: тромбофлебит поверхностных вен молочной железы и передней грудной стенки (болезнь Мондора), а также тромбофлебит дорсальной вены полового члена.
Классификация. Острые, подострые, рецидивирующие; мигрирующий тромбофлебит (повторяющийся тромбоз различных участков поверхностных вен, чаще всего на нижних конечностях); восходящие и нисходящие.
Причины
Этиология. Флебит может развиться самостоятельно и вызвать венозный тромбоз, или же инфекция быстро присоединяется к первичному тромбозу поверхностных вен. Кроме того, он может быть вторичным при васкулитах, например, при узелковом периартериите и при облитерирующем тромбангиите (болезни Бюргера). Мигрирующий тромбофлебит может быть маркёром карциномы, чаще всего хвоста поджелудочной железы. Тромбофлебит дорсальной вены полового члена обычно вызывается острой или хронической травмой.
Патогенез. Тромбофлебит развивается при наличии следующих условий: замедлении кровотока, повышении свёртываемости крови, повреждении стенки или клапанов вен, присоединении инфекции.
Симптомы (признаки)
Клиническая картина • Острый тромбофлебит возникает внезапно, сопровождается повышением температуры тела с предшествующим ознобом. По ходу поражённой вены пальпируют болезненный плотный инфильтрат в виде шнура. Над инфильтратом возможна гиперемия кожи с уплотнением подкожной клетчатки. Увеличиваются регионарные лимфатические узлы • Подострая форма тромбофлебита протекает без острых местных воспалительных явлений, при нормальной или в первые дни незначительно повышенной температуре тела. При ходьбе умеренная болезненность, общее недомогание • Рецидивирующая форма характеризуется возникновением нового участка поражения поверхностных вен или обострением ранее возникшего процесса • При болезни Мондора тромбофлебит обычно локализован в верхнем передне — латеральном отделе молочной железы, либо распространяется от нижнего отдела железы через субмаммарную складку по направлению к реберной дуге и эпигастрию.
Диагностика
Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенная СОЭ • Увеличение ПТИ • Дуплексное ультразвуковое сканирование позволяет подтвердить распространение тромба на глубокие вены конечности • При мигрирующем тромбофлебите необходимо тщательное исследование органов пищеварения для исключения первичного онкологического заболевания. В диагностически неясных случаях рекомендуется определять содержание КЭАг в сыворотке крови.
Дифференциальная диагностика • Рожистое воспаление • Лимфангиит • Целлюлит • Тендонит • Разрыв медиальной головки m. gastrocnemius.
Лечение
ЛЕЧЕНИЕ
Консервативное лечение • Постельный режим, возвышенное положение конечности • Эластичное бинтование способствует фиксации тромба в поверхностных венах • Местно: компресс с мазью Вишневского, полуспиртовой компресс, тепло • Физиотерапия: ионофорез с тромболитином (трипсин — гепариновый комплекс) • Медикаментозное лечение •• Противовоспалительная терапия: ацетилсалициловая кислота, НПВС (реопирин, фенилбутазон). Антикоагулянты обычно не назначаются, за исключением случаев распространения процесса на глубокую венозную систему •• Рецидивирующий поверхностный тромбофлебит — антибиотики •• Ацетилсалициловая кислота как слабый антикоагулянт •• Троксерутин по 0,3–0,6 г/сут в течение 2–4 нед.
Оперативное лечение. Операцию Троянова–Тренделенбурга выполняют при наличии тромба в устье большой подкожной вены (тромб удаляют).
Осложнения • Гиперпигментация кожи над пораженной веной.• Организованный тромб, фиксированный внутри варикозного узла.• Тромбофлебит глубоких вен. Около 12% больных с тромбофлебитом большой подкожной вены выше уровня колена имеют распространение тромба на глубокие вены конечности (через перфороантные вены или сафено — феморальное соустье).• ТЭЛА • Суппуративный флебит может осложняться метастатическими абсцессами или септицемией • Стрептококковый лимфангиит
Прогноз благоприятный при своевременном и адекватном соответствующем лечении. Больной должен быть информирован, что заболевание может длиться 3–4 нед или дольше. При варикозной болезни поверхностных вен нижней конечности вероятность рецидива очень высока. Для его профилактики рекомендуется флебэктомия.
Синоним. Тромбофлебит поверхностных вен
МКБ-10 • I80 Флебит и тромбофлебит
ПРИЛОЖЕНИЯ
Тромбоз верхнего сагиттального синуса — закупоривание тромбом верхнего сагиттального синуса, единственного синуса, осуществляющего венозный отток от твёрдой мозговой оболочки. Причины: инфекция, осложнение остеомиелита, дегидратация, травма, опухоли. Клиническая картина: лихорадка, головная боль, заторможённость, растяжение вен волосистой части головы, судороги, афазия, гемиплегия; протекает обычно остро. Лечение зависит от причины: антимикробные препараты, дренаж, хирургическое лечение. Синоним: тромбоз верхнего продольного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз кавернозного синуса — заболевание, характеризующееся инфицированием венозных каналов, осуществляющих венозный отток от лица и глазницы. Причины: прямое проникновение инфекции из глазницы и лица. Факторы риска: СД и иммунодефицитные состояния. Клиническая картина: экзофтальм, отёк соска зрительного нерва, головная боль, конвульсии, септическая лихорадка. Прогноз неблагоприятный. Лечение: госпитализация, интенсивный уход, внутривенная инфузия жидкостей и антибиотиков. Синоним: синдром кавернозного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз почечной вены. Причины: операция в полости живота, хроническая сердечная недостаточность, дегидратация, заболевания почек, снижение почечного кровотока. Клиническая картина: поясничная боль, дизурия, увеличенная болезненная почка. Течение может быть острым и хроническим. Лечение: антикоагулянты, глюкокортикоиды. МКБ-10. N28. Ишемия или инфаркт почки.
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Тромбофлебит поверхностный».
Источник
