Фибромиома молочной железы код мкб

Одно из самых распространенных заболеваний молочной железы — фиброма груди. Образование является доброкачественным, но требует постоянного наблюдения. В случае его увеличения показано хирургическое удаление.
Определение фибромы
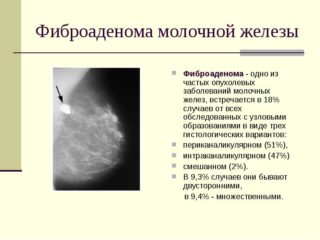 Фиброаденомой (не стоит путать с фибромиомой) называют доброкачественное образование в молочной железе. На ощупь оно плотное, эластичное, подвижное. Имеет округлую форму. Чаще опухоль односторонняя. Лишь в 20% случаев фиброма образуется сразу в двух молочных железах.
Фиброаденомой (не стоит путать с фибромиомой) называют доброкачественное образование в молочной железе. На ощупь оно плотное, эластичное, подвижное. Имеет округлую форму. Чаще опухоль односторонняя. Лишь в 20% случаев фиброма образуется сразу в двух молочных железах.
Код по МКБ-10 у заболевания — N60. К этой группе относится все, что можно классифицировать как доброкачественная дисплазия молочных желез. Код N60.2 принадлежит фиброаденозу груди.
Виды фибромы
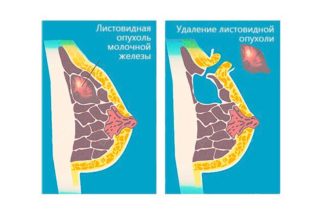
Листовидная фиброаденома молочной железы может переродиться в саркому
Выделяют несколько разновидностей доброкачественной фибромы:
- Периканаликулярная. При таком образовании соединительная ткань фибромы разрастается только вокруг протоков. От иных тканей она отделена. Периканаликулярная фиброма склонна к образованию в ней солей кальция. В злокачественную опухоль она не перерождается.
- Интраканаликулярная. Здесь соединительная ткань может прорастать в просветы протоков. У образования дольчатое строение и рыхлая структура. Четкие границы отсутствуют. В злокачественную опухоль не перерастает.
- Листовидная, её еще называют филлоидной. Такая фиброма имеет крупные размеры и быстро растет. Примерно за 6 месяцев образование может увеличиться до 30 см (вес около 4-5 кг). Этот тип фибромы самый опасный, поскольку способен перерождаться в саркому (рак).
Существует также смешанная фиброма грудной железы у женщин. В ней совмещены признаки первого и второго видов образований.
Причины развития фиброаденомы

Гормональный сбой на фоне лишнего веса может стать причиной появления фиброаденомы
Доброкачественное образование развивается в молочной железе по таким причинам:
- Гормональные сбои в организме. Причем максимальное действие оказывают высокая концентрация гормонов щитовидной железы, гипофиза и надпочечников.
- Период менопаузы.
- Неконтролируемый и длительный прием оральных контрацептивов. Особенно в возрасте до 20 лет.
- Повышенная концентрация эстрогенов, пролактина в крови.
- Лишний вес, который провоцирует гормональные сбои.
- Частые стрессовые ситуации.
- Фиброзно-кистозная мастопатия (как осложнение).
Чтобы поддерживать нормальный уровень гормонов в организме, нужно правильно питаться, заниматься спортом.
Признаки образования
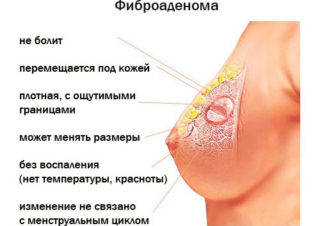
Симптомы фиброаденомы
Симптомы фибромы в груди:
- наличие плотного подвижного округлого образования в молочной железе;
- выделения из сосков, если фиброаденома образовалась на фоне мастопатии;
- ощущение набухания молочной железы;
- неоднородность тканей груди при пальпации;
- возможно увеличение лимфоузлов в подмышечных впадинах;
- из-за этого ощущение стянутости в грудине.
У взрослых мужчин патология проявляется так:
- боль в области грудины и соска;
- покраснение железы;
- выделения из соска (иногда с кровью);
- припухлость груди;
- ощущение, что слева или справа в железе колет (со стороны уплотнения).
Доказано, что чаще фиброма локализуется в верхнем наружном квадранте молочной железы. Ближе к подмышкам. Почти никогда не образуется близко к ареоле соска.
Опасность фибромы
Ультрасонография молочных желез
Из всех видов образований опасность несет в себе только листовидная форма фибромы. При отсутствии правильного и своевременного лечения она способна перерождаться в рак (саркому).
Кроме того, любой вид доброкачественной опухоли требует постоянного контроля при помощи УЗИ. При подозрении на прибавку в росте фиброму нужно удалять, поскольку она может заполнить собой всю железистую ткань груди, что доставит дискомфорт женщине.
Также особого внимания требуют фибромы у женщин, планирующих зачатие ребенка. Гормональные изменения в организме пациентки способны спровоцировать перерождение опухоли в злокачественную. Кроме того, наличие такого образования будет мешать полноценному грудному вскармливанию малыша. Молочные протоки будут частично закрыты опухолью. От этого может возникать мастит (воспаление молочных желез).
В группе риска находятся такие женщины:
- возраст 20-30 лет;
- нерожавшие;
- женщины, у которых первая менструация началась гораздо раньше или позже нормальных сроков;
- пациентки, имевшие ранее травмы груди.
В отличие от кист фиброма в молочной железе не поддается лекарственной терапии. Ее просто наблюдаю либо удаляют.
Диагностика патологии
МРТ груди – важное обследование при диагностике рака груди
Самыми информативными методами диагностики являются такие аппаратные и клинические обследования:
- УЗИ молочной железы пациенткам до 35-40 лет;
- маммография, можно делать женщинам от 40 лет;
- анализ крови на биохимию;
- биопсия образования;
- МРТ молочной железы;
- пальпация груди в области образования.
На основании полученных результатов врач-маммолог разрабатывает тактику лечения фибромы молочной железы.
Терапевтические мероприятия
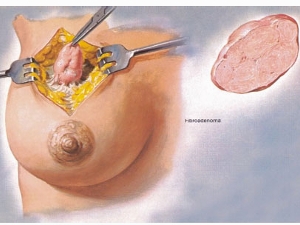
Удаление фиброаденомы
Единственный способ лечения фибромы молочных желез — оперативное вмешательство. Лекарственная терапия не устраняет проблему. Она может всего лишь привести в норму гормональный фон пациентки. Но образование остается на месте до полного его удаления.
Показаниями к срочному оперативному вмешательству являются:
- увеличение опухоли в размерах (до 5 см и более);
- максимально быстрый прирост образования (за 2-4 месяца увеличивается в 2-3 раза);
- наличие листовидной фибромы, которая склонна преобразоваться в онкологию.
Операцию проводят одним из способов:
- Секторальное усечение молочной железы. Фиброма удаляется вместе с фрагментом мягких тканей груди.
- Энуклеация. Это лапараскопический метод удаления образования через небольшие разрезы. Фиброма будто вылущивается из своего гнезда без затрагивания соседних здоровых тканей.
- Маммотомическая биопсия. Фиброма удаляется через небольшой разрез с использованием ультразвука и вакуума.
Все виды операций проводят под местной анестезией. После процедуры пациентка может сразу отправляться домой. В течение 10 дней рекомендуется не нагружать руку или мышцы грудной клетки со стороны прооперированной молочной железы. После операции желательно постоянно наблюдаться у маммолога, поскольку фиброма может появляться снова.
Косметический эффект груди после малоинвазивных вмешательств сохраняется полностью.
Никакими народными средствами, пиявками, примочками или даже таблетками Визанна лечить фиброму невозможно. Опухоль не способна рассасываться.
Профилактика фибромы
Необходимо избегать попадания прямых солнечных лучей на молочную железу
Чтобы предотвратить рецидив заболевания или не допустить возникновения первой аденомы, женщине рекомендуется соблюдать ряд профилактических мер:
- Избегать прямого попадания солнечных лучей на молочную железу. Загорать топлес категорически противопоказано.
- Не злоупотреблять горячей ванной или походами в сауну, чтобы потом не вылечивать образование оперативно.
- Беречь грудь от возможных ударов. Особенно в местах большого скопления людей.
- Избегать стрессовых ситуаций.
- Чтобы не болеть, следует заниматься активными видами спорта в поддерживающем бюстгальтере.
Забота о собственном здоровье только в ваших руках. Берегите себя, и тогда не придется длительно вылечиваться от патологий молочной железы.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Доброкачественное новообразование молочной железы (D24)
Разделы медицины:
Онкология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
По определению ВОЗ (Женева, 1984) мастопатия — дисплазия молочной железы, фиброзно-кистозная болезнь, характеризующаяся широким спектром пролиферативных и регрессивных изменений ткани молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов. Эти изменения сочетаются в различных вариантах, что может вызвать появление пальпируемого узла.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Доброкачественные новообразования молочной железы (фиброаденома, киста, липома, цистаденома, локализованный фиброаденоматоз и т.д.)
Код протокола:
D 24 –Доброкачественные новообразования молочной железы
Сокращения, используемые в протоколе:
РМЖ — рак молочной железы
ДГМЖ — дисгормональная гиперплазия молочной железы
Дата разработки протокола: апрель 2013 г.
Категория пациентов: пациенты с наличием в молочных железах доброкачественных новообразований.
Пользователи протокола: врачи-маммологи медицинских учреждений.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация
Гистологическая классификация доброкачественных опухолей молочной железы (ВОЗ, 1984)
I. Эпителиальные опухоли:
1. интрадуктальная папиллома
2. аденома соска
3. аденома: а) тубулярная; б) лактирующая
4. прочие
II. Смешанные соединительно-тканные и эпителиальные опухоли:
1. фиброаденома:
а) периканакулярная (околопротоковая) фиброаденома;
б) интраканакулярная (внутрипротоковая) фиброаденома
2. листовидная опухоль (кистозная карцинома филлоидная)
III. Другие типы опухолей:
1. опухоли мягких тканей
2. опухоли кожи
IV. Неклассифицируемые опухоли.
V. Дисплазия молочной железы (фиброзно-кистозное заболевание)
VI. Опухолеподобные процессы:
1. эктазия протока
2. воспалительные псевдоопухоли
3. гамартома
4. гинекомастия
5. прочие
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические исследования, которые необходимо выполнять при первичном обращении больной до начала лечения:
Лабораторные исследования:
— Общий анализ крови
— Группа крови, Rh-фактор
— Общий анализ мочи
— Биохимический анализ крови (мочевина, билирубин, глюкоза, белок)
— RW (реакция Вассермана)
— Коагулограмма
— Анализ крови на ВИЧ, HbsAg, гепатит В и С
Инструментальная диагностика:
-УЗИ молочных желез и регионарных зон
— Маммография
— Флюорография
— ЭКГ
Морфологическая диагностика
— цитологическая (пункционная) биопсия (тонкоигольная биопсия).
— трепан-биопсия или секторальная резекция молочной железы.
Дополнительные диагностические мероприятия:
— Консультация гинеколога (по показаниям)
— Консультация эндокринолога (по показаниям)
— УЗИ органов малого таза, щитовидной железы (по показаниям)
— МРТ или рентгенография турецкого седла (для исключения гормон продуцирующих опухолей гипофиза) (по показаниям)
Жалобы и анамнез
Жалобы: образование в молочной железе Анамнез: Наличие онкологических заболеваний у близких родственников, раннее начало или позднее наступление менархе (до 12 лет), неспособность к деторождению, поздний климактерический период (старше 55 лет), поздний возраст первой беременности и первых родов (старше 30 лет), неконтролируемый прием ОК или ГЗТ, гинекологические заболевания (миома матки, эндометриоз, эндометрит и т.д.), патология щитовидной железы увеличивает риск развития образований молочной железы.
При осмотре определяют:
— симметричность расположения и форму молочных желез;
— уровень стояния сосков и их вид (втяжение, отклонение в сторону);
— состояние кожи (гиперемия, отек, морщинистость, втяжения или выпячивания на ней, сужение ареолярного поля и т.д.);
— патологические выделения из соска (количество, цвет, длительность);
— наличие отека руки на стороне поражения.
Пальпация молочных желез проводится в вертикальном и горизонтальном положениях.
Пальпация регионарных и шейно-надключичных лимфатических узлов (как правило, производят в вертикальном положении).
Лабораторная диагностика: диагностического значения не имеет.
Инструментальная диагностика
Рентгенологическая диагностика является одним из ведущих методов выявления доброкачественных заболеваний и рака молочной железы, особенно если опухоль небольших размеров и не пальпируется.
Маммография показана всем больным в возрасте 40 лет и старше. Методы обследования, которые необходимо выполнить больной до начала лечения:
а) пункционная биопсия опухоли с цитологическим исследованием и/или трепан-биопсия.
б) ультразвуковое исследование органов малого таза;
в) рентгенологическое исследование легких;
г) ультразвуковое исследование молочных желез, регионарных лимфоузлов.
Маммография и УЗИ дополняют друг друга, т.к. при маммографии могут быть видны опухоли, которые не определяются при УЗИ, и наоборот.
Показания для консультации специалистов: при наличии сопутствующих заболеваний.
Дифференциальный диагноз
Дифференциальная диагностика включает в себя исключение плазмоцитарного мастита, рака молочной железы, особенно отечно-инфильтративной формы, болезни Педжета, маститоподобного, «панцирного» и язвенно-некротического рака молочной железы.
Лечение
Цель лечения: удаление доброкачественных образований молочной железы.
Немедикаментозное лечение:
— режим,
— диета питание богатое белками, витаминами,
— здоровый образ жизни,
— регулярное обследование (1 раз в 6 мес.),
— борьба с ожирением.
Медикаментозное лечение проводится при образованиях до 1 см. (стандартной схемы лечения нет. Лечение как при фиброзно-кистозной болезни).
Другие виды лечения не проводятся.
Хирургическое вмешательство является основным методом лечения доброкачественных новообразований молочной железы.
Выполняется секторальная резекция молочной железы со срочным гистологическим исследованием удаленного операционного материала.
Основные виды оперативных вмешательств
Лампэктомия
Удаление опухоли обычно выполняется по поводу фиброаденомы. Кожный разрез делается либо над самой опухолью, либо по краю ареолы (околососковый кружок), либо по субмаммарной складке (складка под молочной железой). Два последних варианта более эстетичны. Обычно, через год рубец от такого разреза довольно трудно найти. Производится удаление самой опухоли, при этом не повреждаются протоки молочной железы (и не возникает проблем для последующего кормления грудью), не возникает деформации железы, не возникает дефицита объѐма железы. Ушивается «ямка» в месте расположения опухоли, накладывается внутрикожный шов.
Секторальная резекция молочной железы
Такую операцию делают при узловой мастопатии (сборный диагноз, включающий и ситуации с уплотнением в молочной железе неизвестной природы). Кожный разрез производят либо над уплотнением, либо по краю ареолы, либо по субмаммарной складке. Удаляется уплотнение, образовавшийся дефект ткани железы ушивается, накладывается внутрикожный шов.
Особая техника секторальной резекции применяется при внутрипротоковой папилломе (обычно это маленькая опухоль, расположенная в протоке и проявляющаяся выделениями из соска). В проток вводится красящее вещество. Кожный разрез делается по краю ареолы, за соском находят прокрашенный проток, в этом месте его пересекают, выделяют к периферии от соска с тем, чтобы была удалена папиллома. Ушивается ткань железы и кожа внутрикожным швом.
Центральная резекция молочной железы
Применяется при внутрипротоковой папилломе, когда еѐ не удаѐтся локализовать, при множественных внутрипротоковых папилломах, располагающихся в центральных отделах протоков. Операция приемлема в тех случаях, когда не предвидится кормление грудью. После кожного разреза, выполненного по краю ареолы, за соском пересекают все протоки. Ткань железы с центральными отделами протоков выделяют на 2–3 см и удаляют. Дефект ткани железы ушивается, накладывается внутрикожный шов.
Используется при аденоме соска – редкой доброкачественной опухоли или как диагностический этап для морфологической диагностики рака Педжета. Клиновидно резецируется сосок, накладываются узловые швы тонким шовным материалом. Часть протоков при этом пересекаются, что может осложнить последующую лактацию.
Профилактические мероприятия
Первичная профилактика:
— режим,
— диета,
— здоровый образ жизни,
— регулярное обследование (осмотр, УЗИ, маммография),
— борьба с ожирением.
Факторы риска:
— раннее начало месячных (раньше 12 лет),
— позднее наступление менопаузы (старше 55 лет),
— поздний срок первой беременности и родов (старше 30 лет),
— частые аборты в анамнезе,
— неконтролируемый прием ОК или ГЗТ,
— гинекологические заболевания (миома матки, эндометриоз, эндометрит и т.д.),
— патология щитовидной железы.
— осмотр маммолога каждые 3 месяца в течение 3-х лет
— УЗИ 1 раз в 6 месяцев.
— Маммография 1 раз в год.
При выявлении злокачественного новообразования диагностика и специализированное лечение в онкологическом учреждении.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: отсутствие признаков наличия доброкачественных новообразований в молочной железе по данным клинического обследования, УЗИ и маммографии.
Госпитализация
Показания для госпитализации: наличие доброкачественного новообразования в молочных железах.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Берг В.А., Блюм Д.Д., Кормак Д.Б., и соавт. Комбинированный скрининг УЗИ и маммографии по сравнению с только лишь маммографией женщин с повышенным риском рака молочной железы. 2008 май 14; 299(18): 2151 — 63.
2. Маккаверт М., Одоннел М.Е., Арури С., и соавт. Ультразвуковое исследование является полезным дополнением к маммографии в оценке опухолей молочной железы всех пациентов. Международный журнал клинической практики. 2009 ноябрь; 63(11): 1589 — 94.
3. Гимайр Б., Хан М.И., Бибусал Т., и соавт. Точность тройного тестирования при диагностике пальпируемого уплотнения груди. Журнал Непальской медицинской ассоциации. 2008; 47(172): 189 — 92.
4. Корсетти В., Хуссами Н., Феррари А., и соавт. Скрининг груди с помощью УЗИ у женщин с маммографически отрицательной плотностью груди: Данные выявления нарастающего рака и ложноположительных результатов. Европейский онкологический журнал. 2008; 44: 539 — 44.
5. Хунг В.К., Чан С.В.В., Суен Д.Т.К., и соавт. Направление в клинику к специалистам маммологам. Хирургический журнал. 2006 декабрь; 76(5): 310 — 12.
6. Афонсо Н. Женщины с высоким риском развития рака молочной железы – Что необходимо знать врачам первичной медицинской помощи. Американский журнал семейной медицины. 2009; 22: 43 — 50.
7. Медицинский консультативный секретариат. Маммографический скрининг женщин в возрасте от 40 до 49 лет со средним риском развития рака молочной железы. Серийные исследования оценки медицинских технологий Онтарио. 2007; 7(1).
8. Готсц П.К., Нилсен М. Скрининг рака молочной железы с помощью маммографии. Кохрановская база данных систематических анализов. 2009 октябрь 7(4): CD001877.
9. Тистлвейт Д, Стюарт Р.А. Клиническое обследование груди у бессимптомных женщин: Изучение данных. Австралийский семейный врач. 2007 март; 36(3): 145 — 50.
10. Агентство по качеству и медицинскому исследованию. Руководство к рекомендациям клинической профилактики Американской рабочей группы по профилактическим мерам, правительство 2009. (интернет коммуникация 12 февраля 2010 на https://epssahrq).
11. Костерс Д.П., Готсц П.К. Регулярные самостоятельные и клинические обследования по раннему выявлению рака молочной железы. Кохранская база данных систематических анализов. 2003; 2: CD003373.
12. Харви M., Хупер Л., Хоуэль A.Х. Центральное ожирение и риск развития рака молочной железы: систематический анализ. Анализ ожирения. 2003 август; 4(3): 157 — 73.
13. Инну M., Нода M., Курахаши Н., и соавт. Влияние метаболических факторов на последующий онкологический риск: результаты крупного когортного исследования, основанного на населении в Японии. Европейский журнал по профилактике рака. 2009 июнь; 18(3): 240 — 47.
14. Маккормак В.А., Дос Сантос Сильва И. Плотность молочных желез и паренхиматозные особенности как маркеры риска развития рака молочной железы: Мета-анализ. Эпидемиологические биологические маркеры онкологической профилактики. 2006; 15(6): 1159 — 69.
15. Марчбэнкс П.А., Макдональд Д.А., Уилсон Х.Г., и соавт. Пероральные контрацептивы и риск развития рака молочной железы. Медицинский журнал Новой Англии. 2002; 346 (26): 2025 — 32.
16. Гао И., Шу Х., Дай К., и соавт. Взаимосвязь менструальных и репродуктивных факторов с риском развития рака молочной железы: результаты Шанхайского исследования рака молочной железы. Международный онкологический журнал. 2000; 87: 295 — 300.
17. Хартман Л.К., Селлерс Т.А., Фрост M.Х., и соавт. Доброкачественные заболевания молочной железы и риск развития рака молочной железы. Медицинский журнал Новой Англии. 2005; 353(3): 229 — 36.
18. Коллинс Л., Баер Х.Д., Тамими Р.М., и соавт. Влияние семейного анамнеза на риск развития рака молочной железы у женщин с биопсией доброкачественного заболевания молочной железы. Онкологические заболевания. 2006; 107: 1240 — 7.
19. Воршам М.Д., Абрамс Д., Ражу У., и соавт. Уровень заболеваемости рака молочной железы в группе женщин с доброкачественным заболеванием груди. 2007; 13(2): 115 — 21.
- 1. Берг В.А., Блюм Д.Д., Кормак Д.Б., и соавт. Комбинированный скрининг УЗИ и маммографии по сравнению с только лишь маммографией женщин с повышенным риском рака молочной железы. 2008 май 14; 299(18): 2151 — 63.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Нургазиев К.Ш. д.м.н., директор Каз НИИ онкологии и радиологии
Мухамбетов С.М. к.м.н., врач-маммолог Казахского НИИ онкологии и радиологии
Рецензенты:
Зав. кафедрой онкологии АГИУВ д.м.н. Балтабеков Н.Т.
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
