Фетальный гепатит код мкб
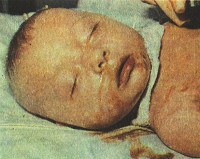
СИНОНИМЫ Врожденный гепатит, фетальный гепатит. ОПРЕДЕЛЕНИЕ Неонатальный гепатит — патология печени инфекционной природы в перинатальном и постнатальном периоде жизни. КОД ПО МКБ-Р35.3 — врожденный вирусный гепатит; К77.0 — цитомегаловирусный гепатит, токсоплазменный гепатит; К75.0 — другие воспалительные болезни печени; К75.8 — другие уточненные воспалительные болезни печени. ПРОФИЛАКТИКА Всем детям троекратно вводят вакцину против гепатита В: новорожденным в течение первых 24 ч жизни, затем в возрасте 1 и 6 месяцев. Если мать — носитель HBsAg, то проводят еще дополнительную вакцинацию в возрасте 12 месяцев. ЭТИОЛОГИЯ Вирусы (цитомегаловирус, вирус краснухи, вирус герпеса, Коксаки и другие, вирусы гепатита В, С), бактерии (листерии, Micobacterium tuberculosis и другие), простейшие (токсоплазма), а также Treponema pallidum и др. Гепатит, развившийся на фоне течения неонатального сепсиса, чаще вызван теми же, что и сепсис, возбудителями. Высокий риск заражения плода и новорожденного гепатитом В существует при следующих условиях: • развитие острого гепатита В у матери в III триместре беременности; • носительство матерью HBsAg в сочетании с положительным HBEAg и отсутствием анти-НВЕ • выявлением ДНК гепатита В методом ПЦР. • высоким титром анти-НВС(ж. ПАТОГЕНЕЗ Микроорганизмы, обладающие тропностью к гепатоцитам, вызывают специфическую воспалительную реакцию. КЛИНИЧЕСКАЯ КАРТИНА В большинстве случаев гепатит — одно из проявлений генерализованной инфекции, хотя более чем в 50% случаев при внутриутробной инфекции изменения печени носят реактивный характер. Клинические проявления при гепатите включают нарушение общего состояния, признаки инфекционного процесса, желтуху, значительное увеличение размеров печени и селезенки, геморрагический синдром и другие. Большинство новорожденных, инфицированных вирусом гепатита В или С, формируют бессимптомное носительство в течение всей жизни или первично хронический гепатит. ДИАГНОСТИКА Физикальное исследование Необходимо оценить цвет кожного покрова и склер, размеры печени и селезенки, цвет стула и мочи, наличие патологических изменений других органов и систем. Лабораторные исследования Биохимический анализ крови: повышение АЛТ, ACT более чем в 8-10 раз, соотношение АЛТ/АСТ >1, повышение маркеров холестаза: прямой фракции билирубина, ГГТ, ЩФ, уровня холестерина, Р-липопротеидов, нарушение синтетической функции печени: снижение альбумина, холинэстеразы. Коагулограмма: при нарушении синтетической функции печени: снижение уровня фибриногена и протромбинового индекса. ИФА, ПЦР, посевы крови и материала из других локусов для выявления возбудителя. Инструментальные исследования Для уточнения диагноза возможно проведение пункционной биопсии печени. Данное исследование осуществляют при отсутствии изменений в системе гемостаза и недостаточной эффективности неинвазивных методов. Дифференциальная диагностика Проводят с другими заболеваниями гепатобилиарной системы, проявляющимися внутрипеченочным холестазом. Часто встречающиеся болезни: галактоземия, прогрессирующий семейный внутрипеченочный холестаз 1типа (болезнь Байлера) и II типа (синдром Байлера), синдром Алажиля. Однако возможны и более редкие причины поражения печени. Для выявления патологических изменений других органов и систем показана консультация невропатолога, окулиста, по показаниям — консультации других специалистов. ЛЕЧЕНИЕ Этиотропное и симптоматическое. Цели лечения: купирование воспалительного процесса и элиминация возбудителя из организма ребенка. Немедикаментозное лечение Лечебное питание с повышенным содержанием среднецепочечных триглицеридов. Медикаментозное лечение Этиотропное: см. внутриутробные инфекции. Патогенетическое: урсодезоксихолевая кислота, суспензия, в дозе 20-30 мг/кгхсут) в 2 приема. При длительности холестаза более 10 дней показан дополнительный прием жирорастворимых витаминов, макро- и микроэлементов. Хирургическое лечение Не показано. Дальнейшее ведение После выписки из стационара показано амбулаторное наблюдение педиатра-гепатолога и других специалистов. ПРОГНОЗ При позднем внутриутробном или интранатальном заражении возможно развитие острого или первично хронического гепатита В. В небольшом проценте случаев описано развитие цирроза печени в возрасте 1-2 лет жизни. При других причинах на фоне этиопатогенетической терапии отмечают восстановление функционального состояния гепатобилиарной системы.
Еще по теме Неонатальный гепатит:
- Неонатальный холестаз
- Неонатальные судороги
- Неонатальная красная волчанка
- Неонатальные инфекции
- ГЛАВА 7 ЗАБОЛЕВАНИЯ, ДИАГНОСТИРУЕМЫЕ В НЕОНАТАЛЬНОМ ПЕРИОДЕ
- Врождённые и неонатальные пневмонии
- Неонатальный сахарный диабет
- Неонатальный холестаз, обусловленный внепеченочной перинатальной патологией
- ГЛАВА 1 СТРАТЕГИИ СНИЖЕНИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ
- Фетальные и неонатальные аритмии
- ЗАНЯТИЕ 17 ТЕМА. ИНФЕКЦИОННЫЕ БОЛЕЗНИ ПЕРИНАТАЛЬНОГО И НЕОНАТАЛЬНОГО ПЕРИОДОВ. ПОРОКИ РАЗВИТИЯ (для педиатрического факультета)
- Заболевания новорожденных в раннем неонатальном периоде
- Гормональное обеспечение ранней неонатальной адаптации
- НАСЛЕДСТВЕННЫЕ ЗАБОЛЕВАНИЯ, ДИАГНОСТИРУЕМЫЕ В НЕОНАТАЛЬНОМ ПЕРИОДЕ
- Ранняя неонатальная адаптация и переходные (пограничные с нормой) физиологические состояния
- ОСОБЕННОСТИ СОСТОЯНИЯ НОВОРОЖДЕННЫХ В РАННЕМ НЕОНАТАЛЬНОМ ПЕРИОДЕ
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Врожденные гепатиты у детей.
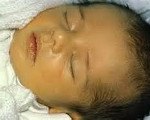
Врожденные гепатиты у детей
Описание
Врожденные гепатиты у детей. Это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение – этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Дополнительные факты
Врожденные гепатиты у детей – это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% – непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции – около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными – с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.

Врожденные гепатиты у детей
Причины
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и тд ) лежит холестатический синдром. Его главное морфологическое проявление – имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления – желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства – снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Вялость. Понос (диарея). Рвота. Судороги.
Диагностика
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы – АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Лечение
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях – грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Источник
Этиология заболевания
Хронический гепатит представляет собой воспаление печени, длящееся как минимум 6 месяцев, вызванное различными причинами. Факторы риска зависят от конкретного случая. Возраст значения не имеет. Хотя хронический гепатит в основном имеет мягкую форму, протекающую без симптомов, он может постепенно разрушать печень, приводя к развитию цирроза. В конце концов, возможно появление печеночной недостаточности. У людей, страдающих хроническим гепатитом и циррозом, повышен риск образования рака печени.
Хронический гепатит может возникать по различным причинам, включая вирусную инфекцию, аутоиммунную реакцию, при которой иммунная система организма разрушает клетки печени; прием определенных медикаментов, злоупотребление алкоголем и некоторые заболевания обмена веществ.
Некоторые вирусы, вызывающие острый гепатит, с большей степенью вероятности приводят к развитию длительного воспалительного процесса, чем остальные. Вирус, чаше других вызывающий хроническое воспаление, — вирус гепатита С. Реже ответственными за развитие хронического процесса оказываются вирусы гепатита В и D. Инфекция, вызванная вирусами А и Е. никогда не принимает хронической формы. Некоторые люди могут не догадываться о перенесенном ранее остром гепатите до появления симптомов хронического гепатита.
Причины, вызывающие аутоиммунный хронический гепатит, до сих пор неясны, но данным заболеванием женщины страдают чаше, чем мужчины.
Некоторые медикаменты, такие как изониазид, побочным действием могут иметь развитие хронического гепатита. Заболевание может также быть результатом продолжительного злоупотребления алкоголем.
Симптомы
В некоторых случаях хронический гепатит проходит без симптомов. В случае их проявления симптомы обычно носят мягкую форму, хотя могут варьироваться по тяжести. В их число входит:
- потеря аппетита и уменьшение веса;
- повышенная утомляемость;
- желтизна кожи и белков глаз;
- вздутие живота;
- чувство дискомфорта в области живота.
Если хронический гепатит осложняется циррозом, возможно увеличение кровяного давления в сосудах, соединяющих пищеварительный тракт с печенью. Повышенное давление может приводить к кровотечению из пищеварительного тракта. При развитии симптомов, описанных выше,следует обратиться к врачу. Врач назначит проведение физиологических тестов, анализ крови; для подтверждения диагноза возможно, пациент будет направлен на такие дополнительные обследования, как ультразвуковое сканирование. Пациент может пройти биопсию печени, во время которой у него будет взят крошечный образец ткани печени, а потом обследован под микроскопом, что позволяет установить природу и степень повреждения печени.
Лечение
Хронический гепатит, вызванный вирусами гепатита В и С, может с успехом поддаваться лечению определенными антивирусными препаратами.
Пациентам, страдающим хроническим гепатитом, вызванным аутоиммунной реакцией организма, обычно требуется пожизненное лечение кортикостероидами, которые могут комбинироваться с препаратами-иммуносупрессантами. Если печень была повреждена каким-либо препаратом, ее функциональность должна медленно восстановиться после прекращения приема препарата.
Хронический вирусный гепатит обычно прогрессирует медленно, и до развития таких серьезных осложнений, как цирроз печени и печеночная недостаточность, могут пройти годы. Для людей, страдающих хроническим гепатитом, повышен риск развития рака печени, особенно в случае, если гепатит вызван вирусом гепатита В или С.
Хронический гепатит, являющийся осложнением заболевания обмена веществ, имеет тенденцию к прогрессирующему утяжелению течения, часто заканчиваясь печеночной недостаточностью. В случае развития печеночной недостаточности может быть принято решение о пересадке печени.
Источник
I. Аутоиммунный гепатит (АИГ) может проявляться как острый или хронический гепатит, а также как сформировавшийся (и/или прогрессирующий) цирроз печениЦирроз печени — хроническая прогрессирующая болезнь, характеризующаяся дистрофией и некрозом печеночной паренхимы, сопровождающимися ее узловой регенерацией, диффузным разрастанием соединительной ткани и глубокой перестройкой архитектоники печени.
Подробно.
Примерно у трети пациентов имеется симптоматика острого гепатита, характеризующаяся лихорадкой, болями в печени и желтухой.
В редких случаях АИГ протекает как молниеносная печеночная недостаточность (см. «Острая и подострая печеночная недостаточность» — K72.0).
Цирроз печени выявляется изначально у 20% пациентов с АИГ и еще у 20-40% гепатит в дальнейшем прогрессирует в цирроз.
Наиболее часто начало заболевания бессимптомное или характеризуется очень неспецифичными жалобами, либо жалобами, связанными с ассоциированной аутоиммунной патологией.
II. Общие, но неспецифические, симптомы включают в себя следующие:
— усталость / недомогание;
— анорексияАнорексия — синдром, заключающийся в отсутствии аппетита, чувства голода, либо в сознательном отказе от пищи
;
— дискомфорт в животе;
— гепатомегалияГепатомегалия — значительное увеличение печени.
(обнаруживается примерно у 80% пациентов);
— желтуха (примерно у 70% больных);
— энцефалопатияЭнцефалопатия — общее название болезней головного мозга, характеризующихся его дистрофическими изменениями.
(редко, примерно у 15% пациентов);
— зуд, как правило, слабый (тяжелый зуд не является типичным);
— артралгияАртралгия — боль в одном или нескольких суставах.
с участием мелких суставов является распространенным явлением;
— тошнота;
— лихорадка (гипертермия);
— «сосудистые звездочки» на коже (телеангиоэктазии) — примерно у 60% больных;
— желудочно-кишечные кровотечения, связанные с портальной гипертензиейПортальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно (редко);
— спленомегалияСпленомегалия — стойкое увеличение селезенки
(редко, примерно у 30% больных);
— асцитАсцит — скопление транссудата в брюшной полости
(редко, примерно у 20% больных).
Соответственно желтухе, могут отмечаться вторичные признаки гипербилирубинемииГипербилирубинемия — повышенное содержание билирубина в сыворотке крови
: темная моча и светлый стул.
Могут присутствовать диарея, тошнота, миалгииМиалгия — боль в мышцах
, гирсутизмГирсутизм — избыточный рост терминальных волос у женщин по мужскому типу. Терминальные — темные, жесткие и длинные волосы. Мужской тип оволосения характеризуется появлением волос на подбородке, верхней части груди (в области грудины), верхней части спины и живота
, аменореяАменорея — отсутствие менструаций в течение 6 месяцев и более
, боль в легких вследствие плевритаПлеврит — воспаление плевры (серозная оболочка, покрывающая легкие и выстилающая стенки грудной полости)
.
Носовые кровотечения, кровоточивость десен, синяки, связанные с минимальными травмами, также являются частыми жалобами.
При исследовании детей с АИГ зафиксированы следующие основные клинические признаки:
— желтуха (58%);
— неспецифическая слабость и недомогание (57%);
— анорексияАнорексия — синдром, заключающийся в отсутствии аппетита, чувства голода, либо в сознательном отказе от пищи
(47%);
— боли в животе (38%);
— бледность (26%);
III. Параллельно с АИГ у 38% взрослых пациентов могут выявляться внепеченочные иммунные заболевания, в том числе:
— аутоиммунный тиреоидит — 12%;
— болезнь Грейвса (диффузный токсический зоб) — 6%;
— язвенный колит — 6%;
— ревматоидный артрит — 1%;
— пернициозная анемия — 1%;
— системный склероз — 1%;
— Кумбс-положительная гемолитическая анемия — 1%;
— идиопатическая тромбоцитопеническая пурпура — 1%;
— лейкоцитокластический васкулит — 1%;
— нефрит — 1%;
— узловатая эритема — 1%;
— эозинофилия — 1%;
— увеит — 1-2%;
— фиброзирующий альвеолит — 1%.
Крайне разнообразны кожные поражения, за исключением упомянутых выше включающие в себя:
— красный плоский лишай;
— псориаз;
— пемфигоидПемфигоид — хроническое заболевание, характеризующееся появлением на коже зудящих волдырей; наблюдается преимущественно у людей пожилого возраста. Чаше всего эти волдыри появляются на конечностях и сохраняются в течение нескольких дней, в отличие от волдырей, образующихся у человека при пузырчатке. Пемфигоид является аутоиммунным заболеванием и поддается лечению с помощью кортикостероидов или иммунодепрессантов
.
Дополнительные аутоиммунные нарушения часто встречаются у детей с АИГ.
Ассоциированные аутоиммунные заболевания у детей с АИГ-1:
— язвенный колит;
— склерозирующий холангит;
— артрит;
— васкулит;
— гломерулонефрит;
— сахарный диабет.
Ассоциированные аутоиммунные заболевания у детей с АИГ-2:
— полиэндокринопатия;
— очаговая алопеция;
— сахарный диабет;
— тиреоидит.
Острая печеночная недостаточность у детей с АИГ-2 развивается в основном в возрасте от 13 месяцев до 4 лет. У пациентов с АИГ-1 обычно это происходит после полового созревания.
Источник: diseases.medelement.com
Источник
