Дыхательная недостаточность у детей с бронхообструктивным синдромом

 Бронхообструктивный синдром у детей является довольно частой патологией.
Бронхообструктивный синдром у детей является довольно частой патологией.
Известно много заболеваний, которые сопровождаются данным синдромом. Он может возникать при заболеваниях органов дыхания, патологии сердечно-сосудистой системы, отравлениях, заболеваниях центральной нервной системы, наследственных аномалиях обмена и др. (около 100 заболеваний).
При бронхообструктивном синдроме возникает нарушение бронхиальной проходимости вследствие сужения или окклюзии дыхательных путей.
Предрасположенность к обструкции у детей связана с их анатомо-физиологическими особенностями:
• Бронхи у детей меньшего диаметра, чем у взрослых, что ведет к увеличению аэродинамического сопротивления;
• Хрящи бронхиального дерева более податливы по сравнению с взрослыми;
• Грудная клетка имеет недостаточную ригидность, что приводит к значительному втяжению уступчивых мест (над и подключичных ямок, грудины, межреберных промежутков);
• В бронхиальной стенке больше, чем у взрослых бокаловидных клеток. Это приводит к большему выделению слизи;
• Быстро развивается отек слизистой оболочки бронхов, в ответ на различные раздражающие факторы;
• Вязкость бронхиального секрета повышена, по сравнению с взрослыми (в связи с увеличенным количеством сиаловой кислоты);
• Низкая коллатеральная вентиляция;
• Гладкомышечная система бронхов слабо развита;
• Снижено образования в дыхательных путях интерферонов, секреторного и сывороточного иммуноглобулина А.
Для практической деятельности, учитывая этиологию этого симптомокомплекса, можно разделить бронхообструкцию на 4 варианта:
• Инфекционный вариант, который развивается в результате вирусного или бактериального воспаления бронхов (обструктивный бронхит, бронхиолит);
• Аллергический вариант, когда преобладает спазм бронхов над воспалительными явлениями (бронхиальная астма);
• Обтурационный вариант — возникает при аспирации инородных тел.
• Гемодинамический вариант может возникнуть при заболеваниях сердца, когда развивается левожелудочковая сердечная недостаточность.
На практике чаще всего встречаются первых два варианта.
Поэтому рассмотрим их подробнее.
Бронхообструктивный синдром инфекционного происхождения возникает при обструктивном бронхите и бронхиолите. Этиология вирусная или вирусно-бактериальная.
Среди вирусов ведущая роль принадлежит респираторно-синцитиальным вирусам (в половине случаев), аденовирусу, вирусу парагриппа. Среди бактерий — микоплазме, хламидии.
Характерной особенностью этого вида обструкции является преобладание отека, инфильтрации и гиперсекреции слизистой оболочки над бронхоспазмом.
При обструктивном бронхите бронхообструктивный синдром развивается на 2-4 день от начала респираторно вирусной инфекции.Появляется одышка экспираторного характера, дистанционные хрипы, шумное дыхание. Перкуторно над легкими коробочный звук. Аускультативно выдох удлиненный, диффузные сухие свистящие, жужжащие хрипы с обеих сторон. В младшем возрасте возможны разнокалиберные влажные хрипы.
Бронхиолитом болеют дети до 2-лет (чаще до 6 мес.). При бронхиолите поражаются бронхиолы и мелкие бронхи. Характерна выраженная дыхательная недостаточность II-III степени. Тахипное, акроцианоз. При аускультации обилие мелкопузырчатых влажных хрипов с двух сторон. Интоксикационный синдром не выражен.
Рентгенологически отмечается усиление легочного рисунка, горизонтальное стояние ребер, расширение межреберных промежутков, купол диафрагмы опущен.
Облитерирующий бронхиолит — тяжелое заболевание, которое имеет циклическое течение. Его причина преимущественно аденовирусная инфекция (также может возникнуть при коклюше и кори). Болеют дети до 3-х лет. Острый период протекает, как обычный бронхиолит, но с более выраженными дыхательными расстройствами. Длительно удерживается обструкция (до 2-х недель), даже может нарастать. Характерно на рентгенограмме — «ватные тени».
Во втором периоде состояние улучшается, но обструкция удерживается, периодически усиливаться, как при астматическом приступе. Формируется феномен «сверхпрозрачного легкого». Лечение представляет большие трудности.
Бронхообструктивный синдром аллергического происхождения возникает при бронхиальной астме. Обструкция при этом обусловлена преимущественно спазмом бронхов и бронхиол, и в меньшей степени отеком и гиперсекрецией слизистой бронхиального дерева. Отмечается отягощенный аллергологический анамнез (аллергический дерматит, аллергический ринит и др.) Приступы обструкции связаны с наличием аллергена, и не связаны с инфекцией. Характерна однотипность приступов и их рецидивирование.
Клинически отсутствуют признаки интоксикации. Приступ возникает в первый день заболевания и снимается в короткие строки (в течение нескольких дней). Во время приступа экспираторная одышка с участием вспомогательной мускулатуры. Аускультативно количество свистящих хрипов больше чем влажных. При выраженном бронхоспазме ослабленное дыхание в нижних отделах легких. Отмечается хороший эффект от бронхоспазмолитиков.
У части детей, перенесших обструкцию на фоне вирусной инфекции бронхообструктивный синдром может принять рецедивирующее течение.
Причиной рецедивирования может быть:
• Развития гиперактивности бронхов (самая частая причина);
• Дебют бронхиальной астмы;
• Наличие латентно протекающих хронических заболеваний легких (таких, как муковисцидоз, пороки развития бронхолегочной системы).
Гиперактивность бронхов развивается более чем у половины детей перенесших вирусную инфекцию или пневмонию с обструктивным синдромом. Это состояние гиперактивности может сохранятся от одной недели до несколько месяцев (3-8 мес).
Отмечено, что рецедивирование обструкции у детей до 6 мес. – это, скорее всего гиперактивность бронхов, до 3-х лет, то это начало бронхиальной астмы.
Лечение бронхообструктивного синдрома.
Основные направления в лечении бронхообструктивного синдрома у детей должны включать:
1. Улучшение дренажной функции бронхов;
2. Бронхолитическая терапия;
3. Противовоспалительная терапия.
1. Что бы улучшить дренажную функцию бронхов необходимо проводить:
• Регидратацию;
• муколитическую терапию;
• постуральный дренаж;
• массаж;
• дыхательную гимнастику.
Муколитическая терапия проводится с учетом количества мокроты, тяжести процесса, возраста ребенка, Основная ее цель — это разжижение мокроты, увеличение еффективности кашля.
У детей с малопродуктивным кашлем и густой мокротой рекомендуется ингаляционное и пероральное введения муколитиков. Наилучшими из них считаются препараты амброксола (лазолван, амбробене). Они имеют муколитический, мукокинетический еффекты, увеличивают синтез сульфактанта, малоалергенны.
У детей с легким и средней степени тяжести бронхообструктивного синдрома можно использовать ацетилцистеин.
При обильной бронхиальной секреции рекомендуются препараты карбоцистеина, которые имеют мукорегуляторное действие.
У детей с навязчивым сучим кашлем с отсутствием мокроты можно использовать отхаркивающие препараты (фитопрепараты). С осторожностью их назначают у детей с аллергией. Применяется отвар мать-и-мачехи, сироп подорожника.
Можно сочетать муколитики и отхаркивающие средства.
При тяжелом течении бронхообструктивного синдрома в первые сутки муколитики не назначают.
Всем пациентам с бронхообструктивным синдромом исключают противокашлевые препараты.
Комбинированные препараты с эффедрином (солутан, бронхолитин) нужно назначать с осторожностью. Их можно применять только в случаях гиперпродукции обильного бронхиального секрета, так как эффедрин имеет подсушивающее действие.
2. Бронхолитическая терапия.
С этой целью у детей используют:
• b2 антагонисты короткого действия;
• антихолинэргические средства;
• препараты теофиллина короткого действия и их сочетания.
К b2 антагонисты короткого действия относятся Сальбутамол (Вентолин), Фенотерол и др. Они являются препаратами выбора для снятия острой обструкции. При применении через небулайзер дают быстрый эффект. Назначают их 3 раза в день.
Это высокоселективные препараты и поэтому побочные эффекты их минимальны. Однако при бесконтрольном и длительном их применении может быть усиление гиперактивности бронхов (снижается чувствительность к b2 рецепторам).
При тяжелом обструктивном приступе можно делать ингаляции с Вентолином через небулайзер 3 раза на протяжении одного часа (каждые 20 минут). Это так называемая «терапия скорой помощи».
Также используют антихолинергические препараты ( блокаторы мускариновых М3 рецепторов). К ним относится — Атровент (ипратроприум бромид). Он дозируется от 8 до 20 капель через небулайзер 3 раза в сутки.
У детей младшего возраста терапевтическое действие антихолинергических препаратов несколько лучше, чем у b2 антагонистов короткого действия. Но переносимость их несколько хуже.
Широко используются комбинированные препараты, в которые включены средства, действующие на эти два вида рецепторов. Это Беродуал, в который входят — ипратроприум бромид и фенотерол. Они действуют синергично, что дает хороший эффект. Назначается Беродуал — 1кап. на кг (разовая доза) 3 р. в сутки.
К теофиллинам короткого действия относится – эуфиллин. Он широко используется для купирования бронхообструкции у детей. Применение его имеет как положительные, так и отрицательные стороны.
К положительным моментам относятся: довольно высокая эффективность; низкая стоимость; простота использования;
К отрицательным сторонам – большое количество побочных явлений.
Основная причина, которая ограничивает использования эуфиллина это близость терапевтической и токсической дозы. Это требует проводить контроль препарата в плазме крови (концентрация 8-15 мг на литр оптимальна). Возрастание концентрации больше 16 мг на литр может привести к нежелательным эффектам: тошнота, рвота, развитие аритмии, тремор, возбуждение.
Особенно нужно осторожно применять эуфиллин у детей, которые принимают макролиды (замедляется клиренс эуфиллина). При этом даже терапевтические дозы могут привести к осложнениям.
Сейчас эуфиллин относится к препаратам второй линии. Его применяют, когда отсутствует эффект от b2 антагонистов короткого действия и антихолинэргических препаратов. При тяжелом приступе обструкции назначается препарат в дозе 4-6 мг/кг каждые 6-8 часов.
3. Противовоспалительная терапия.
Цель этой терапии – снижение активности воспалительного процесса в бронхах.
К препаратам этой группы относится — Эреспал (фенспирил).
Его противовоспалительное действие заключается в следующем:
• Блокирует Н-1 гистаминовые и aльфа адренергические рецепторы;
• Уменьшает количество лейкотриенов;
• Уменьшает количество медиаторов воспаления;
• Подавляет миграцию воспалительных клеток.
Эреспал, кроме противовоспалительного действия, снижает гиперсекрецию слизи и обструкцию бронхов. Он является препаратом выбора при бронхообструции у детей раннего возраста инфекционного генеза. Хороший эффект отмечен при назначении препарата с первых дней заболевания.
При тяжелом обструктивном процессе, с противовоспалительной целю, применяются глюкокортикоиды. Предпочтение имеет их ингаляционный способ введения, так как он высокоэффективный и менее опасный. Рекомендуется введение Пульмикорта через небулайзер 1-2 раза в сутки в дозе 0,25-1 мг. Лучше когда ингаляцию делают через 20 минут после ингаляции бронхолитика. Длительность терапии обычно 5-7 дней.
Парентерально кортикостероиды применяют при бронхиолите и астматическом статусе. Обычная доза 2 мг на кг в сутки по преднизолону. При бронхиолите доза 5-10 мг на кг в сутки в 4 приема (каждые 6 часов), не учитывая суточного ритма.
Антигистаминные препараты применяют только при наличии аллергических заболеваний.
Этиотропное лечение заключается в применении противовирусной и антибактериальной терапии.
Антибиотики следует применять по показаниям в следующих случаях:
• Гипертермия, которая длится более 3-5 дней;
• Когда отсутствует эффект от проводимого лечения;
• Ассиметрия хрипов;
• Наличие токсикоза, особенно когда он нарастает;
• Наличие гнойной мокроты;
• Наличие гипоксии;
• Лейкоцитоз, сдвиг лейкоцитарной формулы в лево, повышенное СОЕ, нейтрофилез.
При дыхательной недостаточности проводится оксигенотерапия через маску или носовые катетеры.
В заключение хочется отметить, что сейчас в лечении бронхообструктивного синрома широко используется небулайзерная терапия. С помощью этой ингаляционной терапии можно оказать экстренную помощь при обструкции в короткие сроки, не прибегая к парентеральному введению лекарств.
Источник

Обструктивный бронхит у детей — воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. е. нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Общие сведения
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
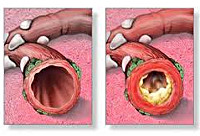
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и т. д.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и др.) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и др.). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы обструктивного бронхита у детей
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом. Затяжное течение обструктивного бронхита наблюдается у детей с отягощенным преморбидным фоном: рахитом, хронической ЛОР-патологией, астенизацией, анемией.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов. При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение обструктивного бронхита у детей
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз и профилактика
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
Источник
