Двурогая матка код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Q51,3 Двурогая матка.

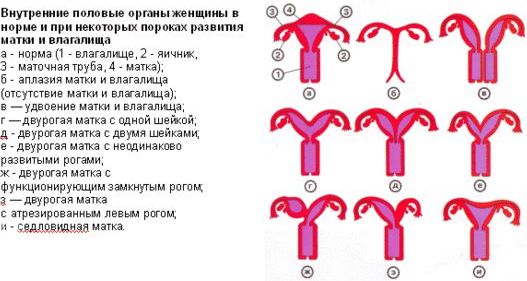
Варианты двурогой матки
Описание
Седловидная матка. Разновидность двурогой матки; порок развития, при котором дно матки оказывается расщепленным в форме седла. Степень расщепления дна матки на два рога бывает различной, но во всех случаях форма матки в разрезе напоминает седло. Наличие седловидной матки может не проявляться никакими нарушениями либо сопровождаться повышенной угрозой невынашивания беременности, преждевременных родов, слабости и дискоординации родовой деятельности, послеродовых кровотечений. Седловидная матка зачастую сочетается с прочими пороками развития. Выявляется седловидная матка, как правило, случайно – в ходе УЗИ, гистероскопии, ЯМРТ. Хирургическая коррекция седловидной матки показана в случае нарушения вынашивания беременности.
Дополнительные факты
Седловидная матка является частным проявлением двурогой матки. При седловидной матке на наружной поверхности дна органа образуется небольшое вогнутое углубление в виде седла. В гинекологии из общего числа аномалий развития матки на долю седловидной матки приходится около 23% случаев. Степень расщепления дна матки на два рога бывает различной: расширение поперечного размера, уплощение дна, слабое расхождение дна на два рога. Во всех случаях форма матки в разрезе напоминает седло.
Седловидная матка нередко сочетается с пороками мочевыделительной системы, внутриматочной перегородкой, узким тазом. Поэтому наличие седловидной матки может быть опасно развитием первичного бесплодия, различной патологии беременности, родовых травм, послеродовых осложнений, внутриутробной гибели плода.
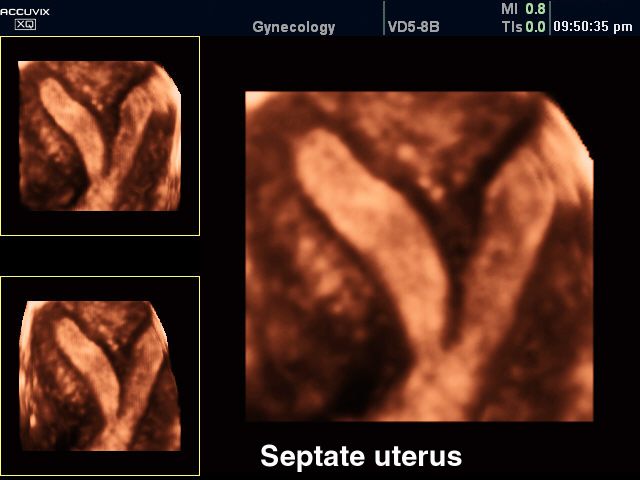
3-хмерное УЗИ при двурогой матке
Причины
Седловидная деформация матки образуется в период между 10-14-й неделями эмбриогенеза в процессе слияния мезонефральных протоков. На этапе эмбрионального развития полость матки первоначально представлена двумя маточно-влагалищными полостями, разделенными срединной сагиттальной перегородкой. К моменту рождения плода женского пола перегородка постепенно рассасывается, т. Е. Изначально двурогая матка принимает сначала седловидную форму, а затем – нормальную, грушевидную однополостную. В случаях незавершенности процессов формирования матки к моменту рождения девочки сохраняется вогнутость в области дна, что и приводит к врожденному пороку – седловидной матке. Кроме расщепления дна при седловидной матке всегда имеется ее расширение в поперечнике.
Причинами дисэмбриогенеза и формирования седловидной матки могут служить различные повреждающие факторы, нарушающие правильное формирование органов в ходе беременности: интоксикации матери (алкогольная, никотиновая, наркотическая, лекарственная, химическая), авитаминоз, стрессы, эндокринопатии (тиреотоксикоз, сахарный диабет), пороки сердца. Крайне неблагоприятно на органогенезе сказываются инфекционные заболевания беременной – корь, грипп, краснуха, сифилис, токсоплазмоз и тд Способствовать формированию седловидной матки может протекание беременности в условиях токсикоза, хроническая гипоксия плода.
Диагностика
В диагностике седловидной матки решающая роль отводится инструментальным исследованиям – УЗИ, УЗГСС, гистероскопии, гистеросальпингографии, магнито-резонансной томографии. Стандартное гинекологическое исследование при седловидной матке неинформативно.
В процессе эхографии малого таза (УЗИ) седловидная матка выявляется не всегда. При значительной деформации поперечное сканирование позволяет выявить увеличение ширины дна матки до 68 мм, утолщение миометрия стенки дна до 10-14 мм и его выбухание в полость органа. Для обнаружения седловидной матки УЗИ предпочтительнее проводить влагалищным датчиком во вторую фазу цикла при достаточно выраженной толщине эндометрия.
Наиболее достоверно характерные признаки седловидной матки обнаруживаются при проведении гистеросальпингографии: на рентгенограммах определяются 2 устья фаллопиевых труб, в области дна отчетливо читается небольшое углубление в виде седла, вдающееся в полость матки. Аналогичные признаки выявляются при проведении ЯМРТ. Гистероскопия используется для непосредственного визуального обследования полости матки. В процессе ведения беременности у пациенток с седловидной маткой осуществляется мониторинг допплерографии маточно-плацентарного кровотока, проводится кардиотокография, фонокардиография плода.
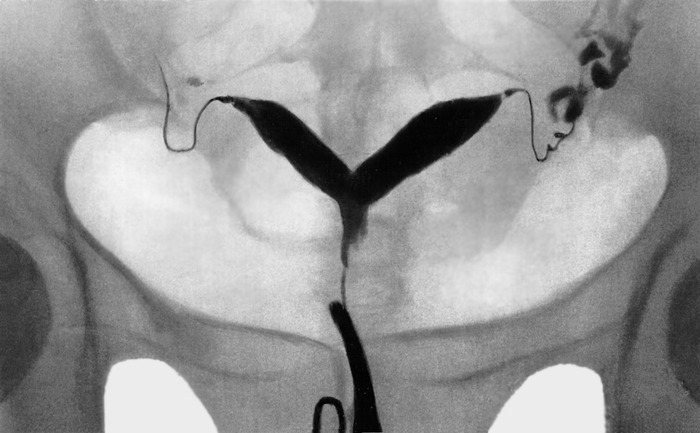
Метросальпингографические данные при двурогой матке
Лечение
Хирургическая тактика при седловидной матке применяется только при условии невозможности зачатия (при отсутствии других причин) или привычного невынашивания плода. Реконструкция полости матки чаще производится в процессе гистероскопии через естественные пути, без разрезов. После исправление дефекта шансы нормального течения беременности увеличиваются в десятки раз.
Пациентки с седловидной маткой должны находиться под пристальным наблюдением акушера-гинеколога с ранних сроков беременности, четко соблюдать все рекомендации, а при появлении малейших нарушений госпитализироваться в учреждение родовспоможения. В случае осложненного протекания беременности у пациенток с седловидной маткой назначается постельный режим, спазмолитические средства, растительные седативные препараты, гестагены, депротеинизированный гемодериват крови телят, эссенциальные фосфолипиды. Тактика в отношении предстоящих родов у беременных с седловидной маткой решается заблаговременно.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: Q51.3
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q50-Q56 Врожденные аномалии пороки развития половых органов / Q51 Врожденные аномалии (пороки развития) развития тела и шейки матки
Определение и общие сведения[править]
Двурогая матка
Аномалии матки выявляют приблизительно у 2% женщин с бесплодием. В подавляющем большинстве случаев пороки развития матки и влагалища сочетаются с аномалиями развития других органов и систем и в 33,3% случаев — с пороками мочевыделительной системы.
Двурогая матка — порок развития, при котором матка «расщеплена» на два рога или две части, всегда соединяющиеся в нижней части матки в единую полость. При выраженном расщеплении матки оба рога расходятся под углом; если расщепление невыраженное или имеется почти полное слияние рогов, за исключением дна матки, образуется седловидное углубление в области дна, или седловидная матка. У двурогой матки всегда одна шейка
Этиология и патогенез[править]
Аномалии развития матки формируются в процессе эмбриогенеза и являются результатом патологического влияния различных тератогенных факторов или реализации наследственных признаков.
Клинические проявления[править]
Женщины с аномалиями развития матки жалуются на болезненные менструации, отсутствие беременности или ее спонтанное прерывание, чаще всего в I триместре. Интенсивность болевого синдрома зависит от особенностей порока развития, определяющего характер оттока менструальной крови.
Женщины с двурогой маткой и внутриматочной перегородкой испытывают менее выраженные болевые ощущения во время менструаций, а в ряде случаев вообще не предъявляют жалоб на боли. Аномалии развития матки в этих случаях выступают своеобразной находкой при обследовании по поводу невынашивания беременности или бесплодия.
Нарушение менструального цикла по типу олигоменореи и гирсутизм могут возникать у части пациенток с аномалиями развития матки.
Особенностями гормонального статуса женщин с аномалиями матки и регулярным ритмом менструаций является сохранение процесса овуляции на фоне полноценной или неполноценной лютеиновой фазы менструального цикла. При обследовании женщин с гирсутизмом и олигоменореей выявляют неполноценную овуляцию или ее отсутствие, обусловленное избыточной секрецией андрогенов.
Двурогая матка: Диагностика[править]
Диагноз врожденных аномалий развития матки устанавливают на основании анализа клинико-анамнестических данных, а также результатов ультразвуковых, рентгенологических и эндоскопических методов обследования.
Гистеросальпиегография
С помощью ГСГ можно охарактеризовать полость матки, а также размер и длину внутриматочной перегородки. При наличии двурогой матки или перегородки выявляют две гемиполости с ясным центральным разделением, напоминающие букву «Y». Проведение дифференциальной диагностики между внутриматочной перегородкой и двурогой маткой по данным ГСГ затруднено, и диагностическая ценность метода в этих случаях колеблется от 25 до 50%.
Ультразвуковое исследование
УЗИ органов малого таза и эхогистеросальпингоскопия служат скри-нинговыми методами при обследовании женщин с любыми формами нарушения репродуктивной функции. Диагностическая ценность метода УЗИ у женщин с однорогой маткой приближается к 100%, в то время как при двурогой матке и внутриматочной перегородке не превышает 31%.
С развитием и внедрением в клиническую практику трехмерной эхографии. Так, по данным многоцентровых исследований в США, у 91,6% пациенток результаты трехмерной эхографии совпали с результатами гистероскопии и лапароскопии. По данным D. Jurkovic (1995), чувствительность и специфичность трехмерной эхографии для диагностики внутриматочной перегородки приближается к 100%.
К преимуществам метода эхогистеросальпингоскопии относят простоту выполнения, возможность лучшей визуализации полости матки в условиях ее растяжения жидкой средой, а также возможность одновременной оценки состояния маточных труб во время одной процедуры.
Магнитно-резонансная томография
МРТ для диагностики аномалий развития матки применяют в тех случаях, когда затруднена интерпретация данных ГСГ и ультразвуковых методов. С помощью МРТ можно оценить глубину перегородки в полости матки и ее структуру на основании количественного соотношения мышечной и фиброзной ткани. Метод МРТ целесообразно использовать для уточнения порока развития матки у пациенток с обширным спаечным процессом, а также сочетанными патологическими изменениями органов малого таза, когда рутинное эндоскопическое обследование перед предполагаемой реконструктивно-пластической операцией технически затруднено. Однако применение МРТ не дает информации о состоянии маточных труб, кроме того, это дорогостоящий метод обследования.
Эндоскопические методы
Окончательно диагноз порока развития матки устанавливают в ходе одновременного проведения лапароскопии и гистероскопии.
Эндоскопическое обследование целесообразно проводить в первую фазу менструального цикла, так как именно в этот период на фоне тонкого эндометрия возможна хорошая визуализация полости матки при проведении гистероскопии. Кроме того, проведение оперативных вмешательств в раннюю фолликулярную фазу цикла создает дополнительные возможности для полноценного восстановительного послеоперационного лечения больных с пороками развития. В ходе прямого визуального осмотра полости матки с помощью гистероскопа уточняют особенности внутреннего контура полости матки: оценивают состояние дна матки и его деформацию, глубину двух гемиполостей при их наличии, осматривают устья маточных труб и уточняют их локализацию.
Дифференциальный диагноз[править]
Двурогая матка: Лечение[править]
У пациенток с бесплодием лапароскопия — не только завершающий этап обследования, позволяющий оценить состояние органов малого таза, но и этап оперативного лечения, заключающийся в коррекции выявленных изменений. У пациенток с аномалиями развития матки можно обнаружить при лапароскопии наружный генитальный эндометриоз, миому матки, спайки в области малого таза, нарушение проходимости маточных труб, доброкачественные опухоли яичников. Все сопутствующие выявленные изменения должны быть устранены в ходе эндоскопического вмешательства. Вопрос о необходимости хирургической коррекции аномалии матки решают индивидуально, что зависит от вида порока развития.
Вопрос о целесообразности хирургической коррекции двурогой матки продолжает обсуждаться. По мнению многих клиницистов, оперативное лечение (метропластика) у этих больных из-за травматичности используемого метода целесообразно лишь при исключении других возможных причин нарушения репродуктивной функции или в случае выраженной дисменореи, не купирующейся на фоне консервативного лечения.
Профилактика[править]
Прочее[править]
Беременность в рудиментарном роге
Беременность в рудиментарном роге характеризуется тем, что имплантация и развитие оплодотворенной яйцеклетки происходят в недоразвитом роге.
Беременность в рудиментарном роге — очень редкая патология. Ее популяционная частота варьирует в пределах 1:40 000-1:100 000 беременностей. Материнская смертность при этой патологии составляет 5-6%.
При замкнутом рудиментарном роге данная беременность возникает вследствие трансперитонеальной миграции оплодотворенной яйцеклетки и сперматозоида. Основная особенность течения беременности в рудиментарном роге — разрыв плодовместилища. Обычно это происходит в 20 нед и сопровождается обильным кровотечением, развитием геморрагического и травматического шока.
В настоящее время эхография — ведущий метод диагностики беременности в рудиментарном роге. С.Э. Саркисов и А.В. Демидов (2009) считают, что при эхографии в таких случаях следует прежде всего ориентироваться на то, что основной УЗ-признак данной патологии — это наличие двух полуматок, причем одна из них — однорогая матка, а другая представляет собой плодовместилище с тонкой стенкой, не всегда соединенное с полостью основной матки.
Использование указанных эхографических признаков позволяет практически во всех случаях точно установить беременность в рудиментарном роге и в связи с этим избежать тяжелых осложнений, обусловленных данной патологией.
Источники (ссылки)[править]
Бесплодный брак. Современные подходы к диагностике и лечению [Электронный ресурс] : руководство / Под ред. Г.Т. Сухих, Т.А. Назаренко. — 2-е изд. испр. и доп. — М. : ГЭОТАР-Медиа, 2010. — https://old.rosmedlib.ru/book/ISBN9785970415351.html
Клинические рекомендации. Акушерство и гинекология. [Электронный ресурс] / под ред. В. Н. Серова, Г. Т. Сухих — 4 е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2014.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Q51,0 Агенезия и аплазия матки.

Q51.0 Агенезия и аплазия матки
Описание
Гипоплазия матки – недоразвитие матки, характеризующееся уменьшением ее размеров по сравнению с возрастной и физиологической нормой. Клинически гипоплазия матки проявляется поздним началом менструаций (после 16 лет), их нерегулярностью и повышенной болезненностью; выкидышами, аномалиями родовой деятельности, бесплодием; снижением либидо и аноргазмией. Диагностируется с помощью влагалищного исследования, УЗИ, зондирования полости матки. Лечение гипоплазии матки требует проведения гормонотерапии, физиотерапии, ЛФК. Прогноз на возможность и успешность беременности определяется степенью гипоплазии матки.
Причины
Врожденная гипоплазия матки служит проявлением генитального или общего инфантилизма вследствие повреждающего влияния на эмбрион в антенатальном периоде или наследственных факторов.
Чаще причины гипоплазии матки кроются в нарушениях системы регуляции «гипоталамус-матка» или яичниковой недостаточности при повышенной гонадотропной активности гипофиза. Такие регуляторные сбои возникают у девочек в детстве или периоде полового созревания и могут развиться при гиповитаминозах, интоксикациях (наркотической, никотиновой), нервных расстройствах, повышенных учебных и спортивных нагрузках на детский организм, анорексии, частых инфекциях (тонзиллите, ОРВИ, гриппе) При этом наступает задержка в развитии изначально правильно сформированной матки.
Основной характеристикой гипоплазии матки служит уменьшение ее размеров. В норме у половозрелых нерожавших женщин матка имеет длину полости не менее 7 см, у рожавших — 8 см, длина шейки составляет 2,5.
В зависимости от времени остановки развития гинекология выделяет три степени гипоплазии матки: зародышевую, сформированную внутриутробно; инфантильную и подростковую, сформированные после рождения. Зародышевая (фетальная) матка характеризуется длиной до 3 см, полость практически не сформирована, весь размер приходится на шейку. Инфантильная (детская) матка имеет длину от 3 см до 5,5 см с соотношением длины шейки матки к ее полости 3:1. Подростковая матка при гипоплазии обладает длиной от 5,5 см до 7 см, с менее выраженным преобладанием шейки — 1:3.
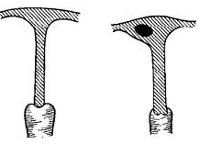
Q51.0 Агенезия и аплазия матки
Симптомы
Для гипоплазии матки характерно позднее (после 16 лет) начало менструаций. После становления менструальной функции месячные обычно протекают болезненно (в форме альгодисменореи), нерегулярно, имеют непродолжительный, скудный или обильный характер.
При гипоплазии матки возможно отставание девушки в общефизическом и половом развитии: подросток небольшого роста, с равномерно суженным тазом, узкой грудной клеткой, гипопластичными молочными железами, отсутствующими или невыраженными вторичными половыми признаками.
В дальнейшем у половозрелых женщин с гипоплазией матки отмечается сниженное половое чувство, аноргазмия. Репродуктивные нарушения при гипоплазии матки могут включать бесплодие, внематочную беременность, самопроизвольное прерывание беременности, выраженные токсикозы, слабую родовую деятельность, недостаточное раскрытие маточного зева в родах, атонические послеродовые кровотечения.
У женщин с гипоплазией матки часто развиваются цервициты, эндометриты в связи со слабой устойчивостью половой системы к инфекциям.
Указанные симптомы должны заставить женщину обратиться к гинекологу-эндокринологу.
Диагностика
При гинекологическом осмотре пациенток с гипоплазией матки выявляются признаки генитального инфантилизма: недостаточное оволосение, недоразвитые половые губы, выступающая за пределы вульвы головка клитора. При влагалищном исследовании определяется короткое узкое влагалище со слабовыраженными сводами, удлинение и коническая форма шейки, уменьшение и уплощение тела матки, гиперантефлексия.
В ходе УЗИ малого таза исследуются размеры тела и шейки, что позволяет судить о степени гипоплазии матки. Рентгеновская или ультразвуковая гистеросальпингоскопия подтверждает уменьшенные размеры матки, извитость маточных труб, гипоплазию яичников.
При подозрении на гипоплазию матки проводится лабораторное исследование уровня половых гормонов (ФСГ, прогестерона, пролактина, ЛГ, эстрадиола, тестостерона), а также тиреоидных гормонов (ТТГ, Т4).
Дополнительно при подозрении на гипоплазию матки прибегают к зондированию полости матки, определению костного возраста пациентки, рентгенографии турецкого седла, МРТ головного мозга.
Лечение
Характер лечения определяется степенью гипоплазии матки и причинами ее недоразвития. Основу лечения гипоплазии матки составляет заместительная или стимулирующая гормональная терапия, при адекватности которой гинекологу удается достичь увеличения размеров матки до нормальных и восстановления нормального менструального цикла.
Использование физиотерапевтических методов при гипоплазии матки (магнитотерапии, лазеротерапии, диатермии, индуктотермии, УВЧ-терапии, грязелечения, озокеритолечения, парафинолечения) позволяет нормализовать кровообращение в органе. Хороший эффект может отмечаться от эндоназальной гальванизации, под действием которой стимулируется работа гипоталамо-гипофизарной области, увеличивается синтез гормонов ЛГ и ФСГ.
Пациентке с гипоплазией матки назначается витаминотерапия, ЛФК, гинекологический массаж, курортотерапия (морские купанья и ванны).
Прогноз
При фетальном типе гипоплазии матки беременность исключается. При невозможности наступления самостоятельной беременности, но сохранности функции яичников, прибегают к экстракорпорального оплодотворения с использованием яйцеклетки пациентки в рамках суррогатного материнства.
При небольшой степени гипоплазии матки и нормальной структуре и функции яичников шансы на беременность благоприятные. Течение и ведение беременности у пациенток с гипоплазией матки сопряжено с рисками самопроизвольного аборта, осложненных родов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
