Двухсторонний риносинусит код по мкб 10
Под термином «риносинусит» понимается патологический процесс, характеризующийся воспалением слизистой оболочки носа и близко расположенных пазух. В большинстве случаев недуг является следствием не до конца вылеченного респираторного заболевания. Согласно статистическим данным, риносинусит чаще всего диагностируется у лиц среднего и пожилого возраста, при этом большее число пациентов — женщины. Несмотря на это, вероятность развития недуга у детей весьма высокая.
Патогенез
Риносинусит — это патология, основным провоцирующим фактором которой, как правило, является ОРВИ. Ее возбудители (риновирусы) после неграмотно проведенного лечения остаются в полости носа и активно размножаются. Закономерным следствием является развитие воспалительного процесса. На фоне его течения слизистая оболочка носа отекает, кроме того, наблюдается гиперсекреция желез и транссудация плазмы.
Риносинусит — это заболевание, которое в 90% случаев является следствием нарушения воздухообмена в околоносовых пазухах и застоя секрета. На фоне данных патологических процессов происходит нарушение механизма мукоцилиарного клиренса. В результате патогенные микроорганизмы получают возможность длительное время контактировать со слизистой оболочкой.
В роли патогенетического фактора нередко выступает и привычка часто высмаркиваться. Во время такого очищения в полости носа изменяется показатель давления, он варьируется в пределах 60-80 мм рт. ст. Этого достаточно, чтобы инфицированный секрет протолкнулся во время высмаркивания в полость пазухи. Следствием этого является развитие острого воспалительного процесса. В норме слизистая оболочка носа имеет толщину, как у папиросной бумаги. При воспалении происходит ее утолщение до 200 раз. При этом формируются образования, которые практически полностью перекрывают просвет пазухи.
Течение любого из вышеперечисленных процессов способствует созданию благоприятной среды для активного размножения патогенных микроорганизмов.
Риносинусит может быть:
- Острым. Развивается на фоне присоединения бактериальной инфекции после ОРВИ. J01 «Острый риносинусит» — код по МКБ-10.
- Подострым. Подобный характер течения патология принимает в случае гипореактивности организма к действию на него патогенного фактора. Код по МКБ-10 — J01.9.
- Хроническим. Заболевание характеризуется постоянной сменой периодов обострения и ремиссии. J32 «Хронический риносинусит» — код по МКБ-10.
Патология имеет несколько форм, различающихся по скорости развития и характеру течения. Важно понимать, что это за болезнь. Риносинусит довольно опасен, он легко поддается терапии только при своевременном обращении к врачу. Самолечение же может привести к необратимым последствиям.
Этиология
В редких случаях риносинусит является следствием механического повреждения тканей. Как правило, запуск развития воспалительного процесса происходит на фоне активной жизнедеятельности патогенных микроорганизмов.
Классификация заболевания по виду возбудителя:
- Вирусный риносинусит. Развивается на фоне размножения микроорганизмов, вызывающих ОРВИ и грипп. В этом случае заболевание всегда протекает в острой форме.
- Бактериальный. Возбудителями являются следующие патогены: энтеробактерии, моракселла, стрептококки (пиогенный и пневмонийный), палочки (кишечная, синегнойная, гемофильная), золотистый стафилококк.
- Грибковый. Развивается на фоне жизнедеятельности кульвулярии, аспергилл и альтернарии.
- Смешанный. Изначально воспаление имеет бактериальную природу, затем оно осложняется присоединением вирусов или грибков.
Как было упомянуто выше, риносинусит — это заболевание, которому часто предшествует не до конца вылеченная ОРВИ. Кроме того, причинами развития недуга могут быть следующие патологии и состояния:
- Бронхиальная астма.
- Наследственная предрасположенность.
- Патологии вирусной природы.
- Снижение степени реактивности организма.
- Грибковые заболевания.
- Патологии бактериального характера.
- Длительный прием определенных медикаментов.
- Межанические травмы тканей носа.
- Полипоз.
Заболевание может быть одно- и двухсторонним. Риносинусит в первом случае поражает пазухи с одной стороны, во втором — с обеих.

Первые клинические проявления
Заболевание имеет несколько видов. Однако первые признаки являются схожими для всех форм.
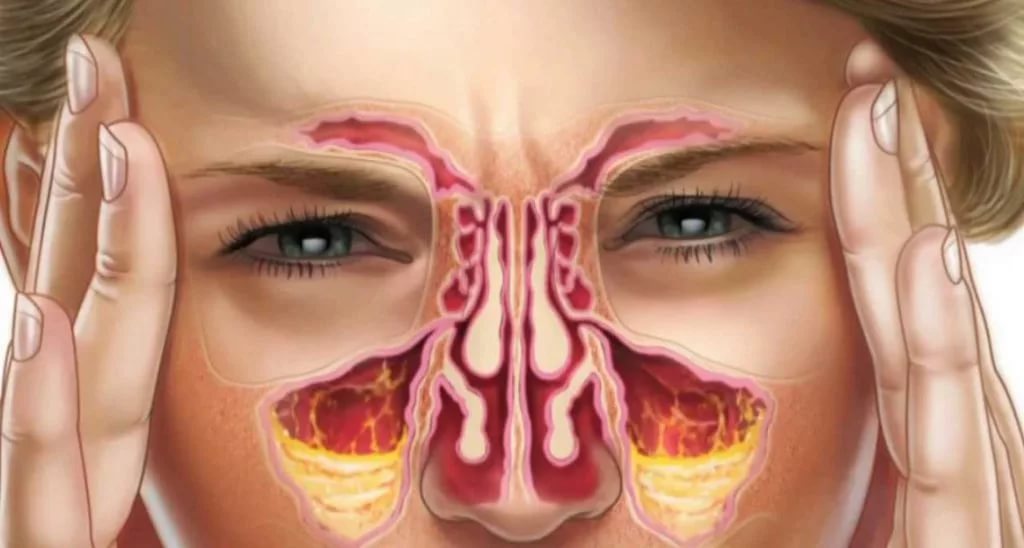
Проявления клинические риносинусита практически ничем не отличаются от обычного насморка. Симптомы патологии на начальном этапе ее развития:
- Частые эпизоды головной боли. Неприятные ощущения при этом могут иметь разную степень выраженности.
- Отек слизистой оболочки носа.
- Чувство заложенности в ушах.
- Болезненные ощущения в зоне расположения пораженных пазух.
- Общее недомогание.
- Постоянное чувство слабости.
- Выделение из носа патологического секрета. Он может быть представлен в виде слизи или гноя. Нередко больные чувствуют, как секрет стекает по носоглотке.
Независимо от выраженности симптомов, с лечением риносинусита у детей и взрослых затягивать нельзя. При своевременном обращении к врачу процесс выздоровления происходит быстро и легко. Игнорирование же тревожных признаков нередко приводит к осложнениям.

Виды заболевания
Патология имеет несколько вариантов течения. Для каждого из них характерны определенные симптомы. Описание форм риносинусита представлено в таблице ниже.
| Вид заболевания | Что происходит в организме | Характерные симптомы |
| Полипозный | Слизистая оболочка носа представлена мягкими тканями. На фоне частых воспалительных процессов происходит ее истончение. В результате организм подает сигнал о том, что необходимо наращивать новый слой. Он отличается от нормальной слизистой. Поверхность нового слоя, как будто покрыта каплями. Каждый полип при этом заполнен инфильтратом. |
|
| Гнойный | Воспалительный процесс развивается при попадании на слизистую вирусов. На его фоне ткани отекают, из-за чего секрет не может выйти и начинает скапливаться. Патологическая жидкость является благоприятной средой для размножения патогенов. Результатом их жизнедеятельности является образование гноя. |
|
| Аллергический | Запуск развития воспалительного процесса происходит при проникновении в организм раздражающего фактора. Слизистая оболочка отекает, благодаря чему слизь в полном объеме не может выйти наружу. Она скапливается, следствием этого является образование экссудата. В роли аллергенов чаще всего выступают: пыльца, шерсть домашних питомцев, пыль, медикаменты, бытовая химия. |
|
| Вазомоторный | Риносинусит в этом случае связан с нарушением функционирования нервных окончаний. Во время воздействия любого раздражителя (жара, холода, резких запахов) возникает бурная реакция слизистой оболочки. Она отекат, кроме того, начинает выделяться секрет в большом количестве. |
|
| Катаральный | Является вариантом респираторного заболевания, течение которого сопровождается воспалением слизистой и околоносовых пазух. Острый катаральный риносинусит не представляет опасности и легко поддается лечению. Сложности возникают при присоединении бактериальной инфекции. |
|
Риносинусит может иметь как острое, так и хроническое течение. В первом случае симптоматика выражена ярко. Благоприятным считается исход, если клинические проявления полностью исчезают за одну неделю. Если этого не происходит, принято говорить о присоединении бактериальной инфекции.
Острый риносинусит классифицируется по локализации очага поражения:
- Гайморит. Характеризуется выраженной болью в пазухе, усиливающейся во время наклона или поворота головы.
- Фронтит. Основным симптомом является выраженный дискомфорт в лобной зоне.
- Этмоидит. Очаг поражения локализуется в области решетчатой кости. Отличительным симптомом является выраженная гнусавость.
- Сфеноидит. Характеризуется сильной головной болью.
Симптомы хронического риносинусита выражены не так ярко. Патология характеризуется сменой периодов обострения и ремиссии. Как показывает практика, у взрослых рецидив случается 3-4 раза в год. У детей обострение возникает намного чаще.
Диагностика
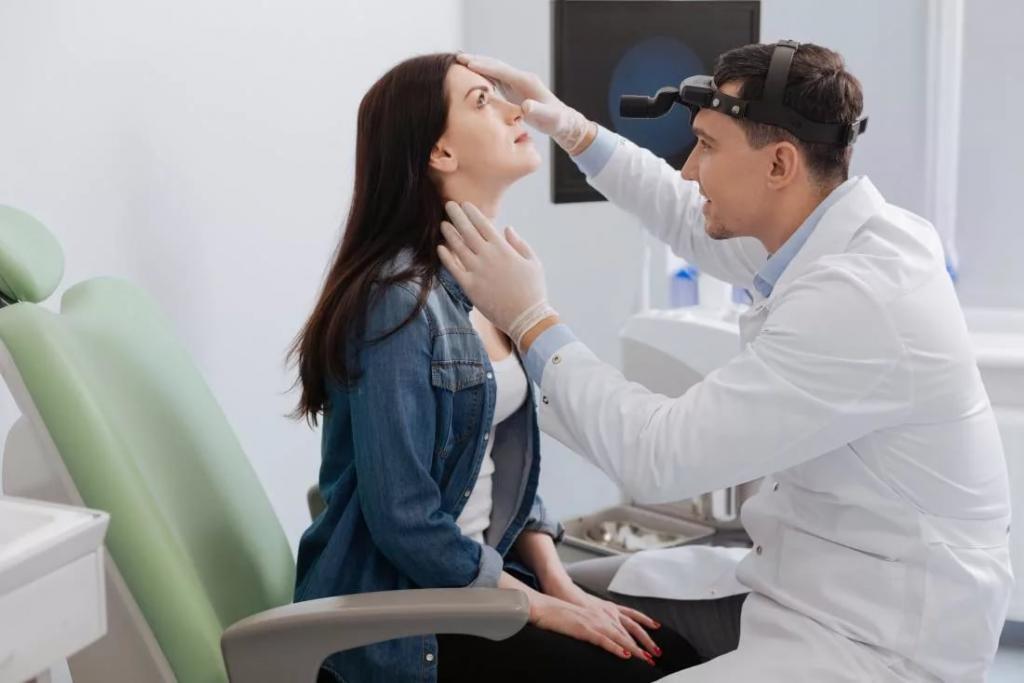
Риносинусит — это заболевание, лечением которого занимается оториноларинголог. Именно к данному специалисту и нужно обращаться при возникновении тревожных симптомов. Во время приема врачу необходимо предоставить информацию относительно всех имеющихся клинических проявлений и степени их выраженности. Кроме того, нужно озвучить, как давно они появились. Специалист может поставить диагноз уже на этапе беседы с пациентом.
Для его подтверждения и выявления возбудителя врач назначает комплексное обследование, включающее:
- Клинический анализ крови и мочи.
- Риноскопию.
- КТ.
- МРТ.
- Рентгенографию.
- Фарингоскопию.
Важнейшей частью диагностики является идентификация возбудителя в лабораторных условиях. Забор биологического материала осуществляется посредством пункции гайморовой пазухи. Кроме того, нередко проводится бакпосев патологического секрета.
Лечение
Схема терапии зависит как от тяжести течения заболевания, так и от индивидуальных особенностей организма пациента.
Классическая схема лечения острого риносинусита включает следующие пункты:
- Местное применение капель и спреев с сосудосуживающим действием. Данные средства назначаются с целью уменьшения отека слизистой и улучшения носового дыхания. Примеры эффективных средств: «Ксилен», «Галазолин», «Ринонорм», «Снуп», «Нафтизин».
- Промывание носовых проходов растворами на основе морской воды. Данная процедура способствует более быстрому восстановлению слизистой. Чаще всего врачи назначают растворы «Маример» и «Аквалор».
- Борьба с возбудителем. В ряде случаев показан прием антибиотиков. Примеры средств: «Амоксиклав», «Азитромицин», «Ампициллин», «Цефтриаксон». Если патология носит вирусный характер, показан прием иммуностимулирующих препаратов. Как правило, врачи назначают следующие средства: «Анаферон», «Деринат», «Виферон», «Кагоцел», «Эргоферон».
- Симптоматическое лечение. С целью разжижения слизи назначаются муколитики («Синуфорте», «Ринофлуимуцил»), для купирования воспаления и снижения интенсивности боли — жаропонижающие препараты («Ибупрофен», «Парацетамол»). Если риносинусит имеет аллергическую природу, показан прием антигистаминных средств («Супрастин», «Зодак», «Цетрин», «Зиртек»). В настоящее время на фармацевтическом рынке представлены и комбинированные средства. К ним относятся: «Полидекса», «Изофра».
Независимо от степени выраженности симптомов, лечение хронического риносинусита проводится по этой же схеме. Во время ремиссии достаточно следовать рекомендациям врача и избегать воздействия на организм провоцирующих факторов. При возникновении обострения терапию необходимо начинать проводить как можно раньше. В тяжелых случаях пациентов госпитализируют в стационар.
Согласно врачебным отзывам, риносинусит — это не приговор. Заболевание довольно легко поддается лечению на ранних этапах его развития. Ускорить процесс выздоровления можно и с помощью физиотерапии. Наиболее эффективными являются следующие процедуры: электрофорез, УВЧ, лазерная и диадинамотерапия.
Касаемо лечения риносинусита у детей, симптомы у малышей выражены немного ярче в силу возрастных особенностей организма. Однако в терапии врачи делают акцент только на средствах местного действия.
Детям, как правило, назначаются следующие препараты:
- «Отривин»;
- «Биопарокс»;
- «Полидекса»;
- «Протаргол».
Таким образом, даже если ребенку необходима антибиотикотерапия, чаще всего врачи назначают средства местного действия.
В тяжелых случаях или при неэффективности консервативных методов врач принимает решение относительно целесообразности проведения хирургического вмешательства. Самым широко распространенным методом оперативного лечения является пункция верхнечелюстных пазух. Данная процедура осуществляется под местной анестезией. Сразу после проведения операции состояние пациента улучшается: купируется воспалительный процесс, исчезают болезненные ощущения, улучшается носовое дыхание. Но для полного выздоровления требуется проведение нескольких процедур.
Другие методы вмешательства:
- Использование ЯМИК-катетера. Данный способ является альтернативой пункции. Вмешательство неинвазивно, антисептики и лекарственные средства врач вводит в пазуху посредством специального зонда. В данном случае также требуется несколько процедур для полного выздоровления.
- Эндоскопия и синусотомия. В процессе проведения вмешательства врач удаляет полипы. В первом случае повреждения здоровых тканей не происходит, риск рецидива снижается на 50%. Синусотомия — это открытая операция, она подразумевает вскрытие лицевой кости и резекцию ее части. Рецидивы не исключены, недостатком также является длительная реабилитация.
Метод оперативного лечения выбирается исключительно врачом на основании данных анамнеза и диагностики.

Народные средства
Важно понимать, что использование нетрадиционных методов лечения не избавляет от необходимости обращения за квалифицированной медицинской помощью. Народные средства применять допустимо, но рассматривать их можно только в качестве вспомогательной меры. Их использование помогает уменьшить интенсивность симптомов риносинусита (и хронического, и острого), но не способствует уничтожению возбудителей.
Наиболее действенными являются следующие рецепты:
- Взять 1 корень цикламена. Тщательно его промыть и измельчить. С помощью марлевой ткани из полученной массы отжать сок. Целебную жидкость необходимо развести водой (1:5). Полученное средство поместить в холодильник. Закапывать по 2 капли 1 раз в день.
- Выжать сок из 3 лимонов. Измельчить с помощью мясорубки корень хрена. Тщательно смешать компоненты. Полученную смесь хранить в холодильнике. Принимать ее натощак по 0,5 ч.л. ежедневно. Согласно отзывам, данное средство особенно эффективно при хроническом риносинусите.
- Срезать 1 лист алое. Промыть его и измельчить. С помощью марлевой ткани отжать из полученной кашицы сок. Закапывать целебную жидкость в нос 4 раза в день по 3 капли.
- Взять в равных пропорциях пищевую соду, мед и растительное масло. Тщательно смешать компоненты. Полученную массу немного подогреть и пропитать ею ватные или марлевые турунды. Последние необходимо вставлять в каждый носовой проход трижды в сутки на 25 минут.
Важно знать о том, что любое целебное растение является потенциальным аллергеном. При возникновении признаков нежелательной реакции лечение риносинусита народными средствами необходимо завершить.

Прогноз
Исход заболевания во многом зависит от своевременности обращения к врачу. Если лечение было проведено грамотно, прогноз в большинстве случаев благоприятный. Игнорирование признаков острого синусита приводит к хронизации процесса. Это значит, что пациента будут беспокоить неприятные симптомы на протяжении длительного времени. Кроме того, хронический риносинусит нередко сопровождается образованием полипов, удалить которые можно только в процессе хирургического вмешательства.
Распространенным осложнением заболевания является поражение глаз. Снижение остроты зрения, диплопия, трудности при попытке поднять веки, лихорадка, сонливость, головная боль — это перечень симптомов, свидетельствующих о развитии негативных последствий. При их возникновении следует незамедлительно обратиться в медицинское учреждение.
Самое опасное последствие недуга — воспаление оболочек мозга, тромбоз кавернозных синусов и абсцесс. Данные патологические состояния могут привести к коме или летальному исходу.
Профилактика
Людям, страдающим от заболевания хронического характера, с целью предотвращения развития рецидива следует соблюдать определенные правила. Они же могут рассматриваться в качестве первичной профилактики риносинусита.
Рекомендации врачей:
- Ежедневно орошать носовые проходы увлажняющими растворами.
- Избегать пыльных мест и помещений, где часто курят.
- Следовать принципам здорового образа жизни с целью укрепления защитных сил организма.
Кроме того, во время неблагоприятной эпидемиологической обстановки рекомендуется избегать посещения слишком людных мест.
В заключение
Риносинусит — это заболевание, при котором воспаляется слизистая оболочка носа и расположенных рядом пазух. Чаще всего недуг развивается на фоне не до конца вылеченной ОРВИ. В этом случае принято говорить об остром риносинусите (код по МКБ-10 — J01). Несвоевременное его лечение приводит к переходу патологии в хроническую форму (J32 по Международной классификации болезней).
Источник
Общие сведения
Риносинусит представляет собой собирательное понятие, включающее группу сочетанных воспалительных заболеваний носовой полости (риниты) и околоносовых пазух (ОНП). Принято считать, что слизистая оболочка околоносовых пазух сочетанно поражается при воспалении слизистой оболочки полости носа, поскольку тесные топографические взаимоотношения полости носа и ОНП, (единая кровеносная/лимфатическая) сеть способствуют быстрому переходу патологических процессов.
Актуальность проблемы различных форм риносинусита (РС) обусловлена широкой распространенностью данного заболевания среди взрослого и детского населения. Так, согласно статистическим данным риносинусит в России переносят около 10 млн человек/год, а удельный вес данной патологии в структуре ЛОР заболеваний варьирует от 15 до 35%.
Рост распространенности заболеваний носовой полости и околоносовых пазух происходит из-за увеличения числа ОРВИ, возросшей загрязненности окружающей воздушной среды, аллергенов, возросшей резистентности флоры в результате нерациональной антибиотикотерапии, снижения резервных возможностей (местного иммунитета) верхних дыхательных путей.
Риносинусит в настоящее время определяется, как сочетанное воспаление слизистой оболочки носовых ходов и придаточных пазух носа, для которого характерно наличие как минимум двух признаков (заложенность носа, обусловленная отеком слизистой оболочки/обструкцией носовых ходов и выделения серозного/гнойного экссудата из передних/задних отделов полости носа). Риносинуситы являются одной из причин формирования различных риногенных орбитальных/внутричерепных осложнений. Также, для острого риносинусита характерна тенденция к рецидивирующему затяжному течению и хронизации воспаления в ОНП, и частому распространению инфекции в нижние отделы респираторного тракта.
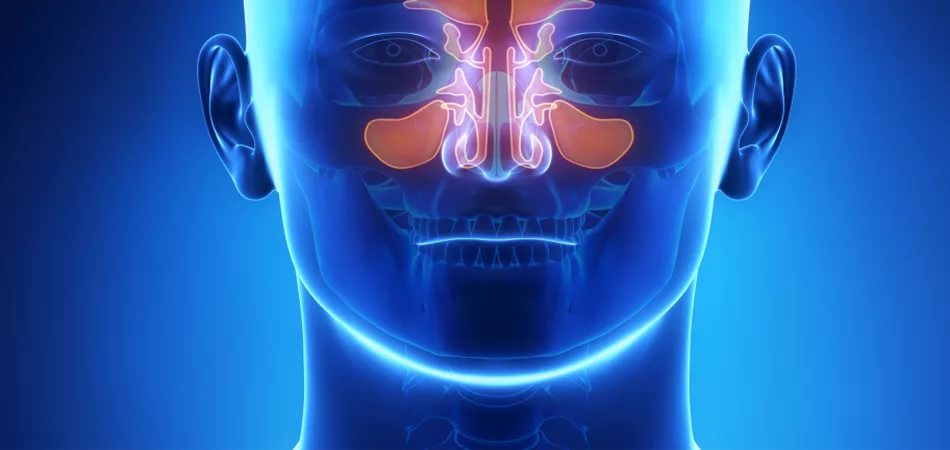
Система ОНП представлена парными верхнечелюстными (гайморовыми), лобными, клиновидными пазухами и решетчатым лабиринтом (рис. ниже).
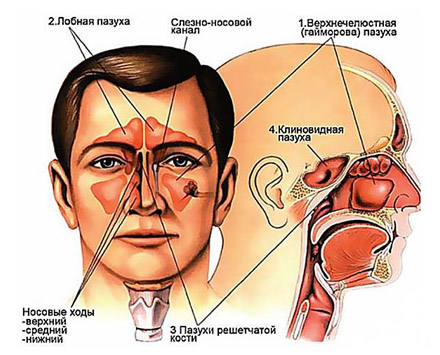
В воспалительный процесс может вовлекаться любая из ОН пазух. Однако, по частоте поражения у взрослых и детей после 7 лет на первом месте находится верхнечелюстная (гайморит), далее, решетчатая (этмоидит), затем лобная (фронтит) и на последнем месте — клиновидная (сфеноидит). В то время как у детей до 3 лет в 80–90% случаев в патологический процесс вовлекаются решетчатые пазухи, а в возрасте 3-7 лет наблюдается сочетанное поражение верхнечелюстной и решетчатой пазухи.
Кроме риносинусита инфекционной природы существуют и другие виды острого и хронического РС, хотя их удельный вес в структуре риносинуситов относительно невелик. К наиболее распространенным относятся:
- Полипозный риносинусит, представляющий собой хроническое заболевание слизистой оболочки носа и ОКП, ведущим симптомом которого является наличие и рецидивирующий рост полипов. Хронический полипозный риносинусит (код по МКБ-10: J33.0 — Полип полости носа; J33.1 — полипозная дегенерация синуса; J33.8 — Другие полипы синуса) в клинически манифестированной форме встречается у 1,3-2,1% случаев.
- Аллергический риносинусит (сезонный, круглогодичный аллергический РС) обусловлен реакцией организма на конкретный вид аллергена.
- Вазомоторный риносинусит —клиническая симптоматика развивается под воздействием неспецифических экзогенных/эндогенных факторов. Вазомоторный риносинусит подразделяется на медикаментозный, гормональный, рефлекторный (холодовой, пищевой), психогенный.
Патогенез
Развитие острого/хронического риносинусита у взрослых и детей практически всегда происходит на фоне инфицирования, застоя секрета, а также нарушения аэрации носовых пазух. Пусковым моментом чаще всего (более 80% случаев) выступает вирусная инфекция, а типичным возбудителем — риновирусы. Под влиянием инфекционного агента в слизистой оболочке носа и околоносовых пазух развиваются патологические процессы — воспалительная реакция с гиперсекрецией слизи, что проявляется отеком, нарушениями микроциркуляции и выраженным застоем секрета.
В развитии инфекционного процесса большую значимость, наряду с вирулентностью возбудителя большое значение имеет имеет состояние макроорганизма, определяющего чувствительность и резистентность к инфекции. При хронизации процесса нарушается механизм клеточного и гуморального иммунитета, формируется дефицит секреторного иммуноглобулина А, иммуноглобулинов классов A, G. В периферической крови уменьшается концентрация Т-лимфоцитов, уровень интерлейкина и активность фагоцитоза.
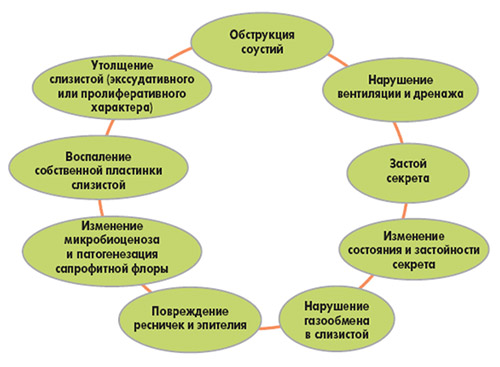
Развитию воспаления в ОНП способствуют аномалии/нарушения строения внутриносовых структур и решетчатого лабиринта, что приводит к нарушению проходимость естественных отверстий околоносовых пазух и механизмов их очищения и аэрации. В условиях снижения парциального давления кислорода и застоя секрета создаются условия для создает условий для рециркуляции (заброса инфицированной слизи из полости носа пазухи и обратно), и присоединения бактериальной инфекции.
В слизистой оболочке постепенно возникает очаговая/диффузная метаплазия цилиндрического эпителия в многослойный, который лишен ресничек и неспособен удалять бактерии и вирусы со своей поверхности путем активного мукоцилиарного транспорта, повреждение/десквамация эпителиального слоя, утолщение базальной мембраны, что приводит к выраженному снижению эффективности мукоцилиарного транспорта. На рисунке ниже представлен схематически патогенез риносинуситов.
Классификация
В основу классификации положены несколько факторов. По течению заболевания различают:
- Острый риносинусит (продолжительность инфекционного процесса не превышает 4 недель с полным исчезновением симптоматики).
- Подострый риносинусит (продолжительность 4-12 недель с полным выздоровлением после проведения медикаментозной терапии).
- Рецидивирующий риносинусит (отмечается от 1 до 4 эпизодов острого синусита в год с периодичностью между обострениями не менее 8 недель во время которых симптомы заболевания отсутствуют).
- Хронический риносинусит (симптоматика присутствует на протяжении более 12 недель).
Острый риносинусит в свою очередь подразделяется на:
- Вирусный (продолжительность симптомов не более 10 дней).
- Поствирусный (симптоматика сохраняется на протяжении более 10 дней, но менее 12 недель). При этом, отмечается появление «второй волны» после 5 дня.
- Бактериальный/грибковый (продолжительность симптомов превышает 12 дней).
Определить переход вирусного РС в бактериальный поможет рисунок, приведенный ниже.
По течению: легкий; среднетяжелый; тяжелый.
По гистологическим характеристикам: катаральный; гнойный; полипозный; гнойно-полипозный.
Причины
Этиологически риносинуситы связаны с инфекциями, вызванными вирусами, бактериальной микрофлорой, грибами, как в виде монофлоры, так и в виде ассоциации микробов. Основными возбудителями являются респираторные вирусы (аденовирусы, риновирусы, коронавирусы, респираторно-синцитиальные). В 5–7% случаев причиной РС являются бактерии, преимущественно стрептококки, золотистый и эпидермальный стафилококки, пневмококки. Реже возбудителями являются кишечная палочка, протей, клебсиелла, синегнойная палочка.
Однако причиной РС могут выступать и другие факторы. Так, аллергический риносинусит развивается под воздействием различного рода аллергенов; вазомоторный — как реакция на различные неспецифические экзогенные/эндогенные фактор (медикаменты, изменение гормонального фона, условия окружающей среды, пища, эмоциональные реакции и др.).
Симптомы риносинусита
Острый риносинусит
Классическими клиническими признаками ОРС (код по МКБ-10: J01) у взрослых являются бесцветные выделения из носа слизистого (катаральный риносинусит) или слизисто-гнойного характера (острый гнойный риносинусит), затруднение носового дыхания, в ряде случаев — нарушение обоняния. Гнойный секрет, как правило, появляется при бактериальном риносинусите. Симптомы риносинусита у взрослых варьируют в зависимости от тяжести течения заболевания:
- Легкая степень. Характерна заложенностью носа, слизистыми/слизисто-гнойными выделениями из носа, субфебрильная температура, слабость, головная боль. На рентгенограмме — толщина слизистой оболочки околоносовых синусов менее 6 мм.
- Средняя степень тяжести. Характерна заложенность носа, наличие гнойных выделений из носа, температура тела выше 37,5 °С, головная боль, общее недомогание, нарушение обоняния, при пальпации в проекции синуса болезненность, реже — иррадиация боли в уши, зубы, на рентгенограмме околоносовых синусов — толщина слизистой оболочки превышает 6 мм, затемнение в 1 или 2 синусах.
- Тяжелая степень. Выраженная заложенность носа, слабость, обильные гнойные выделения из носа, температура выше 38 °С, головная боль, аносмия, ощущение тяжести и давления в проекции ОНП, при пальпации в проекции синуса сильная болезненность, на рентгенограмме околоносовых синусов полное затемнение более чем в 2 синусах. В общем анализе крови – ускорение СОЭ, повышенный лейкоцитоз, сдвиг формулы влево, наличие орбитальных/внутричерепных осложнения.
Хронический риносинусит
Клинически хронический риносинусит проявляется стойкими периодическими выделениями из носа, не выраженным затруднением носового дыхания, частой головной болью и болью в области проекции той или иной ОНП. Выделения могут быть как слизистыми, так и гнойными, отходить при сморкании. Характерен постназальный синдром (стекание по задней стенке носоглотки вязкого секрета).
Снижение обоняния, гипертермия, общее недомогание и кашель, заложенность ушей менее характерны. Наиболее частой локализацией боли является лицо (область надбровья/переносицы), которая может иррадиировать в зубы верхней челюсти. Возможен реактивный отек век, незначительная отечность мягких тканей лица. Головная боль в период ремиссии отсутствует, однако носовое дыхание постоянно/периодически бывает затрудненным и при этом сохраняются слизистые/слизисто-гнойные выделения из носа. Во время выраженного обострения интенсивность симптоматики нарастает, часто присоединяются признаки общей интоксикации.
Анализы и диагностика
Диагноз устанавливается на основании жалоб пациента и симптоматики, а также данных инструментального/лабораторного обследования.
Основным методом инструментальной диагностики риносинусита является передняя риноскопия и эндоскопия. При ее проведении на фоне отека слизистой оболочки полости носа диффузной и застойной гиперемии выявляется патологическое отделяемое с локализацией в области выводных отверстий (соустий) ОНП, вовлеченных в воспалительный процесс или задней стенке глотки (при задней риноскопии). При вовлечении в процесс лобной/верхнечелюстной пазух отделяемое можно обнаружить в среднем, а при сфеноидите — в верхнем носовом ходе. При необходимости могут назначаться другие инструментальные методы обследования: УЗИ, рентгенография околоносовых пазух, КТ, МРТ.
Для определения возбудителя и чувствительности его к антибиотикам проводится бактериологическое исследование отделяемого из носовой полости и придаточной пазухи носа.
Лечение риносинусита
Лечение риносинусита у взрослых комплексное и направлено на:
- эрадикацию возбудителя (элиминационная терапия);
- улучшение дренажной функции/поддержание мукоцилиарного транспорта;
- уменьшение воспалительного процесса;
- восстановление аэрации ОНП;
- повышение механизмов местной иммунной защиты;
- предупреждение развития осложнений.
Элиминационная терапия
Проводится с целью элиминации патогена (вирусов и бактерий) из носовой полости. Включает ирригационные процедуры (промывания/спринцевания полости носа солевыми растворами). Для этой цели используются препараты на основе морской воды в изотонической концентрации солей. Нанесение изотонического раствора на слизистую оболочку оказывает деконгестивный эффект, нормализует реологические свойства слизи, улучшает носовое дыхание, способствует удалению патологического отделяемого и созданию условий для эффективного воздействия топических препаратов.
К таким препаратам относятся Маример, Салин, Аква Марис Стронг (спрей), Долфин. Можно использовать и аптечный стандартный изотонический раствор натрия хлорида или приготовить его самостоятельно, растворив 1 столовую ложку морской соли в стакане теплой воды. Такие лекарственные средства четко не дозируются, а кратность их введения может варьировать по потребности.
«Разгрузочная» терапия
Одним из направлений патогенетической/симптоматической терапии у взрослых лиц является восстановление проходимости соустий околоносовых пазух. С этой целью назначаются препараты — деконгестанты (сосудосуживающие средства) и муколитические (секретолитические) средства.
Деконгестанты эффективно активируют адренергические рецепторы, вызывая спазм сосудов слизистой носа и, соответственно, уменьшение гиперемии и отека, расширение ходов носовой полости и улучшение носового дыхания. К таким препаратам относятся Оксиметазолин, Отривин, Тетризолин, Ксилометазолин, Оксиметазолин, Фенилэфрин и другие. При строгом соблюдении рекомендаций (способа применения, дозирования, режима закапывания, продолжительности курса лечения) нежелательные и побочные явления встречаются относительно редко. Но при бесконтрольном их применении существует высокий риск развития атрофии слизистых носа — синдром «рикошета».
Поэтому необходимо ограничить период применения деконгестантов коротким периодом (5-6 дней) и использовать такие препараты в минимально возможных дозах.
Не менее важное значение в лечении риносинуситов у взрослых играет разжижение густого вязкого секрета, что позволяет нормализовать функции ресничек и восстановить нарушенный мукоцилиарный транспорт. Это достигается назначением муколитиков (Ацетилцистеин, Карбоцистеин). Кроме того, Аацетилцистеин оказывает дополнительно антиоксидантное и противовоспалительное действие, что чрезвычайно важно при лечении риносинуситов.
Противовирусная и антибактериальная терапия
Поскольку острый риносинусит развивается обычно на фоне ОРВИ для лечения (в первые 48 часов) можно использовать антивирусные препараты (Оксолиновая мазь, Ремантадин, Интерферон и другие).
При присоединении бактериальной флоры необходимо назначение антибиотиков (Амоксициллин, Азитромицин, Кларитромицин), при тяжёлой форме — Ампициллин, Цефтриаксон, Цефотаксим). Критерий эффективности антибиотикотерапии —динамика ведущих симптомов риносинусита и общего состояния больного. При отсутствии выраженного клинического эффекта в течение трех дней необходимо сменить антибиотик.
Противовоспалительная терапия
Для этой цели используются топические кортикостероиды (Флутиказон, Мометазон, Будесонид). Эти препараты эффективно подавляют отек, что способствует купированию ключевого звена патогенеза синуситов и риносинуситов — восстановлению функции соустьев. Также могут назначаться из противовоспалительных препаратов Парацетамол и Ибупрофен, оказывающих и жаропонижающее действие.
Как лечить хронический риносинусит?
Хронический риносинусит в период обострения лечится так же, как и острый риносинусит. Основной особенностью при упорном течении ХРС является назначение более длительной антибиотикотерапии с учетом чувствительности возбудителя, выделенного из пунктата вовлеченной в патологический процесс ОНП.
Принято считать, что продолжительностью курс антибактериальной терапии менее 12 недель является недостаточной эффективным. Как правило, назначаются Амоксициллин, Цефтибутен, Цефуроксим, Азитромицин, Кларитромицин, Левофлоксацин, Гемифлоксацин, Моксифлоксацин в таблетках. Лечение полипозного риносинусита предусматривает удаление полипов и дальнейшее лечение полипозного ХРС по общей схеме.
Доктора
Лекарства
- Препараты для орошения и промывания полости носа — АкваФлор, Маример, Салин, Аква Марис Стронг, Долфин.
- Деконгестанты — Оксиметазолин<
