Двс синдром при геморрагической лихорадке


Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.
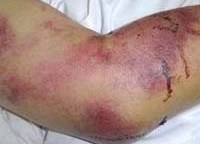
Геморрагические лихорадки
Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
На фоне общей интоксикации уже в начальном периоде отмечают токсическую геморрагию (капиляротоксикоз): лицо и шея, конъюнктива больных обычно гиперемированы, склеры инъецированы, могут выявляться элементы геморрагической сыпи на слизистой мягкого неба, эндотелиальные симптомы («жгута» и «щипка») – положительны. Отмечаются токсические нарушения сердечного ритма (тахикардия, переходящая в брадикардию), снижение артериального давления. В этот период общий анализ крови показывает лейкопению (сохраняется 3-4 дня) и нарастающую тромбоцитопению. В формуле крови нейтрофилез со сдвигом влево.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
Общий геморрагический синдром сопровождается симптоматикой со стороны почек: боль в пояснице, положительный симптом Пастернацкого, в общем анализе мочи выявляют эритроциты, цилиндры, белок. С прогрессированием заболевания почечный синдром усугубляется, равно, как и геморрагический. В разгар заболевания отмечаются кровотечения из носа, десен, геморрагическая сыпь на туловище (преимущественно в области плечевого пояса и боковых поверхностей груди). При осмотре слизистой оболочки рта и ротоглотки выявляют точечные кровоизлияния на небе и нижней губе, развивается олигурия (в тяжелых случаях вплоть до полной анурии). Отмечается макрогематурия (моча приобретает цвет «мясных помоев»).
Лихорадка продолжается обычно 8-9 дней, после чего в течение 2-3 дней происходит понижение температуры тела, однако после ее нормализации состояние больных не улучшается, может возникать рвота, прогрессирует почечный синдром. Улучшение состояния и регресс клинической симптоматики происходит на 4-5 день после стихания лихорадки. Заболевание переходит в фазу реконвалесценции. В это время характерна полиурия.
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
Источник
12.1 классификация геморрагических лихорадок (ГЛПС, Кобринская лихорадка).
Группа геморрагических лихорадок – острые лихорадочные заболевания Вирусной этиологии, в патогенезе и клинических проявлениях которых ведущую роль играет поражение сосудов, приводящее к развитию Тромбогеморрагического синдрома.
Этиология: геморрагические лихорадки могут вызывать вирусы пяти семейств: Arena-, Bunya-, Filo-, Flavi – и Togaviridae.
Классификация геморрагических лихорадок:
1. Комариные геморрагические лихорадки:
а) желтая лихорадка
б) геморрагическая лихорадка Денге
в) лихорадка долины Рифт
2. Клещевые геморрагические лихорадки
а) Конго-Крымская геморрагическая лихорадка
б) Омская геморрагическая лихорадка
в) Болезнь кьясанурского леса
3. Контагиозные геморрагические лихорадки
а) геморрагическая лихорадка с почечным синдромом
б) Аргентинская и боливийская геморрагическая лихорадка
в) лихорадка Ласса
г) лихорадка Марбург
д) лихорадка Эбола
12.2.основные клинические признаки.
В основе Патогенеза всех геморрагических лихорадок – повреждение эндотелия капилляров с последующим развитием ДВС-синдрома, тяжелых микроциркуляторных расстройств во всех органах и тканях. Морфологически характерны полиорганность поражения, острые дистрофические изменения в паренхиматозных органах и геморрагический синдром от множественных мелких петехий (в том числе в жизненно важных органах, например в ЦНС) до крупных кровоизлияний и кровотечений (что наблюдается значительно реже). При некоторых из лихорадок может наблюдаться преимущественное поражение того или иного органа, как, например почек при ГЛПС или печени при желтой лихорадке, но это может наблюдаться не во всех случаях заболевания.
В основе Клиники геморрагических лихорадок – Тромбогеморрагический синдром – симптомокомплекс, обусловленный универсальным и неспецифическим свойством крови, лимфы, тканевой жидкости, клеточных и межклеточных структур обратимо и необратимо сгущаться вследствие активации их способности к коагуляции и в результате ретракции расслаиваться на компоненты различного агрегатного состояния.
Стадии тромбогеморрагического синдрома:
1-ая стадия – гиперкоагуляции – начинается в клетках тканей поврежденного органа, что приводит к высвобождению коагуляционно-активных веществ, реакция активации коагуляции распространяется на кровь. Эта стадия обычно кратковременная.
2-ая стадия – нарастающей коагулопатии потребления, непостоянной фибринолитической активности – характеризуется падением числа тромбоцитов и уровня фибриногена, а также расходом других плазменных факторов коагуляционнолитической системы организма. Это стадия начинающегося и нарастающего ДВС (неполный синдром ДВС)
3-ая стадия – стадия дефибриногенации и тотального, но не постоянного фибринолиза (дефибриногенационно-фибринолитическая, или полный синдром ДВС).
4-ая стадия – восстановительная стадия, или стадия остаточных тромбозов и окклюзии. При благоприятном течении синдрома отмечается возвращение к физиологическим нормам всех факторов коагуляционнолитической системы организма.
Основные клинические проявления геморрагических лихорадок:
А) характерно сверхострое молниеносное начало без продромального периода (исключение – лихорадка Ласса)
Б) ведущие симптомы – многоволновая фебрильная лихорадка и геморрагический синдром (при этом угрожающая жизни объемная потеря крови крайне редка).
В) в финале фатально протекающей геморрагической лихорадки – кома или делирий, которые являются проявлением энцефалопатии на фоне тяжелых циркуляторных расстройств и эндогенной токсинемии вследствие поражения паренхиматозных органов
Г) в периферической крови: значительная лейкопения, которая при массивном геморрагическом синдроме сменяется умеренным лейкоцитозом, и тромбоцитопения.
12.3. клиника, диагностика, лечение.
1. Желтая лихорадка – карантинная особо опасная инфекция, возбудитель – флавовирус.
Клиника: инкубационный период обычно 3-6 дней. В Легкой форме заболевание продолжается всего 1-3 дня и напоминает грипп, за исключением отсутствия катаральных проявлений. При этом на фоне лихорадки у больного регистрируется брадикардия, зачастую развиваются носовые кровотечения. Умеренно тяжелые и злокачественные формы заболевания характеризуются тремя клиническими периодами
А) период инфекции – внезапное начало заболевания с головными болями, подъемом температуры до 40 оС без относительной брадикардии. Головная боль быстро сменяется болями в шее, спине и нижних конечностях. Появляется тошнота и рвота. На протяжении первых трех дней заболевания лицо больного гиперемировано, склеры инъецированы. Типичен вид языка: ярко-красные края и кончик в сочетании с белым, обложенным центром. Относительная брадикардия появляется на второй день, часто возникают носовые и десневые кровотечения.
Б) период ремисии – на 3-й день критически понижается температура; при злокачественном течении в это время могут развиться кровотечение, анурия, делирий.
В) период интоксикации – вновь повышается температура, но пульс не учащается. Желтуха обнаруживается на третий день новой волны лихорадки. Затем появляются кровотечения различных локализаций. Из классических признаков следует отметить не столько желтуху, сколько желудочное кровотечение, которое развивается обычно не раньше, чем на 4-й день и часто служит предвестником смерти. У 90% пациентов на 3-й день развивается массивная альбуминурия, однако отеков или асцита не наблюдают. Длительность лихорадки в период интоксикации обычно составляет 5-7 дней, хотя может достигать 2-х недель.
Диагностика: обнаружение АТ к вирусу желтой лихорадки и АГ вируса с помощью ИФА.
Лечение: этиотропного лечения нет.
1) строгий постельный режим, молочно-растительная диета, комплекс витаминов (аскорбиновая кислота, тиамин и рибофлавин, викасол, витамин РР).
2) при развитии тромбогеморрагического синдрома – гепарин 20-60 тыс. ЕД/сут (в/в по 5-10 тыс. ЕД каждые 4 ч или капельно с растворами глюкозы) под контролем свертывающей системы крови.
3) ГКС (преднизоло по 40-60 мг/сут), при упорной рвоте – парентерально гидрокортизон до 300 мг/сут
4) анестезин, аминазина с 1% раствора димедрола 0,5% раствором новокаина для десенсибилизации.
5) инфузионная терапия, борьба с ацидозом, гемодиализ при ОПН.
2. Геморрагическая лихорадка с почечным синдромом (ГЛПС) – возбудитель – вирус Хантаан, распространяется грызунами, заражение происходит при вдыхании сухих испражнений, содержащих вирус.
Клиника: инкубационный период 10-25 дней.
5 фаз клинического течения:
А) фЕбрильная (инвазивная) фаза – начало заболевания обычно внезапное с ознобом и лихорадкой, болями в спине, животе и генерализованными миалгиями. Тошнота и рвота наблюдаются часто, но не являются постоянными симптомами. Диареи не бывает. Головная боль во фронтальной и ретроорбитальной области, фотофобия. Лихорадка фебрильная, пик ее приходится на 3-4 день заболевания, а на 4-7 день температура литически понижается. При этом развивается брадикардия. Первоначально артериальное давление остается в пределах нормы. Типично диффузное покраснение кожи, наиболее выраженное на лице и шее, напоминающее тяжелый солнечный ожог. Эритема бледнеет при надавливании. Одновременно с гиперемией кожи выявляют дермографизм. Небольшой отек век вызывает затуманенность зрения. Наблюдается инъекция конъюнктивальных сосудов, подконъюнктивальные кровоизлияния. Для ГЛПС характерна интенсивная гиперемия слизистой оболочки глотки, не сопровождающаяся болевыми ощущениями. У 50% больных петехии, прежде всего, появляются на мягком небе. Через 12-24 часа их можно обнаружить на коже в местах повышенного давления
К 4-му дню заболевания число лейкоцитов варьирует от 3,6 до 6*109/л, сопровождается нейтрофилезом, СОЭ на первой неделе остается нормальной. Между 2-м и 5-м днем появляется альбуминурия, в мочевом осадке обнаруживают микрогематурию и гиалиновые цилиндры. У трети пациентов возможны изменения на ЭКГ: синусовая брадикардия, снижение или инверсия зубца Т. В СМЖ могут находить небольшую примесь эритроцитов.
Б) гипотензивная фаза – на 5-й день заболевания (в последние 24-48 часов фебрильной фазы) могут развиться гипотензия или шок, сохраняющиеся в течение 1-3 дней. Головные боли часто становятся менее выраженными, появляется тахикардия.
Развивается заметная протеинурия. Исходно нормальная относительная плотность мочи начинает снижаться. Постепенно нарастает азотемия. В периферической крови выявляется лейкоцитоз, нейтрофиллез, токсическая зернистость гранулоцитов, тромбоцитопения менее 70*109/л.
В) олигурическая фаза (геморрагическая или токсическая фаза) – знаменуется возвращением артериального давления к нормальным или даже повышенным значениям. Преобладающий симптом – олигурия. У больных сохраняются слабость и жажда, боли в спине усиливаются, могут последовать затяжные икота и рвота. Быстро нарастает азотемия, сопровождаясь гиперкалиемией, гиперфосфатемией и гипокальциемией. Тяжелый метаболический ацидоз развивается редко. Несмотря на то, что количество тромбоцитов нормализуется, геморрагические проявления становятся все более выраженными, включая петехии, рвоту «кофейной гущей», мелену, кровохарканье, массивную гематурию и кровоизлияния в ЦНС. Увеличенные лимфатические узлы в этой фазе могут стать напряженными и болезненными.
Без восстановления диуреза, приблизительно на 7-9 день заболевания вследствие нарушения водно-электролитного баланса развиваются осложнения со стороны ЦНС, сердечно-сосудистой системы и легких. Нарушения деятельности ЦНС характеризуются дезориентацией, сильным беспокойством, вялостью, заторможенностью, параноидным бредом и галлюцинациями. У некоторых пациентов развиваются судороги по типу больших эпилептических припадков, отек легких и пневмония, нарушения ритма и проводимости.
Г) полиурическая фаза – после восстановления диуреза состояние больных постепенно улучшается, они начинают принимать пищу. В этой стадии пациенты могут страдать от дегидратации и гипокалиемии.
Д) фаза выздоровления – в течение 3-6 недель. Постепенно восстанавливается масса тела. Больные жалуются на мышечную слабость, интенционный тремор, отсутствие уверенности и устойчивости. Сохраняются гипостенурия и полиурия, однако у большинства через 2 месяца концентрационная функция почек восстанавливается.
Диагноз: обнаружение специфических антител класса IgM с помощью твердофазного ИФА.
Лечение:
1) постельный режим от 1 нед (при легкой форме) до 3-4 нед (при тяжелых формах), стол №4, достаточное количество витаминов (особенно РР, С)
2) при тяжелых формах ГЛПС с угрозой развития выраженной почечной недостаточности, при затянувшемся олигурическом периоде – преднизолон по 0,5-1 мг/кг в течение 3-5 дней.
3) антигистаминные препараты, при нарастающей почечной недостаточности – ингибиторы протеаз (трасилол, контрикал, гордокс)
4) коррекция водно-солевого баланса, по показания – экстракорпоральный гемодиализ.
5) при развитии тромбогеморрагического синдрома – внутривенно гепарин (капельно с растворами глюкозы) в дозе от 10 до 60 тыс. ЕД/сут под контролем состояния свертывающей системы крови.
Кобринская лихорадка клинически проявляется такими же симптомами, как и ГЛПС.
Источник
