Дорсопатия шейного уровня код по мкб 10

Содержание
- Описание
- Причины
- Симптомы
- Классификация
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Дорсопатия.
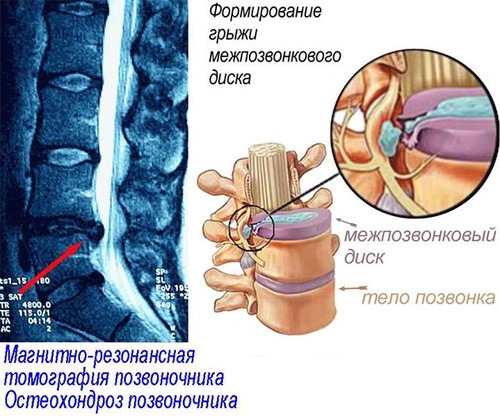
Межпозвоночная грыжа — одна из причин дорсопатии
Описание
Дорсопатия (от лат. Dorsum — спина) — обобщенное название различных патологий позвоночника, мягких тканей спины (паравертебральных мышц, связок ).
Обобщающий признак различных видов дорсопатии — это болевые синдромы в области туловища (шейный отдел, спина, поясница), не связанные с заболеваниями внутренних органов. Причиной боли при дорсопатии являются дегенеративно-дистрофические заболевания позвоночника, а также поражения мягких тканей спины (паравертебральных мышц, связок ). Основные проявления — боли в спине и ограничение подвижности позвоночника.
Для дорсопатий характерно хроническое течение с обострением болевого синдрома.
Причины
Самой частой причиной дорсопатий являются:
Остеохондроз позвоночника — дегенеративные изменения в межпозвонковых дисках с последующими деформациями тел смежных позвонков (спондилеза), межпозвонковых суставов (спондилоартроз) и связочного аппарата позвоночника;
Миофасциальные синдромы.
Возникновению и развитию дорсопатии способствуют:
Гиподинамия (низкая двигательная активность);
Дегенеративно-дистрофические процессы в позвоночнике и прилежащих к нему тканей, вызванные внешними факторами и возрастными изменениями (остеохондроз);
Нарушение осанки (сколиоз, кифосколиоз, сутулость);
Частые простудные заболевания, ожирение, болезни желудочно-кишечного тракта, однообразное или скудное питание;
Злоупотребление алкоголем, курение, а также пристрастие к жареной, копчёной пище, солениям, пряностям и к продуктам, богатым пуриновыми основаниями.
Постоянная работа в неблагоприятных метеоусловиях, когда низкая температура сочетается с большой влажностью воздуха;
Вибрация;
Незаметная неравномерная нагрузка на позвоночный столб из-за действия самых разных факторов (например, неправильное положение позвоночника при работе и других ежедневных видах деятельности);
Длительное пребывание тела в физиологически неудобных положениях: многочасовое сидение согнувшись за письменным столом в школе, институте, дома, на работе — в автомобиле, за компьютером, за чертежной доской, стояние у станка, за прилавком.
Наследственность (наследственная предрасположенность реализуется через особенности соматогенной, психогенной, гормональной, иммунологической, биохимической конституции, в том числе соединительной (хрящевой) ткани).
На первом месте по частоте встречаемости стоят поражения пояснично-крестцового отдела позвоночника (60-80%), а на втором — шейного отдела позвоночника (около 10%).
Симптомы
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
Локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.
В зависимости от локализации дорсопатии возможны следующие симптомы:
- при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли. Возможны также жалобы на шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами. В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
- при дорсопатии грудного отдела позвоночника: боль в области грудной клетки, в области сердца и других внутренних органов;
- при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- при поражении нервных корешков (грыжи межпозвонковых дисков, остеохондроз, спондилолистез, спондилоартроз): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
По механизму возникновения боли при дорсопатии можно выделить следующие виды болей:
Локальная боль — обычно постоянная, с локализацией в области поражения позвоночника, изменяется в зависимости от положения тела;
Отраженная (проекционная) боль — по характеру близка к локальной, но распространяется по ходу пораженного нерва;
- невропатическая (корешковая) боль — «стреляющая боль», может быть тупой, ноющей, но при движении, а также кашле, чихании значительно усиливается и становится острой («прострел»). Возможны нарушения чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
- некорешковая боль — боли вследствие мышечного спазма, гипертонуса мышц (психогенная боль).
Клинические проявления дорсопатии.
Клинически дорсопатия проявляется в виде:
- рефлекторного синдрома (90% случаев).
- компрессионного синдрома (5-10% случаев).
Рефлекторные синдромы при дорсопатии (мышечно-тонические, нейрососудистые и нейродистрофические) возникают вследствие раздражения болевых рецепторов в мышцах спины в результате действия каких-либо патологических факторов (ущемление, воспаление либо раздражение) и сопровождаются рефлекторным мышечным спазмом. Однако мышечный спазм сам по себе является причиной дополнительного болевого импульса, в результате возникает порочный круг «боль — мышечный спазм — боль».
Компрессионные синдромы при дорсопатии обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другой патологической структуры на корешки, спинной мозг или сосуды. Соответственно, компрессионные синдромы делят на корешковые (радикулопатии — ущемление корешка спинного нерва), спинальные (миелопатии — компрессия спинного мозга) и нейрососудистые (компрессия позвоночной артерии).
Что касается миелопатии, то она чаще наблюдаются в шейном, реже в пояснично-крестцовом отделе позвоночника.
Миофасциальные боли при дорсопатии.
В диагностике дорсопатии часто недооценивается роль миофасциальных болевых синдромов (миозита или миалгии, страдают от 35 до 85% населения). Суть миофасциального болевого синдрома заключается в том, что мышца страдает первично, а не вслед за морфологическими или функциональными нарушениями в позвоночнике. В патологический процесс может вовлекаться любая мышца или группы мышц.
Одна из наиболее частых причин миофасциальных болей — острое перерастяжение мышц. Обычно больной точно помнит, какое движение или действие вызвало появление боли. Также миозит может развиваться и на фоне постоянного перенапряжения группы мышц, либо переохлаждения.
Для постановки диагноза миофасциального болевого синдрома необходимо выявить следующие клинические признаки:
При пальпации мышца спазмированная;
В пределах спазмированной мышцы четко определяются зоны еще большего мышечного уплотнения — триггерные точки, отличающиеся особой болезненностью.
Классификация
Дорсопатия может быть вызвана дегенеративными и воспалительными процессами различных структур позвоночника: межпозвонкового диска, межпозвонковых суставов, связок позвоночника, паравертебральных мышц. Вовлечение в процесс спинномозговых корешков или спинного мозга дает очаговую неврологическую симптоматику.
Согласно международным стандартам, все виды дорсопатии можно разделить на три большие группы:
Деформирующие дорсопатии- патологические деформации позвоночного столба, обусловленные дистрофическими изменениями в межпозвонковых дисках (без нарушения целостности фиброзного кольца, без протрузий и грыж пульпозного ядра). В эту группу включаются лордоз, кифоз, сколиоз, спондилолистез (смещение одного из позвонков относительно другого), остеохондроз и подвывихи;
Спондилопатии — включают все виды воспалительных, дегенеративных и травматических спондилопатий;
Прочие дорсопатии — это дискогенные дорсопатии с прогрессирующими дегенеративно-дистрофическими изменениями в межпозвонковых дисках (фиброзном кольце и пульпозном ядре) с протрузией, межпозвонковыми грыжами, а также различные виды дорсалгий, т. Е. Болевые синдромы в области шеи, туловища и конечностей без смещения межпозвонковых дисков, без нарушения функций спинномозговых корешков или спинного мозга.
Локализация дорсопатии.
В зависимости от локализации выделяют:
Дорсопатию шейного отдела позвоночника,.
Дорсопатию поясничного отдела позвоночника,.
Дорсопатию грудного отдела позвоночника.
Многие клиницисты используют такие локально-синдромальные характеристики, как радикулопатия, цервикалгия, люмбалгия, торакалгия, ишиас.
Лечение
Оперативное лечение дорсопатии требуется достаточно редко. Лечение дорсопатии и её осложнений проводят обычно с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника.
Методика лечения дорсопатии в каждом конкретном случае зависит от причины и степени выраженности болевых синдромов. Оптимальным является комплексный подход, основанный на сочетании различных методов лечения. Правильный выбор методик позволяет добиться самых стойких результатов.
При лечении дорсопатии применяются следующие лекарственные средства и методы лечения:
- нестероидные противовоспалительные средства (НПВС) — применяются в стадии обострения для уменьшения боли и подавления воспалительных процессов в зоне пораженных позвонков;
- миорелаксанты — применяются при сильных мышечных спазмах, расслабляянапряженные мышцы спины, существенно снижают боль;
Тракционное лечение дорсопатии (лечение вытяжением). При применении этого метода лечения дорсопатии происходит растягивание околопозвоночных тканей, связок, мышц, в результате чего расстояние между отдельными позвонками увеличивается на 1-4 мм (в среднем на 1,5 мм). В случае компрессии нервного корешка или кровеносных сосудов в позвоночном канале грыжей диска или остеофитом вытяжение способствует уменьшению сдавливания или его полному устранению;
- успокаивающие средства также рекомендуются при лечении дорсопатии, т. Постоянная боль приводит к взвинченности и утомлению нервной системы. Кроме того, успокаивающие препараты позволяют снизить психогенные мышечные спазмы;
- для лечения дорсопатии назначаются различные виды физиотерапевтических процедур (ультрафиолетовое облучение, дарсонвализация, электрофорез, фонофорез, воздействие магнитного поля, ультразвук, диадинамические токи, подводный душ, массаж, грязевые аппликации и );
- находят применение в лечении дорсопатии мануальная терапия, иглорефлексотерапия;
После снятия болевых ощущений при лечении дорсопатии рекомендуются препараты для ускорения восстановительных процессов — биогенные стимуляторы, витамины группы В, анаболические препараты, сосудистые препараты (улучшают питание нервных корешков и кровоснабжение позвоночника). На этой стадии очень полезна и лечебная физкультура.
Важно помнить, что применяемые при терапевтическом лечении дорсопатии НПВС, анальгетики, спазмолитики эффективны, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие из этих препаратов вообще противопоказаны.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Если еще недавно основной жалобой пациентов невролога была боль в спине, вызванная сильными физическими перегрузками, то наши современники всё чаще жалуются на боли в шейном отделе позвоночника. Тяжёлый физический труд успешно заменили различные машины и техника, а работники интеллектуальной сферы дружно сидят за компьютерами и трудятся «не поднимая голову». Невозможно представить жизнь и без автомобиля, за рулем которого головой нужно вращать на все 360 градусов. Именно сидячий образ жизни и длительное напряжение в шее постепенно становятся проблемой и вызывают дорсопатию шейно грудного отдела позвоночника.
Термин «дорсопатия» собирательный. Это общее название ряда болевых синдромов и патологий, которые связаны непосредственно с позвоночником: спондилёз, остеохондроз, грыжа межпозвонкового диска и т.д. Фактически это общее название дегенеративно-дистрофических изменений в позвоночнике, прилегающих к нему мышцах и связках. Все они объединены болью, которая не проходит сама по себе и доставляет много неприятных минут. Шейная дорсопатия имеет код по мкб 10 M50—M54 Другие дорсопатии.

Почему возникает дорсопатия шейного отдела
Дорсопатия шейного отдела позвоночника в большинстве случаев отмечается у людей в возрасте от 35 лет и старше, поскольку в организме уже начинают происходить естественные процессы старения. У молодых людей эта патология может быть вызвана перенесенными ранее травмами или аномальным развитием позвоночника.
Причины, по которым может развиться шейная дорсопатия, могут быть следующими:
- Длительное нахождение в сидячем положении (за компьютером, в офисе);
- излишне мягкая мебель для сидения;
- микротравмы позвоночника, получаемые при длительном вождении автомобиля, занятиях спортом либо другой профессиональной деятельности;
- ослабленный иммунитет после перенесенных инфекционных заболеваний;
- плоскостопие или деформация стоп, которые делают неравномерной нагрузку на шейный отдел позвоночника и приводят к его перегруженности;
- неудобная мебель для сна (слишком мягкий матрас или неудобная подушка);
- заболевания внутренних органов, провоцирующие возникновение отражённых болей в шейном отделе;
- повышенная психоэмоциональная нагрузка в течение длительного периода (дефицит эндорфинов провоцирует повышение тонуса в мышцах плечевого пояса).
Помимо вышеперечисленных, существует еще ряд других причин, но они встречаются значительно реже.

Основные симптомы
При дорсопатии шейного отдела в первую очередь появляется дискомфорт и болезненные ощущения в области шеи, плеч, рук и верхней части грудной клетки. Постепенно боль нарастает и может носить ноющий характер, иногда вызывает жжение. Из-за усиления болей у пациентов возможно нарушение сна. В некоторых случаях симптомы схожи с признаками стенокардии, что нужно учитывать при диагностике.
Ощущения дискомфорта наиболее выражены при движениях головы – наклон в сторону или поворот шеи отдаются болью в зоне воспаленного нервного корешка. Причиной является компрессия, создающаяся в межпозвоночном отверстии. В большинстве случаев причиной сдавливания нервных окончаний являются воспаленные мышечные ткани или костные (хрящевые) разрастания.
При дорсопатии шеи у пациента явно выражена слабость в руках, возможно онемение кожных покровов; при тяжелом течении заболевания боль в плечевом суставе может привести к временному ограничению движений. Боль значительно усиливается при кашле, чихании, икании и распространяется на ближайшие отделы плечевого пояса.
Появление данных симптомов является поводом для обращения к невропатологу для проведения диагностики и назначения соответствующего лечения.

Методы диагностики
При появлении характерных симптомов, о которых говорилось выше, для диагностики заболеваний шейного отдела необходимо обратиться к невропатологу или травматологу. Врач проводит предварительный опрос, выслушивает жалобы на характер и локацию болей, после чего проводится физикальный осмотр. Доктор исследует позвоночный отдел шеи в различных положениях: стоя, сидя и лёжа на предмет выявления вероятного выпячивания отростков или уплотнений, незначительного смещения лопаток или искривления позвоночной осевой линии.
После осмотра назначаются аппаратные обследования: рентгенография или МРТ. Это высокоинформативные методы исследования при дорсопатии. МРТ также может помочь при диагностике межпозвоночной грыжи шейного отдела или протрузии.

Способы лечения
Если поставлен диагноз «дорсопатия» не стоит надеяться на то, что заболевание «пройдёт само». Если не получать необходимое лечение, боль может утихнуть на время, а затем вернуться уже с новой силой, а болезнь перейти в хроническую стадию. Это чревато периодическими обострениями и осложнениями.
Лечение консервативное и имеет несколько направлений:
- Снятие острой боли;
- нормализация функций спинно-мозговых окончаний;
- предотвращение дальнейшего развития патологий позвоночника.
Поскольку задач несколько, к лечению нужен комплексный подход. Схема и методы подбираются индивидуально, в зависимости от тяжести и формы течения заболевания. В большинстве случаев терапию проводят в два этапа: снятие острой боли и улучшение состояния, а затем закрепление результата лечения. На время лечения и в восстановительный период рекомендуется частичное или полное ограничение физических нагрузок.
 При острых болях для быстрого снятия боли невропатолог может провести новокаиновую блокаду.
При острых болях для быстрого снятия боли невропатолог может провести новокаиновую блокаду.
На стадии обострения назначается приём противовоспалительных препаратов, миорелаксантов, успокоительных средств и миорелаксантов. Во время обострения врач может назначить ношение ортеза (специального поддерживающего корсета) или рекомендовать постельный режим. Необходимо использовать разогревающие мази, в результате использования которых увеличится приток крови к болезненному участку. Это способствует уменьшению отека и снятию воспалительного процесса.
По окончании медикаментозного лечения назначают процедуры, которые будут способствовать восстановлению нервных функций в связках и мышцах шейного отдела.
Врач может рекомендовать следующие процедуры:
- ЛФК. Упражнения для шейно-плечевого отдела позвоночника улучшат кровообращение, питание дисков. Способствует улучшению обмена веществ;
- мануальная точечная терапия быстро и эффективно снимает напряжение мышц шеи;
- курс массажа для нормализации тока крови и улучшения общего тонуса;
- гирудотерапия (лечение пиявками) – значительно улучшит циркуляцию крови и способствует восстановлению тканей позвоночника;
- иглорефлексотерапия. Способствует улучшению регенерации тканей;
- ультразвук. Снимает мышечный спазм, способствует снижению болевого синдрома и снимает воспаление;
- лазерное лечение. Способствует улучшению обменных процессов в костях и хрящах позвоночного ствола;
- тракция (вытяжение) для возвращения позвоночнику правильного положения.

Одновременно с процедурами, врач назначает прием витаминов группы В, хондропротекторы и препараты, улучшающие состояние сосудов.
При дорсопатии хирургическое вмешательство проводится крайне редко, только в случаях, когда есть реальная угроза жизни пациента или возникло осложнение в виде образования грыжи.
Во многих случаях больные с диагнозом дорсопатия прибегают к нетрадиционным способам лечения. На начальной стадии эти способы могут дать хороший эффект, но в стадии обострения они могут быть лишь дополнением к основным методам. Наиболее распространены и хорошо помогают следующие варианты:
- Пресные лепёшки из муки грубого помола. Из муки и воды готовят тесто, выпекают небольшие лепёшки и прикладывают их к больному участку в теплом виде утром и вечером, фиксируют повязкой;
- кашица из мелиссы. Зелень мелиссы распаривают, заворачивают в тканевую салфетку и прикладывают к больному участку;
- настойка из эвкалипта. 50 г сырья заливают 200 мл спирта и настаивают в течение 3-х дней. Используют для растирания больного участка;
- капуста. Лист свежей капусты прикладывают к больному месту на 15-20 минут. Он быстро снимает боль и облегчает состояние больного;
- свежие листья хрена. Их можно распарить, а затем прикладывать к шее, фиксируя на ночь как компресс. Зимой можно использовать сухое сырьё, приготовив из него отвар и применяя для компресса.

Существует еще множество различных рецептов, но желательно применять те из них, которые уже опробованы знакомыми или друзьями. Ведь сегодня интернет заполнен большим количеством рецептов и рекомендаций, но не все из них являются достоверными и эффективными.
Профилактика дорсопатии шейного отдела
Если пациент прошёл курс лечения, важно не допускать повторения заболевания, иначе оно может приобрести хроническую форму. Для этого необходимо соблюдать ряд несложных рекомендаций.
- Правильно выбирайте и распределяйте физическую нагрузку; чередуйте статичные позы сидения за компьютером с периодами разминки и занятиями спорта. Желательно делать перерывы в работе на 10-15 минут, чтобы размять мышцы.
- Правильно питайтесь. Включайте в рацион достаточное количество овощей и фруктов, чтобы организм получил необходимые витамины и минералы.
- Следите за весом. Избыточный вес, как и анорексия, всегда плохо сказываются на состоянии костей и хрящей, а также мышц.
- Избегайте сквозняков и переохлаждения, особенно в области шеи. Зачастую открытые окна (особенно во время езды в автомобиле) являются основной причиной шейной дорсопатии.
Дорсопатия шеи – заболевание, требующее особого внимания. Оно не пройдёт само по себе, и может вызвать серьёзные осложнения. При своевременно проведенном лечении и соблюдении мер профилактики можно избежать повторения неприятных ощущений и улучшить состояние здоровья.
Источник
