Добавочный палец код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Полидактилия.
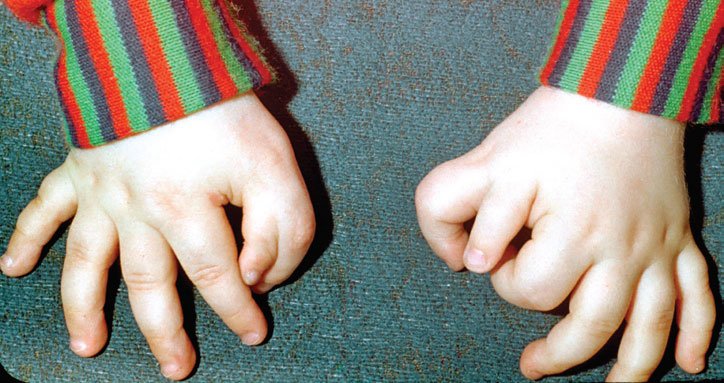
Полидактилия
Описание
Полидактилия. Деформация конечности, характеризующаяся наличием дополнительных пальцев на кистях или стопах. При полидактилии у ребенка отмечаются добавочные нормально развитые пальцы или их рудиментарные придатки на руках или ногах; часто имеет место синдактилия и брахидактилия. Диагностика полидактилии основана на визуальном осмотре конечности, данных рентгенографии костей и пальцев кисти/стопы, результатах генетического консультирования. Лечение полидактилии заключается в хирургическом удалении дополнительных пальцев с использованием, при необходимости, кожной, сухожильной или костной пластики.
Дополнительные факты
Полидактилия — анатомическая аномалия, представляющая врожденное увеличение количества пальцев на руке или ноге от шестипалости до многопалости. Сведения о частоте полидактилии в популяции разноречивы: по данным разных авторов многопалость встречается у 1 из 630-3300 новорожденных; соотношение полов одинаковое. Полидактилия может проявляться в чистом виде или сочетаться с другими врожденными аномалиями опорно-двигательного аппарата – дисплазией тазобедренных суставов, брахидактилией, синдактилией, сгибательными контрактурами пальцев и тд.
Полидактилия нарушает функцию конечностей, ограничивает физическое развитие, отрицательно влияет на психику ребенка, сопровождается необходимостью ношения ортопедической обуви, ограничивает выбор профессии. Медицинским решением проблемы полидактилии занимается ортопедия и генетика.
Причины
Одной из причин возникновения полидактилии является наследственность. Семейные случаи полидактилии передаются по аутосомно-доминантному типу с неполной пенетрантностью, т. Е. Носителями гена многопалости являются отец или мать, но при этом они могут быть здоровы. Вероятность унаследования полидактилии детьми составляет 50%.
В ряде случаев полидактилия может являться одним из симптомов сложных хромосомных нарушений (синдрома Патау) и генных синдромов (синдрома Меккеля, Эллиса-Ван Кревельда, Лоренса-Муна-Барде-Бидля и тд ). В генетике насчитывается около 120 синдромов, сопровождающихся полидактилией.
Причины изолированной полидактилии точно не установлены. Предполагается, что данная врожденная деформация возникает на 5-8 неделе эмбриогенеза и обусловлена увеличением числа мезодермальных клеток.
Классификация
По локализации различают радиальную (преаксиальную), центральную и ульнарную (постаксиальную) полидактилию. При радиальной локализации дефекта имеет место удвоение сегментов первого пальца; при центральной – 2-4-го пальцев; при ульнарной – дупликация 5-го пальца.
По типу удвоения выделяют 3 вида полидактилии: 1 – наличие добавочных пальцев-рудиментов, состоящих из кожи; 2 – наличие добавочных пальцев, являющихся раздвоением основных; 3 – наличие полноценных, нормальной формы и размеров добавочных пальцев. Важным классификационным признаком является наличие или отсутствие деформации основного пальца при полидактилии, поскольку от этого будет зависеть хирургическая тактика.
Чаще полидактилия встречается на руках, хотя возможно увеличение количества пальцев на ногах, а также сочетание многопалости на кистях и стопах. По наблюдениям, односторонняя полидактилия преобладает над двусторонней (65% и 35% соответственно); правосторонняя — над левосторонней примерно в 2 раза.
Симптомы
Основным признаком полидактилии является наличие у ребенка добавочных пальцев на кистях или стопах. При этом дополнительные пальцы могут быть нормальных размеров и строения или представлять собой рудиментарные придатки. В большинстве случаев добавочные пальцы имеют малые размеры и уменьшенное число фаланг; нередко бывают вообще лишены костной основы и представляют собой нефункционирующие мягкотканные образования на кожной ножке. Иногда встречается удвоение только ногтевой фаланги.
Кроме увеличения количества пальцев, при полидактилии имеет место деформация костно-суставного аппарата пораженных сегментов, которая с возрастом прогрессирует и способствует развитию вторичных деформаций и статико-динамических нарушений.
При хондроэктодермальной дисплазии (синдроме Эллиса-Ван Кревельда) полидактилия сочетается с симметричным укорочением конечностей, низкорослостью, деформацией грудной клетки, врожденными пороками сердца (дефектом межпредсердной перегородки, единым предсердием, дефектом межжелудочковой перегородки, стенозом аорты), косолапостью и тд.
В структуре синдрома Лоуренса-Барде-Муна-Бидля, наряду с полидактилией отмечается умственная отсталость, ожирение, пигментный ретинит, недоразвитие половых признаков, синдактилия, деформация черепа.
Диагностика
Диагностика полидактилии проводится на основе клинического, рентгенологического, электрофизиологического, биомеханического, генетического и других методов исследования.
Клиническая диагностика полидактилии предполагает осмотр ребенка детским травматологом-ортопедом, выявление анатомических и функциональных нарушений, определение варианта деформации. Кроме ортопеда, ребенок с полидактилией должен быть осмотрен медицинским генетиком и педиатром.
Рентгенологическое обследование заключается в выполнении рентгенографии кисти или рентгенографии стопы и оценке анатомических соотношений костно-суставного аппарата. Для выявления и оценки состояния костных, хрящевых и мягкотканных структур показано МРТ кисти или стопы.
Дополнительное значение в обследовании имеют электрофизиологические методы диагностики (электромиография, реовазография), позволяющие выяснить состояние мышц и регионарного кровотока при полидактилии. Биомеханические исследования (стабилография, подография) направлены на определение статической нагрузки на конечности при полидактилии стопы.
Генетическая диагностика включает генеалогический анализ, установление типа наследования, прогнозирование риска рождения ребенка с полидактилией в данной семье. При полидактилии, ассоциированной с хромосомными и генными синдромами, особое значение приобретает пренатальная диагностика (акушерское УЗИ, амниоцентез или биопсия хориона с кариотипированием плода). При наличии у плода изолированной полидактилии беременность пролонгируют. В случае выявления тяжелой хромосомной патологии ставится вопрос об искусственном прерывании беременности.
Лечение
Лечение полидактилии проводится только хирургическим путем. Если добавочный палец соединяется с основным только с помощью кожной мембраны, — его удаление проводится в первые месяцы жизни ребенка. Во всех остальных случаях целесообразно отложить оперативное вмешательство до возраста 1 года.
Варианты хирургической коррекции полидактилии в зависимости от типа деформации могут быть различны: удаление добавочного сегмента (пальца) без операции на основном пальце; удаление добавочного сегмента (пальца) с корригирующей остеотомией основного пальца; удаление добавочного сегмента (пальца) с выполнением кожной, сухожильной или костной пластики.
Реабилитационные мероприятия в послеоперационном периоде включают занятия ЛФК, физиотерапевтические процедуры (магнитотерапию, инфракрасное облучение), массаж.
Прогноз
Изолированная полидактилия в большинстве случаев благополучно излечивается хирургически. Наилучшие функциональные и косметические результаты достигаются при проведении операции в раннем возрасте. При полидактилии, ассоциированной с генными или хромосомными нарушениями, прогноз определяется тяжестью основного синдрома.
Профилактика
Профилактика полидактилии предполагает медико-генетическое консультирование пар, в семьях которых имеются наследуемые случаи полидактилии; тщательное планирование беременности и исключение любых возможных неблагоприятных влияний в первом триместре развития плода. Профилактика послеоперационных рецидивов и осложнений заключается в выборе оптимального метода хирургической коррекции, проведении полноценной реабилитации. После операции дети должны находиться на диспансерном наблюдении у детского ортопеда до завершения периода интенсивного роста кисти и стопы (14-15 лет).
Источник
D60
Приобретенная чистая красноклеточная аплазия [эритробластопения]
L03
Флегмона
L03.0
Флегмона пальцев кисти и стопы
M20
Приобретенные деформации пальцев рук и ног
M20.2
Ригидный большой палец стопы
M20.3
Другие деформации большого пальца стопы (приобретенные)
M20.4
Другие молоткообразные деформации пальцев стопы (приобретенные)
M20.5
Другие деформации пальца(цев) стопы (приобретенные)
M20.6
Приобретенные деформации пальца(цев) стопы неуточненные
M21
Другие приобретенные деформации конечностей
M21.3
Свисание стопы или кисти (приобретенное)
M21.4
Плоская стопа [pes planus] (приобретенная)
M21.5
Приобретенные когтеобразная кисть, косорукость, полая стопа (с высоким сводом) и искривленная стопа (косолапость)
M21.6
Другие приобретенные деформации лодыжки и стопы
M77
Другие энтезопатии
M77.5
Другие энтезопатии стопы
Q66
Врожденные деформации стопы
Q66.3
Другие врожденные варусные деформации стопы
Q66.5
Врожденная плоская стопа [pes planus]
Q66.6
Другие врожденные вальгусные деформации стопы
Q66.7
Полая стопа [pes cavus]
Q66.8
Другие врожденные деформации стопы
Q66.9
Врожденная деформация стопы неуточненная
Q69
Полидактилия
Q69.2
Добавочный палец (пальцы) стопы
Q70
Синдактилия
Q70.2
Сращение пальцев стопы
Q70.3
Перепончатость пальцев стопы
Q72
Дефекты, укорачивающие нижнюю конечность
Q72.1
Врожденное отсутствие бедра и голени при наличии стопы
Q72.2
Врожденное отсутствие голени и стопы
Q72.3
Врожденное отсутствие стопы и пальца(ев) стопы
Q72.7
Врожденное расщепление стопы
S90
Поверхностная травма области голеностопного сустава и стопы
S90.1
Ушиб пальца(ев) стопы без повреждения ногтевой пластинки
S90.2
Ушиб пальца(ев) стопы с повреждением ногтевой пластинки
S90.3
Ушиб другой и неуточненной части стопы
S90.7
Множественные поверхностные травмы голеностопного сустава и стопы
S90.8
Другие поверхностные травмы голеностопного сустава и стопы
S90.9
Поверхностная травма голеностопного сустава и стопы неуточненная
S91
Открытая рана области голеностопного сустава и стопы
S91.1
Открытая рана пальца(ев) стопы без повреждения ногтевой пластинки
S91.2
Открытая рана пальца(ев) стопы с повреждением ногтевой пластинки
S91.3
Открытая рана других частей стопы
S91.7
Множественные открытые раны голеностопного сустава и стопы
S92
Перелом стопы, исключая перелом голеностопного сустава
S92.4
Перелом большого пальца стопы
S92.40
Перелом большого пальца стопы закрытый
S92.41
Перелом большого пальца стопы открытый
S92.5
Перелом другого пальца стопы
S92.50
Перелом другого пальца стопы закрытый
S92.51
Перелом другого пальца стопы открытый
S92.7
Множественные переломы стопы
S92.70
Множественные переломы стопы закрытые
S92.71
Множественные переломы стопы открытые
S92.9
Перелом стопы неуточненный
S92.90
Перелом стопы неуточненный закрытый
S92.91
Перелом стопы неуточненный открытый
S93
Вывих, растяжение и перенапряжение капсульно-связочного аппарата голеностопного сустава и стопы
S93.1
Вывих пальца(ев) стопы
S93.2
Разрыв связок на уровне голеностопного сустава и стопы
S93.3
Вывих другой и неуточненной части стопы
S93.5
Растяжение и перенапряжение капсульно-связочного аппарата суставов пальца(ев) стопы
S93.6
Растяжение и перенапряжение капсульно-связочного аппарата других и неуточненных суставов стопы
S94
Травма нервов на уровне голеностопного сустава и стопы
S94.2
Травма глубокого малоберцового нерва на уровне голеностопного сустава и стопы
S94.3
Травма кожного чувствительного нерва на уровне голеностопного сустава и стопы
S94.7
Травма нескольких нервов на уровне голеностопного сустава и стопы
S94.8
Травма других нервов на уровне голеностопного сустава и стопы
S94.9
Травма неуточненного нерва на уровне голеностопного сустава и стопы
S95
Травма кровеносных сосудов на уровне голеностопного сустава и стопы
S95.0
Травма тыльной [дорсальной] артерии стопы
S95.1
Травма подошвенной артерии стопы
S95.2
Травма тыльной [дорсальной] вены стопы
S95.7
Травма нескольких кровеносных сосудов на уровне голеностопного сустава и стопы
S95.8
Травма других кровеносных сосудов на уровне голеностопного сустава и стопы
S95.9
Травма неуточненного кровеносного сосуда на уровне голеностопного сустава и стопы
S96
Травма мышцы и сухожилия на уровне голеностопного сустава и стопы
S96.0
Травма длинного сгибателя пальца и его сухожилия на уровне голеностопного сустава и стопы
S96.1
Травма длинного разгибателя пальца и его сухожилия на уровне голеностопного сустава и стопы
S96.2
Травма собственной мышцы и сухожилия на уровне голеностопного сустава и стопы
S96.7
Травма нескольких мышц и сухожилий на уровне голеностопного сустава и стопы
S96.8
Травма другой мышцы и сухожилия на уровне голеностопного сустава и стопы
S96.9
Травма неуточненных мышц и сухожилий на уровне голеностопного сустава и стопы
S97
Размозжение голеностопного сустава и стопы
S97.1
Размозжение пальца(ев) стопы
S97.8
Размозжение других отделов голеностопного сустава и стопы
S98
Травматическая ампутация на уровне голеностопного сустава и стопы
S98.0
Травматическая ампутация стопы на уровне голеностопного сустава
S98.1
Травматическая ампутация одного пальца стопы
S98.2
Травматическая ампутация двух и более пальцев стопы
S98.3
Травматическая ампутация других частей стопы
S98.4
Травматическая ампутация стопы на неуточненном уровне
S99
Другие и неуточненные травмы голеностопного сустава и стопы
S99.7
Множественные травмы голеностопного сустава и стопы
S99.8
Другие уточненные травмы голеностопного сустава и стопы
S99.9
Травма голеностопного сустава и стопы неуточненная
T05
Травматические ампутации, захватывающие несколько областей тела
T05.4
Травматическая ампутация одной стопы в сочетании с ампутацией другой ноги на любом уровне, кроме стопы
T25
Термические и химические ожоги области голеностопного сустава и стопы
T25.0
Термический ожог области голеностопного сустава и стопы неуточненной степени
T25.1
Термический ожог области голеностопного сустава и стопы первой степени
T25.2
Термический ожог области голеностопного сустава и стопы второй степени
T25.3
Термический ожог области голеностопного сустава и стопы третьей степени
T25.4
Химический ожог области голеностопного сустава и стопы неуточненной степени
T25.5
Химический ожог области голеностопного сустава и стопы первой степени
T25.6
Химический ожог области голеностопного сустава и стопы второй степени
T25.7
Химический ожог области голеностопного сустава и стопы третьей степени
T33
Поверхностное отморожение
T33.8
Поверхностное отморожение области голеностопного сустава и стопы
T34
Отморожение с некрозом тканей
T34.8
Отморожение с некрозом тканей в области голеностопного сустава и стопы
T69
Другие эффекты воздействия низкой температуры
T69.0
Траншейная рука и стопа
Z89
Приобретенное отсутствие конечности
Z89.4
Приобретенное отсутствие стопы и голеностопного сустава
Источник
Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: M65,3 Щелкающий палец.

Стенозирующий лигаментит
Описание
Стенозирующий лигаментит. Заболевание сухожильно — связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
Дополнительные факты
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ Лечение стенозирующего лигаментита осуществляют ортопеды и травматологи.
Анатомия и патанатомия
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Симптомы
Симптомы остро протекающего стенозирующего лигаментита очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента.
Дифференциальная диагностика
Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
