Для купирования болевого синдрома при инфаркте миокарда используют
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ). Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода. Больному нельзя давать половинные дозы анальгетиков, он не должен терпеть боль — это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис). Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.
Купирование боли при инфаркте миокарда включает следующее. САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст., ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС. • Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку. • АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее — по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут). У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией. — Также рекомендуем «Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.» Оглавление темы «Диагностика и лечение инфаркта миокарда.»: |
Источник
Субъективные ощущения, сопровождающиеся рефлекторным ухудшением кровообращения, психическим возбуждением и резким двигательным беспокойством, делают купирование болевого синдрома первоочередной задачей интенсивной терапии при остром инфаркте миокарда. При выраженном болевом синдроме следует сразу же начинать с эффективной обезболивающей терапии с внутривенным введением лекарственных средств.
Значительную роль в купировании болей при инфаркте миокарда продолжают играть морфин и пантопон (1—2 мл 1% раствора), вводимые вместе с атропином (0,5—1,0 мл 0,1% раствора), для устранения их вагусного действия. Неблагоприятное побочное действие опиатов (угнетение дыхательного центра, рвота, парез желудочка и кишечника) потребовало поиска путей «экономии морфина» (В. Н. Виноградов) и привело к широкому применению коктейлей, в которые наряду с опиатами входят анальгин (2 мл и более 50% раствора) и антигистаминные препараты с седативным свойством (2 мл 2,5% раствора пипольфена или 1—2 мл 1% раствора димедрола), а также обладающий нейроплегическим действием аминазин (1—2 мл 2,5% раствора).В последние годы при болевом синдроме у больных инфарктом миокарда используют нейролептанальгезию — комбинированное применение нейролептиков типа дегидробензперидола (дроперидола) и анальгетиков типа фентанила, болеутоляющее действие которого в 80—100 раз превосходит действие морфина. Обычно эти препараты вводят в виде готовой смеси (1—2 мл и более таламонала, содержащего в 1 мл 0,05 мг фентанила и 2,5 мг дроперидола) или же комбинируют их в зависимости от состояния больного. Следует учитывать, что фентанил, как и морфин, может вызвать угнетение дыхательного центра и потребовать применения налорфина (2—10 мг) или — в более легких случаях — обычных дыхательных аналептиков. С такой возможностью побочного действия препарата необходимо особенно считаться при лечении больных старческого возраста с выраженным церебральным атеросклерозом, хотя дозы применяемых препаратов, в этих случаях значительно меньше, чем в хирургической практике.
Применение дегидробензперидола при инфаркте миокарда диктуется не только его свойствами нейролептика, но и блокирующим действием, на а-адренергические рецепторы и сосуды малого круга кровообращения.
Заслугой отечественной медицины является широкое применение при ишемической болезни сердца закиси азота (в смеси с кислородом в концентрации 1 : 1 и выше). Относительная простота анальгезии закисью азота и практически полное отсутствие осложнений, связанных с передозировкой, позволили применить этот метод не только в стационаре, но и в условиях скорой медицинской помощи. При возникающем изредка резком нарастании цианоза (вследствие уменьшения доли кислорода во вдыхаемой смеси) необходимо уменьшить концентрацию закиси азота. Недостатком метода является возможность возникновения кратковременного периода возбуждения, что является свидетельством перехода из стадии анальгезии в хирургическую стадию наркоза (из I3 в III1 стадию).
Положительное действие оказывает анальгезия метоксифлураном и дипидолором .
Из относительно редко применяемых при инфаркте миокарда средств общего обезболивания следует упомянуть оксибутират натрия. 20% раствор препарата медленно вводят внутривенно (1—2 мл в минуту) из расчета 50—120 мг оксибутирата натрия на 1 кг веса. Препарат оказывает выраженное седативное, а при увеличении дозы и наркотическое действие. Существенным положительным свойством препарата является повышение устойчивости тканей сердца и мозга к гипоксии.
Даже при применении всех современных методов купирования болей, при инфаркте миокарда болевой синдром иногда не удается устранить полностью и боли рецидивируют в течение многих часов. Это наблюдается преимущественно у больных с обширными очагами некроза, надрывами миокарда и плохим прогнозом. Все же в большинстве случаев купирование болей при инфаркте миокарда является лишь вопросом правильной врачебной тактики (адекватные дозы, повторное и длительное капельное введение, комбинирование лекарственных средств).
Источник
.jpg) Интенсивная терапия при остром инфаркте миокарда направлена на устранение боли, борьбу с острой левожелудочковой недостаточностью, кардиогенным шоком, тромбоэмболическими осложнениями, купирование и предупреждение опасных для жизни нарушений ритма сердца и проводимости.
Интенсивная терапия при остром инфаркте миокарда направлена на устранение боли, борьбу с острой левожелудочковой недостаточностью, кардиогенным шоком, тромбоэмболическими осложнениями, купирование и предупреждение опасных для жизни нарушений ритма сердца и проводимости.
Субъективные ощущения, сопровождающиеся рефлекторным ухудшением кровообращения, психическим возбуждением и резким двигательным беспокойством, делают купирование болевого синдрома первоочередной задачей интенсивной терапии при остром инфаркте миокарда. При выраженном болевом синдроме следует сразу же начинать с эффективной обезболивающей терапии с внутривенным введением лекарственных средств.
Значительную роль в купировании болей при инфаркте миокарда продолжают играть морфин и пантопон (1—2 мл 1% раствора), вводимые вместе с атропином (0,5—1,0 мл 0,1% раствора), для устранения их вагусного действия. Неблагоприятное побочное действие опиатов (угнетение дыхательного центра, рвота, парез желудочка и кишечника) потребовало поиска путей «экономии морфина» (В. Н. Виноградов) и привело к широкому применению коктейлей, в которые наряду с опиатами входят анальгин (2 мл и более 50% раствора) и антигистаминные препараты с седативным свойством (2 мл 2,5% раствора пипольфена или 1—2 мл 1% раствора димедрола), а также обладающий нейроплегическим действием аминазин (1—2 мл 2,5% раствора).
В последние годы при болевом синдроме у больных инфарктом миокарда используют нейролептанальгезию — комбинированное применение нейролептиков типа дегидробензперидола (дроперидола) и анальгети-ков типа фентанила, болеутоляющее действие которого в 80—100 раз превосходит действие морфина (см. «Руководство по анестезиологии»). Обычно эти препараты вводят в виде готовой смеси (1—2 мл и более таламонала, содержащего в 1 мл 0,05 мг фентанила и 2,5 мг дроперидола) или же комбинируют их в зависимости от состояния больного. Следует учитывать, что фентанил, как и морфин, может вызвать угнетение дыхательного центра и потребовать применения налорфина (2—10 мг) или — в более легких случаях — обычных дыхательных аналептиков.. С такой возможностью побочного действия препарата необходимо особенно считаться при лечении больных старческого возраста с выраженным церебральным атеросклерозом, хотя дозы применяемых препаратов, в этих случаях значительно меньше, чем в хирургической практике.
Применение дегидробензперидола при инфаркте миокарда диктуется не только его свойствами нейролептика, но и блокирующим действием, на а-адренергические рецепторы и сосуды малого круга кровообращения.
Заслугой отечественной медицины является широкое применение при ишемической болезни сердца закиси азота (в смеси с кислородом в концентрации 1 : 1 и выше). Относительная простота анальгезии закисью азота и практически полное отсутствие осложнений, связанных с передозировкой, позволили применить этот метод не только в стационаре, но и в условиях скорой медицинской помощи. При возникающем изредка резком нарастании цианоза (вследствие уменьшения доли кислорода во вдыхаемой смеси) необходимо уменьшить концентрацию закиси азота. Недостатком метода является возможность возникновения кратковременного периода возбуждения, что является свидетельством перехода из стадии анальгезии в хирургическую стадию наркоза (из I3 в III1 стадию).
Положительное действие оказывает анальгезия метоксифлураном и дипидолором .
Из относительно редко применяемых при инфаркте миокарда средств общего обезболивания следует упомянуть оксибутират натрия. 20% раствор препарата медленно вводят внутривенно (1—2 мл в минуту) из расчета 50—120 мг оксибутирата натрия на 1 кг веса. Препарат оказывает выраженное седативное, а при увеличении дозы и наркотическое действие. Существенным положительным свойством препарата является повышение устойчивости тканей сердца и мозга к гипоксии.
Даже при применении всех современных методов купирования болей, при инфаркте миокарда болевой синдром иногда не удается устранить полностью и боли рецидивируют в течение многих часов. Это наблюдается преимущественно у больных с обширными очагами некроза, надрывами миокарда и плохим прогнозом. Все же в большинстве случаев купирование болей при инфаркте миокарда является лишь вопросом правильной врачебной тактики (адекватные дозы, повторное и длительное капельное введение, комбинирование лекарственных средств).
Следует указать, что, устраняя боль, врач не всегда может быть уверен в правильности диагноза, особенно при абдоминальной форме инфаркта миокарда. Между тем применение больших доз нейролептиков, анальгетиков и наркотиков при ошибочной диагностике инфаркта миокарда может привести к несвоевременному распознаванию истинной причины болей (острый панкреатит, перфорация язвы и т. д.) с тяжелейшими последствиями.
Какой же должна быть тактика врача при наличии сомнений в правильности диагноза инфаркта миокарда?
При подозрении на возникновение инфаркта миокарда следует устранить болевой приступ, но с тем, чтобы в кратчайшие сроки провести обследование для подтверждения диагноза острой ишемической болезни-сердца или выявления иной причины болевого синдрома. Разумеется, оценка состояния больного будет затруднена тем обстоятельством, что симптоматика заболевания окажется неполной, но и в этих случаях; целенаправленное обследование (ЭКГ, определение амилазы в крови и моче, обзорное рентгенологическое исследование органов брюшной полости при минимальной активности больного и др.) обычно позволяет быстро уточнить диагноз. Ошибочной является тактика отказа от эффективного обезболивания при отсутствии «стопроцентной» уверенности в наличии инфаркта миокарда. Обоснованное подозрение на возникновение острой ишемической болезни сердца требует проведения обезболивания в полном объеме.
Особо должно быть отмечено обезболивающее действие тромболитических средств и гепарина.
Руководство по клинической реаниматологии, под ред. проф. Т.М. Дарбиняна, 1974
Еще статьи на эту тему:
— Реанимация при фибрилляции желудочков
— Основные осложнения инфаркта миокарда
— Диагностика остановки сердца
Источник
Купирование боли при инфаркте миокарда
Ранняя диагностика
Достоверные ЭКГ-критерии инфаркта миокарда
Лечение в кардиологическом (терапевтическом) отделении
После перевода из блока интенсивной терапии продолжить приём:
1. АСК 75 мг в сутки.
2. Бета-арденоблокаторов.
3. Клопидогреля 75 мг в сутки.
4. При необходимости – нитратов.
5. Начать приём статинов.
6. Контроль АД, сердечного ритма.
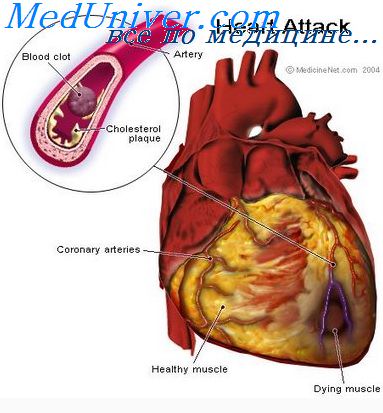
Инфаркт миокарда – некроз (омертвение) сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой. Изменения возникают через 20-30 минут после начала окклюзии.
- Атеросклероз
- Неатеросклеротические причины
· Спазм коронарной артерии
· Эмболизация (вегетациями, частями пристеночного тромба или тромба на искусственном клапане, частями опухоли)
· Тромбоз (артерииты, травма сердца, амилоидоз)
· Расслоение коронарной артерии, аорты
· Миокардиальные мышечные мостики
· Аномалии коронарных артерий
1. Боль в грудной клетке: за грудиной, иррадиация в левую руку, в шею, в нижнюю челюсть, в спину, в эпигастрий, в обе руки.
· Боль может охватывать одновременно спину, эпигастрий, шею и нижнюю челюсть.
· Не купируется нитроглицерином.
· Безболевой инфаркт миокарда – 10-25 % больных.
2. Одышка, потливость, тошнота, боли в животе, головокружение, кратковременная потеря сознания (синкоп), резкое снижение АД, слабость или синкоп без четкого описания боли (пожилые, при сахарном диабете)
3. Внезапно возникшая аритмия
1. Сердечные: инфаркт миокарда, расслаивающая аневризма аорты, перикардит
2. Внесердченые: пневмоторакс, плеврит, тромбоэмболия легочной артерии, медиастинит, болезни пищевода, язвенная болезнь желудка с осложнениями, опоясывающий лишай
1. Появление новых зубцов Q шириной более 30 мс и глубиной более 2 мм по крайней мере в двух отведениях из следующих отведениях:
· II, III или aVF;
· I и aVL
2. Новые подъем или депрессия сегмента ST-Т более 1 мм через 20 мс после точки J в двух смежных отведениях;
3. Полная блокада левой ножки пучка Гиса при наличии соответствующей клиники
N.B. Нормальная ЭКГ не исключает ИМ!
- Боль в грудной клетке, дискомфорт
- Элевация сегмента ST или появление БЛНПГ
- Повышение маркеров некроза миокарда (Тропонины, МБ изофермент КФК)
- ЭхоКГ
1. В/в опиоидные анальгетики (морфин 4-8 мг). При отсутствии эффекта – повторно 2 мг с пятиминутным интервалом
2. Кислород 2-4 л/мин при одышке или сердечной недостаточности
3. Бета-адреноблокаторы или нитраты в/в при отсутствии эффекта от опиоидов
4. Транквилизаторы (могут быть применены)
Купирование боли при инфаркте миокарда
Купирование выраженного болевого синдрома можно осуществить воспользовавшись предлагаемой схемой (И.Г.Фомина, 1997).
Программа купирования ангинозного статуса при нормальном или повышенном АД
Программа реализуется посредством последовательного выполнения приведенных ниже мероприятий. Каждое последующее мероприятие выполняется при неэффективности предыдущего.
- Омнопон 1-2% раствор 1 мл и димедрол 1% раствор 1-2 мл, или дроперидол 0,25% раствор 1-2 мл в 10 мл изотонического раствора натрия хлорида в/в в течение 3-5 минут. Аспирин 300 мг разжевать.
- Фентанил 0,005% раствор 1-2 мл и дроперидол 0,25% раствор в дозах, зависящих от систолического АД: до 100 мм рт.ст. — 1 мл (2,5 мг), до 120 мм рт.ст. — 2 мл (5 мг), до 160 мм рт.ст. — 3 мл (7,5 мг), выше 160 мм рт.ст. — 4 мл (10 мг). Препараты разводят в 10 мл изотонического раствора натрия хлорида или глюкозы и вводят в/в в течение 5-7 минут под контролем АД и частоты дыхания.
- Оценивается целесообразность проведения тромболитической терапии, которую проводят в первые 0,5-12 ч от начала болей, или чрезкожной транслюминальной коронарной ангиопластики (ЧТКА) и назначения бета-адреноблокаторов.
- Нитроглицерин 0,01% раствор 1 мл (0,1 мг или 100 мкг) в 100 мл изотонического раствора хлорида натрия вводят в/в капельно со скоростью 25-50 мкг/мин под контролем АД, увеличивая каждые 5-10 мин на 10-15 мкг/мин до снижения систолического АД на 10-15% от исходного уровня, но не ниже 100 мм рт.ст. или изосорбитдинитрат 50 мг в 100 мл изотонического раствора хлорида натрия вводят в/в капельно со скоростью 8-10 капель/мин под контролем АД, увеличивая скорость введения каждые 15 мин в зависимости от реакции АД.
- Наркоз закисью азота: в течение 3 мин ингаляция чистого кислорода, затем закисно-кислородный наркоз с постепенным увеличением закиси азота с 20 до 80% и соответственно уменьшением кислорода с 80 до 20%.
- Кислород, увлажненный этиловым спиртом, через носовой катетер со скоростью 8 л/мин.
- Повторные введения наркотических и ненаркотических анальгетиков с короткими интервалами (от 10-15 до 20-30 мин) под контролем АД, частоты дыхания и пульса.
При рецидивирующих болях, не поддающихся медикаментозной коррекции названными выше препаратами, решается вопрос о проведении кратковременного внутривенного наркоза оксибутиратом натрия, гексеналом и др. или спинномозговой анестезии.
При некупирующихся болях, сопровождающихся прогрессирующим кардиогенным шоком и сердечной недостаточностью, решается вопрос о проведении:
- внутриаортальной баллонной контрпульсации;
- срочной баллонной ангиопластики;
- срочного аортокоронарного шунтирования.
Внутримышечные инъекции, к которым иногда прибегают на догоспитальном этапе, не всегда дают предсказуемый результат и могут привести к увеличению общей активности креатинфосфокиназы, затрудняя ферментную диагностику инфаркта миокарда.
A.А. Mapтынoв
«Купирование боли при инфаркте миокарда» и другие статьи из раздела Неотложные состояния в кардиологии
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.
Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ).
Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода.
Больному нельзя давать половинные дозы анальгетиков. он не должен терпеть боль — это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис).
Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.

Купирование боли при инфаркте миокарда включает следующее.
• Прием таблетки нитроглицерина под язык, если нет гипотонии (ибо даже малая его доза может вызвать гипотонию, что опасно для больного, особенно на фоне брадикардии), повторить через 5—10 мин (если больной находится дома). Сублингвальный прием нитроглицерина очень редко «открывает» окклюзивную коронарную артерию. Следует узнать у больного, не принимал ли он последнее время силденафил (виагру), так как прием нитроглицерина на этом фоне в последние 24 ч может вызвать опасное падение АД. Если он неэффективен, то в больнице вводят наркотические ЛС. У части больных ИМ анальгетики только временно устраняют болевой синдром. В этих случаях внутривенно капельно вводят 100 мл 1% раствора нитроглицерина с начальной скоростью 5-10 мкг/мин и постепенным увеличением скорости до 20 мкг/мин и более (на 5— 10 мкг/мин каждые 5-10 мин) под контролем АД (лучше проводить непрерывную инфузию в течение 48-72 ч) и ЯСС (может повышаться более чем на 10 уд/мин, но не должно превышать 110 уд/мин).
САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст. ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС.
• Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку.
• АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее — по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут).
У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией.
Оглавление темы «Диагностика и лечение инфаркта миокарда.»:
Источник
