Для контроля за динамикой отечного синдрома при гломерулонефрите
Тема № 24: Педиатрия Болезни почек и мочевыделительной системы у детей
Распространенные периферические отеки, асцит в сочетании с массивной протеинурией у детей наблюдается при
а) дизурическом синдроме
+б) нефротическом синдроме
в) гипертоническом синдроме
г) абдоминальном синдроме
Появление у детей одновременно с гематурией гипертензии, отеков характерно для
+а) гломерулонефрита
б) цистита
в) пиелонефрита
г) нефроптоза
3. Для протеинурического варианта мочевого синдрома у детей характерно преобладание в моче
а) лейкоцитов
б) эритроцитов
в) сахара
+г) белка
Уменьшение суточного объема мочи у ребенка — это
+а) олигурия
б) анурия
в) полиурия
г) поллакиурия
Наиболее частый путь инфицирования у девочек при цистите
а) гематогенный
б) нисходящий
в) контактный
+г) восходящий
У ребенка раннего возраста цистит возникает при несоблюдении
+а) правил гигиены промежности
б) режима кормления
в) режима сна
г) температурного режима в помещении
Теплые сидячие ванночки с раствором антисептиков назначаются ребенку при
+а) остром цистите
б) гломерулонефрите
в) нефроптозе
г) дисметаболической нефропатии
Бактериальное воспаление почечной ткани и слизистой оболочки лоханок у детей, сопровождающееся пора-жением канальцев, — это
а) гломерулонефрит
б) цистит
+в) пиелонефрит
г) нефроптоз
Наиболее частой непосредственной причиной развития пиелонефрита у детей является
а) стрептококк
+б) кишечная палочка
в) палочка сине-зеленого гноя
г) гонококк
Вторичный обструктивный пиелонефрит у детей развивается на фоне
+а) аномалии почек и мочевых путей
б) обменных нарушений в организме
в) частичного иммунодефицитного состояния
г) свободного оттока мочи
Концентрационная способность почек у детей определяется результатом пробы
а) по Аддису-Каковскому
б) по Нечипоренко
в) ортостатической
+г) по Зимницкому
Интоксикация, боли в животе и поясничной области, положительный симптом Пастернацкого у детей старше-го возраста наблюдаются при
а) дисметаболической нефропатии
б) цистите
+в) пиелонефрите
г) вульвовагините
Пиелонефрит часто встречается в возрасте
а) школьном
+б) грудном
в) дошкольном
г) подростковом
Высокая лейкоцитурия и бактериурия у детей характерны для
+а) пиелонефрита
б) гломерулонефрита
в) опухоли почек
г) цистита
Строгий постельный режим показан ребенку с пиелонефритом
а) в первые 3 дня болезни
+б) в острый период заболевания
в) до полного выздоровления
г) в период бактериурии
Лечебное питание ребенка с пиелонефритом строится по принципу
+а) молочно-растительной диеты с умеренным ограничением белка и соли
б) усиленного белкового питания
в) бессолевой диеты
г) молочно-растительной диеты с ограничением сахара
Ребенок, больной пиелонефритом, в процессе лечения должен мочиться
а) редко
+б) часто
в) не имеет значения как
г) соответственно возрасту
Фитотерапия в лечении пиелонефрита у детей является
а) основным средством
+б) вспомогательным средством
в) противопоказана
г) этиотропным средством
При хронизации пиелонефрита у детей
а) прогноз благоприятный
б) может развиться ОПН
+в) может развиться вторичное сморщивание почек (ХПН)
г) всегда наступает выздоровление
Этиотропной терапией при остром пиелонефрите у детей является
+а) антибактериальная терапия
б) фитотерапия
в) физиотерапия
г) витаминотерапия
Наиболее тяжелым по течению и исходу среди заболеваний почек у детей является
а) дисметаболическая нефропатия
б) пиелонефрит
+в) гломерулонефрит
г) нефроптоз
Развитие гломерулонефрита у детей в последнее время чаще отмечается после инфекции
а) стафилококковой
+б) стрептокковой
в) колибацилярной
г) протейной
При гломерулонефрите у детей иммунные комплексы антиген-антитело поражают
а) петлю Генле
б) канальцы
+в) клубочки
г) чашечки
Для контроля за динамикой отечного синдрома при гломерулонефрите у детей следует
а) ограничить прием жидкости
б) назначить бессолевую диету
+в) регулярно определять массу тела ребенка и ежедневно измерять диурез
г) назначить принудительный ритм мочеиспусканий
Повышение АД у детей, особенно диастолического, характерно для
+а) острого периода гломерулонефрита
б) острого периода пиелонефрита
в) латентного течения гломерулонефрита
г) латентного течения пиелонефрита
Изменение мочи при гломерулонефрите свидетельствует о
а) глюкозурии
+б) протеинурии
в) лейкоцитурии
г) бактериурии
Длительное повышение АД при гломерулонефрите вызывает
а) астигматизм
б) миопию
+в) изменения в глазном дне
г) дальнозоркость
Ребенку с любой формой гломерулонефрита в первую очередь назначают
а) антибактериальную терапию
+б) строгий постельный режим и диету
в) гипотензивные и диуретические препараты
г) препараты цитостатического действия
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2016-04-27
Нарушение авторских прав и Нарушение персональных данных
Источник
в) противопоказана
г) этиотропным средством
19. При хронизации пиелонефрита у детей
а) прогноз благоприятный
б) может развиться ОПН
в) может развиться вторичное сморщивание почек (ХПН)
г) всегда наступает выздоровление
20. Этиотропной терапией при остром пиелонефрите у детей является
А) антибактериальная терапия
б) фитотерапия
в) физиотерапия
г) витаминотерапия
21. Наиболее тяжелым по течению и исходу среди заболеваний почек у детей является
а) дисметаболическая нефропатия
б) пиелонефрит
В) гломерулонефрит
г) нефроптоз
22. Развитие гломерулонефрита у детей в последнее время чаще отмечается после инфекции
а) стафилококковой
Б) стрептокковой
в) колибацилярной
г) протейной
23. При гломерулонефрите у детей иммунные комплексы антиген–антитело поражают
а) петлю Генле
б) канальцы
В) клубочки
г) чашечки
24. Для контроля за динамикой отечного синдрома при гломерулонефрите у детей следует
а) ограничить прием жидкости
б) назначить бессолевую диету
В) регулярно определять массу тела ребенка и ежедневно измерять диурез
г) назначить принудительный ритм мочеиспусканий
25. Повышение АД у детей, особенно диастолического, характерно для
А) острого периода гломерулонефрита
б) острого периода пиелонефрита
в) латентного течения гломерулонефрита
г) латентного течения пиелонефрита
26. Изменение мочи при гломерулонефрите свидетельствует о
а) глюкозурии
Б) протеинурии
в) лейкоцитурии
г) бактериурии
27. Длительное повышение АД при гломерулонефрите вызывает
а) астигматизм
б) миопию
В) изменения в глазном дне
г) дальнозоркость
28. Ребенку с любой формой гломерулонефрита в первую очередь назначают
а) антибактериальную терапию
Б) строгий постельный режим и диету
в) гипотензивные и диуретические препараты
г) препараты цитостатического действия
29. В качестве патогенетической терапии детям с нефротической формой гломерулонефрита назначают
А) глюкокортикоиды с цитостатиками
б) антибиотики и сульфаниламиды
в) препараты хинолинового ряда
г) антиметаболиты с гепарином
30. Особенности диеты при гломерулонефрите
а) увеличение количества жидкости
б) обогащение животным белком
В) ахлоридная, гипохлоридная
г) высококалорийная
31. Ход амбулаторного лечения ребенка с гломерулонефритом контролируют анализами крови и мочи
а) еженедельно
б) 1 раз в 2 недели
В) ежемесячно
г) ежеквартально
32. Для исследования по методу Нечипоренко достаточно собрать мочи в мл
а) 100
Б) 10
в) 200
г) суточное количество
33. Выделения из влагалища, гиперемия вульвы, зуд и следы расчесов наблюдаются у девочек при
а) цистите
б) уретрите
В) вульвовагините
г) пиелонефрите
34. Количество лейкоцитов, допустимое в общем анализе мочи
а) сплошь в поле зрения
Б) 3-5 в поле зрения
в) 10-15 в поле зрения
г) 15-20 в поле зрения
35. При применении мочегонных препаратов рекомендуется употреблять
а) молочные продукты
б) мясо, рыбу
В) изюм, курагу
г) свежие фрукты
Эталоны ответов
1 б, 2 а, 3 г, 4 а, 5 г, 6 а, 7 а, 8 в, 9 б, 10 а, 11 г, 12 в, 13 б, 14 а, 15 б, 16 а, 17 б, 18 б, 19 в, 20 а, 21 в, 22 б, 23 в, 24 в, 25 а, 26 б, 27 в, 28 б, 29 а, 30 в, 31 в, 32 б, 33 в, 34 б, 35 в.
Болезни крови и кроветворных органов у детей
1. Хлороз у детей — это
А) своеобразная форма анемии у девочек в пубертатном периоде
б) проявление гемолитической болезни новорожденного
в) симптом железодефицитной анемии
г) симптом наследственной гемолитической анемии
2. Уровень гемоглобина у детей при среднетяжелой форме железодефицитной анемии ниже (г/л)
а) 110-120
Б) 80-100
в) 66-80
г) 50-40
3. Уровень гемоглобина у детей при легкой форме железодефицитной анемии ниже (г/л)
А) 110-120
б) 90-100
в) 80-70
г) 50-60
4. Наиболее частая анемия в детском возрасте
а) белководефицитная
Б) железодефицитная
в) постгеморрагическая
г) гемолитическая
5. Детям первого года жизни при анемиях легкой и среднетяжелой формы назначают железо в
а) инъекциях (феррум-лек)
б) капсулах (эрифер)
в) драже (ферроплекс)
г) сиропе (актиферрин)
6. Благоприятный прогноз наблюдается у детей с анемией
А) железодефицитной
б) белководефицитной
в) витаминодефицитной
г) апластической
7. При железодефицитной анемии может отмечаться склонность к употреблению
А) глины, мела
б) молочных продуктов
в) мясных продуктов
г) зелени, овощей
8. Заболевания крови с замедленной свертываемостью и повышенной кровоточивостью
а) гемолитическая анемия
б) тромбоцитопатия
в) тромбоцитопеническая пурпура
Г) гемофилия
9. Гемофилия А у детей обусловлена недостаточностью в крови фактора
а) VI
б) VII
В) VIII
г) IX
10. Самое характерное проявление гемофилии, являющееся наиболее частой причиной инвалидизации у детей
а) кровоизлияние в мозг
Б) гемартрозы
в) гемоторакс
г) геморрагическая сыпь
11. Для какого заболевания характерны частые кровотечения у мальчиков
а) тромбоцитопенической пурпуры
б) тромбоцитопатии
в) гемолитической анемии
Г) гемофилии
12. Гемофилия у детей чаще проявляется в возрасте (годы жизни)
А) 1–2
б) 3–4
в) 5–6
г) 7–8
13. Наиболее часто встречаемый вид гемофилии
А) А
б) В
в) С
г) А и С
14. С целью гемостаза при гемофилии А у детей внутривенно вводят
а) эритромассу
б) аминокапроновую кислоту
В) криопреципитат
г) дицинон
15. С целью гемостаза при гемофилии у детей внутривенно применяют
а) консервированную донорскую кровь
б) тромбин
Дата добавления: 2016-03-27; просмотров: 1621 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
а) ежедневный контроль диуреза и массы тела
б) назначение принудительного ритма мочеиспускания
в) ограничение приема жидкости е
г) измерение артериального давления
1544. Отеки на лице, артериальная гипертензия, моча цвета «мясных помоев» наблюдаются у детей
а) при остром гломерулонефрите
б) при остром цистите
в) при остром пиелонефрите
г) при мочекаменной болезни
Отеки при остром гломерулонефрите у ребенка
а) выражены больше утром
б) выражены больше днем
в) нарастают к вечеру
г) выражены одинаково в течение всего дня
1546. При лечении ребенка, больного острым гломерулонефритом, «синдром отмены» развивается при внезапном прекращении приема
а) преднизолона
б) фуросемида
в) супрастина
г) пенициллина
1547. Фимоз у мальчиков – это
а) сужение крайней плоти полового члена
б) ущемление головки полового члена
в) воспалительный процесс в крайней плоти
г) сужение мочеиспускательного канала
Выделения из влагалища, гиперемия вульвы, зуд и следы расчесов наблюдаются у девочек при заболевании
а) вульвовагинит
б) уретрит
в) цистит
г) пиелонефрит
Воспалительный процесс в коже головки полового члена и внутреннем листке крайней плоти у мальчиков
а) баланопостит
б) фимоз
в) парафимоз
г) уретрит
У детей с железодефицитной анемией отмечается
а) извращение вкуса – пристрастие к мелу, глине, земле
б) полифагия
в) полидипсия
г) анорексия
1551. Уровень гемоглобина в крови у детей при легкой форме железодефицитной анемии (г/л)
а) 110 – 90
б) 110 – 120
в) 90 – 70
г) менее 70
Детям раннего возраста с железодефицитной анемией предпочтительно назначение железосодержащих препаратов
а) в жидкой форме (капли, сироп)
б) в таблетках, капсулах
в) ректально
г) парентерально
Удлинение времени свертывания характерно для заболевания
а) гемофилия
б) тромбоцитопеническая пурпура
в) геморрагический васкулит
г) гемолитическая анемия
Общее название злокачественных заболеваний крови у детей
а) лейкозы
б) гемофилия
в) анемии
г) тромбоцитопатии
Наследственное заболевание у детей, сцепленное с Х-хромосомой и характеризующееся замедленной свертываемостью крови
а) гемофилия
б) гемолитическая анемия
в) тромбоцитопеническая пурпура
г) геморрагический васкулит
1556. Длительные кровотечения при травмах, гематомы, гемартрозы – симптомы, характерные
а) для гемофилии
б) для тромбцитопенической пурпуры
в) для геморрагического васкулита
г) для железодефицитной анемии
При лечении ребенка с гемофилией все препараты вводятся только
а) внутривенно
б) внутримышечно
в) подкожно
г) внутрикожно
Ребенок с гемофилией должен постоянно наблюдаться
а) детским гематологом
б) детским травматологом
в) детским хирургом
г) детским иммунологом
Наиболее часто кровотечения при тромбоцитопенической пурпуре возникают
а) из слизистой носа
б) маточные
в) кишечные
г) желудочные
Изменения в общем анализе крови у ребенка при тромбоцитопенической пурпуре (болезни Верльгофа)
а) тромбоцитопения, удлинение времени кровотечения
б) удлинение времени свертывания
в) лейкоцитоз, увеличение СОЭ
г) эозинофилия
Клинические симптомы сахарного диабета у детей
а) полифагия, полидипсия, полиурия
б) лихорадка, кашель с мокротой
в) боль в пояснице, отеки
г) тахикардия, тремор, экзофтальм
Для определения уровня глюкозы в крови ребенка следует направить в лабораторию
а) натощак
б) через 60 мин после еды
в) через 30 мин после еды
г) через 10 мин после еды
Важнейший этиологический фактор сахарного диабета у детей
а) отягощенная наследственность
б) перегревание
в) избыточный прием белков
г) переохлаждение
Дата добавления: 2018-11-11; просмотров: 407 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
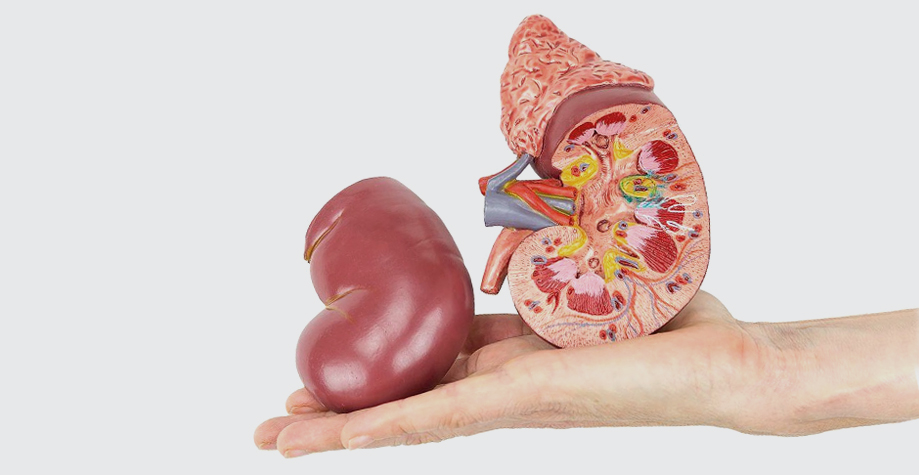
Клубочек состоит из капсулы, подоцитов, капилляров и приносящей и уносящей артериолы. У здорового человека приносящая артериола больше по диаметру, чем выносящая, поэтому если давление в системе растет, то нагрузка на клубочек становится больше. Если повышается давление в этом сосуде, возможно развитие нефросклероза.
Клубочковый фильтр состоит из 3 слоев:
— Первый слой – эндотелий, пронизанный порами; он свободно пропускает плазму с растворенными в ней компонентами, задерживает форменные элементы крови.
— Следующий слой – базальная мембрана.
— Последний слой — фильтрационные щели между ножками подоцитов, являющимися одними из барьерных механизмов.
После прохождения фильтра фильтрат попадает в Боуменово пространство – начальный отдел почечной фильтрационной системы. Любое повреждение клубочков приведет к нарушению функции мембран и снижению скорости клубочковой фильтрации (СКФ). Ножки подоцитов, базальная мембрана не могут удерживать белки, и они начинают просачиваться в Боуменово пространство и появляться в моче – фиксируется протеинемия.
Основные клинические синдромы при заболевании почек
Существуют, так называемые, малые синдромы, которые включают в себя: мочевой синдром, когда есть изменение осадка в моче, формирование артериальной гипертензии и формирование отечного синдрома.
Описаны большие синдромы – это остронефритический синдром, нефротический синдром и собственно, формирование почечной недостаточности, как острой формы, так и хронической.
Рассмотрим подробнее малые синдромы.
1. Мочевой синдром
Важно помнить, что нет заболевания почек без мочевого синдрома!
Протеинурия характерна для ГН, исходя из его патогенеза. Протеинурия может быть разной. Потеря белка определяется в суточном количестве мочи, и нормой этой потери является количество не более 150 мг/сутки. Альбуминурия характеризуется выделением не более 10 – 20 мг. Микроальбуминурией считается потеря 30 – 300 мг. Если потеря белка свыше 500 мг, то это протеинурия, тогда теряются белки высокой протеиновой массы.
Гематурия – еще одна составляющая мочевого синдрома, в норме ее быть не должно. Норма – менее 1000 эритроцитов/1мл суточной мочи. Определяют по пробе Нечипоренко (определение количества эритроцитов в 1мл суточной мочи).
Также к мочевому синдрому относят потерю лейкоцитов в мочевом остатке – лейкоцитурию. По пробе Нечипоренко в норме – менее 4000 лейкоцитов/1мл суточной мочи.
Таким образом, мочевой синдром состоит в том, что в мочевом осадке появляется белок, эритроциты и лейкоциты.
2. Артериальная гипертензия
Следующий малый синдром – артериальная гипертензия. Она формируется у пациентов с ГН из-за гиперволиемии, когда происходит задержка в организме натрия и воды вследствие снижения кровотока в капиллярах. После чего активируется симпато-адреналовая система, ренин-ангиотензиновая система, антидиуретический гормон и тем самым запускается весь каскад развития артериальной гипертензии.
3. Отечный синдром
Происходит задержка жидкости в организме вследствие повышения реабсорбции натрия и воды в канальцах. Активируется ренин-ангиотензиновая система, происходит стимуляция гиперальдостеронизма, гиперсекреция вазопрессина, в результате чего у пациента усиливается жажда.
Выраженная альбуминурия приводит к тому, что снижается уровень белка в крови. Происходит дисбаланс белкового обмена. Жидкость начинает смещаться из сосудов в ткани и развивается гиповолемия, т.е. в тканях начинает задерживаться жидкость и формируется отечный синдром.
Также рассмотрим большие синдромы при заболевании почек.
1. Остронефритический синдром
Характеризуется внезапным появлением с мочевым синдромом (олигурией, артериальной гипертензией, отеками). Вся совокупность этих клинических признаков позволяет говорить, что у пациента формируется остронефритический синдром. Это может быть проявлением ГН разных форм: быстропрогрессирующий ГН, острый ГН, обострение хронического ГН после ремиссии, вторичный ГН на фоне других заболеваний, поражающих почки.
2. Нефротический синдром
Может развиваться при любых заболеваниях почек и не является самостоятельной нозологической формой. Характеризуется тем, что развивается потеря белка (альбуминурия – 3,5 г/сутки и более). Далее развивается гипоальбуминемия, снижение уровня белка в крови, происходит сдвиг всех белков – диспротеинемия в крови. На этом фоне регистрируется сдвиг липоидного обмена с формированием гиперхолистеринемии и гипертриглицеридемии. При микроскопии обнаруживаются кристаллы липидов в моче – липоидурия и развивается отечный синдром. Таким образом, нефротический синдром не включает в себя повышения артериального давления, а включает развитие отечного и выраженного мочевого синдрома со сдвигом обменных процессов.
3. Почечная недостаточность
Основной признак почечной недостаточности – снижение скорости клубочковой фильтрации. В норме она составляет 80 – 120 мл/мин. В связи с этим начинает повышаться содержание креатинина в крови и снижается удельный вес мочи, т.к. падает концентрационная функция почек. А также начинает расти уровень калия в крови. По этим признакам можно говорить о том, что пациент формирует почечную недостаточность.
Патогенез острого ГН
Первопричины заболевания могут быть различными (инфекции, аутоиммунные заболевания и т.д.). Агент поступает в кровь, формируется циркулирующие иммунные комплексы (ЦИК) после чего данный агент поступает также и в почки. Далее ЦИК или инфекционный агент оказывает непосредственное разрушающее влияние на клетку, происходит лизис клетки и фагоцитоз иммунных комплексов. Вследствие этой реакции выделяются ферменты и активизируется система комплимента. Эти иммунные комплексы или инфекционные агенты могут поражать базальную мембрану (один из слоев трехслойного фильтра). После поражения базальной мембраны происходит активация Т-лимфоцитов, активация тромбоцитов, вследствие чего повышается свертываемость крови – гиперкоагуляция, происходит пролиферация мезангиоцитов, а также приток нейтрофилов, моноцитов, лимфоцитов с образованием инфильтратов. Запускается весь каскад воспаления.
И еще раз о патогенезе вкратце. Базальная мембрана поражена, мезангиальные клетки и эндотелий начинают пролиферировать. Организм очень активно реагирует на вторжение чужеродных агентов. Если иммунные комплексы или воспаление подавлено полностью и иммунные комплексы удалены, у пациента наступает выздоровление. Если с этим не удалось справиться и иммунные комплексы удалены не полностью и остались на мембране, формируется хронический гломерулонефрит (ХГН).
Также иммунные комплексы могут накапливаться под эпителием, внутри мембраны, субэндотелиально и в результате повреждать почечный фильтр. Структура клубочка нарушается, развивается реакция воспаления, утолщается базальная мембрана, и все это приводит к развитию фиброза. Именно фиброз дает толчок к нарушению функции почек и развитию почечной недостаточности. С точки зрения функциональных нарушений следует отметить, что в случае замещения фильтра фиброзной тканью, он не справляется со своей задачей, и белок начинает проходить в Боуменово пространство, что ведет к протеинурии и гематурии, т.к. через фильтры начинает проходить не только белок, но и форменные элементы крови.
Типичное течение острого гломерулонефрита (ОГН)
Инфекции или другие причины приводят к нарушению мембраны, наблюдаются изменения в моче – мочевой синдром. Далее возникает артериальная гипертензия, олигоурия, отеки, т.е. малые синдромы. Через 8 – 12 недель, реже через 4 недели происходит выздоровление (снижение альбуминурии и гематурии). Исчезновение артериальной гипертензии и отеков происходит немного быстрее – через 2 – 8 недель. И возможны два исхода: нормализация анализа мочи (через 2 – 8 месяцев) и в течение этого года пациент должен быть под наблюдением. Если нормализация происходит, можно говорить о выздоровлении. Если спустя год нормализации анализа мочи не наступило, можно сказать о хронизации процесса, сформирован ХГН.
Рассмотрим классификацию ГН.
1. ГН по длительности заболевания:
— 0-3 недели – острый
— 3 недели – месяцы – подострый
— Год и более – хронический
2. ГН по поражению клубочков:
— Очаговый – менее 50%
— Диффузный – более 50%
— С минимальным поражением клубочка
3. ГН по объему поражения клубочка:
— Сегментарный (захватывает часть клубочка)
— Тотальный (захватывает весь клубочек)
Клинико-морфологический подход к классификации ГН
Клинико-морфологическая классификация достаточно обширна. ГН может быть очаговый пролиферативный, диффузный пролиферативный, экстракаппилярный, т.е. в зависимости от степени вовлечения клубочка в воспаление. Для экстракапплирярного ГН характерен нефритический синдром, когда мочевой синдром сочетается с почечной недостаточностью (с протеинурией менее 3 г/сутки). Может развиваться мембранозная нефропатия, болезнь минимальных изменений и фокально-сегментарный гломерулосклероз (характеризуются поражением слоев клубочкового фильтра: базальной мембраны и подоцитов). Следующая группа состояний, когда сочетается поражение базальной мембраны и самого клубочка (пролиферация клеток) – мезангиокапиллярный ГН. Для такого сочетанного варианта характерно наличие и нефротического синдрома, и нефритического.
Также ГН с накоплением иммунных комплексов подразделяют на постинфекционные ГН (острый диффузный пролиферативный), быстропрогрессирующие, злокачественный (подострые) и хронический.
Клинические варианты ГН
1. Латентный ГН — изменение только мочевого осадка (протеинурия до 3 г/сутки, микрогематурия). Протеинурия до 1 г/сутки иммуносупрессивная терапия не показана.
2. Гематурический ГН, когда у пациента регистрируется микро- или макрогематурия (постоянная или эпизодическая микро- или макрогематурия, протеинурия менее 1г/л). Иммуносупрессивная терапия не показана.
3. Гипертонический вариант ГН (артериальная гипертония и протеинурия до 1 г/сутки, микрогематурия). АД не выше 130/80-85 мм рт.ст., а у больных с протеинурией более 1 г/сут – АД не выше 120-125/70-75 мм рт. ст.
4. Нефротический вариант ГН характеризуется массивной потерей белка (протеинурия более 3,5 г/сутки, гипопротеинемия, гиперхолестеринемия и отеки). Требует агрессивной иммуносупрессивной терапии.
5. Смешанный вариант течения ГН. Агрессивная иммуносупрессивная терапия абсолютно показана, цитостатики предпочтительны.
Классификация по МКБ 10
Гломерулярные болезни (N00 – N08)
N00 Острый нефритический синдром/острая(ый):
— гломерулонефрит
— гломерулярная болезнь
— нефрит
N01 Быстро прогрессирующий нефритический синдром
N02 Рецидивирующая и устойчивая гематурия
N03 Хронический нефритический синдром
N04 Нефротический синдром
N05 Нефритический синдром неуточненный
N06 Изолированная протеинурия с уточненным морфологическим поражением
N07 Наследственная нефропатия, не классифицированная в других рубриках
N08 Гломерулярные поражения при болезнях, классифицированных в других рубриках
Неспецифическая симптоматика в начале развития ОГН
Клиника ГН делится на неспецифическую симптоматику и специфическую. Неспецифическая симптоматика, это всё то, что касается клиники любого ГН. Она включает в себя уменьшение количества выделяемой мочи, пастозность лица, увеличение массы тела, тяжесть в области поясницы. Может быть незначительное повышение артериального давления. Очень важный фактор – возможно изменение цвета мочи (потемнение мочи от цвета крепкого чая и иногда до цвета «мясных помоев», когда у пациента выраженная гематурия). Возможен небольшой субфебрилитет и ухудшение общего самочувствия – астения, недомогание, мышечные боли, чувство ломоты. Такие симптомы держатся недолго, характеризуют начало патологии, а их интенсивность может быть разной.
Постифекционный (острый, диффузный, пролиферативный) ГН
Представляет собой острый вариант ГН. Начинается внезапно, остро, примерно через 7 – 14 дней после перенесенной инфекции. Выражена клиника неспецифичного поражения: недомогание, тошнота и другие проявления интоксикации. Происходит фебрильное повышение температуры, выраженная отечность на лице, особенно в периорбитальной области. Гипертензия пациента может не беспокоить. Появляется олигурия, резкое снижение объема мочи и развивается гематурия, моча может приобретать цвет вплоть до «мясных помоев».
Ведущие жалобы:
— Дизурия. Учащенное мочеиспускание
— Жажда. Нарушение водно-электролитного баланса
— Одышка. Начинает формироваться левожелудочковая недостаточность
— Снижение диуреза. Выраженность колеблется до олигурии.
Продолжается от 1–3 недель до месяца. Происходит нарушение внутрипочечной гемодинамики, что является прогностически плохим фактором.
Локализация отеков, как правило, на лице – параорбитальная зона. Важно помнить, что отеки у таких пациентов могут быть также в районе поясницы (особенно, если такие пациенты находятся на постельном режиме), отеки нижних конечностей. Редко происходит развитие гидроторакса и асцита. Встречаемость отеков у больных с ОГН – 100%.
Также при ОГН может развиться увеличение печени, левожелудочковая недостаточность и вследствие этого застой в легких, одышка, отслоение сетчатки.
Источник
