Для геморрагического синдрома при тромбоцитопении характерно
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 марта 2013;
проверки требуют 44 правки.
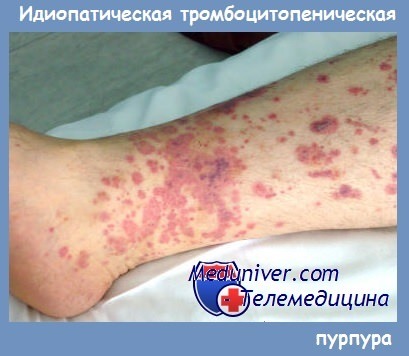
Идиопатическая тромбоцитопеническая пурпура (ИТП, первичная иммунная тромбоцитопения, болезнь Верльгофа) — хроническое аутоиммунное гематологическое заболевание, обусловленное повышенным разрушением тромбоцитов и ассоциированной тромбоцитопенией[2]. ИТП является одной из наиболее частых причин геморрагического синдрома.
История[править | править код]
Симптомы ИТП впервые упоминаются в трудах Гиппократа. В 1735 г. болезнь описал П. Верльгоф, наблюдавший случаи спонтанного выздоровления. В XIX веке было установлено, что причиной геморрагического синдрома при ИТП является снижение количества тромбоцитов в крови. Иммунный генез ИТП был установлен в ходе эксперимента Вильяма Гаррингтона и Джеймса Холлингсворта в Сент-Луис в 1950 г. Американский врач Гаррингтон перелил себе 500 мл крови больного ИТП, после чего наблюдал снижение уровня тромбоцитов в собственной крови, которое персистировало в течение 5 дней[3]. Биопсия костного мозга Гаррингтона показала нормальный уровень мегакариоцитов. В 1916 г. польский врач Пол Кацнельсон описал случай достижения ремиссии ИТП у молодой женщины после спленэктомии[4]. С середины XX века в терапии ИТП начали применяться глюкокортикостероиды.
Эпидемиология[править | править код]
Кровоизлияния в слизистую губ
Распространённость ИТП колеблется от 1 до 13 на 100 000 человек. Большинство больных — женщины молодого и среднего возраста[5]. Заболевание не наследуется.
Проявления[править | править код]
Мелкие подкожные кровоизлияния (петехии) на тыле стопы
ИТП — хроническое волнообразно протекающее заболевание. Характеризуется тромбоцитопенией, нормальным или повышенным количеством функционально неактивных мегакариоцитов в костном мозге. Примерно в половине случаев в крови обнаруживаются антитромбоцитарные антитела, например к гликопротеину IIb-IIIa и Ib-IX. При значительном снижении уровня тромбоцитов в крови (как правило, менее 30х109/л) может наблюдаться геморрагический синдром разной степени выраженности. Последний обычно представлен кожными геморрагиями (петехии, пурпура, экхимозы), кровоизлияниями в слизистые оболочки, а также (реже) носовыми, десневыми и маточными кровотечениями. Иногда наблюдается мелена, гематурия, геморрагические инсульты. Возможны кровоизлияния под кожу век, в конъюнктиву, передней камеру глаза и стекловидное тело.
Патогенез[править | править код]
Патогенез заболевания изучен недостаточно. В основе ИТП лежит аутоиммунная реакция, направленная против собственных тромбоцитов. При этом отсутствуют причины для вторичной аутоиммунной тромбоцитопении (5-10% от всех иммунных тромбоцитопений), такие как лимфопролиферативные заболевания, ВИЧ-инфекция, гепатит С, АФС, СКВ и болезнь Виллебранда. Антитела к тромбоцитам в кровотоке определяются не всегда. У детей возникновению ИТП часто предшествуют острые респираторные вирусные инфекции.
Классификация[править | править код]
По течению выделяют острые (продолжающиеся менее 6 месяцев) и хронические формы ИТП. По периоду болезни выделяют обострение (криз) и ремиссию.
Лечение[править | править код]
Лечение ИТП обычно начинают при снижении уровня тромбоцитов менее 30х109/л или при появлении клинически значимого геморрагического синдрома независимо от уровня тромбоцитов. Стандартным вариантом терапии первой линии являются системные глюкокортикостероиды (ГКС)[6]. В рандомизированном исследовании 2015 г. четырехдневная внутривенная инфузия 40 мг дексаметазона была более эффективной и менее токсичной, чем продолжительный курс преднизолона (1 мг/кг внутрь в течение 30 дней)[7]. В случаях недостаточной эффективности ГКС используются спленэктомия, ритуксимаб, фостаматиниб, а также специфические агонисты рецепторов тромбопоэтина (ромиплостим, элтромбопаг). В редких случаях используются другие иммунодепрессанты (азатиоприн, циклоспорин и др.). При необходимости быстрого повышения уровня тромбоцитов (например, перед оперативным вмешательством или в случае жизнеугрожающего кровотечения) используются препараты внутривенного иммуноглобулина и трансфузии тромбоконцентрата.
См. также[править | править код]
- Гепарин-индуцированная тромбоцитопения
- Гестационная тромбоцитопения
- Тромботическая тромбоцитопеническая пурпура (ТТП)
- Ромиплостим
- Элтромбопаг
- Фостаматиниб
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Первичная иммунная тромбоцитопения (рус.). Дата обращения 27 октября 2018.
- ↑ Robert S. Schwartz. Immune thrombocytopenic purpura—from agony to agonist // The New England Journal of Medicine. — 2007-11-29. — Т. 357, вып. 22. — С. 2299—2301. — ISSN 1533-4406. — doi:10.1056/NEJMe0707126.
- ↑ Roberto Stasi, Adrian C. Newland. ITP: a historical perspective // British Journal of Haematology. — 2011-5. — Т. 153, вып. 4. — С. 437—450. — ISSN 1365-2141. — doi:10.1111/j.1365-2141.2010.08562.x.
- ↑ Идиопатическая тромбоцитопеническая пурпура
- ↑ Иммунная тромбоцитопения (ИТП) — Гематология и онкология — Справочник MSD Профессиональная версия (рус.), Справочник MSD Профессиональная версия. Дата обращения 27 октября 2018.
- ↑ Yu Wei, Xue-bin Ji, Ya-wen Wang, Jing-xia Wang, En-qin Yang. High-dose dexamethasone versus prednisone for treatment of adult immune thrombocytopenia: a prospective multicenter randomized trial (англ.) // Blood (англ.)русск.. — American Society of Hematology (англ.)русск., 2015-01-01. — P. blood–2015–07-659656. — ISSN 1528-0020 0006-4971, 1528-0020. — doi:10.1182/blood-2015-07-659656.
Источник
Нарушения тромбоцитарного гемостаза. Тромбоцитопении и их классификация
Геморрагические заболевания (геморрагические диатезы) — различные по этиологии, патогенезу, клинико-лабораторной картине и методам лечения нозологические формы, объединяемые в одну группу в связи с наличием кровоточивости или повышенным риском их развития. Общепринятая классификация геморрагических диатезов отсутствует, однако в зависимости от ведущего механизма патогенеза целесообразно выделять следующие формы:
1) нарушения тромбоцитарного и сосудистого гемостаза;
2) нарушения коагуляционного звена гемостаза.
Основой первичного гемостаза является тесное взаимодействие сосудов (прежде всего — эндотелия) и тромбоцитов. Наследственные или приобретенные нарушения этих механизмов являются наиболее частой причиной геморрагических заболеваний и синдромов.
Нарушения тромбоцитарного гемостаза клинически проявляются петехиально-пятнистым (синячковым) типом кровоточивости (по классификации З. С. Баркагана), который характеризуется безболезненными кровоизлияниями в коже, чаще всего локализующимися на передней поверхности туловища, конечностей и в местах, подверженных давлению. Кроме того, у больных могут развиваться носовые, десневые, почечные кровотечения, меноррагии; в тяжелых случаях — опасные для жизни кровотечения и кровоизлияния в головной мозг.
Впервые заболевание с подобным характером геморрагического синдрома описано Werlhof (1735).
Основными группами геморрагических заболеваний, при которых развивается петехиально-пятнистый тип кровоточивости, являются тромбоцитопении, тромбоцитопатии и болезнь Виллебранда (при тяжелом течении болезни Виллебранда имеются также проявления гематомного типа кровоточивости).

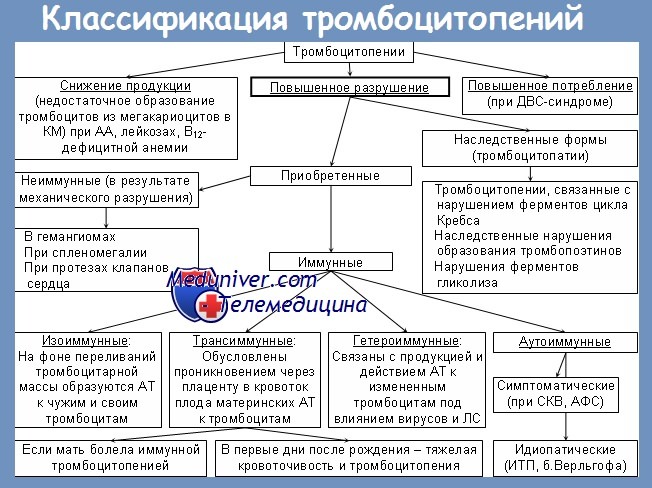
Тромбоцитопении — группа геморрагических заболеваний и синдромов, характеризующихся снижением количества тромбоцитов ниже 150 • 109/л. Выделяют легкую (более 100 • 109/л), среднюю (50-100 • 109/л) и тяжелую (менее 50 • 109/л) степень тромбоцитопении.
При уровне тромбоцитов в пределах 100 • 109/л кровотечения нехарактерны, но возможно развитие подкожных кровоизлияний при незначительных травмах; отмечается увеличение длительности кровотечения. Риск спонтанных геморрагии резко возрастает при уровне тромбоцитов менее 50 • 109/л, а при тромбоцитопении с числом тромбоцитов менее 20 • 109/л возможно развитие опасных для жизни геморрагических осложнений.
В подавляющем большинстве случаев тромбоцитопении являются приобретенными (наследственный характер отмечается в 2-3% случаев). В редких случаях встречается «псевдотромбоцитопения» (слипание тромбоцитов друг с другом или с лейкоцитами при заборе крови с использованием ЭДТА), которая является артефактом (истинный уровень тромбоцитов у этих людей нормален).
Основные причины тромбоцитопении приведены ниже в классификации.

Патогенетическая классификация тромбоцитопений
1. Нарушение продукции тромбоцитов:
а) изолированная депрессия мегакариоцитарного ростка (воздействие лекарственных препаратов, химических веществ, вирусная инфекция);
б) частичная или полная аплазия костного мозга (апластическая анемия, воздействие цитостатиков, лучевой терапии);
в) заболевания системы крови (острые и хронические лейкозы, миелодиспластические синдромы, множественная миелома, неходжкинские лимфомы в стадии лейкемизации, мегалобластные анемии, пароксизмальная ночная гемоглобинурия);
г) ВИЧ-инфекция.
2. Повышенное разрушение или потребление тромбоцитов:
а) иммунные тромбоцитопении:
— аутоиммунные;
— гетероиммунные;
— аллоиммунные;
— неонатальная изоиммунная пурпура;
б) неиммунные тромбоцитопении:
— при терапевтических (системная красная волчанка, хронический лимфолейкоз, злокачественные лимфомы) и инфекционных заболеваниях (ВИЧ-инфекция, инфекционный мононуклеоз, малярия);
— посттрансфузионная пурпура;
— ДВС-синдром.
3. Потеря тромбоцитов из системной циркуляции:
а) спленомегалия (портальная гипертензия, синдром Фелти, талассемия, злокачественные лимфомы);
б) массивные или обменные трансфузии.
Аллоиммунные тромбоцитопении — этот вид иммунной тромбоцитопении может развиваться: 1) при трансфузии тромбоцитов пациенту, имеющему антитромбоцитарные антитела; 2) при несовместимости между матерью и ребенком по тромбоци-тарным антигенам.
Геморрагический синдром в обоих случаях обычно выражен умеренно и не требует специфического лечения. При необходимости могут использоваться обменные трансфузии тромбоцитов.
— Читать далее «Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) — причины, клиника»
Оглавление темы «Нарушения тромбоцитарного гемостаза»:
- Нарушения тромбоцитарного гемостаза. Тромбоцитопении и их классификация
- Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) — причины, клиника
- Лабораторная диагностика аутоиммунной тромбоцитопении — анализы
- Дифференциальная диагностика аутоиммунной тромбоцитопении
- Лечение аутоиммунной тромбоцитопении. Особенности терапии беременных
- Лекарственная тромбоцитопения — причины, клиника
- Тромбоцитопении вызванная вирусной инфекцией — клиника
- Тромбоцитопатии. Классификация тромбоцитопатий
- Тромбоцитодистрофия Бернара-Сулье — клиника, диагностика
- Тромбастения Гланцманна — клиника, диагностика
Источник
Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) — причины, клиника
Различают следующие основные виды иммунных тромбоцитопений:
1) аутоиммунная;
2) гетероиммунная;
3) аллоиммунная.
Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) обусловлена уменьшением продолжительности жизни тромбоцитов и их повышенным разрушением в связи с воздействием антитромбоцитарных аутоантител.
Эта нозологическая форма наиболее распространена среди всех тромбоцитопений и в среднем встречается с частотой 5:100 000 населения в год. Заболевание чаще возникает у женщин 20-40 лет и в большинстве случаев характеризуется длительным индолентным течением (в течение многих месяцев и лет).

Этиология и патогенез аутоиммунных тромбоцитопений
Причиной аутоиммунной тромбоцитопении являются антитромбоцитарные аутоантитела, которые синтезируются преимущественно в селезенке лимфоцитами и плазмоцитами. В 50-80% случаев антитела относятся к IgG, реже IgA или обоим классам иммуноглобулинов. Антитромбоцитарные антитела связываются с антигенами тромбоцитов, расположенными на их мембране (обычно ГП IIb/IIIа и Ib/IX).
Тромбоциты, соединенные с антителами, имеют укороченный период жизни (от десятков минут до 2-3 дней вместо 7-10 дней) и удаляются из кровеносного русла фагоцитами селезенки (реже печени и костного мозга) после соединения с Fc-рецептором. Таким образом, селезенка имеет большое значение в патогенезе аутоиммунной тромбоцитопений:
1) принимает участие в выработке аутоантител;
2) является основным местом деструкции сенсибилизированных тромбоцитов.
При выраженной тромбоцитопений отмечается повышение содержания М-КСФ, стимулирующего фагоцитарную активность макрофагов.
В генезе заболевания имеют значение нарушения клеточного иммунитета, что подтверждается увеличенным уровнем CD8+ и снижением CD4+ лимфоцитов. В ряде случаев (чаще у детей) выявляются аутореактивные Т-лимфоциты, реагирующие с собственными тромбоцитами.
Укорочение жизни тромбоцитов ведет к стимуляции тромбоцитопоэза, в результате чего в костном мозге определяется повышенное количество мегакариоцитов. В тяжелых случаях антитела могут вырабатываться и к мегакариоцитам, обусловливая мегакариоцитарную аплазию.

Клиническая картина аутоиммунной тромбоцитопении
Начало аутоиммунной тромбоцитопении обычно скрытое, без видимой причины. Геморрагический синдром проявляется кожными кровоизлияниями, носовыми кровотечениями, а у женщин, кроме того, — меноррагиями. Кожные кровоизлияния обычно возникают без видимых внешних причин или после незначительных ушибов.
Кровоизлияния имеют вид петехий и экхимозов и чаще возникают на конечностях. При большом количестве экхимозов кожа приобретает характерный внешний вид («шкура леопарда»).
Типичны также кровоизлияния в местах инъекций. Иногда кровоизлияния возникают на лице, губах и конъюнктиве. Появление таких геморрагий свидетельствует о риске развития кровоизлияния в головной мозг и требует своевременной и адекватной терапии.
Нередко у больных наблюдаются кровотечения при экстракции зубов, которые начинаются сразу же после вмешательства, могут продолжаться несколько часов или даже дней. После остановки, в отличие от гемофилии, кровотечения не рецидивируют.
При объективном обследовании выявляются положительные пробы на ломкость капилляров («щипка», «жгута»). Увеличения размеров лимфатических узлов, печени и селезенки не отмечается (в отличие от ряда симптоматических тромбоцитопений).
При тяжелых и длительных кровотечениях может развиваться анемический синдром (слабость, быстрая утомляемость, одышка при физических нагрузках, усиленное сердцебиение и др.), выраженность которого зависит от тяжести анемии.
Течение аутоиммунной тромбоцитопений, как правило, волнообразное, с периодами обострений и ремиссий, во время которых уровень тромбоцитов может нормализоваться. В ряде случаев заболевание компенсировано и манифестирует только при воздействии провоцирующих факторов, чаще всего на фоне инфекции.
— Также рекомендуем «Лабораторная диагностика аутоиммунной тромбоцитопении — анализы»
Оглавление темы «Нарушения тромбоцитарного гемостаза»:
- Нарушения тромбоцитарного гемостаза. Тромбоцитопении и их классификация
- Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) — причины, клиника
- Лабораторная диагностика аутоиммунной тромбоцитопении — анализы
- Дифференциальная диагностика аутоиммунной тромбоцитопении
- Лечение аутоиммунной тромбоцитопении. Особенности терапии беременных
- Лекарственная тромбоцитопения — причины, клиника
- Тромбоцитопении вызванная вирусной инфекцией — клиника
- Тромбоцитопатии. Классификация тромбоцитопатий
- Тромбоцитодистрофия Бернара-Сулье — клиника, диагностика
- Тромбастения Гланцманна — клиника, диагностика
Источник
3) Снижение активности антитромбина III.
4) Положительный этаноловый тест.
5) Увеличение протромбинового времени.
17. ВЫБЕРИТЕ НЕВЕРНОЕ УТВЕРЖДЕНИЕ В=ОТНОСИТЕЛЬНО ГВ
1) Может быть одним из первых проявлений лимфосаркомы
2) Геморрагические высыпания приподнимаются над кожей.
3) Часто выявляются лабораторные признаки ДВС-синдрома.
4) В основе заболевания лежит нарушение плазменного звена гемостаза.
5) Препарат выбора в терапии — гепарин.
18. ВЫБЕРИТЕ НЕВЕРНЫЕ УТВЕРЖДЕНИЯ ОТНОСИТЕЛЬНО ВЫСЫПАНИЙ ПРИ ГВ
1) Выступают над кожей.
2) Исчезают при надавливании.
3) Никогда не оставляют пигментации.
4) Могут сливаться и некротизироваться
5) Обычно симметричные.
19. ПРИЧИНОЙ ТРОМБОЦИТОПЕНИИ ПРИ ГВ МОЖЕТ БЫТЬ
1) Повышенная секвестрация тромбоцитов в селезенке.
2) Угнетение продукции тромбоцитов в костном мозге на фоне лечения гепарином.
3) Повышенное разрушение тромбоцитов на фоне лечения гепарином.
4) Повышенное потребление тромбоцитов (тромбоцитопения потребления) при развитии ДВС-синдрома.
5) Связываниее тромбоцитов иммунными комплексами.
20. ОСНОВНЫМ ПАТОГЕНЕТИЧЕСКИМ МЕХАНИЗМОМ ГВ ЯВЛЯЕТСЯ
1) Образование иммунных комплексов
2) Образование РФ (антител к Ig G).
3) Образование антинуклеарного фактора
4) Повышение уровня IgM.
5) Повышение активности Т-лимфоцитов.
Ответы на тесты по теме «Геморрагический васкулит»
№ Вопроса | Ответ | № Вопроса | Ответ | № Вопроса | Ответ |
1 | 3 | 8 | 2, 3, 4 | 15 | 3, 5 |
2 | 1 | 9 | 3, 4 | 16 | 1, 2, 3, 4 |
3 | 3 | 10 | 2, 5 | 17 | 4 |
4 | 4 | 11 | 2, 3, 4 | 18 | 2, 3 |
5 | 3 | 12 | 1, 2 | 19 | 3, 4 |
6 | 3, 4, 5 | 13 | 2 | 20 | 1 |
7 | 2, 3 | 14 | 1, 2, 5 |
Тесты по теме: «Тромбоцитопении»
1. ДЛЯ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ ХАРАКТЕР
НО ИЗМЕНЕНИЕ
1) времени кровотечения
2) времени свертываемости
3) и того, и другого
4) ни того, ни другого
2. ПАТОГЕНЕЗ КРОВОТОЧИВОСТИ ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ ОБСУЛОВЛЕН
1) патологией сосудистой стенки
2) дефицитом плазменных факторов свертывания
3) нарушениями в сосудисто-тромбоцитарном звене гемостаза
3. ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ ТРОМБОЦИТОПЕНИЯ ОБУСЛОВЛЕНА
1) недостаточным образованием тромбоцитов
2) повышенным разрушением тромбоцитов
3) перераспределением тромбоцитов
4. ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ В МИЕЛОГРАММЕ ХАРАКТЕРНО
1) угнетение мегакариоцитарного ростка
2) нормальное число мегакариоцитов
3) раздражение мегакариоцитарного ростка
5. ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ
1) Число мегакариоцитов в костном мозге увеличено
2) Число мегакариоцитов в костном мозге снижено
3) Не возникают кровоизлияния в мозг
4) Характерно увеличение печени
6. ЛЕЧЕНИЕ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ
1) Эффективны глюкокортикостероиды
2) Спленэктомия не эффективна
3) Цитостатики не применяются
4) Применяется викасол
7. УРОВЕНЬ ТРОМБОЦИТОВ ПРИ ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ
1) Менее 100000/мм3
2) Менее 180000/мм3
3) 180000-320000/мм3
8. УКАЖИТЕ ПРИОБРЕТЕННУЮ ФОРМУ ТРОМБОЦИТОПЕНИЧЕКОЙ ПУРПУРЫ, ПРИ КОТОРОЙ РАЗРУШЕНИЕ ТРОМБОЦИТОВ СВЯЗАНО С НЕСОВМЕСТИМОСТЬЮ ПО ТРОМБОЦИТАРНЫМ АНТИГЕНАМ МЕЖДУ МАТЕРЬЮ И РЕБЕНКОМ
1) трансиммунные
2) гетероиммунные
3) аллоиммунные
9. УКАЖИТЕ ПРИОБРЕТЕННУЮ ФОРМУ ТРОМБОЦИТОПЕНИЧЕКОЙ ПУРПУРЫ, ПРИ КОТОРОЙ АНТИТЕЛА МАТЕРИ, БОЛЬНОЙ АУТОИММУННОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРОЙ ИЛИ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙ, ПРОИНИКАЮТ ЧЕРЕЗ ПЛАЦЕНТУ К РЕБЕНКУ И ВЫЗЫВАЮТ У НЕГО ТРОМБОЦИТОПЕНИЮ
1) аллоиммунные
2) трансиммунные
3) аллоиммунные
10. УКАЖИТЕ ПРИОБРЕТЕННУЮ ФОРМУ ТРОМБОЦИТОПЕНИЧЕКОЙ ПУРПУРЫ, КОТОРЫЕ СЯЗАНЫ С НАРУШЕНИЕМ АНТИГЕННОЙ СТРУКТУРЫ ТРОМБОЦИТОВ ПОД ВЛИЯНИЕМ ВИРУСОВ ИЛИ ЛЕКАРСТВ, С ПОЯВЛЕНИЕМ НОВОГО АНТИГЕНА ИЛИ ГАПТЕНА
1) аутоиммунные
2) трансимунные
3) гетероиммунные
4) аллоиммунные
11. ДЛЯ ГЕМОРРАГИЧЕСКОГО СИНДРОМА ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ ХАРАКТЕРНО
1) симметричность высыпаний
2) полиморфность высыпаний
3) полихромность высыпаний
4) несимметричность высыпаний
5) наличие излюбленной локализации
12. ЛЕЧЕНИЕ ГЕМОРРАГИЧЕСКОГО СИНДРОМА ПРИ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЕ ПРОВОДЯТ
1) переливанием тромбоконцетрата
2) переливанием недостающих факторов свертывания
3) дициноном
4) преднизолоном
5) препаратами а-интерферона
13. УКАЖИТЕ ВСЕ ПРИЗНАКИ ХАРАКТЕРНЫЕ ДЛЯ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ
1) экхимозы на слизистых и коже
2) межмышечные и внутрисуставные гематомы
3) низкое число тромбоцитов в периферической крови
4) снижение мегакариоцитов в костном мозге
14. ДЛЯ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ ХАРАКТЕРНО
1) Снижение числа тромбоцитов в периферической крови
2) Нормальное содержание тромбоцитов в периферической крови
3) Снижение числа мегакариоцитов в косном мозге
4) Нормальное или повышенное содержание мегакариоцитов в костном мозге
15. В КОМПЛЕКС ЛЕЧЕНИЯ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ ВКЛЮЧАЮТ
1) Глюкокортикоиды
2) Внутривенный иммуноглобулин
3) Спленэктомию
4) Эндоваскулярную окклюзию селезенки
5) Цитостатические препараты
16. ХАРАКТЕРНЫМИ ЧЕРТАМИ ПУРПУРЫ ЯВЛЯЮТСЯ
1) спонтанность возникновения
2) симметричность кровоизлияний
3) несимметричность кровоизлияний
4) мономорфность пурпуры
17. «ВЛАЖНАЯ» ПУРПУРА ХАРАКТЕРИЗУЕТСЯ СОЧЕТАНИЕМ
1) кожный геморрагический синдром
2) гнойно-воспалительные изменения на коже
3) кровотечения
18. ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ
1) снижение числа тромбоцитов
2) снижение эритроцитов и гемоглобина
3) снижение плазменных факторов свертывания
4) снижение ретракции кровяного сгустка
19. ПОКАЗАНИЕ ДЛЯ НАЗНАЧЕНИЯ ГЛЮКОКОРТИКОЙДОВ БОЛЬНЫМ ИТП
1) генерализованный кожный геморрагический синдром, сочетающийся с кровоточивостью слизистых при колическтве тромбоцитов в периферической крови менее 10-15х 109/л
2) «влажная пурпура, осложнившаяся постгеморрагической анемией
3) кровоизлияние в сетчатку, подозрение на кровоизлияние в мозг
4) все ответы верны
20. СПЛЕНЭКТОМИЯ ПРИ ИДИОПАТИЧЕСКОЙ ТРОМБОЦИТОПЕНИЧЕКСОЙ ПУРПУРЕ (ИТП) ПРОВОДИТСЯ
1) всем детям, страдающим ИТП
2) всем детям с формами ИТП, не поддающимися консервативной терапии
3) при наличии осложнений, угрожающих жизни больного
Ответы на тесты по теме «Тромбоцитопении»
№ Вопроса | Ответ | № Вопроса | Ответ | № Вопроса | Ответ |
1 | 1 | 8 | 3 | 15 | 1, 2, 3, 4, 5 |
2 | 3 | 9 | 2 | 16 | 1, 2 |
3 | 2 | 10 | 3 | 17 | 1, 3 |
4 | 3 | 11 | 1, 2, 3 | 18 | 1, 4 |
5 | 1 | 12 | 3, 4, 5 | 19 | 4 |
6 | 1 | 13 | 1, 3 | 20 | 2, 3 |
7 | 1 | 14 | 1, 4 |
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 |
Источник

