Для диагностики черепно лицевых синдромов важно оценивать
Авторы: Annisa Shui Lam Mak, Kwok Yin Leung
Вступление
Пренатальная диагностика черепно-лицевых аномалий является важным и обязательным аспектом, так как аномалии этих структур могут указывать на наличие других, более тонких аномалий, синдромов, хромосомных мутаций или даже более редких состояний, таких как инфекции или нарушения обмена веществ.
Она остается сложным процессом, особенно в первом триместре. Частота выявления черепно-лицевых аномалий(ЧЛА) варьируется в зависимости от типа аномалии, ее тяжести, гестационного возраста, сопутствующих аномалий, а также методов и технологий ультразвуковых исследований. Так распространенность хейлосхизиса и краниосиностоза составляет около 0,15% и 0,05% соответственно.
Различные профессиональные общества, в том числе Международное общество ультразвуковой диагностики в акушерстве и гинекологии (ISUOG), Американский институт ультразвука в медицине и Федерация акушерства и гинекологии Азии и Океании, выпустили рекомендации по обследованию лица и черепа во втором триместре беременности. Основная цель этой статьи – предоставить обновленную информацию о пренатальном выявлении ЧЛА с целью повышения точности диагностики.
Изменения мозгового отдела черепа
Размер, форму, целостность и плотность кости черепа можно оценить, когда измеряется размер головы и когда исследуются структуры головного мозга. Череп имеет овальную форму и непрерывную эхогенную структуру, прерываемую только узкими эхолуцентрическими швами. Аномальные особенности (Рис. 1-3) и связанные с ними аномалии показаны в Таблице 1.
Рисунок 1: Плод во втором триместре с тригоноцефалией.
Аксиальный вид головки плода (H) показывает лоб треугольной формы (стрелка).
Рисунок 2: Плод во втором триместре с брахицефалией. Аксиальный вид головы плода (H) показывает, что форма черепа короче, чем типичная (стрелка).
Рисунок 3: Плод во втором триместре со скафоцефалией.
Аксиальный вид головки плода (H) показывает длинную (указатель) и узкую голову плода (стрелки).
Таблица 1.
| Критерий | Показатель | Аномалия |
| Размер | Малый | Микроцефалия |
| Большой | Макроцефалия | |
| Форма | Не овальная, лимоноподобная | Расщелина позвоночника, трисомия 18 хромосомы или дисплазия скелета |
| Целостность | Дефект в кости черепа с выпячиванием мозговой ткани | Энцефалоцеле |
| Плотность | Отсутствие эхогенности, череп легко сдавливается | Слабая минерализация, несовершенный остеогенез или гипофосфатазия |
Диагностика краниосиностоза выражается в потере гипоэхогенности в сегменте основных швов черепа, вместе с расширением других ортогональных швов. Косвенные признаки, включая аномальный цефальный индекс (ЦИ), форму черепа (Таблица 2) и/или морфологию лица, такую как гипотелоризм или гипертелоризм, могут предшествовать закрытию швов на 4-16 неделе. ЦИ ниже 70% или выше 85% указывают на долихоцефалию и брахицефалию соответственно.
Таблица 2.
| Аномалия формы | Шов | Связанные аномалии |
| Скафоцефалия / Долихоцефалия (длинная) | Сагиттальный | – |
| Брахицефалия (короткая, широкая) | Двусторонний венечный | Синдром Дауна Синдром Пфайффера |
| Плагиоцефалия (ипсилатеральный лобное или затылочное уплощение) | Односторонний венечный или лямбдоидный | – |
| Тригоноцефалия (направление вперед) | Метопический | Синдром Якобсена или синдром Смита — Лемли — Опица |
| Клеверовидная (трилобит) | Сагиттальный, венечный и лямбдоидный | Танатофорная дисплазия, синдром Аперта, синдром Крузона Синдром Карпентера |
| Оксицефалия (остроконечная или коническая) | Сагиттальный и лямбдоидный | – |
Измерение окружности имеет роль также. Так как отклонение окружности головы более чем на 3 стандартных единицы ниже или на 2 выше среднего значения, в зависимости от гестационного возраста, являются подсказкой для возможного диагноза микроцефалии или макроцефалии, соответственно.
Однако использование этих эталонных значений может привести к чрезмерной диагностике микроцефалии. Следует обращать внимание на другие поддерживающие признаки, которые включают деформацию лба, плоский затылок или внутричерепное содержимое, которое является ненормальным или невидимым.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Скачать PDF
Изменения лицевого отдела черепа
Оценка лицевого отдела черепа должна проходить в трех плоскостях для оценки различных лицевых структур, поскольку это облегчает обнаружение аномалий (таблица 3). Согласно руководству ISUOG, минимальная оценка лица плода включает наличие обеих орбит, оценку носа/ноздрей, наличие рта и, предпочтительно, оценку профиля лица и губ.
Таблица 3.
| Плоскость | Структура | Показатель | Аномалия |
| Венечная | Губы | Нарушение целостности | Хейлосхизис |
| Рот | Маленький или непрерывный, открытый | Микростомия или синдромы | |
| Нос | Сплющенный или в наличии одна ноздря | Гипоплазия или синдром одной ноздри | |
| Пальпебральная борозда | Наклон вверх или вниз | ||
| Поперечная | Орбиты | Малые, отсутствуют, аномальный межокулярный диаметр | Микрофтальмия / анофтальмия, гипотелоризм / гипертелоризм |
| Медиальная киста | Киста слезного мешка | ||
| Хрусталик | Эхогенный | Катаракта | |
| Зубные почки | Расщелины, ненормальное число | Волчья пасть, олигодонтия / анодонтия | |
| Нижняя челюсть | Маленькая | Микрогнатия | |
| Язычок | Отсутствует или двойной “знак равенства” | Расщелина язычка | |
| Уши | Неправильный размер, форма, местоположение или развернуты | Аномалия развития уха | |
| Сагиттальная | Лоб | Выпуклый | Скелетная дисплазия |
| Сплющенный | Микроцефалия | ||
| Нависший | Добавочный нос | ||
| Нос | Сплющенный | Синдромы | |
| Отсутствие или укорочение носовой кости | Анеуплоидия | ||
| Верхняя челюсть | Премаксиллярное выпячивание | Двусторонняя расщелина лица | |
| Мягкое небо | Нет мягкого неба или «знак равенства» | Расщелина мягкого неба, добавочный язычок | |
| Губной желобок | Длинный или короткий | Синдромы | |
| Нижняя челюсть | Маленькая | Микрогнатия | |
| Симметричность | Асимметрия лица | ||
| Язык | Большой, выпячивается, массово смещен назад | Макроглоссия, глоссоптоз опухоли | |
| Уши | Ненормальный размер, форма или местоположение или развернуты | Аномалия развития уха |
Расщелина диагностируется при потере целостности губы с одной или обеих сторон на венечной проекции (рис. 4, 5). Двусторонняя расщелина губы предполагает наличие предчелюстной выпуклости в сагиттальном виде (рис. 6). Трудно диагностировать неполную расщелину губы (рис. 7), зачастую видна лишь расщелина неба. Используя цветной допплер, можно увидеть поток околоплодных вод, в норме проходящий через ноздри во время дыхательной деятельности, в случае аномалии через небо, когда у него есть расщелина.
Рисунок 4: Плод второго триместра с односторонней расщелиной губы.
Венечный вид лица плода показывает потерю целостности (стрелка) верхней губы (L).
Рисунок 5: Плод второго триместра с двусторонней расщелиной губы.
Венечный вид лица плода показывает потерю целостности (стрелки) верхней губы (L) с обеих сторон (1 и 2).
Рисунок 6: Плод второго триместра с предчелюстной выпуклостью.
Сагиттальный вид лица плода показывает массу мягких тканей (стрелка), выступающую вперед под носом (N).
Рисунок 7: Плод второго триместра с частичной односторонней расщелиной губы. Венечная плоскость лица плода показывает частичную потерю целостности (стрелки) верхней губы (L).
Профиль лица можно оценить по срединно сагиттальной проекции. В частности, могут быть обнаружены лобовые выпуклости (рис. 8), микрогнатия (рис. 9) или плоский нос (рис. 10). С латеральной стороны можно оценить аномалии уха (рис. 11). Оба глаза и их аномалии могут быть оценены в осевой плоскости (рис. 12-14).
Рисунок 8: Плод во втором триместре с выпуклым лбом.
Среднесагиттальный вид показывает прямую выпуклость (стрелка) лба (FH).
Рисунок 9: Плод во втором триместре с микрогнатией.
Среднесагиттальный вид показывает маленький и отступающий (стрелка) подбородок (С).
Рисунок 10: Плод во втором триместре с плоским носом.
Среднесагиттальный вид показывает плоский (стрелка) нос (N).
Рисунок 11: Плод во втором триместре с аномалией уха.
Боковой сагиттальный вид показывает маленькое (стрелки) правое (R) ухо (E) с потерей нормального строения.
Рисунок 12: Плод во втором триместре с гипотелоризмом.
Аксиальный вид показывает аномально уменьшенное расстояние (стрелки) между двумя орбитами (круг).
Рисунок 13: Плод во втором триместре с двусторонней катарактой.
Аксиальный вид показывает эхогенность (стрелки) в хрусталике (L) обоих глаз.
Рисунок 14: Плод во втором триместре с выпячиванием между двумя орбитами. Аксиальный вид показывает массу мягких тканей (стрелки), выступающую между двумя орбитами (кружками).
Стоит отличать микрогнатию (маленькая нижняя челюсть) и ретрогнатию – смещенние челюсть к зади. Дифференцируется с помощью определения нижнего угла лица в отношении ширины нижней челюсти к ширине верхней челюсти. При отягощенном наследственном анамнезе или при подозрении на аномалию, могут быть выполнены измерения структур плода, таких как длина костей носа, длина уха, длина верхней челюсти, а также диаметр глаза и межглазного пространства.
3D/4D объемная визуализация
Использование трехмерного ультразвука, включая визуализацию поверхности, многоплоскостное и многослойное изображение, позволяет точно оценить различные черепно-лицевые структуры и их аномалии, включая расщелину неба (рис. 15, 16) и краниосиностоз. Изображения могут быть полезны для консультирования (рис. 17, 18). Использование 3D (рис. 19) может помочь дифференцировать закрытые и открытые швы. Использование 4D может быть использовано для оценки выражений лица.
Рисунок 15: Плод второго триместра с двусторонней расщелиной губы и неба. 3D аксиальный вид показывает потерю целостности (стрелки) губы (L) и неба (P) с обеих сторон.
Рисунок 16: Плод второго триместра с расщелиной губы и неба по средней линии. 3D аксиальный вид показывает потерю целостности (стрелки) губы (L) и неба (P) по средней линии. Цветные рамки справа показывают ориентацию активных изображений слева: аксиальный вид (1), сагиттальный вид (2) и венечный вид (3).
Рисунок 17: Плод второго триместра с односторонней расщелиной губы.
3D поверхностное изображение лица плода показывает расщелину (стрелка) на верхней губе (L).
Рисунок 18: Плод второго триместра с расщелиной средней линии.
3D поверхностное изображение лица плода показывает расщелину (стрелка) по средней линии верхней губы (L).
Рисунок 19: Плод во втором триместре с краниосиностозом.
3D поверхностное изображение в скелетном режиме, аксиального вида черепа показывает сужение (стрелки) венечного шва (CS) и части переднего родничка (AF).
УЗИ в первом триместре
В период между 11 и 13 неделями, в течении 6-ти дней беременности, рекомендации ISUOG предлагают измерять диаметр бипариетального отдела и окружность головы, а также оценивать целостность и эхогенность черепа. Можно попытаться оценить орбиты, межорбитальные расстояния, профиль лица, уши и целостность рта и губ. В первом триместре можно выявить уплощение профиля (рис. 20). Однако некоторые черепно-лицевые аномалии, такие как краниосиностоз, не могут быть диагностированы в первом триместре, и, таким образом, сканирование аномалии во втором триместре остается стандартом анатомической оценки плода.
Рисунок 20: Плод первого триместра с плоским профилем лица.
Сагиттальный вид показывает плоский лоб (FH) (стрелка), нос (N) (стрелка) и опускающийся подбородок (C) (изогнутая стрелка).
Подальшие исследования
При обнаружении расщелины неба важно определить, является ли она односторонней, двухсторонней или срединной, а также имеется ли какая-либо расщелина пластины или амниотическая полоса, потому что с этим варьируется прогноз и связанные с ним условия. Комбинированная расщелина губы и неба встречается чаще, чем сама расщепленная губа, и связанные с этим проблемы являются более серьезными. Односторонние / двусторонние и срединные расщелины губы считаются различными состояниями, поскольку у них разное эмбриологическое происхождение.
Всякий раз, когда обнаруживается черепно-лицевая аномалия, важно выполнить детальное сканирование для поиска дополнительных аномалий, особенно других потенциально тонких пороков развития лица, центральной нервной системы, сердца или конечностей. Многие черепно-лицевые аномалии, в том числе расщелины лица, микрогнатия, краниосиностоз, гипертелоризм / гипотелоризм, микрофтальмия / анофтальмия, катаракта и анотия / микротия, связаны с различными синдромами и состояниями (таблица 4).
В целом, 10% расщелин сопровождались хромосомной аномалией и 27% имеют ассоциированные аномалии. Примерно 15% случаев краниосиностоза являются синдромальными. Выпячивание языка может быть признаком синдрома Беквита-Видемана или синдрома Дауна.
Таблица 4.
| Аномалия | Сопутствующие пороки | Синдромы |
| Расщелина лица | Верхние конечности | Эктродактилия, эктодермальная дисплазия, синдром расщепления, орально-лицевой синдром I типа |
| Расщелина лица | Другие аномалии лицевого черепа и сердца | Синдром CHARGE (колобома, аномалия сердца, атрезия хоан, умственная отсталость, аномалии половых органов и ушей) |
| Микрогнатия | Уши | Синдром Голденхара |
| Микрогнатия | Конечности | Синдром гипогенеза рта-нижней челюсти-конечностей, синдром Нагера, синдром расщепления, синдром Робертса |
| Микрогнатия | Другие аномалии лицевого черепа | Синдром Робена, Синдром Тричера Коллинза |
| Краниосиностоз | Другие аномалии лицевого черепа и конечностей | Синдром Аперта, синдром Крузона, синдром Карпентера, танатофорная дисплазия, синдром Пфайффера, синдром Сэтре-Чотзена, синдром Мюнке, синдром Джексона-Вейсса, синдром Антли-Бикстлера, синдром Вольфа-Гиршхорна (4р) |
Прогноз
Прогноз и ведение зависят от типа и тяжести черепно-лицевых аномалий, основного состояния или хромосомных мутаций. Если прогноз плохой, как, например, в случае множественных аномалий или связанных с ними анеуплоидий, может быть предложен вариант прерывания беременности в зависимости от гестационного возраста и местных норм. Альтернативно, продолжение беременности с пренатальным консультированием подходит для легких и изолированных нарушений, таких как заячья губа.
Изолированная макроцефалия (с окружностью головы, которая на 2-3 стандартных отклонения выше среднего значения для гестационного возраста), долихоцефалия и брахицефалия обычно имеют благоприятный исход.
В нашем каталоге вы можете выбрать аппараты для исследований в области акушерства и гинекологии от передовых производителей ультразвукового оборудования. Свяжитесь с нашим менеджером, для уточнения деталей и выбора оптимальной для вас модели.
Источник
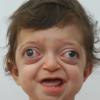
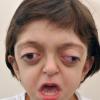
Синдром Крузона характеризуется множественным преждевременным синостозом шва черепа и лица,что свойственно его внешнему виду.
ПРИЧИНЫ И ЧАСТОТА СИНДРОМА
Синдром Крузона вызван мутациями ген FGFR 2, которые могут быть унаследованы от родителей, или мутацией ген, вызывающих синдром Крузона .Частота этого синдрома составляет примерно 1: 60000 новорожденных.
КЛИНИКО-МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СИНДРОМА
- Брахицефалия (что приводит к появлению короткой и широкой головы)
- Гипоплазия лица.
- Экзофтальм (выпученные глаза из-за мелких глазниц после начала слияния окружающих кости)
- Гипертелоризм (больше, чем нормальное расстояние между глазами), как правило, не является серьезным
Клиническая картина варьируется от очень небольшой формы (которые могут избежать диагноза), до тяжёлой, несовместимой с жизнью.
УМСТВЕННОЕ РАЗВИТИЕ
В большинстве случаев люди с синдромом Крузона имеют нормальное умственное развитие.
ФУНКЦИОНАЛЬНЫЕ ПРОБЛЕМЫ, СОПУТСТВУЮЩИЕ
- Повышенное внутричерепное давление в связи с пониженной производительностью черепа. Проблема очень распространена и может произойти в любое время, с серьезными последствиями.
- Снижение или потеря зрения, которае, как правило, вызвано повышенным внутричерепным давлением.
- Раздражение глаз из-за невозможности закрытия век. Могут возникнуть необратимые повреждения роговицы.
- Затруднение дыхания, особенно во время сна (ночные обструктивнуе апноэ). При тяжелой форме несовместимо с жизнью. Даже самые легкие формы создают значительные проблемы (нарушение сна, сонливость в дневное время, неспособность сосредоточиться).
ДИАГНОСТИКА СИНДРОМА
Диагноз ставится на основании осмотра и подтверждается идентификации генов. Идентификация генов отнимает много времени и оказувается положительной только примерно у половины инцидентов, но это не имеет значения, потому что диагноз основывается на результатах физического обследования.
ОЦЕНКА НОВОРОЖДЕННОГО С СИНДРОМОМ КРУЗОНА
Сразу после родов, должна иметь место оценка
- дыхательной функции. Если есть трудности с дыханием, которые продолжаются после первоначальной поддержки в отделении интенсивной терапии, может потребоваться трахеостомия
- возможности закрытия век. Если ребенок не может закрыть веки, из-за экзофтальмии, возможно, временное наложение швов ( соединение верхних и нижних век), для защиты роговиц от возникновения более сложной проблемы.
- внутричерепное давление. Редко нужно принять срочные меры для решения этой проблемы. Случаи, требующие срочной операции крайне тяжелые и почти несовместимы с жизнью.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ СИНДРОМА КРУЗОНА
Поскольку почти всегда есть ограничение емкости черепа, головной мозг претерпевает некоторое давление, поэтому в детстве это давление должно быть смягчено путём расширения (увеличения) полости черепа.
- Как правило, начальная операция выполняется на задней области черепа, т.е. теменной или затылочной (Теменная декомпрессия).
- Несколько месяцев спустя (в случае необходимости) декомпрессия передней части черепа (Лобно -лицевое продвижение).Операция для лечения выпячивания одного или обоих глазных яблок — вносятся корректировки кости, окружающие глазницы;
- Наконец, в возрасте 10-12 лет проводится полная и постоянная коррекция деформации и функциональных проблем, перенося переднюю часть черепа и лица вперед (лобно- орбитальные продвижения).Операция может быть сделана в более раннем возрасте, если это необходимо, из-за функциональных проблем, которые требуют немедленного решения (обструктивного апноэ, повышение внутричерепного давления, что вызывает ухудшение зрения).



Хотя проблемы кажутся непреодолимыми и, естественно, являются источником значительного беспокойства для родителей, однако, системный подход организованного черепно — лицевого центра позволяет осуществить терапию должным образом и с минимальным дискомфортом для ребенка и его семьи.
Источник
Синдромы с краниосиностозом — методы диагностики, лечения по Европейским рекомендациямСиндромные краниосиностозы представляют собой гетерогенную группу патологических состояний, характеризующихся связью раннего слияния нескольких черепных швов и различных врожденных пороков развития, особенно лица и конечностей. Отличительной чертой синдромных черепно-лицевых дизостозов является вовлечение как мозгового черепа (свода и основания), так и лицевого черепа (орбитальная и средняя зоны лицевого скелета). Свод черепа характеризуется множественными синостозами швов и гипоплазией верхней челюсти. До сих пор неизвестно, следует ли часто ассоциированные аномалии развития головного мозга и динамики ликвора, выявляемые при многих из этих состояний, рассматривать как первичные или вторичные проявления. Вероятно, количество и время слияния швов могут играть прямую роль в фенотипе, по крайней мере, при некоторых из этих патологических состояний, о чем свидетельствует более часто встречающееся грыжевое выпячивание миндалин мозжечка при синдроме Крузона чем при синдроме Аперта, последний из которых характеризуется поздним слиянием ламбдовидного шва по сравнению с первым. При этих пороках часто нарушен венозный отток из полости черепа, с развитием вторичной гипоплазии задней черепной ямки и различной степени повышения давления ликвора с расширением субарахноидального или желудочкового пространства. Существует несколько гипотез для объяснения этих изменений: венозная обструкция может быть вторичной по отношению к аномалии роста костей, расстройство может быть первично вызвано ростом диспластического основания черепа или в связи с нарушением венозного оттока у плода и нарушением нормального созревания дренажа задней ямки. Кроме того, при некоторых этих состояниях, в связи с недостаточным развитием средней трети лица появляется экзофтальм с риском повреждения роговицы даже при небольшой травме. В дальнейшем недоразвитие дыхательных путей, в ряде случав, может вызывать изменения функции внешнего дыхания, из которых самыми тяжелыми являются ночные апноэ. Многообразное участие различных структур и черепно-лицевых функций оправдывает общий термин «фациокраниостенозы», указывающий на конкретные ассоциации костных аномалий черепа и лицевого скелета и подчеркивает трудности в их лечении. а) Генетика краниосиностозов. Были выявлены некоторые мутации, ответственные за синдромные краниосиностозы. Обычно они включают три из четырех факторов роста, преимущественно с аутосомно-доминантным типом наследования. При синдромных синостозах один генный дефект порождает различные клинические фенотипы. Предполагается разница во взаимодействии с компонентами внеклеточной матрицы, что могло бы объяснить разнообразия фенотипов при общих дефектах гена.
б) Основные синдромы. Краткий обзор основных синдромных краниосиностозов приведен в таблице ниже. 1. Краниосиностоз при синдроме Крузона (черепно-лицевой дизостоз). Синдром Крузона — аутосомно-доминантный синдром, впервые описанный Крузоном в 1912 г. На него приходится около 4,8% случаев краниосиностозов при рождении. Распространенность была оценена как 1:25000 родов. Синдром проявляется краниосиностозом и гипоплазией лица. Фенотип краниосиностоза индивидуально отличен, но в большинстве случаев участвуют коронарные швы. Фенотип лица характерен гипертелоризмом, короткой верхней губой и относительным прогнатизмом нижней челюсти с обратным прикусом. Экзофтальм связан с ретрузией лобной области и верхних челюстей. Эти особенности можно увидеть при рождении, но обычно они появляются в возрасте двух лет с постепенным ухудшением. Тем не менее, существуют некоторые врожденные формы, при которых гипоплазия верхней челюсти является более заметной. Больные страдают от затруднения дыхания и сильного экзофтальма, что может привести к ухудшению смыкания век. Вентрикуломегалия встречается практически всегда, иногда прогрессирующая. Мальформация Киари 1 при этом синдроме, встречается примерно в 70% случаев, может ассоциироваться с сирингомиелией и осложнять хирургическое лечение. Этот порок может быть связан с небольшим размером задней черепной ямки и преждевременным слиянием ламбдовидного шва во время первых двух лет жизни. Ген, ответственный за синдром Крузона расположен на длинном плече хромосомы 10. Более 30 мутаций FGFR2 гена (экзон IIIа и IIIс) были идентифицированы, и они выявляются приблизительно у 60% пациентов. Мутация в FGFR2 также может привести к синдрому Джексона-Вейсса, во многом сходному с синдромом Крузона. Тем не менее, пострадавшие субъекты также предъявляют увеличенные большие пальцы ног и тарзометаnарзальное сращение. Мутации в FGFR3 могут привести к определенной форме синдрома Крузона, связанной с кожными аномалиями (акантокератодермия). 2. Краниосиностоз при синдроме Пфайффера (акроцефалосиндактилия тип V). Синдром был описан в 1964 г. Пфайффером. Частота синдрома Пфайффера была оценена в 1:200000. Он наследуется аутосомно-доминант-ным путем с полной пенетрантностью и варьирующей экспрессией. Синдром Пфайффера — брахицефалия, мембранная синдактилия рук и ног с увеличенными и наклоненными большими пальцами рук и ног. Могут выявляться брахидактилия, анкилоз локтевых суставов и различные висцеральные пороки развития. В настоящее время синдром делится на три подтипа. Подтип 1 является классической и самой легкой формой, с бикоронарным синхондрозом, ведущим к брахицефалии и плоскому лицу, гипертелоризмом и слабой синдактилией с широкими большими пальцами. Подтипы 2 и 3 являются спорадическими и более тяжелыми, с выраженным экзофтальмом и аномалиями мозга, часто, но не всегда связаны с высокой летальностью. Череп в форме листа клевера характеризуется, хотя и не всегда, подтипом 2 с гидроцефалией и маленькой задней черепной ямкой и аномалией Киари 1 типа. Череп в форме листа клевера — признак очень плохого прогноза. Синдром Пфайффера является генетически гетерогенным. Он может быть связан с мутацией в гене FGFR1 или возникать в связи с несколькими типами мутаций в FGFR2. Мутации одного и того же гена, FGFR2, таким образом, могут привести к трем типам фациокраниосиностозов, т. е. Крузона, Джексона-Вейсса и Пфайфера давая основания для предположения об участии в патогенезе и других факторов. 3. Краниосиностоз при синдроме Апера (акроцефалосиндактилии тип I). Синдром Апера является врожденным синдромом, описанным в 1906 г., связывающим фациокраниосиностоз с синдактилией на конечностях. Заболеваемость составляет примерно 1:50000 живорожденных. В большинстве случаев является спорадическим из-за отцовской de novo мутации в экзоне IIIа FGFR2 гена. Описано и аутосомно-доминантное наследование. Краниостеноз является бикоронарным и затрагивает продольной шов. Лицо большое, с гипертелоризмом и экзорбитизмом, нос по типу клюва попугая, прикус перевернутый. Синдактилия может быть полной или с сохранением большого пальца и/или мизинца. Также часто наблюдается подвывих шейных позвонков. Церебральные пороки, в основном с участием мозолистого тела и лимбической структуры, могут быть выявлены с помощью МРТ. На аутопсии было найдено ненормальное развитие височной доли с дисгенезией парагиппокампальной области. Размер желудочков часто увеличен, вентрикуломегалия практически никогда не бывает прогрессирующей. Различная степень умственной отсталости связана с синдромом Апера, около одной пятой пациентов с коэффициентом интеллекта ниже 50, однако также сообщается и о людях с нормальным интеллектом. Высокий уровень психических нарушений связан с аномалиями мозга, в том числе обонятельных-лимбико-септо-каллозальных структур, гипоплазией белого вещества, аномалиями пирамидных путей и непрогрессирующей «ассиметричной» вентрикуломегалией. 4. Краниосиностоз при синдроме Сетре-Хотцена (акроцефалосиндактилии тип III). Первые случаи были зарегистрированы Saethre в 1931 г. и Chotzen в 1932 г.. Более 40% случаев являются семейными. Передача аутосомно-доминантная с неполной пенетрантностью и варьирующей экспрессией. Наиболее типичным фенотипом является брахицефалия и недоразвитие верхней челюсти. Преждевременное слияние черепных швов обычно включает в себя коронарные швы. Тем не менее, может быть вовлечен любой шов с асимметрией лица, необычной формой уха, с частичной синдактилией пальцев рук и ног (второй и третий пальцы, третий и четвертый пальцы с небольшими дистальными фалангами). Большой палец, как правило, увеличен, но не искривлен. Птоз, симметричный или нет, наблюдается почти во всех случаях. Этот синдром может быть чрезвычайно разнообразным в своих клинических проявлениях, таким образом, обследование членов семьи имеет первостепенное значение для выявления потенциальных носителей. Геном, ответственным за синдром Сетре-Хотцена, является TWIST, расположенный на хромосоме 7. Умственная отсталость является редкостью. 5. Краниосиностоз при синдроме Карпентера (акроцефалосиндактилии тип II). Этот синдром, аутосомно-рецессивный, крайне редкий и характеризуется акроцефалией, синдактилией мягких тканей рук, синдактилией и полидактилией ног. Некоторые авторы описывают его с ожирением и гипогонадизмом. 6. Краниосиностоз при синдроме Лежена-Мюнке. Синдром Лежена-Мюнке (Lajeunie-Muenke) характеризуется одно- или двусторонним коронарным синостозом, недоразвитием верхней челюсти, гипертелоризмом и птозом. Передача аутосомно-доминантная. У некоторых пациентов, синдром связан со скелетными аномалиями такими, как наперсткообразные фаланги среднего пальца, конические эпифизы и/или неврологические нарушения, а именно нейросенсорная потеря слуха или умственная отсталость. Несмотря на переменный фенотип, этот синдром был связан с уникальной мутацией в гене FGFR3, Pro 250-Arg. в) Функциональные аспекты. Слияние нескольких швов, которое встречается при синдромном синостозе, приводит к худшему прогнозу интеллектуального развития, усугублению состояния и повышению внутричерепного давления, чем при моношовных синостозах. Более того, аномалии морфологии лица и лицевого роста также могут привести к недостаточной защите глаз, препятствиям дыханию, неправильному прикусу и скученности зубов, которые часто требуют конкретных процедур. Повышение внутричерепного давления (ВЧД) является, по сути, частым для синдромного краниосиностоза. Повышенное ВЧД не только вторично по отношению к синостозу, но и встречается также в сопровождении гидроцефалии и венозных аномалий. Нарушения зрения могут следовать за повышением ВЧД, но они также могут быть вторичными по отношению к экзофтальму, типичному при этих синдромах. Стоит отметить, что атрофия зрительного нерва и потеря зрения наблюдается в основном при синдроме Крузона. Частота отставания умственного развития определяется типом синдрома и сопутствующими пороками развития мозга (в основном нарушения развития прозрачной перегородки). Умственная отсталость часто встречается при синдроме Апера, который представляется наиболее серьезным состоянием, и у некоторых пациентов с синдромом Пфайффера, особенно у пациентов с деформацией черепа в виде листа клевера. С другой стороны, умственная отсталость при синдроме Крузона встречается редко. В общих чертах, когнитивные функции лучше после ранней хирургической коррекции и в случае хорошей психосоциальной среды ребенка. г) Принципы лечения синдромных краниосиностозов. Кранио-фациальная хирургия выполняет задачи как функционального, так и эстетического характера. Первый год жизни имеет первостепенное значение для лечения с целью снижения аномально повышенного внутричерепного давления и, в конечном итоге, нормализации потока ликвора. В самом деле, в первый год, мозг растет очень быстро, и результаты интеллектуального развития гораздо лучше у больных, оперированных на ранних сроках. Дополнительные преимущества раннего хирургического вмешательства включают более легкую реконструкцию костей и высокий потенциал их роста, обеспечивающий «физиологическое» заполнение возможных костных дефектов, которые следуют за хирургической коррекцией. Классическое лечение фациокраниосиностоза включает в себя переднюю реконструкцию черепа, как первый шаг, и коррекцию лица в качестве второго шага. Передний доступ позволяет заниматься как проблемой аномального ВЧД, так и надглазничной рецессией, следовательно, защитить глаза и зрительные функции. Лобно-орбитальное вытяжение может быть выполнено с использованием флотирующей техники или горизонтального вытяжения у детей старше 6-месячного возраста. Улучшение состояния лицевого черепа может быть достигнуто путем остеотомии по типу Le Fort III. В отдельных случаях могут выполняться фронтофациальные моноблочные перемещения с одновременной мобилизацией орбиты и лицевых костей. В настоящее время для достижения адекватного вытяжения лица предпочтительно использовать внутренние или внешние дистракторы. Как правило, вытяжение лица должно быть отложено до тех пор, пока окончательно не сформируются зубные ряды и не возникнет стабильная окклюзия. Тем не менее, в отдельных случаях, особенно в случае нарушения дыхания, может быть необходимо раннее лицевое вытяжение. В других случаях перед хирургическим вмешательством должна быть наложена трахеостома. Раннее расширение заднего черепного свода может также быть выполнено как первый шаг для снижения внутричерепного давления, предполагая фронтофациальную коррекцию до старшего возраста ребенка. Это может быть достигнуто, в частности, при затылочном уплощении, когда задняя ямка чрезмерно мала. Процедура обычно приводит к постепенному улучшению венозного оттока из черепа. Раннее заднее расширение может быть достигнуто как увеличением теменно-затылочного костного лоскута, так и применением пружинной краниопластики у детей с открытым лямбдовидным швом. Расширение БЗО также может быть необходимо в некоторых случаях с симптомной мальформацией Киари 1 типа. Расширение желудочков, встречающееся при синдромном краниосиностозе также может потребовать лечения. Часто это связано с грыжей миндаликов различной степени, и расширение БЗО может стать необходимым. В других случаях, с механическим препятствием току ликвора, эндоскопическая вентрикулоцистерностомия может обеспечить необходимый контроль ВЧД. Тем не менее, в ряде случаев синдромного краниосиностоза венозный отток нарушается. Прогрессирующее открытие коллатерального венозного канала может привести к отсутствию гидроцефалии. Тем не менее, некоторым пациентам может потребоваться установка вентрикулоперитонеального шунта. Во всех случаях требуется несколько видов хирургического вмешательства. Тесное сотрудничество между пластическим хирургом и нейрохирургом, а также детским нейроанестезиоло? |

