Диспластический невус код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Название: Диспластический невус.

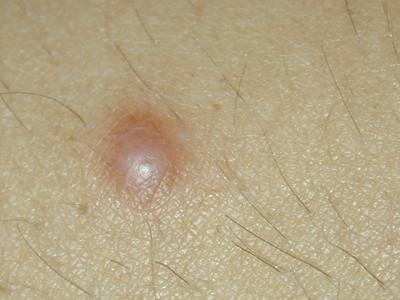
Внешний вид дерматофибромы (гистиоцитомы)
Описание
Диспластический невус. Пигментное новообразование кожи, имеющее тенденцию к малигнизации. Клинически выглядит как родинка разной величины с причудливыми границами, неоднородно окрашенная в коричневые и чёрные тона. Диспластический невус имеет плоскую поверхность или чуть возвышается над уровнем здоровой кожи по центру. Не имеет типичной локализации, ограничения количества высыпавших элементов. Предварительный диагноз ставят на основании осмотра и дерматоскопии; заключительный возможен только с учётом данных гистологического исследования после радикального иссечения опухоли. Прогноз зависит от своевременности диагностики и лечения.
Дополнительные факты
Диспластический невус – невоидная опухоль, входящая в группу родимых пятен, способных трансформироваться в злокачественное новообразование. Заболевание не имеет гендерных, возрастных различий, не передается по наследству (передаётся только предрасположенность к наследованию). Встречается у 5% белого населения планеты. Особое значение меланоцитарных доброкачественных опухолей заключается в том, что отдельные их разновидности служат маркерами меланомы при тестировании пациентов с предраком кожи, риском рецидива злокачественной опухоли, помогая выявлять тех, кому показана профилактическая терапия.
В современной дерматологии существует целая школа, занимающаяся подобными экспериментами, основоположниками которой стали учёные Питсбургского университета (США, штат Пенсильвания). Суть проведённых изысканий состоит в открытии двух специфических белков – маркеров меланомы, самой злокачественной опухоли кожи. В процессе изучения влияния интерферонов на организм пациентов, был констатирован факт связи высокого уровня активности белков STAT1 и STAT3 с уровнем активности предрасположенных к малигнизации родинок, подтверждён лечебный эффект интерферонотерапии путём корректировки уровня этих белков высокими дозами интерферонов.
Диспластический невус
Причины
Диспластический невус – результат локальной миграции меланоцитов под воздействием неясных до конца экзо- и эндогенных причин. Клетки, вырабатывающие меланин, определяющий цвет кожи, содержатся в эпидермисе, дерме. Физиологическая роль меланина заключается в защите кожи от избытка солнечных лучей. Поскольку в такой защите нуждается весь кожный покров, меланин распределяется в слоях кожи равномерно. Однако у пациентов с наследственной предрасположенностью к невусообразованию, передающейся по аутосомно-доминантному типу, в период внутриутробного развития плода или сразу после рождения происходит направленная миграция клеток, переполненных меланином. Формируются семейные диспластические невусы – миллиметровые образования, которые становятся заметными в период гормональной перестройки организма, увеличиваясь в размерах до 5 тд.
Возникновение спорадических родинок происходит по-другому. Прежде всего, под действием ультрафиолета, вызывающего мутацию меланоцитов, из-за вируса папилломы человека, заставляющего меланоциты делиться с удвоенной скоростью. Причиной роста меланоцитов, их точечной миграции является гормональная перестройка организма (беременность, половое созревание). Вероятно, определённую роль в возникновении диспластического невуса играет снижение местного и общего иммунитета.
Классификация
Диспластические невусы делят на две группы в зависимости от формы, размера, степени возможной малигнизации:
1. Спорадические диспластические невусы – приобретённые предшественники меланомы:
Типичная форма – новообразование разных оттенков коричневого цвета, возвышающееся над поверхностью кожи по центру («яичница-глазунья»): минимального размера (от 1 мм до 1,5 см), среднего размера (от 1,5 см до 10 см), большого размера (от 10 до 20 см), гигантского размера (более 20 см).
Форма лентиго – новообразование кожи с плоской поверхностью коричнево-бурого, чёрного цвета: среднего размера (до 10 см), большого размера (до 20 см).
Кератолитическая форма – новообразование с бугристой поверхностью светло-коричневого цвета: среднего размера (до 10 см), большого размера (до 20 см).
Эритематозная форма – новообразование в виде розоватого родимого пятна: большого размера (20 см), гигантского размера (более 20 см).
2. Семейные диспластические невусы (синдром множественных диспластических невусов) – результат наследственной предрасположенности, при которой все члены семьи, даже не имеющие подобных образований на коже, входят в группу риска развития меланомы.
Спорадическая (одиночная), приобретённая форма, увеличивающая риск малигнизации невуса в 7-70 раз: диспластический невус без малигнизации в меланому (тип А); диспластический невус с малигнизацией в меланому (тип С).
Наследственно-семейная форма – результат передачи родственникам возможности меланоцитарной дисплазии под влиянием УФО: диспластический невус без малигнизации в меланому (тип В); диспластический невус с малигнизацией в меланому (тип D 1); диспластический невус с малигнизацией в меланому (тип D 2) — невус встречается у 2-х и более членов семьи, риск возникновения меланомы увеличивается в 1000 раз.
Диагностика
Клинический диагноз, предполагаемый на основании консультации дерматоонколога и результатов проведения дерматоскопии, в обязательном порядке должен быть подтверждён биопсией накожного элемента. Она может быть пункционной, когда специальной иглой под местной анестезией берётся ограниченный участок невуса, или тотальной — её проводят в диагностических и лечебных целях, удаляя под наркозом опухоль полностью. Отличительной гистологической особенностью диспластического невуса признана его способность к хаотичным разрастаниям в эпидермисе и дерме (атипичная пролиферация меланоцитов).
Альтернативным методом диагностики считают цитологическое исследование соскоба клеток или мазка-отпечатка с поверхности опухоли. В сложных случаях подключают иммуногистохимию – самый достоверный метод исследования биоптата, позволяющий выявить фенотип опухоли.
Дифференциальная диагностика
Дифференцируют диспластический невус с другими доброкачественными новообразованиями, меланозом Дюбрея, меланомой. Поскольку диспластический невус является переходной формой между доброкачественной опухолью и злокачественной меланомой, крайне важно знать первые признаки его озлокачествления. Любой рост диспластического невуса – повод немедленного обращения к дерматологу; зуд, появление розовой каймы по периферии родинки, изменение окраски новообразования, уплотнение располагающейся рядом здоровой кожи, асимметричная поверхность самой опухоли – первые указания на малигнизацию процесса.
Лечение
Лечение заключается в радикальном удалении новообразования кожи, зависит от своевременности обращения, полноты обследования, интерпретации результатов дерматологом. Перед удалением невус исследуют в лучах лампы Вуда, чтобы точно определить границы удаляемого участка кожного покрова, избежать рецидива. Если на теле пациента находятся единичные диспластические невусы (как новые, так и старые), они удаляются специалистом с последующим диспансерным наблюдением в течение всей жизни. Множественные невусы радикальному иссечению не подлежат. Пациентам назначают аппликации 5% фторурацила с профилактическим контрольным обследованием каждые 6 месяцев (особенно беременным, в период гормональной перестройки, приёма пероральных контрацептивов). Возможно назначение курса интерферонотерапии.
Профилактика
Специфической профилактики не существует, следует с осторожностью относиться к пребыванию на солнце. Для недопущения малигнизации необходимо регулярное обследование у дерматолога каждые 6 месяцев. Раннее выявление меланомы – гарантия сохранения жизни. Прогноз зависит от стадии процесса и наследственной предрасположенности.
Источник
Рубрика МКБ-10: D22.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D22 Меланоформный невус
Определение и общие сведения[править]
Семейный синдром множественных атипичных пигментных пятен
Синонимы: ВК-невус, семейный невус Кларка, семейный диспластический невус, синдром меланома-рак поджелудочной железы, атипичный меланоформный (меланоцитарный) невус.
Семейный синдром множественных атипичных пигментных пятен является наследственным генодерматозом, характеризуется наличием множественных меланоцитарных невусов (часто> 50) и семейной историей развития меланомы. Также у пациентов имеется повышенный риск развития рака поджелудочной железы и других злокачественных опухолей.
Распространенность неизвестна. Синдром семейного диспластического невуса наследуется по аутосомно-доминантному типу с неполной пенетрантностью.
Этиология и патогенез[править]
Синдром атипичного меланоформного (меланоцитарного) невуса связан с мутациями в локусе 16P гена-супрессоре опухолей CDKN2A (9p21), участвующего в ингибирования клеточного цикла. Тем не менее, примерно 60% больных с синдромом не имеют мутации CDKN2A.
Клинические проявления[править]
Клинический фенотип синдрома множественных атипичных пигментных пятен имеет широкую гетерогенность как в отношении наличия невусов, так и в отношении семейной предрасположенности к меланоме и раку поджелудочной железы (в основном аденокарциноме). Заболевание чаще всего обнаруживается у детей и подростков, но может возникнуть в любом возрасте. Отличительная особенность патологии — высокое общее количество невусов на теле, обычно более 50. Большинство из них имеет типичную клинику, но некоторые из них могут иметь атипичный внешний вид — асимметричный, приподнятый и/или с различными оттенками загара (коричневого, черного или красного) и часто разных размеров, — напоминающие раннюю меланому и наиболее часто встречаются на спине, груди, ягодицах и на коже головы. Меланомы могут развиваться из атипичных родимых пятен или de novo уже второй — третьей декады жизни. Пациенты с мутациями гена CDNK2A имеют 90% риск развития меланомы в возрасте до 80 лет и на 20% повышенный риск развития рака поджелудочной железы в возрасте до 75 лет. Эти мутации также связаны с более молодым возрастом начала заболевания. Другие виды новообразований, которые могут быть связаны с семейный синдромом множественных атипичных пигментных пятен включают рак молочной железы, рак пищевода и саркомы, хотя и редко.
Меланоформный невус неуточненный: Диагностика[править]
Диагностические критерии синдрома включают: высокое общее количество невусов на теле (обычно> 50), невусы имеют определенные гистологические характеристики (лентигоподобная картина, ядерный атипизм) и наличие меланомы у одного или более родственников первой или второй степени. Невусы подозрительны на развитие меланомы на основе следующих характеристик: асимметрия, границы неправильной формы, изменение цвета, диаметр>6 мм, а также их увеличение размеров в диаметре и по высоте. Дерматоскопия является неинвазивным метод выявления меланом. Молекулярно-генетический анализ мутациий CDKN2A подтверждает диагноз, но отсутствие мутации в этом гене не исключает диагноз синдрома семейного диспластического невуса.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает кожные нейрофибромы, протоковую аденокарциному поджелудочной железы, а также нейрофиброматоз 1-го типа.
Меланоформный невус неуточненный: Лечение[править]
Скрининг меланомы следует начинать в возрасте 10 лет — проводится полное обследование кожи тела с использованием дермоскопии. Последующие клинические обследования должны проводиться каждые 6 месяцев, чтобы отслеживать любые изменения невусов. В семьях с историей рака поджелудочной железы или мутаций CDKN2A, скрининг проводиться с помощью компьютерной томографии, магнитно — резонансной томографии или эндоскопического ультразвукового исследования, начиная с возраста 40 лет. Меланома, рак поджелудочной железы и других виды рака должны проводиться согласно стандартным терапевтическим рекомендациям.
Прогноз
Прогноз плохой при развитии рака поджелудочной железы. Ранняя диагностика и лечение меланомы, как правило, приводит к улучшению прогноза.
Профилактика[править]
Прочее[править]
Невус Сеттона
Синонимы: галоневус
Невус Сеттона клинически представляет собой меланоцитарный невус, окруженный зоной депигментации в виде ореола. Некоторые авторы относят невус Сеттона к разновидностям витилиго.
Клинические проявления
Возникает галоневус обычно у детей и лиц молодого возраста, нередко страдающих витилиго. Располагается на любом участке кожного покрова, чаще на спине. Представляет собой коричневую папулу диаметром около 0,5 см, окруженную четко очерченным депигментированным ободком. Центральная папула обычно является пограничным, внутридермальным или сложным меланоцитарным невусом. Невус Сеттона может быть множественным. Возможен спонтанный регресс, после которого остается депигментированный участок.
Диагностика
В зоне депигментации обнаруживается реактивный массивный диффузный лимфоплазмоцитарный инфильтрат, а в центральных отделах — остатки смешанного или внутридермального пигментного невуса.
Дифференциальная диагностика
Клиническая картина невуса Сеттона настолько характерна, что его трудно спутать с другим заболеванием.
Лечение
Лечение отсутствует.
Эпидермальный невус
Эпидермальный невус (ЭН) представляет собой доброкачественный порок развития кожи.
Классификация
Выделяют локализованную, воспалительную и системную формы ЭН.
Клинические проявления
— Локализованный невус представляет собой ограниченный очаг поражения, состоящий из экзофитных одиночных или множественных папилломатозных образований, тесно прилежащих друг к другу, округлых, овальных или неправильных очертаний, цвета нормальной кожи или с разной степенью пигментации, с гладкой или (чаще) веррукозной поверхностью.
— При системном невусе очаги располагаются линейно, в виде гирлянд, большей частью монолатерально, иногда в сочетании с дефектами развития глазных яблок, аномалиями скелета (особенно костей черепа) и энцефалопатией.
— Воспалительный невус имеет вид обычно уплотненных, линейных веррукозных изменений на воспаленном основании, нередко псориазиформных, иногда сопровождающихся зудом.
Диагностика
Диагноз ставят на основании данных клинического обследования и биопсии.
Характерными патоморфологическими признаками являются папилломатоз и бородавчатый гиперкератоз. При воспалительной форме в сосочковом слое дермы определяются неспецифический мононуклеарный инфильтрат, а в эпидермисе очаговый паракератоз; кроме того, морфологические изменения могут напоминать таковые при псориазе.
При локализации на волосистой части головы пороки могут быть сложного строения и содержать скопления гипертрофированных апокриновых желез или структуры типа сирингоцистоаденомы. Иногда системный невус сопровождается «акантолитическим гиперкератозом» — аналогично буллезному варианту врожденной ихтиозиформной эритродермии.
Лечение
Применяются электрокоагуляция, лазерное испарение, дермабразия, которые являются методами выбора в зависимости от локализации и площади поражения.
В некоторых случаях при небольших по площади очагах и с учетом психоэмоционального состояния пациента возможна химиодеструкция.
Комедоновый невус
Синонимы: фолликулярный кератотический невус, Comedo Nevus
Комедоновый невус может существовать с рождения либо проявиться в пубертатном или более позднем периоде жизни.
Клинически комедоновый невус представлен множественными комедонами, сгруппированными в виде лентообразных тяжей различной протяженности или скоплений иной конфигурации, обычно односторонней локализации, но описаны и двусторонние варианты. Как правило, локализация комедонового невуса связана с наличием волосяных фолликулов, хотя на волосистой части головы он возникает редко. Резко расширенные фолликулярные каналы округлой или овальной формы, содержат роговое вещество, с трудом поддающееся удалению. Течение обычно бессимптомное, но при повреждении стенки фолликула осложняется воспалением различной степени выраженности.
Шпилюс-невус (пятнистый невус, герпетиформный лентигинозный невус) отличается тем, что на фоне светло-коричневого крупного пятна (в диаметре от 3 до 20 см) выявляются мелкие (около 0,5 см в диаметре) множественные округлые пятна или папулы интенсивно-коричневого цвета с четкими границами. Мелкие темные пятна на фоне крупного более светлого пятна почти всегда выявляются в более поздние сроки его существования.
Cоединительнотканный невус
Cоединительнотканный невус — это гамартома, при которой один или несколько компонентов дермы подвергается изменению. Если повреждения затрагивают в основном коллагеновую такань — такой невус называют коллагеномой, если преобладают повреждения в эластина — эластома. Термин муцинозный невус используется для поражений, при которых происходит изменение более, чем одного компонента дермы и отмечаются изменения количества дермальных гликозаминогликанов.
Cоединительнотканные невусы могут быть одиночными или множественными, спорадическими или семейными. Они могут возникать как изолированные поражения кожи или они могут быть связаны с развитием целоо ряда синдромов.
Причина неизвестна. Возраст начала зависит от типа поражения. Коллагеномы и эластомы, как правило, возникают постпубертатном периоде. При синдроме Бушке-Оллендорфа, изменения кожи не могут быть наблюдаться в зрелом возрасте. Муцинозный невус может присутствовать при рождении, в детстве или в подростковом возрасте.
Хирургическое иссечение необходимо, если пациент хотел бы удалить поражение в косметических целях. Операция не может быть рекомендована, если присутствуют большие или множественные поражения.
Внутридермальные невусы
а. Монгольское пятно — врожденное серовато-синее пятно на коже поясничной и крестцовой области. Напоминает синяк; к 3—4 годам обычно исчезает.
б. Голубой невус — обычно одиночное сине-черное пятно или бляшка диаметром не более 6 мм; примерно в половине случаев локализуется на тыльной поверхности кистей и стоп либо поблизости. Лечения не требует.
в. Диспластический невус, известный также как невус Кларка и атипичное родимое пятно, содержит пролиферирующие атипичные меланоциты. Это приобретенное новообразование в виде пятна или бляшки неправильной формы с размытыми, нечеткими границами. Цвет — от бронзового до темно-коричневого; размеры — больше, чем у невоклеточных невусов (превышают 6 мм). Возникает на любых участках тела, но чаще всего на туловище. Появление диспластического невуса у больного с меланомой в семейном анамнезе расценивают как признак высокого риска меланомы. Больным этой группы показано диспансерное наблюдение с осмотром всех кожных покровов каждые 6—12 мес. Хирургическое удаление невуса не позволяет предотвратить меланому. Спорадические диспластические невусы (то есть возникающие у больных с неотягощенным анамнезом), по-видимому, не связаны с повышенным риском меланомы.
Источники (ссылки)[править]
Пигментные опухоли кожи [Электронный ресурс] / Червонная Л. В. — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436738.html
Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем [Электронный ресурс] / Кубанова А.А., Вавилов А.М., Волнухин В.А. и др. / Под общей ред. А.А. Кубановой — М. : Литтерра, 2007. — (Рациональная фармакотерапия: Compendium). — https://www.rosmedlib.ru/book/ISBN9785982160690.html
Дифференциальная диагностика и лечение кожных болезней [Электронный ресурс] / Н. Н. Потекаев, В. Г. Акимов. — М. : ГЭОТАР-Медиа, 2016.
https://www.orpha.net
https://emedicine.medscape.com
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
