Дисмет кардиомиопатия код мкб

Содержание
- Что такое дисметаболическая кардиомиопатия?
- Какие патологии обмена веществ приводят к заболеванию?
- Симптомы
- Лечение
- Прогноз
- Возможные осложнения
- Полезное видео
- Заключение
Вам поставили диагноз дисметаболическая кардиомиопатия — что это такое? Источник возникновения болезни в каждом конкретном случае установить удаётся редко. Сложность диагностики заключается в отсутствии клинической картины: изменений коронарных сосудов нет, не наблюдается и повышения артериального давления.
Рассмотрим причины возникновения и развития болезни и возможности выздоровления.
Что такое дисметаболическая кардиомиопатия?
Дисметаболическая (эндокринная) кардиомиопатия — заболевание сердца, виновником которого становится нарушение процесса обмена веществ. В миокарде (мышце, отвечающей за нормальные сокращения) происходят дистрофические изменения; полости сердца растягиваются, стенки утолщаются.
Дисметаболическая кардиомиопатия — код по МКБ 10 — I43.1 Кардиомиопатия при метаболических нарушениях.
К основным причинам появления и развития заболевания относят гормональные нарушения:
- климакс;
- изменения функций желёз внутренней секреции (сахарный диабет и др. );
- осложнения при лечении гормональными препаратами.
Другими причинами нарушения метаболизма сердца являются:
- неполноценное питание, авитаминоз;
- физические перегрузки;
- анемия;
- ожирение;
- нарушения работы желудочно-кишечного тракта;
- осложнения после инфекционных заболеваний;
- врождённые, наследственные особенности организма;
- вредные привычки и другие факторы (курение, алкоголизм, употребление наркотиков, плохая экология).
ЭКГ при дисметаболической кардиомиопатии
Какие патологии обмена веществ приводят к заболеванию?
Часто бывает невозможно определить, какие именно нарушения обмена веществ привели к возникновению заболевания. Это может быть как, например, амилоидоз, так и нарушение баланса жизненно важных элементов: кальция, калия, натрия, магния, а также другие обменные особенности. Эти изменения бывают приобретёнными или наследственно определяемыми.
Недостаточное или избыточное поступление микроэлементов приводит к отёку кардиомиоцитов (сердечных клеток) либо к затруднению расслабления миокарда. Вследствие этого страдает сократительная функция миокарда и ухудшается способность клеток проводить электрические импульсы, нарушается автоматизм, т. е. сердцу становится сложнее поддерживать правильный ритм.
Симптомы
На начальной стадии болезнь обычно протекает без симптомов. Редко возникают неприятные ощущения в области грудной клетки после физических нагрузок. На этом этапе заболевание может быть выявлено случайно методом электрокардиографической диагностики.
Симптомы дисметаболической кардиомиопатии легко перепутать с проявлениями других болезней сердца:
- одышка, учащённое сердцебиение;
- общая слабость;
- приступы удушья;
- обмороки;
- сжимающая боль за грудиной;
- бессонница;
- отёки ног;
- замедление пульса, падение артериального давления.
Лечение
Лечение начинается с устранения излишней нагрузки на сердечную мышцу. Для этого пациент должен серьёзно пересмотреть свой образ жизни:
- нормализовать питание (требуется диета для обогащения организма белками);
- уменьшить физическую нагрузку;
- сбросить лишний вес;
- избавиться от вредных привычек.
Медикаментозное лечение проводится препаратами, содержащими магний, калий, витамины группы В. Увеличение текучести крови достигается приёмом антикоагулянтов. Для восстановления способности миокарда к расслаблению применяются антагонисты кальция. Чтобы уменьшить частоту сердечных сокращений используют бета-адреноблокаторы. Симптоматическое лечение заключается в приёме антиаритмических и седативных лекарств, сердечных гликозидов и диуретиков.
Нельзя проводить лечение без консультации со специалистом. Препараты назначает только врач!
Если консервативная терапия не дала положительных результатов, пациенту назначают операцию. В особо тяжёлых случаях рассматривается вариант трансплантации сердца.
Методом лечения дисметаболической кардиомиопатии является также пересадка стволовых клеток. Стволовые клетки отличаются от остальных клеток организма тем, что не имеют определённых функциональных черт. Методика основана на их способности превращаться в клетки разных видов. Клетки вводятся внутривенно, попадают в сердце, распознают и заменяют собой повреждённые кардиомиоциты.
Прогноз
При своевременном начале лечения прогноз благоприятен.
При тяжёлой форме дисметаболической кардиомиопатии определяется состояние левого желудочка. Если его мышечный слой значительно увеличен, орган сильно гипертрофирован, прогноз на 70% неблагоприятен: вероятно развитие сердечной недостаточности, фибрилляции желудочков.
Возможные осложнения
При развитии заболевания (если лечение не начато вовремя или не имеет положительных результатов), сердечная недостаточность усиливается и приводит к серьёзным осложнениям:
- асцит (скопление жидкости в полости брюшины, в лёгких, в тканях нижних конечностей);
- тромбоэмболия (образование в крови сгустков, затрудняющих кровообращение);
- дисфункция (недостаточность) сердечных клапанов;
- внезапная остановка сердца.
Полезное видео
О первых симптомах проблем с сердцем, которые не стоит игнорировать смотрите в этом видео:
Заключение
- Дисметаболическая кардиомиопатия (МКБ 10 — I43.1) возникает и развивается по разным причинам, но всегда является следствием нарушения метаболизма.
- Симптоматика этого заболевания такая же, как у целого ряда других болезней сердца, и поэтому его сложно диагностировать на ранней стадии.
- Для излечения от болезни необходим комплексный подход и консультации ряда специалистов: кардиолога, эндокринолога, гастроэнтеролога и других.
- Начинать лечение нужно как можно раньше, чтобы исключить возможные осложнения и летальный исход.
Источник
При нарушении обменных процессов возникает риск развития дисметаболической кардиомиопатии. Тяжелое заболевание сердца сопровождается поражением мышцы миокарда, ухудшением самочувствия человека. При поздней диагностике и отсутствии лечения патология приводит к необратимым изменениям, становится причиной развития сердечной недостаточности, ранних инфарктов.
Что такое дисметаболическая кардиомиопатия

Среди заболеваний сердечно-сосудистой системы врачи наблюдают рост показателей дисметаболической кардиопатии. Патология связана с нарушениями обмена веществ, изменением гормонального фона человека. Она часто диагностируется при ожирении, в период менопаузы, после удаления щитовидной железы.
По МКБ 10 заболеванию присвоен код 143.1. Среди кардиологов патология носит второе название «эндокринная» или « метаболическая», что указывает на причины развития. Основное отличие от других болезней сердечно-сосудистой системы – кардиомиопатия является осложнением болезней внутренних органов и систем. Крупные сосуды не поражаются, поэтому симптомы длительное время остаются незаметными для пациента.
Механизм развития болезни
При дисметаболической кардиопатии происходят патологические изменения в сердечной мышце. На фоне основного заболевания замедляется энергетический обмен в клетках, что провоцирует следующие процессы:
- Ткани миокарда испытывают недостаток кислорода и питательных веществ.
- Пытаясь компенсировать дефицит энергии, организм запускает процесс усиленного роста клеток. Появляется гипертрофия, желудочек или клапан увеличивается в объеме.
- Нарушаются химические реакции, накапливаются токсины. Продукты распада провоцируют отмирание тканей сердечной мышцы.
При запущенной форме болезни повышается уровень кальция, запускающий процесс перекисного окисления. Начинается преждевременное старение и отмирание волокон, образующих мышцы и стенки сердца. На этом этапе миокардиопатия перерастает в хроническую недостаточность, угрожает летальным исходом.
Причины заболевания
Дисметаболическая кардиомиопатия (КМП) появляется при нарушении обмена веществ в организме. Основные причины и факторы риска:
- ожирение любой степени;
- авитаминоз при строгой диете, голодании;
- длительный прием гормональных препаратов, контрацептивов;
- гормональный сбой при менопаузе, поздней беременности;
- хроническая анемия;
- сахарный диабет;
- дисфункция щитовидной железы;
- патологии эндокринной системы.

Заболевание часто развивается при накоплении токсинов в тканях миокарда. Проблема возникает при алкоголизме, курении, токсическом зобе. Изменения начинаются при употреблении наркотических препаратов, отравлении тяжелыми металлами или химикатами на производстве.
Метаболическая кардиопатия возникает при нарушении обмена витаминов, микроэлементов, которые аккумулируются в тканях сердца. Заболевание становится осложнением перенесенного амилоидоза, саркоидоза, гемохроматоза, ишемической болезни или инфаркта миокарда.
Важно!
В 5-10% выявленных случаях кардиомиопатии причиной заболевания становится генетическая предрасположенность. При сочетании нескольких факторов (работа на вредном производстве, ожирение, алкоголизм) риск заполучить проблему возрастает до 35%.
Основные симптомы

При развитии дисметаболической кардиомиопатии сердце больного испытывает недостаток питательных веществ на фоне переизбытка токсинов, гормонов, отложений кальция. Работа мышц замедляется, организм и головной мозг недополучают кислород. Характерные симптомы и признаки патологии:
- сильный отек нижних конечностей;
- появление одышки при минимальных физических нагрузках;
- кашель, указывающий на скопление жидкости в легких и плевральной полости;
- хроническая усталость;
- нарушение сна;
- ацидоз.
Читайте также
Нехватка кислорода сопровождается постоянной сонливостью, головокружениями, изменением сердечного ритма. Продолжительное время заболевание протекает без выраженных симптомов. Усталость, слабость и снижение концентрации внимания больной списывает на переутомление, стресс, не обращается за медицинской помощью.
Болезнь проявляет себя тянущими или жгучими болями в грудной клетке, которые отдают в левую руку. Спазмы провоцируют неприятные ощущения в нижней челюсти, задней части шеи. Кардиопатию у маленьких детей можно заподозрить при потемнении носогубного треугольника, отставании в весе, росте.
Особенности диагностики

Дисметаболическая кардиомиопатия чаще развивается в возрасте 45–55 лет, в редких случаях диагностируется у детей после перенесенных инфекций. Но для выявления причины и степени поражения сердечной мышцы необходимо пройти ряд обследований:
- УЗИ сердца;
- МРТ грудной клетки;
- электрокардиография;
- рентгенография.
Диагностика проводится совместно с врачом-эндокринологом, гинекологом, инфекционистом. Дополнительно рекомендуется ЭКГ, стрессовый тест с нагрузкой сердечной мышцы, суточный мониторинг по Холтеру, анализы крови. При предрасположенности к заболеванию используется генотипирование, собирается семейный анамнез. Врачу важно знать особенности питания, условия проживания, наличие вредных привычек.
Для выявления причины рекомендуется сдать анализы крови на определение уровня гормонов. При подозрении на инфекционную или токсическую природу болезни проводится биопсия ткани миокарда. Процедура осуществляется под местной анестезией через бедренную артерию, помогает выявить степень гипертрофии.
Важно!
Дисметаболическая форма кардиомиопатии – наибольшая группа вторичных поражений миокарда. У 40–45% больных она диагностируется случайным образом на кардиограмме, сделанной при лечении основного заболевания (диабета, гипотиреоза, тиреотоксикоза).
Методы лечения дисметаболической кардиомиопатии

При выявлении патологии на ранней стадии удается предотвратить осложнения, утолщение стенки сердца. Терапия включает прием медикаментов, коррекцию образа жизни, снижение стресса и нагрузок. Пациенту необходимо избавиться от вредных привычек, лишнего веса, не принимать гормональные лекарства и контрацептивы без назначения врача.
При гипертрофии стенок нередко требуется хирургическое вмешательство. Оно направлено на восстановление кровотока, функций сердечно-сосудистой системы. При этом проводится профилактика тромбоза, гипертонии, хронической недостаточности. Следует нормализовать гормональный фон, ускорить выведение токсинов, чтобы уменьшить воздействие на сердце.
Медикаментозная терапия

Лечение дисметаболической кардиомиопатии начинается с диагностики и терапии заболевания, которое спровоцировало осложнение. При менопаузе, эндокринологических патологиях пациенту подбирается гормональный препарат для нормализации состояния. При выявлении сахарного диабета требуется постоянный контроль уровня сахара в крови, при необходимости – переход на инъекции инсулина.
При переизбытке кальция следует восстановить кислотно-щелочной баланс, уровень основных микроэлементов и органических соединений. Для улучшения метаболизма и поддержания работы сердечной мышцы больному назначаются следующие препараты:
- Мочегонные для выведения токсинов, уменьшения отеков при ацидозе или скоплении экссудата в плевральной полости.
- Антикоагулянты для разжижения крови, уменьшения риска тромбоза.
- Бета-блокаторы, нормализующие артериальное давление при гипертонии.
- Дигоксин для снижения частоты сердечных сокращений, снижения нагрузки на мышцы миокарда.
Читайте также
При недостатке магния и калия рекомендуется ежедневный прием Аспаркама в сочетании с витаминами группы В. Регулярный анализ крови помогает контролировать уровень гемоглобина при хронической анемии.
Коррекция образа жизни

Лечение будет малоэффективным, если не избавиться от вредных привычек. Снижение веса помогает ускорить метаболизм, нормализовать обмен веществ в тканях. При коррекции питания пациенту удается избавиться от лишних килограммов, авитаминоза, анемии. Постепенно нормализуется артериальное давление, исчезают отеки, нагрузка на сердечную мышцу стабилизируется.
Для лечения кардиомиопатии необходимо:
- отказаться от приема алкоголя, курения;
- избавиться от наркотической зависимости;
- сократить употребление животных жиров;
- соблюдать питьевой режим;
- заниматься лечебной физкультурой.
Врачи рекомендуют вести специальный дневник. В него следует ежедневно вносить показания веса, давления, пульса, подсчитывать калории. Это помогает отслеживать динамику изменений, контролировать прием лекарственных препаратов.
Хирургическое лечение

При гипертрофии мышцы миокарда развивается сердечная недостаточность. Предотвратить осложнение можно с помощью установки кардиостимулятора. Миниатюрный имплант нормализует частоту сокращений, снижает нагрузку, избавляет от аритмии. Операция не гарантирует полного выздоровления, но дает пациенту возможность жить с минимальными ограничениями.
В сложных ситуациях используются кардиовертеры. Прибор-имплант выполняет функцию дефибриллятора, поддерживает стабильность сердечного ритма. С высокой точностью он генерирует импульсы, восстанавливает слаженную работу органа. После операции по установке больному необходимо принимать лекарственные препараты против тромбоза, следить за весом, строго соблюдать предписания кардиологов.
При последней стадии сердечной недостаточности пациенту требуется трансплантация органа. Редкий вид хирургического вмешательства выполняется только при риске летального исхода.
Прогнозы и возможные осложнения
На ранней стадии дисметаболчна кардомопатя поддается полному излечению. Терапия и профилактика эндокринных заболеваний уменьшает нагрузку на сердце, снижает уровень токсинов. После курса лечения пациенту необходимо соблюдать диету, вести активный образ жизни без никотина и алкоголя. Важно исключить факторы риска, контролировать уровень сахара и гемоглобина.
При развитии заболевания в тканях сердца происходят необратимые изменения. Постепенно мышцы утолщаются, снижается эластичность, уменьшается выносливость при нагрузках. Тяжелая форма метаболической кардиомиопатии в 65–70% случаях не поддается лечению, перерастает сердечную недостаточность с неблагоприятным прогнозом. Большинство пациентов погибает от тромбоэмболии легочной артерии, фибрилляции желудочков.
Важно!
Ежегодно сердечная недостаточность на фоне эндокринной кардиомиопатии развивается у 3,3% с сахарным диабетом 2 типа. У женщин старше 50 лет осложнение встречается в 8 раз чаще, чем у мужчин.
Профилактика заболевания
Предотвратить патологию помогает правильный образ жизни: рациональное питание, физические нагрузки, умение противостоять стрессам. Хороший эффект дают кардиотренировки на тренажерах, утренние пробежки, плавание. Они повышают упругость сердечной мышцы, улучшают питание, стимулируют поступление кислорода.

При диагностике эндокринных заболеваний необходимо соблюдать рекомендации врача, корректировать уровень гормонов при менопаузе, опухолях. При диабете должно стать привычкой ежедневное измерение сахара в крови, питание с минимальным количеством углеводов. В период менопаузы гинеколог подбирает женщине препараты, корректирующие гормональный фон.
Развитие осложнений при дисметаболической кардиомиопатии зависит от своевременной диагностики. При хронических заболеваниях эндокринной системы или диабете необходимо регулярно обращаться за консультацией к кардиологу. На начальном этапе болезнь поддается лечению, не требует хирургического вмешательства.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Дилатационная кардиомиопатия.
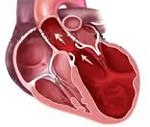
Дилатационная кардиомиопатия
Описание
Дилатационная кардиомиопатия. Миокардиальное поражение, характеризующееся расширением полости левого или обоих желудочков и нарушением сократительной функции сердца. Дилатационная кардиомиопатия проявляется признаками застойной сердечной недостаточности, тромбоэмболическим синдромом, нарушениями ритма. Диагностика дилатационной кардиомиопатии основывается на данных клинической картины, объективного обследования, ЭКГ, фонокардиографии, ЭхоКГ, рентгенографии, сцинтиграфии, МРТ, биопсии миокарда. Лечение дилатационной кардиомиопатии проводится ингибиторами АПФ, β-адреноблокаторами, диуретиками, нитратами, антикоагулянтами и антиагрегантами.
Дополнительные факты
Дилатационная кардиомиопатия (застойная, конгестивная кардиомиопатия) – клиническая форма кардиомиопатии, в основе которой лежит растяжение полостей сердца и систолическая дисфункцией желудочков (преимущественно левого). В кардиологии на долю дилатационной кардиомиопатии приходится около 60% всех кардиомиопатий. Дилатационная кардиомиопатия чаще манифестирует в возрасте 20-50 лет, однако встречается у детей и пожилых людей. Среди заболевших преобладают лица мужского пола (62-88%).
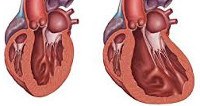
Дилатационная кардиомиопатия
Причины
В настоящее время существует несколько теорий, объясняющих развитие дилатационной кардиомиопатии: наследственная, токсическая, метаболическая, аутоиммунная, вирусная. В 20–30 % случаев дилатационная кардиомиопатия является семейным заболеванием, чаще с аутосомно-доминантным, реже – с аутосомно-рецессивным или Х-сцепленным (синдром Барта) типом наследования. Синдром Барта, кроме дилатационной кардиомиопатии, характеризуется множественными миопатиями, сердечной недостаточностью, фиброэластозом эндокарда, нейтропенией, задержкой роста, пиодермиями. Семейные формы дилатационной кардиомиопатии и имеют наиболее неблагоприятное течение.
В анамнезе у 30% пациентов с дилатационной кардиомиопатией отмечается злоупотребление алкоголем. Токсическое воздействие этанола и его метаболитов на миокард выражается в повреждении митохондрий, уменьшении синтеза сократительных белков, образовании свободных радикалов и нарушении метаболизма в кардиомиоцитах. Среди других токсических факторов выделяют профессиональный контакт со смазочными материалами, аэрозолями, промышленной пылью, металлами и пр.
В этиологии дилатационной кардиомиопатии прослеживается влияние алиментарных факторов: недостаточного питания, дефицита белка, гиповитаминоза В1, нехватки селена, дефицита карнитина. На базе этих наблюдений основывается метаболическая теория развития дилатационной кардиомиопатии. Аутоиммунные нарушения при дилатационной кардиомиопатии проявляются наличием органоспецифических кардиальных аутоантител: антиактина, антиламинина, антимиозина тяжелых цепей, антител к митохондриальной мембране кардиомиоцитов и тд Однако аутоиммунные механизмы являются лишь следствием фактора, который пока не установлен.
С помощью молекулярно-биологических технологий (в т. ПЦР) в этиопатогенезе дилатационной кардиомиопатии доказана роль вирусов (энтеровируса, аденовируса, вируса герпеса, цитомегаловируса). Часто дилатационная кардиомиопатия служит исходом вирусного миокардита.
Факторами риска послеродовой дилатационной кардиомиопатии, развивающейся у ранее здоровых женщин в последнем триместре беременности или вскоре после родов, считаются возраст старше 30 лет, негроидная раса, многоплодная беременность, наличие в анамнезе более 3-х родов, поздний токсикоз беременности.
В некоторых случаях этиология дилатационной кардиомиопатии остается неизвестной (идиопатическая дилатационная кардиомиопатия). Вероятно, дилатация миокарда возникает при воздействии ряда эндогенных и экзогенных факторов, преимущественно у лиц с генетической предрасположенностью.
Патогенез
Под действием причинных факторов уменьшается количество функционально полноценно кардиомиоцитов, что сопровождается расширением камер сердца и снижением насосной функции миокарда. Дилатация сердца приводит к диастолической и систолической дисфункции желудочков и обусловливает развитие застойной сердечной недостаточности в малом, а затем и в большом круге кровообращения.
На начальных стадиях дилатационной кардиомиопатии компенсация достигается благодаря действию закона Франка–Старлинга, увеличению ЧСС и уменьшению периферического сопротивления. По мере истощения резервов сердца прогрессирует ригидность миокарда, нарастает систолическая дисфункция, уменьшается минутный и ударный объем, нарастает конечное диастолическое давление в левом желудочке, что приводит к еще большему его расширению.
В результате растяжения полостей желудочков и клапанных колец развивается относительная митральная и трикуспидальная недостаточность. Гипертрофия миоцитов и формирование заместительного фиброза приводят к компенсаторной гипертрофии миокарда. При уменьшении коронарной перфузии развивается субэндокардиальная ишемия.
Вследствие снижения сердечного выброса и уменьшения почечной перфузии активизируются симпатическая нервная и ренин-ангиотензиновая системы. Выброс катехоламинов сопровождается тахикардией, возникновением аритмий. Развивающиеся периферическая вазоконстрикция и вторичный гиперальдостеронизм приводят к задержке ионов натрия, увеличению ОЦК и развитию отеков.
У 60 % пациентов с дилатационной кардиомиопатией в полостях сердца формируются пристеночные тромбы, вызывающие в дальнейшем развитие тромбоэмболического синдрома.
Симптомы
Дилатационная кардиомиопатия развивается постепенно; длительное время жалобы могут отсутствовать. Реже она манифестирует подостро, после ОРВИ или пневмонии. Патогномоничными синдромами дилатационной кардиомиопатии являются сердечная недостаточность, нарушения ритма и проводимости, тромбоэмболии.
Клинические проявления дилатационной кардиомиопатии включают быструю утомляемость, одышку, ортопноэ, сухой кашель, приступы удушья (сердечная астма). Около 10 % пациентов предъявляют жалобы на ангинозные боли — приступы стенокардии. Присоединение застойных явлений в большом круге кровообращения характеризуется появлением тяжести в правом подреберье, отеков ног, асцита.
При нарушениях ритма и проводимости возникают пароксизмы сердцебиения и перебоев в работе сердца, головокружение, синкопальные состояния. В некоторых случаях дилатационная кардиомиопатия впервые заявляет о себе тромбоэмболией артерий большого и малого кругов кровообращения (ишемический инсульт, ТЭЛА), что может послужить причиной внезапной смерти больных. Риск эмболии увеличивается при мерцательной аритмии, которая сопутствует дилатационной кардиомиопатии в 10—30% случаев.
Боль в груди слева. Боль в грудной клетке. Глубокий сухой кашель. Кашель. Одышка.
Диагностика
Диагностика дилатационной кардиомиопатии представляет существенные трудности ввиду отсутствия специфических критериев. Диагноз устанавливается путем исключения других заболеваний, сопровождающихся дилатацией полостей сердца и развитием недостаточности кровообращения.
Объективными клиническими признаками дилатационной кардиомиопатии служат кардиомегалия, тахикардия, ритм галопа, шумы относительной недостаточности митрального и трикуспидального клапанов, увеличение ЧД, застойные хрипы в нижних отделах легких, набухание вен шеи, увеличение печени и тд Аускультативные данные подтверждаются с помощью фонокардиографии.
На ЭКГ выявляются признаки перегрузки и гипертрофии левого желудочка и левого предсердия, нарушения ритма и проводимости по типу фибрилляции предсердий, мерцательной аритмии, блокады левой ножки пучка Гиса, АВ – блокады. С помощью ЭКГ-мониторирования по Холтеру определяются угрожающие для жизни аритмии и оценивается суточная динамику процессов реполяризации.
Эхокардиография позволяет обнаружить основные дифференциальные признаки дилатационной кардиомиопатии – расширение полостей сердца, уменьшение фракции выброса левого желудочка. При ЭхоКГ исключаются другие вероятные причины сердечной недостаточности — постинфарктный кардиосклероз, пороки сердца ; обнаруживаются пристеночные тромбы и оценивается риск развития тромбоэмболии.
Рентгенологически может выявляться увеличение размеров сердца, гидроперикард, признаки легочной гипертензии. Для оценки структурных изменений и сократительной способности миокарда выполняются сцинтиграфия, МРТ, ПЭТ сердца. Биопсия миокарда используется для дифференциальной диагностики дилатационной кардиомиопатии с другими формами заболевании.
Лечение
Лечебная тактика при дилатационной кардиомиопатии заключается в коррекции проявлений сердечной недостаточности, нарушений ритма, гиперкоагуляции. Больным рекомендуется постельный режим, ограничение потребления жидкости и соли.
Медикаментозная терапия сердечной недостаточности включает назначение ингибиторов АПФ (эналаприла, каптоприла, периндоприла и тд ), диуретиков (фуросемида, спиронолактона). При нарушениях ритма сердца используются b-адреноблокаторы (карведилол, бисопролол, метопролола), с осторожностью – сердечные гликозиды (дигоксин). Целесообразен прием пролонгированных нитратов (венозных вазодилататоров — изосорбида динитрата, нитросорбида), снижающих приток крови к правым отделам сердца.
Профилактика тромбоэмболических осложнений при дилатационной кардиомиопатии проводится антикоагулянтами (гепарин подкожно) и антиагрегантами (ацетилсалициловая кислота, пентоксифиллин, дипиридамол). Радикальное лечение дилатационой кардиомиопатии подразумевает проведение трансплантации сердца. Выживаемость свыше 1 года после пересадки сердца достигает 75–85 %.
Прогноз
В целом течение дилатационной кардиомиопатии неблагоприятное: 10-летняя выживаемость составляет от 15 до 30%. Средняя продолжительность жизни после появления симптомов сердечной недостаточности составляет 4–7 лет. Гибель пациентов в большинстве случаев наступает от фибрилляции желудочков, хронической недостаточности кровообращения, массивной легочной тромбоэмболии.
Профилактика
Рекомендации кардиологов по профилактике дилатационной кардиомиопатии включают медико-генетическое консультирование при семейных формах заболевания, активное лечение респираторных инфекций, исключение употребления алкоголя, сбалансированное питание, обеспечивающее достаточное поступление витаминов и минералов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
