Дискератоз код по мкб 10

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Врожденный дискератоз.
Врожденный дискератоз
Описание
Врожденный дискератоз. Крайне редкое генетическое заболевание, классическая клиника которого включает локальную гиперпигментацию кожных покровов, дистрофию ногтевых пластинок и лейкоплакию. Также возникает депрессия костного мозга, что проявляется апластической анемией, иммунодефицитом и кровотечениями. Часто врожденный дискератоз осложняется злокачественными новообразованиями. Диагностика подразумевает сопоставление клинических симптомов и выявление дефектов кариотипа при помощи кариотипирования или флуоресцентной гибридизации. Лечение заключается в восстановлении нормальной функции костного мозга путем его трансплантации или фармакологической стимуляции. Параллельно проводится симптоматическая терапия.
Дополнительные факты
Врожденный дискератоз – генетически обусловленный синдром, проявляющийся недостаточностью костного мозга и совокупностью специфических симптомов. Впервые классическая триада заболевания была описана в 1906 году немецким дерматовенерологом Цинссером. В 1930-х годах Коул и Энгман дополнили описание, после чего патология получила второе название – синдром Цинссера-Коула-Энгмана. На данный момент клиническая характеристика заболевания, помимо классической триады, включает другие симптомы и синдромы. Патология встречается крайне редко, распространенность – 1:1000000. Представители мужского пола болеют в 4,7 раз чаще, чем женского. Манифестация заболевания происходит в возрасте от 5 до 15 лет, поэтому первым с ним сталкивается педиатр. Симптомы развиваются постепенно, наиболее выраженная клиническая картина приходится на возраст 25-30 лет и старше. Как правило, больные умирают от осложнений в виде вторичных инфекций, злокачественных новообразований и внутренних кровотечений.
Врожденный дискератоз
Причины
Врожденный дискератоз являет собой наследственное заболевание, которое передается по сцепленному с Х-хромосомой, аутосомно-доминантному и аутосомно-рецессивному типам. Более чем в 75% случаев передача проходит рецессивно, посредством Х-хромосомы, в 25% — по аутосомно-доминантному механизму. Локализация дефектного гена, обуславливающего развитие дискератоза – дискератина – Xq28, редко – в 3q14. Могут наблюдаться разрывы хроматид в локусах 2q33 и 8q22, аномалии митоза. Причины и механизмы развития первичного дефекта кариотипа неизвестны.
Симптомы
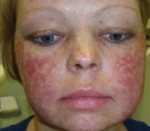
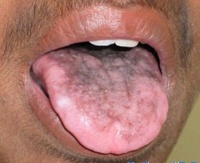
Классический вариант врожденного дискератоза включает в себя триаду симптомов: дистрофические изменения ногтей, гиперпигментацию кожных покровов и лейкоплакию слизистых оболочек. Более чем в 85% случаев его течение осложняется другими патологическими состояниями: апластической анемией, иммунодефицитом, аномалией развития мозжечка, умственной отсталостью, фиброзным перерождением легких или печени, злокачественным новообразованием. Заболевание развивается постепенно. До 5 лет врожденный дискератоз протекает латентно. Первые проявления могут развиваться в возрасте от 6 до 15 лет, иногда – после 20. С возрастом происходит усугубление всех симптомов и развитие осложнений.
Первичным проявлением врожденного дискератоза, как правило, выступает дистрофия ногтевых пластинок. Ногти становятся тонкими и ломкими, возникает продольная исчерченность. Спустя 2-3 года к данным проявлениям присоединяется сетчатая гиперпигментация кожи с характерной локализацией – лицо, шея, верхняя часть поверхности грудной клетки. Средний размер пораженных участков – 2-8 мм в диаметре. Кожа атрофируется, приобретает коричневый оттенок, на ней могут наблюдаться телеангиэктазии. Часто возникает гипергидроз и гиперкератоз стоп и ладоней, акроцианоз, алопеция. Спустя некоторое время ногтевые пластики могут самопроизвольно отпадать, что чаще всего наблюдается на мизинцах стоп.
Лейкоцитоз. Потливость головы.
Диагностика
Диагностика врожденного дискератоза затруднена. Заболевание встречается крайне редко и имеет большое количество клинических проявлений. Диагноз выставляется на основании всех имеющихся симптомов и синдромов, данных лабораторных анализов и гистологического исследования биоптата кожных покровов.
Общие клинические анализы позволяют установить наличие отдельных синдромов. В ОАК на ранних стадиях возможен лейкоцитоз, нейтропения, повышение СОЭ. Далее развивается панцитопения, апластическая анемия, возможны макроцитоз и повышение концентрации фетального гемоглобина. Стернальная пункция на поздних стадиях выявляет депрессию костного мозга. Гистологическое исследование пораженных участков кожи позволяет обнаружить атрофию эпидермиса, слабовыраженный гиперкератоз, увеличение пигментации базального слоя, в дерме – увеличение количества меланофагов в сосочковом и сетчатом слоях, расширение сосудов микроциркуляторного русла. Возможно нарушение структуры коллагена, гомогенизация и фрагментация его волокон. Специфическая диагностика направлена на выявление дефектов кариотипа. Проводится кариотипирование или флуоресцентная гибридизация, при которых удается установить мутацию гена в участке Xq28, редко – в 3q14.
Дифференциальная диагностика
Дифференциальная диагностика врожденного дискератоза проводится с пигментной ксеродермой, ангидротической эктодермальной дисплазией, пойкилодермией, буллезным эпидермолизом, анемией Фанкони.
Лечение
Лечение врожденного дискератоза малоэффективно. Основная цель – борьба с угнетением функции костного мозга. Метод выбора – трансплантация костного мозга от родного брата или сестры, не страдающих данным заболеванием. Даже на фоне пересадки у большей части больных наблюдается реакция «трансплантат против хозяина». При невозможности провести трансплантацию показано использование анаболических гормональных средств (оксиметолон), колониестимулирующих факторов, эритропоэтинов. Лечение злокачественных новообразований у таких больных проводится при помощи протонной терапии. При лейкоплакии используются ретиноиды и Р-каротин.
Прогноз при врожденном дискератозе неблагоприятный. Почти всегда заболевание имеет летальный исход. К смерти приводят злокачественные новообразования, присоединение вторичной инфекции (в основном – пневмонии), желудочно-кишечные или другие внутренние кровотечения. Чаще всего пациенты умирают от плоскоклеточного рака ротовой полости, гортаноглотки, половых органов, мочеиспускательного канала и ЖКТ, реже – аденокарциномы поджелудочной железы, лимфомы Ходжкина.
Источник
- Описание
Краткое описание
Врождённый дискератоз — наследственное заболевание кожи с пойкилодермией, лейкоплакией слизистой оболочки рта, дистрофией ногтей, ладонно — подошвенным гипергидрозом, закупоркой или атрезией слёзно — носовых каналов; возможно сочетание с тромбоцитопенической пурпурой. Чаще наблюдают Х — сцепленную форму.
Код по международной классификации болезней МКБ-10:
- L90.8 Другие атрофические изменения кожи
• Дискератоз врождённый Х — сцепленный (*305000, Xq28, ген DKC, À рецессив). Клинически: сетчатая гипер — и гипопигментация кожи, атрофия кожи, телеангиэктазии, дистрофия ногтей, постоянное слезотечение вследствие атрезии слёзных протоков, тромбоцитопения, анемия, панцитопения, атрофия яичек, озлокачествляющаяся лейкоплакия заднего прохода, слизистой оболочки рта и кожи, болезнь Ходжкена, аденокарцинома поджелудочной железы, нарушения иммунитета (инфицирование условно — патогенной микрофлорой, повышение уровней иммуноглобулинов), умственная отсталость, глухота, пренатальное и послеродовое замедление роста, кровотечения из язв слизистой оболочки, цирроз печени, некроз головок бедренных костей, внутричерепные кальцификаты. Лабораторно: повышенная частота хромосомных нарушений, индуцированных радиацией. Синоним: синдром Цинссера–Коула–Энгмена.
• Дискератоз врождённый типа Скоггинса (127550, Â). Клинически: ретикулярная гиперпигментация кожи, отсутствие дерматоглифических узоров на пальцах, ладонный гиперкератоз, дистрофия ногтей, остеопороз, лейкокератоз слизистых оболочек, редкие волосы, аномалии зубного ряда, отсутствие слёзных точек, анемия, иммунодефицит. Лабораторно: меланин в кожных фагоцитах, эндоредупликация хромосом, увеличенная частота хромосомных разрывов.
• Дискератоз врождённый доброкачественный (*127600, Â) — проявляется лейкоплакией на слизистых оболочках ротовой полости и конъюнктивах. Лабораторно: шиповатый слой эпидермиса содержит многочисленные эозинофильные клетки.
• Кератоз фолликулярный (кератоз волосяной). Участки ороговения локализуются в области устьев волосяных фолликулов; заболевание обычно не создаёт для пациента серьёзных неудобств и представляет чисто косметическую проблему. Этиология • Неизвестна • Заболевание часто передаётся по наследству (например, 308800, Xp22.2–p22.13, ген KFSD, À доминантное). Клиническая картина • Множественные мелкие заострённые роговые папулы появляются в основном на боковых частях рук, бёдер и ягодиц • Участки ороговения могут быть на лице (особенно у детей) • Клиническая картина усиливается в холодную погоду и улучшается летом. Лечение • Не является необходимым, обычно неэффективно • Гидрофильный вазелин с водой (в равных соотношениях), кольдкрем, мазь с салициловой кислотой на вазелине (3%) • Гель салициловой кислоты (6%), забуференные лосьоны с молочной кислотой часто оказываются эффективными.
• Порокератоз Мибелли (*175800, Â) — наследственный кератоз с преимущественным поражением эпидермиса в зоне выводных протоков потовых желёз, характеризуется возникновением бляшек с атрофией в центре и роговым периферическим валиком. Синонимы • Гиперкератоз эксцентричный • Гиперэлеидоз • Гиперэлеидоз эксцентричный атрофический • Невус кератоатрофический.
МКБ-10. L90.8 Другие атрофические изменения кожи
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Дискератоз врождённый».
Источник
Дискератоз – это патологическое явление, во время которого нарушаются процессы ороговения верхнего слоя кожи, что сопровождается десмолизом – растворением межклеточных мостиков, которые соединяют клетки росткового слоя эпидермиса. Структура цитоплазмы становится слегка зернистой.
Онлайн консультация по заболеванию «Дискератоз».
Задайте бесплатно вопрос специалистам: Дерматолог.
Нормальное функционирование кожи, когда формируются новые роговые пластинки по мере отмирания старых. Если нарушается такой кругооборот, в клетках начинает вырабатываться роговое вещество и, создавая новые слои на поверхности эпидермиса, старые клетки перестают вовремя отмирать. В результате дискератоза клетки становятся более объемными, круглеют и происходит их отделение от оставшихся клеток эпидермиса. Вместе с этим тонофибриллы (тонкие белковые волокна), которые сохраняют форму клеток плоского эпителия, отходят от десмосом – соединений, что совокупляют клетки друг с другом.
У детей врожденный дискератоз диагностируется не реже, чем у взрослого человека. Аномальное ороговение эпидермы на коже головы и лица вызывает наиболее глубокую психологическую травму, так как заболевание негативно отражается на внешнем облике человека.
Такое заболевание имеет обширную этиологию: факторы ороговения кожи разделяют на внешние и внутренние.
К внешним относятся:
- тесная обувь, которая сдавливает ногу;
- лишние килограммы;
- плоскостопие, различные заболевания суставов;
- длительное использование препаратов, задачей которых является ускорение процессов обновления клеток;
- частые воздействия ультрафиолета на кожные покровы;
- частый контакт с токсическими и химическими веществами;
- повреждение шейки матки медицинскими инструментами во время проведения аборта или хирургического вмешательства;
- попадание химических составов на шейку матки;
- наличие в истории болезни проблем в репродуктивной системе или венерических заболеваний.
Есть также и внутренние факторы, которые влияют на появление патологии в организме.
Среди них выделяют:
- сахарный диабет;
- нарушение организмом синтеза кератина;
- заболевания, которые вызывают течение патологических процессов и изменения в эпидермисе (лишай, себорея, дерматит);
- разновидности эритродермии;
- изменения в работе щитовидной железы;
- грибок;
- венерические заболевания;
- неуравновешенное психоэмоциональное состояние, депрессии;
- раковые болезни;
- заболевания органов ЖКТ;
- активная выработка гормонов в пубертатном периоде;
- старение, которое сопровождается замедлением процессов регенерации кожного покрова;
- низкий иммунитет;
- ВИЧ;
- неправильное лечение эктопии шейки матки.
Клиницисты делят дискератоз на:
- доброкачественный;
- злокачественный (плоскоклеточный рак, болезнь Боуэна).
Опираясь на механизм развития, патологию делят на:
- пролиферационный дискератоз – происходит синтез чрезмерно большого количества кератина;
- ретенционный – очень медленное отслоение омертвевших эпителиальных клеток.
Классификация дискератоза, основываясь на клинической картине, выделяет:
- диффузный;
- фолликулярный;
- бородавчатый;
- кератодермию.
Для заболевания характерным является как врожденный, так и приобретенный тип.
Основные симптомы такого патологического процесса:
- кожный покров стал заметно сухой, наблюдается сильное его шелушение;
- выделяется меньшее количество пота, чем обычно;
- образуются участки с ороговевшей кожей;
- появляются узелки, выступы бугристой формы;
- возникают кровоточащие язвы, эрозии, которые могут достигать больших размеров;
- образуются трещины на поврежденном кожном покрове.
Однако симптоматика бывает разной, в зависимости от вида дискератоза.

Фолликулярный дискератоз
Рассмотрим некоторые из них:
- Фолликулярный дискератоз – появляются мелкие красноватые папулы на волосяных фолликулах, шершавые на ощупь – провоцирует развитие пиодермии.
- Наследственные разновидности фолликулярного кератоза (болезнь Дарье – Уайта) – папулы серо-коричневого цвета с поверхностными корками, могут появиться на всем теле снаружи, вплоть до слизистой – провоцируют дискератоз гортани.
- Врожденный дискератоз, диссеминированный (код по МКБ-10 – L90.8) – совокупление нескольких пораженных волосяных фолликулов в форме кисточки.
- Лейкоплакия, дискератоз шейки матки – кровянистые выделения в межменструальный период – изредка.
- Порокератоз Мибелли – конусообразные, упругие, серые узлы.
- Дискератоз губы – предраковое состояние губы, сухость, огрубение, шелушение, трещины, избыточное ороговение губ.
- Старческий дискератоз (дискератоз кожи) – появление сухих или жирных бляшек желтоватого цвета на разных частях тела.
Для того чтобы своевременно получить необходимую помощь в борьбе с дискератозом, необходимо при обнаружении его симптомов обратиться к дерматологу.
Для установления точного диагноза врач должен:
- ознакомиться с историей болезни больного;
- провести осмотр.
Дополнительно могут быть назначены следующие исследования:
- тест на пробу Шиллера;
- цитологическое исследование анализа мазка;
- выскабливание эпителия из шейки матки;
- биопсия;
- исследование на гистологию.

Биопсия кожи
После получения результатов анализов клиницист сможет с уверенностью определиться с диагнозом, и будет назначено максимально эффективное лечение для пациента.
Лечение всегда назначается комплексное, предусматривающее использование лекарств наружно и внутренне, употребление витаминов и прохождение физиопроцедур.
Также могут быть назначены кератолитические кремы и мази для того, чтобы ороговевший слой клеток стал более мягким:
- Акридерм СК – результат заметен при ладонно-подошвенном точечном кератозе, некоторых разновидностях уплотнения эпителия;
- Белосалик и Дипросалик – себорейный дерматит, кератозы;
- Третиноин – противопоказан лицам, страдающим куперозом и беременным;
- вазелин, глицерин, касторовое масло, а также средства, в составе которых есть молочная кислота (при гиперкератозе головы);
- гормональные препараты (при тяжелой форме гиперкератоза головы);
- синтомициновая мазь;
- защитные кремы от солнечных лучей (актинический гиперкератоз)
Если замечены ортопедические нарушения, то ортопед проводит обязательную их коррекцию. Также подбирается подходящая для стопы обувь.
Дискератоз шейки матки можно вылечить исключительно хирургическим путем. С помощью лазера прижигаются пораженные участки слизистой. Возможно химическое прижигание, однако, оно имеет ряд осложнений. Операция проводится на седьмой день менструального цикла. Фитотерапия при лечении дискератоза шейки матки неуместна, так как может спровоцировать рост раковых клеток.
Заболевание в области губы лечится хирургическим путем, одним из следующих способов:
- иссечение красной каймы в поперечном направлении;
- лучевая терапия.

Лучевая терапия
К лечению дискератоза следует отнестись серьезно: нужно знать, что использование специальных средств наружного применения для уменьшения внешних признаков не направлено на полное излечение патологии, а дает лишь внешний результат.
В целях профилактики рекомендуется:
- регулярно посещать гинеколога женщинам;
- консультация у генетика для пар, которые планируют беременность;
- использование кремов, регулярных гигиенических процедур (для людей с наследственной предрасположенностью).
Вовремя выявленное заболевание может быть успешно вылечено без последующего проявления в виде осложнений.
Источник
Кератома кожи является давно известным заболеванием, которое распространено среди людей старше сорока лет. Информация о симптомах, признаках (фото) и лечении болезни у взрослых представлена в статье далее.
Что это такое
Кератома – это новообразование на коже человека доброкачественного характера. На вид кератома по форме напоминает овал коричневого или темно-коричневого цвета. На ощупь образование может быть шероховатым и иметь корочку. Заболевание чаще всего протекает бессимптомно, но были зафиксированы случаи, когда кератомы чесались и болели.
Часто люди путают папиллому и кератому, думая, что это одно и то же. Внешне новообразования немного похожи, но имеют совершенно разную симптоматику и причину возникновения.
Локализация кератомы
Новообразования обычно локализуются на руках, шее, спине и иногда на ногах, особенно часто на лице, что доставляет психологический дискомфорт. У каждого больного количество кератом разное. У одних возникает только одна, у других их число превышает несколько десятков штук. Распространение кератомы по телу происходит спонтанным образом.
Код по МКБ-10
Кератома относится к доброкачественным образованиям, соответственно имеет код по МКБ-10 – D23 «другие доброкачественные новообразования кожи».
Почему появляется
С возрастом кожный покров становится не восприимчивым к внешним факторам воздействия, и клетки эпидермиса начинают преобразовываться в ороговевшие ткани, возвышаясь над кожным покровом.

Специалисты выделяют несколько основных факторов, которые способствуют появлению кератом:
- возрастные кожные изменения;
- сбои в иммунной системе;
- заболевания, связанные с эндокринной системой;
- нарушение обмена веществ;
- нарушение гормонального фона;
- недостаточное поступление в организм витаминов и минералов;
- бесконтрольный и длительный прием антибиотиков;
- воздействие на кожу химическими веществами;
- ношение тесной синтетической одежды;
- длительное воздействие солнечных лучей;
- наследственная предрасположенность (чаще по мужской линии).
В чем опасность
Кератома (что это такое и насколько она опасна, знает далеко не каждый человек) серьезное заболевание в первую очередь потому, что способно перерождаться в раковую опухоль. Чтобы это предотвратить, необходима консультация квалифицированного медицинского специалиста с последующим наблюдением за развитием новообразования.
Из всех разновидностей этого новообразования наибольшей вероятностью перехода в онкологию характеризуются такие виды, как солнечная и роговая.
Выделяют несколько факторов, которые могут спровоцировать переход кератомы в онкологическую форму:
- радиоактивное и ультрафиолетовое излучение;
- неосторожное причинение травмы, в том числе и постоянное трение одеждой;
- неправильно назначенное лечение.

Если кератома подверглась повреждению, то процесс заживления будет долгим. Нельзя допускать, чтобы новообразование кровоточило, в этом случае создаются условия для проникновения инфекции.
Как отражается на самочувствии больного
Новообразование в виде кератомы в большинстве случаях не причиняют человеку какого либо дискомфорта, если располагаются не на открытых участках тела.
По статистике, основными жалобами являются:
- зуд;
- жжение;
- пощипывание;
- косметологический изъян;
- некомфортное ношение одежды.
Важно! Не все виды кератом могут проявлять себя, некоторые из них незаметны для человека, особенно если место локализации не видимо глазу.
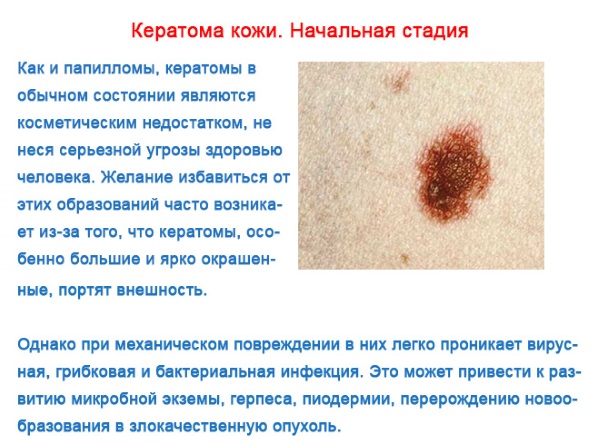
Как выглядит кератома на начальной стадии
Как только кератома кожи начинает формироваться, независимо от ее разновидности, основные признаки и симптомы будут одинаковыми:
- Кератома (фото – начальная стадия протекает практически незаметно – показано в статье) подразумевает появление маленького пятнышка бледно-желтого оттенка.
- Затем пятно приобретает более темный цвет.
- На следующей стадии новообразование начинает возвышаться над кожей и напоминать бородавочный отросток.
- Последняя стадия характеризуется разрастанием новообразования в ширину и высоту с заметным шелушением и потемнением.
Важно! Кератому нельзя царапать и удалять самостоятельно, это может повлечь за собой занесение инфекции и переход в онкологическую форму.
Старческая (себорейная, сенильная) кератома — фото
Себорейная кератома, согласно статистике, возникает преимущественно в пожилом возрасте, после пятидесяти лет. Причины заболевания так и не выяснены, но специалисты с уверенностью утверждают, что это неинфекционная патология.

Если размеры новообразования достигают более 3 мм, то нужно постоянно контролировать процесс развития совместно с медицинским специалистом. Только он сможет определить серьезность патологии и назначить действенное лечение.
К основным признакам кератом себорейного типа относят следующие:
- Кератомы себорейного типа могут располагаться на всех участках тела, за исключением стоп и ладоней.
- Новообразования могут сопровождаться зудом или жжением.
Заболевание развивается медленно, поэтому сразу понять, что это именно кератома не всегда возможно.
Важно! Если замечается стремительное разрастание новообразования, следует обратиться к квалифицированному онкологу для детального обследования. Данные изменения могут свидетельствовать о том, что кератома переходит в онкологическую стадию.
Кератомы себорейного типа определяются визуально на приеме у врача-дерматолога. Для определения склонности к онкологизации производят забор клеток, а именно проводят гистологический анализ.
Кератома кожи (фото, симптомы и лечение у взрослых отражены в статье) себорейного типа определяется на нескольких стадиях:
- Первичная стадия – это образование необычных пятен на участках кожи. На этом этапе образуются пятна небольшого размера, гладкие на ощупь или с небольшой шероховатостью. Развиваясь, новообразования могут покрываться ороговевшими клетками и приобретать более шероховатую поверхность.
- На второй стадии появляются папулы. Новообразование становится выпуклым, внешне напоминающим бородавочное образование.
- Третья стадия является кератотической. Образования становятся более выраженными, темными и плотными на ощупь. При снятии верхних чешуек с поверхности образуются ранки, которые кровоточат.
- Последняя четвертая стадия отличается тем, что кератома приобретает более жесткую поверхность. На данном этапе новообразование подвержено травмам, что чревато занесением инфекций.
Нельзя игнорировать лечение старческой кератомы, т.к. в случае травмы она способна перейти в злокачественную опухоль. Именно этот вид, по сравнению с другими, чаще всего преобразуется в онкологию.
Другие виды кератом с фото
Существует еще несколько видов кератом, среди них выделяют:
- актиническую;
- фолликулярную;
- роговою.

Кератома (фото см. ниже) актинического вида является заболеванием, которое проявляется после сорока лет. Наиболее подвержены данной патологии люди, имеющие сухие и светлые кожные покровы. Новообразования имеют неправильную округлую форму коричневого цвета.
В области, где образовалась кератома, может возникать небольшое пощипывание или зуд. Этот вид кератом локализуется на открытых участках кожи. Фолликулярная кератома – это распространенное заболевание может возникнуть как у детей, так и у взрослого населения. Этот вид кератомы также имеет такие названия, как красный лишай, гусиная кожа, дискератоз.
Наиболее частыми местами локализации являются:
- бедра,
- ягодицы,
- локти,
- колени,
- голова,
- руки.
Первоначально могут возникнуть такие симптомы, как кровяные узелки небольшого размера, желание почесать новообразование и ороговение кожного покрова.
Роговая кератома – это разросшаяся ткань эпидермиса. В группе риска находятся люди после сорока лет, т.к. именно после этого возраста кожа начинает реагировать на солнце и внешнее воздействие по-другому. Этот вид может перерасти из себорейного (старческого) типа кератомы.
Спровоцировать образование способны:
- инфекции вирусного характера;
- травмирование поверхности кожи;
- волчанка (красная или туберкулезная);
- долгое нахождение под прямыми лучами солнца.
К какому врачу обратиться
Кератома (что это такое, как лечить необходимо выяснять на консультации с врачом) диагностируется врачом-дерматологом. Если будет необходимо, он направит на консультацию к онкологу. Но поводов для паники нет, т.к. данное новообразование можно удалить.
Главное, с чем не стоит медлить, так это с визитом к квалифицированному медицинскому специалисту, иначе можно пропустить переход заболевания в онкологическую форму.
Диагностика заболевания
Для постановки правильного диагноза могут быть назначены следующие исследования:
- сбор анамнеза с помощью физического осмотра;
- проведение осмотра новообразования через дерматоскоп;
- проведение гистологии кератомы;
- взятие биопсии;
- проведение ультразвукового исследования внутренних органов больного;
- взятие крови для исследования гормонального фона;
- проверка иммунного состояния.
Лечение назначается только лечащим врачом после проведенных исследований. Чтобы исключить риск возникновения злокачественного образования, берется биопсия и проводится гистологическое исследование.
Методы удаления
Существует несколько методов удаления кератомы.
К ним относят:
- удаление лазером;
- электрокоагуляция;
- удаление радиоволнами;
- прижигание;
- с помощью жидкого азота;
- хирургический метод удаления.

Удаление кератомы с помощью лазера считается самым распространенным и лучшим вариантом для больного. Этот метод позволяет удалить новообразование так, что не останется шрамов и рубцов. Эта процедура имеет противопоказания, поэтому в первую очередь пациент проходит консультацию у дерматолога и хирурга.
Перед тем как приступить к удалению, место, где образовалась кератома, смазывается специальным блокирующим боль гелем. Лазерный луч воздействует на новообразование точечно, испаряя поврежденные клетки и не задевая здоровый кожный покров. По времени процедура занимает не больше 30 минут.
После удаления основного образования проводится дополнительное воздействие лазерным лучом, который запаивает сосуды и обеззараживает поверхность, чтобы не проникла инфекция. На месте кератомы остается ранка, которая затягивается в течение семи дней.
Противопоказания к лазерному удалению:
- плохая свертываемость крови;
- онкологические заболевания;
- период беременности;
- патологические процессы в органах дыхания;
- температура;
- нарушение работы почек и печени;
- сахарный диабет;
- туберкулезная болезнь.
Избавиться от кератомы можно с помощью электрокоагуляции. Такой метод заключается в воздействии на новообразование электрическим током. С его помощью пораженный участок буквально вырезается. После удаления на месте воздействия остается корочка, под которой происходит окончательное заживление тканей.

Нельзя трогать коросту в реабилитационный период, она отпадет самостоятельно через 14 дней. Данный метод больше всего подходит для лечения кератом, которые не достигли большого размера. Не удаляют кератомы таким методом на видных участках тела, чтобы не оставить некрасивый шрам или рубец.
Электрокоагуляция противопоказана при стенокардии, аритмии и при проблемах с давлением.
Удаление кератом радиоволновым способом чаще всего практикуется на открытых участках тела, например на лице. Эта процедура осуществляется без контакта с кожей. На кожу воздействуют высокими температурами, выпаривая новообразование. На месте воздействия остается корочка, которая отходит самостоятельно без шрамов и рубцов на седьмой день после процедуры.
Прижигание новообразования выполняют при помощи химических веществ, а именно кислотами, щелочами и минеральными солями. На сегодняшний день эта процедура н актуальна, так как имеет много противопоказаний и нежелательных последствий.
По статистике такой метод люди используют в домашних условиях, что чревато необратимыми последствиями. Из-за неправильно проведенной процедуры кератома может преобразоваться в онкологию.
Избавление от кератомы при помощи жидкого азота также является популярной процедурой в медицинской практике. По времени процедура занимает не больше двух минут. Специалист, который проводит удаление, обмакивает деревянный аппликатор, на конце которого находится вата, в жидкий азот и плотно прижимает к кератоме на 30 секунд.
Такие прикладывания проделывают до того момента, пока вокруг новообразования не появиться покраснение. Не следует бояться такой процедуры, так как ощущения во время воздействия азота на проблемный участок сравниваются с легким пощипыванием или жжением.
После процедуры остается корочка, которая отходит через пару дней, а ранка заживает через 14 дней. Обрабатывать место, где была кератома, после процедуры не нужно.
 На фото представлен процесс заживления кожи после удаления кератомы.
На фото представлен процесс заживления кожи после удаления кератомы.
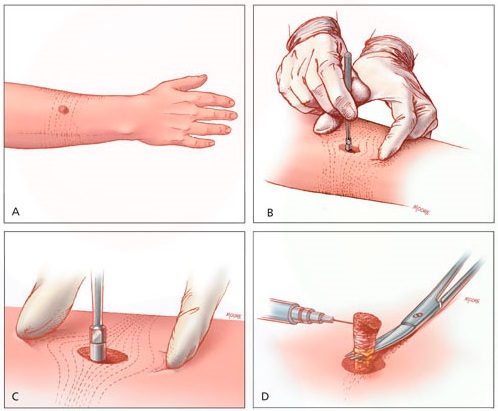
Удаление кератомы хирургическим способом является стандартным методом. Новообразование ликвидируют при помощи скальпеля, предварительно поставив анестезию. После удаления кератомы накладываются швы, которые необходимо снимать по истечении семи дней. Снятие производит доктор, оценивая качество проведенной операции.
Кератома после удаления
После удаления новообразования на его месте возникает короста, которая самостоятельно отходит через определенный промежуток времени. Чаще всего после корочки остается розовое пятно, которое проходит через месяц, и кожа в этом месте приобретает привычный вид.
Какие препараты используют для прижигания
Кератомы прижигают препаратами, в составе которых присутствуют такие активные вещества, как:
- гликолевая кислота,
- фторуацил,
- подофиллин,
- трихлоруксусная кислота.
Процедуру необходимо проводить только в специализированной клинике. Самостоятельное применение таких препаратов может привести к химическому ожогу. Вследствие чего может произойти необратимый процесс перехода кератомы в злокачественное образование.
Народные средства
Кератома кожи в некоторых случаях лечится при помощи народных средств.
Наиболее распространенные народные рецепты для лечения кератомы:
- Берут измельченные в порошок 2 листа можжевельника, 10 листов лавра, 10 г масла пихты, 100 г сливочного масла. Все хорошо перемешивают, чтобы в итоге получилась однородная масса. Этим составом необходимо обраба
