Дисфункция желудочно кишечного тракта код по мкб какой

Кишечная колика, код по МКБ 10 – К59, принадлежит к болезням органов пищеварения. Для нее характерна приступообразная боль в брюшной области, которая способна пройти самостоятельно. Несмотря на волнообразность приступов, колика может сигнализировать о серьезных заболеваниях пищеварительного тракта (гастрите, язве).
Кодировка кишечной колики по МКБ 10
Кишечная колика – не самостоятельная патология, а симптом при нарушении пищеварения.
В соответствии с МКБ 10 кишечная колика рассматривается как дополнение к основной патологии, при написании диагноза применяется кодировка кишечной колики и название главного заболевания.
Функциональное расстройство ЖКТ
Под «функциональным расстройством желудка и кишечника» подразумевается ряд нарушений со стороны ЖКТ, которые не связаны с изменениями в структуре пищеварительных органов. Для ФРЖКТ (функциональное расстройство желудочно-кишечного тракта) характерно наличие:
- Функциональное вздутие.
- Функциональный запор.
- Диарея.
- Синдром раздраженного толстого или тонкого кишечника (дисфункция ЖКТ).
ФРЖ появляется вследствие:
- Наследственной предрасположенности.
- Психической нестабильности (сильных стрессов, постоянных переживаний).
- Тяжелой физической работы.
- Инфекционных заболеваний ЖКТ.
О ФРЖКТ говорят тогда, когда его симптомы беспокоят пациента на протяжении 6 месяцев и больше. Причем активно проявляться симптомы должны в течение 3 месяцев.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Что вызывают кишечную колику?
Колика – это следствие раздражения стенок кишечника провоцирующим фактором. Гладкая мускулатура отвечает на это сильным сокращением (спазмом). Спровоцировать колику способна интенсивная физическая нагрузка. Во время нее происходит натяжение брыжейки, что и приводит к колющей боли в левой части живота.
Колика возникает из-за:
- Незрелости структур ЖКТ, недостаточности флоры (у детей).
- Употребления тяжелой пищи, которая способствует образованию газов (мучные изделия, жареные блюда, газировки).
- Попадания большого объема воздуха при приеме пищи. Такое может случиться, если разговаривать во время трапезы, кушать на ходу.
- Запора.
- Попадания инородного тела в ЖКТ.
- Пищевой аллергии (на лактозу).
- Аллергических реакций.
- Нарушения кровоснабжения различных отделов кишечника. Происходит это вследствие язвенных образований, дивертикулеза.
- Кишечной непроходимости.
Симптоматика колики у взрослых пациентов
Для патологического состояния характерна боль в области живота с покалыванием. Локализация болезненных ощущений различна, ведь спазмы постепенно переходят с одного отдела кишечника на другой. Болевой синдром сопровождается:
- Тошнотой.
- Позывами к рвоте.
- Повышенным газообразованием.
- Вздутием.
Чтобы ослабить приступ, человек принимает положение, которое помогает снизить боль, – туловищем подается вперед.
Проявление колик у детей, их причины
У грудного ребенка кишечные колики – явление повсеместное. Оно часто встречается в 1-4 месяцы жизни малыша. Ребенок реагирует на появление колик так:
- Гиперемией лица.
- Постоянным криком и беспокойством.
- Поджиманием коленок к животу.
Животик ребенка напряжен. Его пальпация приносит маленькому пациенту болезненные ощущения. Приступы возникают в определенные часы ночью и повторяются в течение недели-двух.
У детей до 4 месяцев колика – не патология, а следствие ферментативных нарушений. Ее симптомы наблюдаются у детей, как на искусственном вскармливании, так и на естественном.
Причиной дискомфорта в области кишечника может стать:
- Инфекция.
- Аллергия на кисло-молочные продукты или материнское молоко.
- Воспаление.
- Психогенный фактор (напряженная обстановка в семье, депрессивное состояние матери).
Кишечные колики у новорожденных — видео
Источник
Кишечник у человека выполняет одну из важных функций в организме. Через него поступают в кровь питательные вещества, вода. Проблемы, связанные с нарушением его функций, на начальных стадиях заболеваний, как правило, не привлекают нашего внимания. Постепенно болезнь переходит в хроническую форму и дает о себе знать проявлениями, которые трудно не заметить. Какие могут быть причины, вызвавшие функциональное нарушение кишечника, и как диагностируют, лечат эти заболевания, рассмотрим далее.
Что означает патология?
Функциональное нарушение кишечника содержит в себе несколько видов кишечных расстройств. Всех их объединяет основной симптом: нарушена двигательная функция кишечника. Расстройства, как правило, появляются в средних или нижнем отделах пищеварительного тракта. Они не являются следствием новообразований или биохимических нарушений.
Перечислим, какие патологии сюда относятся:
- Синдром раздраженного кишечника.
- Та же патология с запором.
- Синдром раздраженного кишечника с диареей.
- Хронические функциональные боли.
- Недержание кала.
К классу «болезни органов пищеварения» относится функциональное нарушение кишечника, в МКБ-10 патологии присвоен код К59. Рассмотрим самые распространенные виды функциональных расстройств.
Синдром раздраженного кишечника
Это заболевание относится к функциональному нарушению кишечника (в МКБ-10 код К58). При этом синдроме воспалительные процессы отсутствуют и наблюдается следующая симптоматика:
- Нарушение моторики толстой кишки.
- Вздутие живота.
- Урчание в кишечнике.
- Метеоризм.
- Стул меняется — то понос, то запор.
- При осмотре характерны боли в районе слепой кишки.
- Боли в грудной клетке.
- Головная боль.
- Учащенное сердцебиение.

При этом может быть несколько видов боли:
- Распирающая.
- Давящая.
- Тупая.
- Схваткообразная.
- Кишечная колика.
- Миграционные боли.
Стоит отметить, что боли могут усиливаться в результате позитивных или негативных эмоций, в случае стресса, а также при физических нагрузках. Иногда после принятия пищи. Уменьшить болевой синдром может отхождение газов, стул. Как правило, при функциональных нарушениях кишечные боли ночью с засыпанием проходят, но утром могут возобновиться.
При этом наблюдается следующее течение заболевания:
- После дефекации наступает облегчение.
- Скапливаются газы, появляется ощущение вздутия живота.
- Стул меняет свою консистенцию.
- Нарушается частота и процесс дефекации.
- Возможно выделение слизи.
Если несколько симптомов сохраняются в течение некоторого времени, врач ставит диагноз синдром раздраженного кишечника. К функциональному нарушению кишечника (МКБ-10 выделяет такую патологию) также относят запор. Рассмотрим далее особенности протекания этого расстройства.
Запор – нарушение работы кишечника
По международной классификации такое функциональное нарушение кишечника по коду МКБ-10 находится под номером К59.0. При запоре замедляется транзит и усиливается дегидратация каловых масс, формируется копростаз. При запоре имеются следующие симптомы:
- Опорожнение кишечника менее 3 раз в неделю.
- Отсутствие чувства полного опорожнения кишечника.
- Акт дефекации затруднен.
- Стул твердый, сухой, фрагментирован.
- Спазмы в кишечнике.
Запор со спазмами, как правило, в кишечнике не имеет органических изменений.

Запор можно разделить по степени тяжести:
- Легкая. Стул 1 раз в 7 дней.
- Средняя. Стул 1 раз в 10 дней.
- Тяжелая. Стул менее 1 раза в 10 дней.
При лечении запоров используют следующие направления:
- Интегральная терапия.
- Реабилитационные меры.
- Профилактические мероприятия.
Заболевание вызвано недостаточной подвижностью в течение дня, неправильным питанием, нарушениями в работе нервной системы.
Диарея
Это заболевание как функциональное нарушение толстого кишечника МКБ-10 классифицирует по продолжительности и степени поражения слизистой кишечника. Заболевание инфекционного характера относится к А00-А09, неинфекционного – к К52.9.
Это функциональное расстройство характеризуется водянистым, разжиженным, неоформленным стулом. Дефекация происходит чаще 3 раз в сутки. Чувство опорожнения кишечника отсутствует. Это заболевание также связано с нарушением моторики кишечника. Его можно разделить по степени тяжести:
- Легкая. Стул 5-6 раз в сутки.
- Средняя. Стул 6-8 раз в сутки.
- Тяжелая. Стул чаще 8 раз в сутки.
Может переходить в хроническую форму, но при этом отсутствовать в ночное время. Длится в течение 2-4 недель. Болезнь может иметь рецидив. Часто диарея связана с психоэмоциональным состоянием пациента. В тяжелых случаях организм теряет большое количество воды, электролитов, белка, ценных веществ. Это может привести к гибели. Также следует учитывать, что диарея может быть симптомом заболевания, не связанного с желудочно-кишечным трактом.
Общие причины функциональных расстройств
Основные причины можно разделить на:
- Внешние. Проблемы психоэмоционального характера.
- Внутренние. Проблемы связаны со слабой моторной функцией кишечника.

Можно выделить несколько общих причин функциональных нарушений деятельности кишечника у взрослых:
- Неправильное питание.
- Продолжительный прием антибиотиков.
- Дисбактериоз.
- Хроническая усталость.
- Стрессы.
- Отравления.
- Инфекционные заболевания.
- Проблемы мочеполовых органов у женщин.
- Гормональные сбои.
- Менструации, беременность.
- Недостаточное употребление воды.
Эти причины характерны для взрослых. Далее несколько слов о нарушениях у детей.
Причины и симптомы функциональных нарушений у детей
Вследствие неразвитости кишечной флоры функциональные нарушения кишечника у детей встречаются нередко. Причины могут быть следующие:
- Неприспособленность кишечника к внешним условиям.
- Инфекционные заболевания.
- Инфицирование организма различными бактериями.
- Нарушение психоэмоционального состояния.
- Тяжелая пища.
- Аллергическая реакция.
- Недостаточное кровоснабжение отдельных участков кишечника.
- Кишечная непроходимость.
Стоит отметить, что у более взрослых детей причины проявления функциональных нарушений схожи с таковыми у взрослых. Маленькие дети и груднички гораздо тяжелей переносят заболевания кишечника. В этом случае нельзя обойтись только диетой, обязательно необходимо медикаментозное лечение и консультация врача. Сильная диарея может привести к гибели ребенка.

Можно отметить проявление следующих симптомов:
- Ребенок становится вялым.
- Жалуется на боли в животе.
- Появляется раздражительность.
- Снижается внимание.
- Метеоризм.
- Учащение стула либо его отсутствие.
- В каловых массах слизь или кровь.
- Ребенок жалуется на боль при дефекации.
- Возможно поднятие температуры.
У детей функциональные нарушения кишечника могут носить инфекционный характер и неинфекционный. Определить может только детский врач. Если вы заметили какие-либо из указанных выше симптомов, необходимо как можно скорее показать ребенка врачу.
По МКБ-10 функциональное нарушение толстого кишечника у подростка чаще всего связано с нарушением режима питания, при стрессе, приеме лекарственных препаратов, непереносимости ряда продуктов. Такие расстройства встречаются чаще, чем органические поражения кишечника.
Общие симптомы
Если у человека функциональное нарушение кишечника, симптомы могут быть следующими. Они характерны для многих указанных выше заболеваний:
- Боли в области брюшной полости.
- Вздутие живота. Непроизвольное отхождение газов.
- Отсутствие стула в течение нескольких дней.
- Диарея.
- Частая отрыжка.
- Ложные позывы к дефекации.
- Консистенция стула жидкая или твердая и имеет слизь или кровь.
Также возможны следующие симптомы, которые подтверждают интоксикацию организма:
- Головные боли.
- Слабость.
- Спазмы в области живота.
- Тошнота.
- Сильное потоотделение.
Что необходимо сделать и к какому врачу обратиться за помощью?
Какая диагностика необходима?
Прежде всего идти на осмотр необходимо к терапевту, который определит, к какому узкому специалисту вам следует обратиться. Это могут быть:
- Гастроэнтеролог.
- Диетолог.
- Проктолог.
- Психотерапевт.
- Невролог.
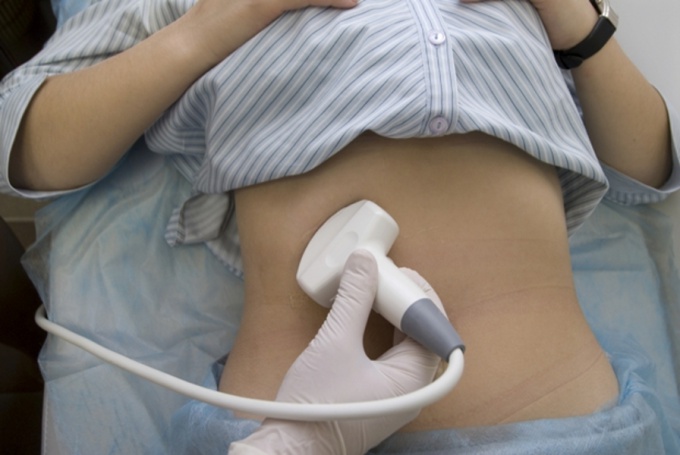
Для постановки диагноза могут назначить пройти следующие исследования:
- Общий анализ крови, мочи, кала.
- Биохимический анализ крови.
- Исследование кала на наличие скрытой крови.
- Копрограмма.
- Ректороманоскопия.
- Колонофиброскопия.
- Ирригоскопия.
- Рентгенологическое исследование.
- Биопсия тканей кишечника.
- КТ.
- Ультразвуковое исследование.
Только после полного обследования врач назначает лечение.
Ставим диагноз
Хочется отметить, что при функциональном нарушении кишечника неуточненном диагноз ставится на основе того, что у пациента в течение 3 месяцев сохраняются следующие симптомы:
- Боли в животе или дискомфорт.
- Дефекация либо слишком частая, либо затруднена.
- Консистенция стула либо водянистая, либо уплотненная.
- Процесс дефекации нарушен.
- Нет ощущения полного опорожнения кишечника.
- Есть слизь или кровь в каловых массах.
- Метеоризм.
Важна пальпация при осмотре, должна быть поверхностная и глубокая скользящая. Следует обращать внимание на состояние кожных покровов, на повышенную чувствительность отдельных участков. Если рассмотреть анализ крови, как правило, он не имеет патологических отклонений. При рентгенологическом исследовании будут видны признаки дискинезии толстой кишки и возможны изменения в тонком кишечнике. Ирригоскопия покажет болезненное и неравномерное заполнение толстого кишечника. Эндоскопическое исследование подтвердит отек слизистой оболочки, увеличение секреторной активности желез. Также необходимо исключить язвенную болезнь желудка и 12-перстной кишки. Копрограмма покажет наличие слизи и избыточную фрагментацию каловых масс. УЗИ выявляет патологию желчного пузыря, поджелудочной железы, органов малого таза, остеохондроз поясничного отдела позвоночника и атеросклеротическое поражение брюшной аорты. После исследования каловых масс на бактериологическом анализе исключают инфекционное заболевание.
Если имеются послеоперационные швы, необходимо рассматривать спаечную болезнь и функциональную патологию кишечника.
Какие методы лечения существуют?
Для того чтобы лечение было максимально эффективным, если поставлен диагноз «функциональное нарушение кишечника», необходимо выполнить комплекс мероприятий:
- Наладить режим труда и отдыха.
- Использовать методы психотерапии.
- Соблюдать рекомендации диетолога.
- Принимать лекарственные препараты.
- Применить физиотерапевтические процедуры.
Теперь немного подробнее о каждом из них.
Несколько правил при терапии кишечных заболеваний:
- Регулярно гулять на свежем воздухе.
- Делать зарядку. Особенно если работа сидячая.
- Отказаться от вредных привычек.
- Избегать стрессовых ситуаций.
- Уметь расслабляться, медитировать.
- Регулярно принимать теплую ванну.
- Не прибегать к перекусам вредной пищей.
- Употреблять продукты-пробиотики и содержащие молочнокислые бактерии.
- При диарее ограничить употребление свежих фруктов и овощей.
- Выполнять массаж живота.
Методы психотерапии помогают вылечить функциональные нарушения кишечника, которые связаны со стрессовыми состояниями. Так, возможно применение в лечении следующих видов психотерапии:
- Гипноз.
- Методы поведенческой психотерапии.
- Абдоминальная аутогенная тренировка.
Следует помнить, что при запоре прежде всего необходимо расслабить психику, а не кишечник.
Рекомендации диетолога:
- Пища должна быть разнообразной.
- Питье должно быть обильным, не менее 1,5-2 литра в день.
- Не употреблять в пищу продукты плохо переносимые.
- Не употреблять еду в холодном виде или сильно горячую.
- Не стоит есть овощи и фрукты в сыром виде и в больших количествах.
- Не злоупотреблять продуктами с эфирными маслами, продуктами из цельного молока и с содержанием тугоплавких жиров.
Лечение функционального нарушения кишечника включает применение следующих препаратов:
- Спазмолитические средства: «Бускопан», «Спазмомен», «Дицетеп», «Но-шпа».
- Серотонинергические препараты: «Ондансетрон», «Буспирон».
- Ветрогонные средства: «Симетикон», «Эспумизан».
- Сорбенты: «Мукофальк», «Активированный уголь».
- Антидиарейные препараты: «Линекс», «Смекта», «Лоперамид».
- Пребиотики: «Лактобактерин», «Бифидумбактерин».
- Антидепрессанты: «Тазепам», «Реланиум», «Феназепам».
- Нейролептики: «Эглонил».
- Антибиотики: «Цефикс», «Рифаксимин».
- Послабляющие препараты при запорах: «Бисакодил», «Сеналекс», «Лактулоза».
Назначать лекарственные средства должен лечащий врач с учетом особенностей организма и течения заболевания.
Физиотерапевтические процедуры
Каждому пациенту назначают физиопроцедуры индивидуально, в зависимости от функциональных нарушений кишечника. Они могут включать в себя:
- Ванны с углекислым газом бишофитом.
- Лечение интерференционными токами.
- Применение диадинамических токов.
- Рефлексотерапия и иглоукалывание.
- Лечебно-физкультурный комплекс.
- Электрофорез с сернокислой магнезией.
- Массаж кишечника.
- Криомассаж.
- Озонотерапия.
- Плавание.
- Йога.
- Лазеротерапия.
- Аутогенные упражнения.
- Согревающие компрессы.

Хорошие результаты отмечены при применении минеральных вод в лечении желудочно-кишечного тракта. Стоит отметить, что после прохождения физиотерапевтических процедур иногда не требуется медикаментозное лечение. Работа кишечника налаживается. Но все процедуры возможны только после полного обследования и под контролем врача.
Профилактика функциональных нарушений кишечника
Любую болезнь легче предупредить, чем лечить. Существуют правила профилактики заболеваний кишечника, которые должны знать все. Перечислим их:
- Питание должно быть разнообразным.
- Питаться лучше дробно, маленькими порциями 5-6 раз в день.
- Меню должно включать цельнозерновой хлеб, каши, бананы, лук, отруби, содержащие большое количество клетчатки.
- Исключить из питания газообразовывающие продукты, если у вас склонность к метеоризму.
- Использовать природные слабительные продукты: сливы, молочнокислые продукты, отруби.
- Вести активный образ жизни.
- Контролировать свой вес. Ожирение ведет к заболеваниям пищеварительной системы.
- Отказаться от вредных привычек.
Выполняя эти несложные правила, вы сможете избежать такого заболевания, как функциональное нарушение кишечника.
Источник
Симптомы
Диарея — обильный или водянистый стул и/или учащенные позывы к опорожнению кишечника. К факторам риска относится несоблюдение правил личной гигиены при приеме пищи; возраст, пол, генетика значения не имеют. Несмотря на то что диарея сама по себе не является заболеванием, ее появление может служить симптомом наличия скрытого расстройства. В некоторых случаях приступы диареи сопровождаются болью в области живота, его вздутием, потерей аппетита и рвотой. В тяжелых случаях диарея в состоянии привести к обезвоживанию организма, что может угрожать жизни пациента, особенно если больной — маленький ребенок или пожилой человек. Приступы диареи чаще всего говорят о наличии гастроэнтерита или же пищевого отравления.
Этиология
Причиной возникновения диареи, которая внезапно проявляется у здорового в других отношениях человека, чаще всего является испорченная еда или загрязненная вода. В таких случаях заболевание может длиться от нескольких часов до 10 суток. Эта разновидность диареи чаще всего поражает людей, путешествующих по развивающимся странам, где при приготовлении пищи могут не соблюдаться должным образом правила гигиены и санитарные нормы. Также заболевание может вызываться вирусной инфекцией, передающейся при близком контакте с больным. Инфекционный гастроэнтерит — самая распространенная причина возникновения диареи у детей младенческого и младшего возраста. Люди с пониженным иммунитетом, например, пациенты, страдающие СПИДом, оказываются более восприимчивыми к вирусному гастроэнтериту. Кроме того, течение заболевания у таких больных оказывается более тяжелым. Причиной затяжной формы диареи может быть хроническое воспаление кишечника, возникающее при таких заболеваниях, как болезнь Крона, язвенный колит, или при некоторых других расстройствах, характеризующихся невозможностью всасывания питательных веществ тонким кишечником. Лактозная непереносимость, расстройство, при котором организм не может расщеплять и поглощать лактозу (натуральный сахар, содержащийся в молоке), также может провоцировать развитие диареи.
Хроническая диарея может быть следствием таких инфекционных заболеваний, вызываемых простейшими паразитами, как лямблиоз и амебиаз. При синдроме раздраженного кишечника нарушается нормальное сокращение кишечника, что приводит к сменяющим друг друга приступам диареи и запора.
Диагностика и лечение
В большинстве случаев диарея проходит в течение одного или двух дней. Другие симптомы, которыми может сопровождаться диарея, например головная боль, слабость и сонливость, скорее всего, вызываются обезвоживанием. Если диарея длится более 3–4 дней, вам следует обратиться к врачу. Врачу, возможно, понадобится взять на анализ образец каловых масс, чтобы определить, является причиной диареи инфекция или же нарушение всасывания питательных веществ. Если диарея не проходит в течение 3–4 недель или же если в кале есть кровь, врач, возможно, направит вас на дополнительные диагностические процедуры, в число которых могут входить: контрастная рентгенография кишечника, сигмоидоскопия и колоноскопия.
Выбор специального лечения при диарее зависит от причины расстройства. Если пациенту необходимо быстро снять приступ, врач может выписать противодиарейные препараты, например, лоперамид. Применения противодиарейных препаратов следует избегать, если заболевание вызвано бактериальной инфекцией, так как подобные лекарства могут продлевать течение инфекции. Антибиотики оказываются необходимыми только для лечения длительной диареи с установленной бактериальной природой.
Предотвратить возникновение обезвоживания или компенсировать потери жидкости можно с помощью следующих простых методов:
- пить много жидкости, например минеральную воду без газа, слабый сладкий чай или готовый раствор против обезвоживания, продающийся в аптеке;
- пока симтоматика расстройства сохраняется, обязательно выпивать минимум 500 мл жидкости каждые 1–2 часа;
- не давать детям молока, т.к. оно может усугублять диарею. Тем не менеее, если диареей страдает грудной ребенок, следует продолжить грудное кормление, а также давать ребенку воду дополнительно;
- не находиться на солнце; необходимо оставаться в прохладном месте, чтобы не допустить дополнительную потерю жидкости с потом.
Особенности развития заболевания у детей
Рвота и диарея у детей — рвота и жидкий стул, вызванные аллергией, инфекцией, в т.ч. пищеварительного тракта. Более типичны для детей до 5 лет. Факторы риска зависят от причины расстройств. Генетика, пол значения не имеют.
Приступы рвоты и диарея часто сопровождают ребенка в раннем детстве, но более характерны для детей до 5 лет. Рвота и тошнота, как правило, проходят в течение суток, диарею же придется лечить несколько дней. Необходимо начать лечение как можно быстрее, потому что у ребенка может наступить обезвоживание.
Большинство случаев рвоты и диареи вызваны вирусной или бактериальной инфекцией пищеварительного тракта. У маленьких детей рвота может быть вызвана не только желудочной, но и любой другой инфекцией, например воспалением среднего уха или, в редких случаях, воспалением мозговых оболочек. Если причиной рвоты является инфекция, будут заметны и другие симптомы, такие как высокая температура, апатичность и отсутствие аппетита или жажды. У больного ребенка может возникнуть боль в животе, он начнет плакать и топать ногами.
Хроническая рвота с диареей обычно вызваны не инфекцией, а являются симптомами других расстройств, например аллергии на протеин из коровьего молока и гиперчувствительности к глютену.
Если ребенка рвет в течение нескольких часов, у него наступит обезвоживание. Для него в детском возрасте характерны следующие симптомы:
- необычная сонливость и раздражительность;
- выделение маленьких количеств концентрированной мочи;
- впалые глаза (у новорожденных — втягивание родничка).
Если у ребенка с диареей и рвотой начинается процесс обезвоживания следует незамедлительно обратиться к врачу. В большинстве случаев эти симптомы не требуют специального лечения. Необходимо создать все условия, чтобы ребенок пил много жидкости, однако не давать ему фруктовые соки и слишком много молока. На первых порах обезвоживание можно предотвратить средствами, восстанавливающими водный баланс, которые отпускаются без рецепта врача: они содержат оптимальный баланс минералов и солей. Если симптомы у ребенка не исчезли в течение 24 часов (или ухудшились), следует обратиться к врачу. Он проверит уровень воды и наличие инфекции. При наличии у ребенка сильного обезвоживания его госпитализируют и проведут лечение препаратами для парентерального введения. Если расстройства вызваны гиперчувствительностью к пище, может быть рекомендована диета. Как правило, лечение оказывается успешным.
Источник
