Диффузная глиома головного мозга код мкб
- Описание
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Опухоли головного мозга — гетерогенная группа новообразований для которых общим признаком является нахождение или вторичное проникновение в полость черепа. Гистогенез различен и отражен в гистологической классификации ВОЗ (см. ниже). Выделяют 9 основных типов опухолей ЦНС • A: нейроэпителиальные опухоли • B: опухоли оболочек • C: опухоли из черепных и спинномозговых нервов • D: опухоли гематопоэтического ряда • E: герминативно — клеточные опухоли • F: кисты и опухолевидные образования • G: опухоли области турецкого седла • H: локальное распространение опухолей из смежных анатомических регионов • I: Метастатические опухоли.
Код по международной классификации болезней МКБ-10:
- C71 Злокачественное новообразование головного мозга
- D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Эпидемиология. С учётом гетерогенности понятия «опухоль головного мозга», точные обобщённые статистические данные отсутствуют. Известно, что опухоли ЦНС у детей занимают второе место среди всех злокачественных новообразований (после лейкозов) и первое в группе солидных опухолей.
Классификация. Основной рабочей классификацией, применяемой для выработки тактики лечения и определения прогноза является Классификация ВОЗ для опухолей ЦНС • Опухоли из нейроэпителиальной ткани •• Астроцитарные опухоли: астроцитома (фибриллярная, протоплазматическая, гемистоцитарная [тучноклеточная], или крупноклеточная), анапластическая (злокачественная) астроцитома, глиобластома (гигантоклеточная глиобластома и глиосаркома), пилоцитарная астроцитома, плеоморфная ксантоастроцитома, субэпендимарная гигантоклеточная астроцитома (туберозный склероз) •• Олигодендроглиальные опухоли (олигодендроглиома, анапластическая [злокачественная] олигодендроглиома) •• Эпендимарные опухоли: эпендимома (клеточная, сосочковая, светлоклеточная), анапластическая (злокачественная) эпендимома, миксопапиллярная эпендимома, субэпендимома •• Смешанные глиомы: олигоастроцитома, анапластическая (злокачественная) олигоастроцитома и др. •• Опухоли сосудистого сплетения: папиллома и рак сосудистого сплетения •• Hейроэпителиальные опухоли неясного происхождения: астробластома, полярная спонгиобластома, глиоматоз мозга •• Hейрональные и смешанные нейронально глиальные опухоли: ганглиоцитома, диспластическая ганглиоцитома мозжечка (Лермитта Дюкло), десмопластическая ганглиоглиома у детей (инфантильная), дизэмбриопластическая нейроэпителиальная опухоль, ганглиоглиома, анапластическая (злокачественная) ганглиоглиома, центральная нейроцитома, параганглиома терминальной нити, ольфакторная нейробластома (эстезионейробластома), вариант: ольфакторная нейроэпителиома •• Паренхиматозные опухоли шишковидной железы: пинеоцитома, пинеобластома, смешанные/переходные опухоли шишковидной железы •• Эмбриональные опухоли: медуллоэпителиома, нейробластома (вариант: ганглионейробластома), эпендимобластома, примитивные нейроэктодермальные опухоли (медуллобластома [варианты: десмопластическая медуллобластома], медулломиобластома, меланинсодержащая медуллобластома) • Опухоли черепных и спинальных нервов •• Шваннома (неврилемомма, невринома); варианты: целлюлярная, плексиформная, меланинсодержащая •• Hеврофиброма (нейрофиброма): ограниченная (солитарная), плексиформная (сетчатая) •• Злокачественная опухоль периферического нервного ствола (неврогенная саркома, анапластическая неврофиброма, «злокачественная шваннома»); варианты: эпителиоидная, злокачественная опухоль периферического нервного ствола с дивергенцией мезенхимальной и/или эпителиальной дифференцировки, меланинсодержащая • Опухоли мозговых оболочек •• Опухоли из менинготелиальных клеток: менингиома (менинготелиальная, фиброзная [фибробластическая], переходная [смешанная], псаммоматозная, ангиоматозная, микрокистозная, секреторная, светлоклеточная, хордоидная, богатая лимфоплазмоцитарными клетками, метапластическая), атипическая менингиома, папиллярная менингиома, анапластическая (злокачественная) менингиома •• Мезенхимальные неменинготелиальные опухоли: доброкачественные (остеохондральные опухоли, липома, фиброзная гистиоцитома и др.) и злокачественные (гемангиоперицитома, хондросаркома [вариант: мезенхимальная хондросаркома] злокачественная фиброзная гистиоцитома, рабдомиосаркома, менингеальный саркоматоз и др.) опухоли •• Первичные меланоцитарные поражения: диффузный меланоз, меланоцитома, злокачественная меланома (вариант: оболочечный меланоматоз) •• Опухоли неясного гистогенеза: гемангиобластома (капиллярная гемангиобластома) • Лимфомы и опухоли кроветворной ткани •• Злокачественные лимфомы •• Плазмоцитома •• Гранулоклеточная саркома •• Другие • Опухоли из зародышевых клеток (герминогенные) •• Герминома •• Эмбриональный рак •• Опухоль желточного мешка (опухоль эндодермального синуса) •• Хорионкарцинома •• Тератома: незрелая, зрелая, тератома с озлокачествлением •• Смешанные герминогенные опухоли • Кисты и опухолевидные поражения •• Киста кармана Ратке •• Эпидермоидная киста •• Дермоидная киста •• Коллоидная киста III желудочка •• Энтерогенная киста •• Hейроглиальная киста •• Зернисто клеточная опухоль (хористома, питуицитома) •• Hейрональная гамартома гипоталамуса •• Hазальная гетеротопия глии •• Плазмоцитарная гранулёма • Опухоли области «турецкого седла» •• Аденома гипофиза •• Рак гипофиза •• Краниофарингиома: адамантиномоподобная, папиллярная • Опухоли, врастающие в полость черепа •• Параганглиома (хемодектома) •• Хордома •• Хондрома •• Хондросаркома •• Рак • Метастатические опухоли • Hеклассифицируемые опухоли
Симптомы (признаки)
Клиническая картина. Наиболее частые симптомы опухолей головного мозга — прогрессирующий неврологический дефицит (68%), головные боли (50%), эпиприпадки (26%). Клиническая картина преимущественно зависит от локализации опухоли и, в меньшей степени, от её гистологических характеристик • Супратенториальные полушарные опухоли •• Признаки повышенного ВЧД за счёт масс — эффекта и отёка (головные боли, застойные диски зрительных нервов, нарушения сознания) •• Эпилептиформные припадки •• Фокальный неврологический дефицит (в зависимости от локализации) •• Изменения личности (наиболее характерны для опухолей лобной доли) • Супратенториальные опухоли срединной локализации •• Гидроцефальный синдром (головная боль, тошнота/рвота, нарушения сознания, синдром Парино, застойные диски зрительных нервов) •• Диэнцефальные нарушения (ожирение/истощение, нарушения терморегуляции, несахарный диабет) •• Зрительные и эндокринные нарушения при опухолях хиазмально — селлярной области • Субтенториальные опухоли •• Гидроцефальный синдром (головная боль, тошнота/рвота, нарушения сознания, застойные диски зрительных нервов) •• Мозжечковые нарушения •• Диплопия, грубый нистагм, головокружения •• Изолированная рвота как признак воздействия на продолговатый мозг • Опухоли основания черепа •• Часто длительно протекают бессимптомно и лишь на поздних стадиях вызывают невропатию черепных нервов, проводниковые нарушения (гемипарез, гемигипестезия) и гидроцефалию.
Диагностика
Диагностика. С помощью КТ и/или МРТ на дооперационном этапе возможно подтвердить диагноз опухоли мозга, её точную локализацию и распространённость, а также предположительную гистологическую структуру. При опухолях задней черепной ямки и основания черепа более предпочтительна МРТ в связи с отсутствием артефактов от костей основания (так называемые beam — hardering artifacts). Ангиографию (как прямую, так и МР — и КТ — ангиографию) проводят в редких случаях для уточнения особенностей кровоснабжения опухоли.
Лечение
Лечение. Лечебная тактика зависит от точного гистологического диагноза, возможны следующие варианты: • наблюдение • хирургическая резекция • резекция в сочетании с лучевой и/или химиотерапией • биопсия (чаще стереотаксическая) в сочетании с лучевой и/или химиотерапией • биопсия и наблюдение • лучевая и/или химиотерапия без тканевой верификации по результатам КТ/МРТ и исследования маркёров опухоли.
Прогноз зависит главным образом от гистологической структуры опухоли. Все без исключения пациенты, оперированные по поводу опухолей головного мозга нуждаются в регулярных МРТ/КТ контрольных исследованиях в связи с риском рецидива или продолжения роста опухоли (даже в случаях радикально удалённых доброкачественных опухолей).
МКБ-10 • C71 Злокачественное новообразование головного мозга • D33 Доброкачественное новообразование головного мозга и других отделов ЦНС
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Опухоли головного мозга».
Источник
Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
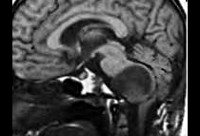
Название: Глиома хиазмы.
Глиома хиазмы
Описание
Глиома хиазмы. Опухолевое образование, берущее свое начало из глиальных клеток, расположенных в области зрительного перекреста. Глиома хиазмы проявляется снижением остроты зрения, сужением или выпадением части полей зрения, симптомами гидроцефалии и нейроэндокринными нарушениями. Комплекс диагностических обследований при глиоме хиазмы включает визиометрию, офтальмоскопию, периметрию, исследование зрительных ВП, МРТ и КТ головного мозга, стереотаксическую биопсию. Лечится глиома хиазмы в зависимости от ее характеристик, локализации и возраста больного. Это может быть хирургическое вмешательство (удаление или частичная резекция глиомы, восстановление ликвороциркуляции), химио- или радиотерапия.
Дополнительные факты
Глиома хиазмы составляет около 2% от глиом головного мозга. Наиболее часто она имеет гистологическое строение соответствующей астроцитоме. В отличие от большинства глиом зрительного нерва, глиома хиазмы встречается не только в детском возрасте, но и у пациентов старше 20 лет. Примерно в 33% случаев глиома хиазмы сопровождает нейрофиброматоз Реклингхаузена — факоматоз, характеризующийся образованием пигментных пятен и многочисленных нейрофибром, появлением неврином, глиом и менингиом различной локализации.
Развитие глиомы хиазмы у детей и лиц молодого возраста делает ее своевременную диагностику и эффективное лечения важной задачей, над решением которой совместно работают неврология, офтальмология и нейрохирургия.
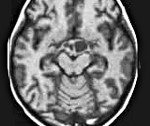
Глиома хиазмы
Анатомия и патанатомия
Хиазма представляет собой расположенный в основании мозга частичный перекрест зрительных нервов. Над хиазмой находится гипоталамус, осуществляющий нейроэндокринную регуляцию и прежде всего влияющий на секреторную активность гипофиза. Вблизи зрительного перекреста локализуется III желудочек.
В области хиазмы перекрещиваются волокна зрительного нерва, идущие от носовых (медиальных) половин сетчатки правого и левого глаза. Волокна, берущие начало в височных (латеральных) половинах сетчатки, остаются на своей стороне. От хиазмы отходят правый и левый зрительные пути, содержащие нервные волокна от медиальной части сетчатки противоположного глаза и латеральной части сетчатки глаза со своей стороны. Поскольку изображение попадает на сетчатку в перевернутом виде (от правого поля зрения в левую половину сетчатки и наоборот), каждый зрительный путь несет в кору головного мозга информацию от противоположных ему половин полей зрения обоих глаз.
Симптомы
Глиома хиазмы может возникать первично и вследствие распространения в область зрительного перекреста глиомы зрительного нерва. Со своей стороны глиома хиазмы способна распространяться по зрительному нерву в полость орбиты, прорастать в гипоталамус и III желудочек. Большинство авторов указывают на то, что глиома хиазмы обычно сопровождается оптохиазмальным реактивным арахноидитом, приводящим к образованию спаек и субарахноидальных кист. Клинические проявления глиомы хиазмы зависят в первую очередь от расположения опухоли и направления ее роста. В основном они представлены снижением остроты зрения, изменениями зрительных полей, эндокринно-обменными нарушениями и ликворно-гипертензионным синдромом (внутричерепной гипертензией).
Нарушения со стороны зрения могут быть вызваны как сдавлением глиомой хиазмы зрительного нерва, так и разрушением прорастающей опухолью его зрительных волокон. При разрастании глиомы хиазмы по ходу зрительного нерва происходит утолщение инфильтрированных опухолью зрительных волокон, что ведет к сдавлению нерва в зрительном канале. Снижение остроты зрения чаще носит двусторонний характер. Иногда в начальном периоде глиома хиазмы дает только одностороннее ухудшение зрения, а поражение второго глаза проявляется спустя несколько месяцев или даже лет. Глиома хиазмы отличается медленно прогрессирующим и зачастую асимметричным понижением остроты зрения. Если глиома хиазмы распространяется до глазницы, то наряду с ослаблением зрения наблюдается прогрессирующий экзофтальм.
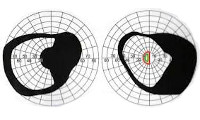
Изменение полей зрения напрямую зависит от места расположения глиомы хиазмы. Наиболее часто глиома хиазмы находится в передней части зрительного перекреста и поражает зрительные волокна до их перехода на противоположную сторону. В таких случаях отмечается битемпоральный характер сужения полей зрения обоих глаз. Возможно концентрическое сужение полей зрения и образование центрально расположенных скотом (участков выпадения изображения). Если глиома хиазмы располагается в задней ее части за перекрестом зрительных нервов, то наблюдается выпадение одноименных половин полей зрения (гомонимная гемианопсия).
Эндокринно-обменные расстройства, которыми сопровождается глиома хиазмы при ее прорастании в гипоталамус, могут включать: гипоталамический синдром, несахарный диабет, гиперсомнию, диэнцефальный синдром, ожирение, гиперкортицизм, преждевременное половое созревание, нарушения психики.
Глиома хиазмы может протекать с признаками повышения внутричерепного давления: головная боль, тяжесть в глазных яблоках, тошнота. Зачастую эти симптомы обусловлены реактивным арахноидитом. Наиболее выражены они, когда глиома хиазмы прорастает в область III желудочка и, вызывая окклюзионные ликвородинамические нарушения, приводит к развитию гидроцефалии.
Тошнота.
Диагностика
Поскольку глиома хиазмы начинает проявляться с нарушений зрения, то первичное обращение пациентов происходит преимущественно к офтальмологу. Врач проводит офтальмологическое тестирование: определение остроты зрения, обычную или компьютерную периметрию, а также осмотр структур глаза. Важное значение в диагностике глиомы хиазмы имеет проведение периметрии, результаты которой позволяют определить уровень поражения зрительных путей и получить ориентировочное представление о локализации опухоли. В начальном периоде роста глиома хиазмы может не давать никаких изменений на глазном дне. В дальнейшем при офтальмоскопии отмечаются застойные диски зрительных нервов, признаки первичной атрофии зрительного нерва. Определить степень и уровень поражения зрительных нервов позволяет исследование зрительных ВП.
Результаты комплексного офтальмологического исследования, свидетельствующие о наличие внутричерепного объемного процесса зрительных путей, является поводом для консультации невролога и проведения МРТ или КТ головного мозга. При отсутствии возможности томографического исследования проводят рентгенографию черепа, которая выявляет характерную для глиомы хиазмы грушевидную деформацию турецкого седла. Дополнительно проводят рентгенографию орбит в косой проекции. В случаях, когда глиома хиазмы прорастает в орбиту, на рентгенограммах определяется одно- или двустороннее расширение зрительных отверстий до 9.
Томографические методы исследования головного мозга являются намного более информативными. Они позволяют точно определить наличие опухоли, ее расположение, размеры и степень прорастания по ходу зрительных нервов, в ткани головного мозга и гипоталамуса. Однако томография не дает возможности отличить глиому хиазмы от других опухолей этой локализации (ганглионевромы, тератомы, ретикулоэндотелиомы и тд ). Это можно сделать лишь путем гистологического исследования клеток опухоли, полученных путем стереотаксической биопсии или в ходе операции.
Лечение
Хирургическое лечение глиомы хиазмы может применяться при ее экзофитном росте, когда нарушения зрения вызваны в основном сдавлением зрительного нерва. Если глиома хиазмы прорастает внутрь зрительного нерва, то к ее полному удалению обычно прибегают лишь в случае развития слепоты. Распространенная глиома хиазмы подлежит лишь частичной резекции, поскольку ее полное удаление приводит к двусторонней слепоте и значительным эндокринным нарушениям. При прорастании глиомы хиазмы в III желудочек оперативное вмешательство необходимо для ликвидации прогрессирующей гидроцефалии. С этой же целью может потребоваться проведение операции по рассечению спаек и вскрытию кист, образовавшихся в результате реактивного арахноидита. Выбор лечебной тактики у пациентов с диагнозом «глиома хиазмы» осуществляется нейрохирургом в зависимости от локализации и размеров опухоли, возраста пациента, гистологического вида опухоли и пр.
Наряду с хирургическим лечением в отношении глиомы хиазмы может применяться лучевая терапия и химиотерапия. Однако в детском возрасте из-за высокой радиочувствительности диэнцефальной области лучевая терапия приводит к выраженным эндокринным расстройствам, поведенческим и интеллектуальным нарушениям. Чем меньше возраст ребенка, тем более выражены у него побочные эффекты облучения опухоли. Поэтому у детей с глиомой хиазмы применяют преимущественно химиотерапию (карбоплатин, винкристин), а лучевое воздействие осуществляют лишь при отсутствии эффекта от химиопрепаратов.
Прогноз
Наиболее благоприятный прогноз имеет экзофитно растущая ограниченная глиома хиазмы, в отношении которой удалось полное хирургическое удаление. Частичная резекция и последующая химиотерапия в большинстве случаев позволяют остановить рост глиомы. Однако в 20-30% случаев после такого лечения наблюдается прогрессирующий рост опухоли.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Опухоли ствола мозга.
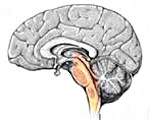
Опухоли ствола мозга
Описание
Опухоли ствола мозга. Новообразования моста, среднего и продолговатого мозга. Проявляются многими вариативными симптомами, как то: косоглазие, расстройство слуха, нистагм, поперхивание, лицевая асимметрия, дискоординация и нарушение походки, головокружение, нижний или верхний монопарез, гемипарез, ликворно-гипертензионный синдром. Единственным информативным на сегодняшний день методом диагностики новообразований ствола, позволяющим определить наличие опухоли, ее характер и распространенность, выступает МРТ головного мозга. Возможность хирургического лечения существует лишь в 20% случаев стволовых опухолей. У остальных пациентов применяется радио- и химиотерапия. Прогноз неблагоприятный, основная масса больных погибает в первый год от манифестации заболевания.
Дополнительные факты
Опухоль ствола мозга встречается преимущественно в детском возрасте. Дети до 15 лет составляют около 70% пациентов оперированных с этим диагнозом. Пик встречаемости приходится на 5-6-й год жизни. Среди церебральных опухолей у детей стволовые новообразования занимают 10-15%, подавляющее большинство (90%) из них представлено глиомами головного мозга. Локализация новообразований в структурах мозгового ствола распределяется следующим образом: опухоли моста — 40-60%, опухоли среднего мозга — 15-20%, опухоли продолговатого мозга — 20-25%. Сложности ранней диагностики и лечения, заболеваемость в детском возрасте, высокая летальность — все эти факторы ставят стволовые опухоли в ряд наиболее актуальных проблем онкологии, неврологии, педиатрии и нейрохирургии.
Ствол головного мозга выполняет множество задач, общий результат которых сводится к интеграции работы всех отделов ЦНС с периферической НС для регуляции основных функций организма: движения, дыхания, сердечной деятельности, сосудистого тонуса Подобное взаимодействие достигается за счет проводящих путей, идущих от мозжечка, мозговой коры и долей мозга через ствол в спинной мозг. Кроме того, в стволе мозга располагаются ядра III-XII пар черепно-мозговых нервов. Жизненно важное значение ствола обусловлено наличием в нем сердечно-сосудистого и дыхательного центров.
Многообразие как ядерных, так и проводящих структур церебрального ствола обуславливает большую вариабельность симптомов его поражения. Однако, в отличие от опухолей мозжечка, опухоль ствола мозга редко сопровождается приводящими к гидроцефалии ликвородинамическими расстройствами. Исключением являются лишь новообразования среднего мозга, локализующиеся рядом с сильвиевым водопроводом.
В морфологическом плане примерно в половине случаев опухоль ствола мозга представляет собой доброкачественную, но диффузно распространяющуюся, астроцитому. От 15 до 30% стволовых новообразований составляют астроцитомы злокачественного характера — глиобластома и анапластическая астроцитома. Более редко наблюдаются гемангиобластома, эпендимома, медуллобластома, ганглиоглиома, астробластома, метастазы меланомы и тд.

Опухоли ствола мозга
Классификация
Общепринятым является деление новообразований ствола по локализационному принципу. В соответствии с этим выделяют первично- и вторично-стволовую опухоль ствола мозга. Первая берет начало непосредственно в стволовой ткани, она может быть внутристволовой и экзофитно-стволовой. Вторая произрастает из оболочек IV желудочка и тканей мозжечка, затем распространяясь в мозговой ствол. Выделяют также парастволовые опухоли, которые классифицируют на тесно срастающиеся со стволом и деформирующие ствол.
Специалистами института нейрохирургии РАМН была разработана классификация стволовых новообразований в зависимости от типа их роста. В ней выделяют опухоли узлового типа, диффузные и инфильтративные. Узловые новообразования являются экспансивно растущими, отграниченными от мозговых тканей капсулой из плотно переплетающихся отростков опухолевых клеток, нередко имеющими кистозный компонент. Диффузная опухоль ствола мозга встречается в 80% случаев. Ее элементы разбросаны среди мозговой ткани так, что границы опухоли не определяются даже микроскопически. При этом элементы стволовой ткани оказываются дезинтегрированы и частично деструктированны. Наиболее редкой является инфильтративная опухоль ствола мозга. Макроскопически она выглядит, как образование с хорошо выраженными границами, за что и получила название «псевдоузловая опухоль». При микроскопическом исследовании обнаруживается инфильтративный характер роста новообразования с разрушением прилегающей к нему нервной ткани.
Симптомы
Наличие в стволе мозга множества структур (ядер ЧМН, проводящих путей, нервных центров) обуславливает большое многообразие симптомов его поражения. Следует отметить, что у детей за счет больших компенсаторных возможностей нервной ткани опухоль ствола мозга может иметь длительное инаппарантное течение. Симптомы дебюта заболевания во многом зависят от расположения стволового новообразования, а дальнейшее течение — от типа опухолевого процесса.
Икота. Рвота. Тошнота. Тремор.
Диагностика
Предварительный диагноз устанавливается неврологом по данным анамнеза и клинического неврологического обследования пациента. Однако ведущее значение в диагностике принадлежит нейровизуализирующим исследованиям — КТ, МСКТ и МРТ головного мозга. Среди них наиболее информативным является МРТ, усиленное введением контрастного вещества. Разрешающая способность МРТ позволяет выявлять опухоли небольшого размера, не визуализирующиеся при проведении КТ. МРТ дает возможность предположить гистологический тип опухоли, определить присутствие и распространенность экзофитного опухолевого компонента, предварительно оценить характер роста новообразования и степень инфильтрации мозговой ткани. Все эти сведения крайне необходимы для оценки возможности и целесообразности хирургического лечения.
Анализ МРТ-данных проводится с определением плотности образования, формы накопления контраста (равномерное, кольцевидное, неравномерное) и тд параметров. При диффузных и инфильтративных опухолях границы контрастирования зачастую не соответствуют существующим размерам новообразования. Возможно распространение изменений MP-сигнала (преимущественно в Т2-режиме) на зоны, где не наблюдается накопление контраста. Подобные области могут являться зоной отека мозговой ткани, зоной ее инфильтрации или тем и другим сразу. Выявление в ходе МРТ имплантационных метастазов в стенках желудочковой системы и в спинальных субарахноидальных пространствах указывает на принадлежность опухоли к примитивным нейроэктодермальным образованиям.
По данным нейровизуализации возможно дифференцировать опухоль ствола мозга от рассеянного склероза, стволового энцефалита, демиелинизирующего энцефаломиелита, ишемического инсульта, внутримозговой гематомы, лимфомы и пр.
Лечение
По существующему ранее мнению любая опухоль ствола мозга представлялась инфильтративным образованием, диффузно прорастающим стволовые структуры и вследствие этого не подлежащим хирургическому удалению. В настоящее время стало понятно, что помимо диффузно распространяющихся новообразований (которых, к сожалению, большинство) в стволе встречаются отграниченные узловые опухоли, удаление которых вполне возможно. В таких случаях для решения вопроса о целесообразности хирургического лечения пациенту необходима консультация нейрохирурга. Доминирующий принцип удаления опухоли ствола — максимальное резецирование ее тканей при минимальном травмировании мозговых структур. В этом плане большие надежды возлагаются на развитие микронейрохирургической техники операций.
К сожалению, около 80% новообразований ствола являются иноперабельными. В отношении них, а также в качестве пред- и послеоперационной терапии может применяться химиотерапевтическое и лучевое воздействие. Химиотерапия осуществляется комбинацией различных цитостатических препаратов. Лучевая терапия позволяет добиться симптоматического улучшения у 75% больных. Однако уже в ранние сроки после проведенного лечения у многих из них констатируется летальный исход. Несколько повысить длительность жизни детей со стволовыми опухолями позволила методика радиотерапии с повышением общей дозы облучения. У 30% детей продолжительность жизни после радиотерапии составила 2 года.
Инновационным методом лечения стволовых новообразований выступает сегодня стереотаксическая радиохирургия. Возможно проведение 2 типов процедур: гамма-ножа и кибер-ножа. В первом случае на голову больного надевается шлем, облучение проводится из множества источников так, чтобы их лучи сходились в одной точке, соответствующей локализации опухоли. Эффект достигается за счет суммарного воздействия источников излучения, при этом облучение здоровых мозговых тканей минимально, поскольку каждый луч несет небольшую гамма-энергию. Процедура воздействия на опухоль при помощи кибер-ножа более автоматизирована. Роботизированный аппарат сам направляет излучение к зоне расположения опухоли, учитывая при этом ее передвижения в связи с дыханием или движениями пациента. Однако пока эти методы эффективны в основном в отношении доброкачественных опухолей размером до 3-3,5 тд.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
