Диффузная астроцитома головного мозга код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Астроцитома.
Астроцитома
Описание
Астроцитома — опухоль головного мозга, возникающая из астроцитов (звездообразных нейрологических клеток, которые регулируютсостав межклеточной жидкости и поддерживают нейроны). Астроцитома это подтип опухолей головного мозга относящихся к глиомам,является наиболее распространенной опухолью головного мозга.
По плотности астроцитома практически не отличается отмозгового вещества, имеет бледно-розовый цвет. Встречается в любом возрасте, более часто болеют мужчины в возрасте 20-50 лет. Астроцитомаможет проявится в любом месте головного мозга, но чаще всего у взрослых астроцимтома располагается в больших полушариях мозга, в детей локализация, как правило, в мозжечке и представляет собой узелковые связки с маленькими кистами.
Причины
Причины развития астроцитомы до сих пор являются загадкой для врачей и ученых, но в группу риска можно отнести:
Генетическая предрасположенность;
Воздействие радиации на производстве или в быту;
Воздействие химических веществ и веществ нефтепереработки;
Вирусы, с высокой степенью онкогенности.
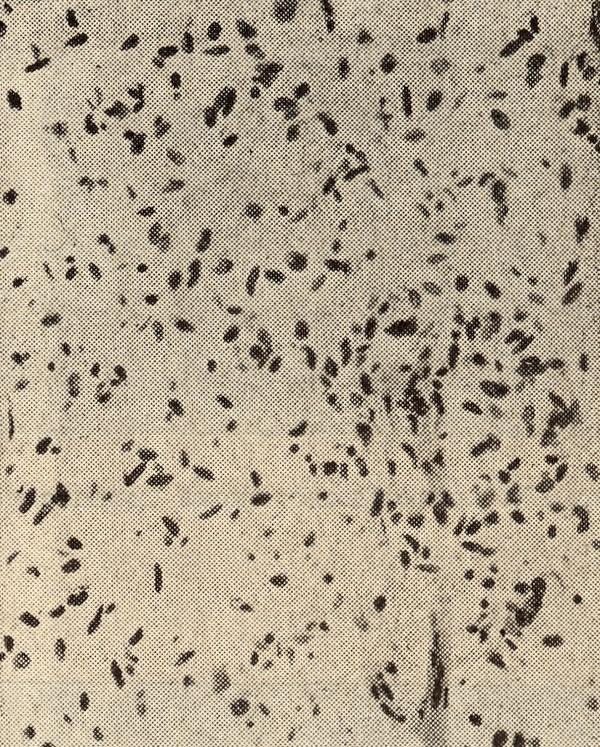
Гистологическое строение астроцитомы
Симптомы
Симптомы или признаки данной опухолизависят от ее локализации, но можно выделить такие общие признаки заболевания астроцитомой:
Общая слабость;
Тошнота, рвота, особенно нарастающая в утреннее время;
Головные боли;
Головокружения;
Ухудшения зрения;
Ухудшения памяти;
Ухудшения речи;
Необоснованная смена поведения;
Перепады настроения;
Потеря равновесия;
Эпилептические приступы;
Скачки артериального давления;
Как было написано выше, признаки астроцитомы зависят от ее локализации в головном мозге:
Если астроцитомаобразовалась в правом полушарии- наблюдаетсяслабость или парез в левой ноге и руке.
Если астроцитомаобразовалась в левом полушарии- наблюдаетсяслабость или парез в правой ноге и руке.
В лобной доли — наблюдаются изменения характера и личности.
Височной доле — наблюдаютсянарушения координации, памяти, речи.
В теменной доле — страдает мелкая моторика, проблемы с письмом, ощущениями.
В затылочной доле — ухудшения зрения, галлюцинации.
В мозжечке — нарушение координации и баланса при ходьбе.
Классификация
Исходя из степени злокачественности,астроцитома делиться на такие виды:
Полицитарная астроцитома.
I-я степень злокачественности:
Ее еще называютпилоиднаяастроцитома – это доброкачественная опухоль счетко выраженными границами, растет очень медленно,чаще встречается у детей. Как правило, локализуется в мозжечке и стволе мозга. Она занимает 10% заболеваемости из всех видов астроцитом. Хорошо поддается хирургическому лечению.
Фибриллярная астроцитома.
II-я степень злокачественности:
Опухоль безчетких границ,растет медленно, но хирургическому лечению поддается хуже, чем полицитарная астроцитома. Как правило, наблюдается в возрасте 20-30 лет.
Анапластическая астроцитома.
III -я степень злокачественности:
Злокачественная опухоль без четких границ, растет быстро, плохо поддается хирургическому лечению, так как прорастает в ткани головного мозга. Возраст больных 30-50 лет. Преимущественно болеют мужчины.
Глиобластома.
IV-я степень злокачественности:
Наиболее злокачественная опухоль. Растет очень быстро, практически не поддается хирургическому лечению, так же прорастает в мозговую ткань и вызыавет некроз мозга. Болеют преимущественно мужчины в возрасте 40-70 лет.
Диагностика
Диагностика астроцитомы производится с помощью (КТ)компьютерной томографии иМРТ (магнитно-резонансной томографии). МРТ снимки интенсивно используют во время проведения хирургического вмешательства. Так же важным является произвести пункцию новообразования (взять образцы тканей опухоли) для определения ее степени злокачественности.
Лечение
Способы лечения включают в себя хирургическое удаление, лучевую терапию, радиохирургию, и химиотерапию. Главная цель хирургического удаления состоит в том, чтобы удалить как можно больше опухолевой ткани, не повреждая мозговую ткань, необходимую для неврологических функций (таких как способность говорить, идти, моторные навыки, ). Однако, у низкодифференцированных опухолей часто есть подобные щупальцу структуры, которые вторгаются в окружающие ткани, затрудняя удаление всей опухоль. Если опухоль не может быть полностью удалена, оперативное вмешательство позволяет уменьшить или контролировать размер опухоли. В большинстве случаев, хирурги осуществляют трепанацию черепа для лучшего доступа к опухоли.
Цель радиотерапии состоит в том, чтобы избирательно убивать клетки опухоли, оставляя целой нормальную мозговую ткань. При стандартной внешней радиотерапиипроизводятся многократные обработки поражённого участка стандартными дозамирадиации. Каждая обработка вызывает повреждение и здоровой и нормальной ткани. При последующей обработке большинство нормальных клеток восстанавливаются, тогда как опухолевые нет. Этот процесс включает в общей сложности 10 — 30 обработок, в зависимости от типа опухоли. Эта дополнительная обработка предоставляет некоторым пациентам возможность улучшить качество и продолжительность жизни.
Радиохирургия, или гамма-нож — метод лечения, который при помощи компьютерных вычислений сосредоточивает пучок радиации на участке опухоли, минимизируя повреждение периферической ткани. Радиохирургия может быть дополнением к другим методам лечения, или может представлять собой первичную форму при определённых опухолях.
При химиотерапии пациенты принимают определённые препараты, разработанные для уничтожения клеток опухоли. Хотя химиотерапия может улучшить общую выживаемость у пациентах с самыми злокачественными первичными опухолями головного мозга, это происходит только в приблизительно 20 процентах случаев. Химиотерапия часто назначается маленьким детям вместо радиационной терапии, поскольку радиация отрицательно влияет на развивающийся мозг. Решение о применении этого лечения должно быть основано на анализе состояния здоровья пациента, типе опухоли, и степени злокачественности. В настоящее время ведутся исследовательские работы, включающие генотерапию, высокоточную радиационную терапию, иммунотерапию и новые методы химиотерапии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Астроцитома головного мозга – глиальная опухоль злокачественного характера с внутричерепной локализацией. Особенно подвержены патологии мужчины после 45–55 лет, но и у женщин ее также выявляют.
Современное развитие онкологии позволяет диагностировать подобные опухоли головного мозга на раннем этапе их формирования. Это способствует быстрому подбору адекватной терапии, улучшает прогноз пятилетней выживаемости. Тем не менее болезнь часто рецидивирует, если к тому имеется предрасположенность.
Что такое астроцитома головного мозга?

Патологическое разрастание астроцитов – нейроглиальных клеток – формирует в головном мозге людей очаг рака. У здоровых лиц эти элементы требуются для выполнения ряда важнейших общемозговых функций – обеспечение обменных процессов, регулирование образования межклеточной жидкости, устранение отходов жизнедеятельности нейронов.
Под влиянием негативных факторов звездчатые клетки начинают хаотично размножаться, при этом утрачивая свои функциональные свойства. В итоге развивается астроцитома головного мозга – злокачественное агрессивное новообразование.

Локализация опухоли различна – от мозжечка до ствола либо лобных долей. От этого напрямую зависит симптоматика заболевания.По степени злокачественности процесса астроцитомы принято делить на 4 категории, каждая из которых требует своего подхода к подбору комплексной терапии. Своевременные лечебные процедуры – хирургическое иссечение очага, лучевая и химиотерапия – позволяют достичь ремиссии патологии. Самолечение абсолютно недопустимо.
Причины и провоцирующие факторы
Установить причины образования очаговой или диффузной астроцитомы головного мозга проведенные специалистами медицинские исследования не смогли. Однако они помогли выдвинуть ряд теорий, у каждой из которых имеются как сторонники, так и противники.

Большинство онкологов склоняется к версии, что в основе заболевания находится негативная генетическая предрасположенность людей – дефектные гены были переданы детям от родителей, в семье уже были случаи злокачественных опухолей, в том числе и в центральной нервной системе. Тем не менее далеко не у всех лиц новообразование возникает. Требуется присутствие дополнительных факторов. Ими могут являться:
- ионизирующее излучение;
- угнетение иммунных барьеров;
- перенесенные тяжелые нейроинфекции;
- черепно-мозговые травмы;
- злоупотребление алкогольной продукцией, наркотическими средствами;
- гормональные сбои;
- эндокринные патологии.
Реже устанавливается взаимосвязь с приобретенными мутациями в клетках астроцитах. После сбоя они продолжают деление, формируя раковый очаг. Иногда подобные опухоли образуются на фоне иных наследственных заболеваний, к примеру синдрома Гиппеля-Линдау либо нейрофиброматоза.
Формы заболевания

В практике онкологов астроцитома головного мозга отличается степенью своей злокачественности. Принято выделять 4 ее основные формы:
- пилоцитарная астроцитома – наиболее доброкачественный вариант, с медленным прогрессированием, поражением мозжечка, большого мозга либо зрительных нервов;
- фибриллярная астроцитома – носит в большинстве случаев доброкачественный характер, медленно увеличивается в размерах, без четких границ очага;
- анапластическая форма – диффузная астроцитома, со стремительным агрессивным ростом и быстрым метастазированием;
- глиобластома – чаще всего неоперабельна, поскольку выявляется поздно, уже на этапе метастазирования, встречается чаще у мужчин после 40 лет.

По локализации опухоли бывают следующих форм:
- субтенториальные – к примеру астроцитома мозжечка;
- супратенториальные – с локализаций в верхней доле мозга.
Оценивая результаты гистологии, специалисты делают заключение о доброкачественности либо степени злокачественности новообразования.
Астроцитома в МКБ-10

С целью адаптирования всего многообразия заболеваний и упорядочения их в единую систему была разработана единая классификация патологических состояний – МКБ. В последнем ее пересмотре опухолям головного мозга присвоен код МКБ-10 С71.
Новообразования принято различать по степени их злокачественности:
- первая степень – пилоидная астроцитома, с четкими границами и относительно благоприятным течением, чаще диагностируется у детей;
- вторая степень – для фибриллярной астроцитомы головного мозга присущ медленный рост без четких ограничений очага, как правило, поражению подвержены лица трудоспособного возраста;
- третья степень – анапластическая астроцитома с быстрым ростом, трудно поддается лечебным процедурам, диагностируют чаще у мужчин 35–55 лет;
- четвертая степень злокачественности – практически не поддается комплексной терапии, быстро метастазирует, высокая степень летальности.

Особая подгруппа мозговых новообразований из астроцитов:
- гемистоцитарная астроцитома;
- протоплазматическая астроцитома;
- микроцистная церебеллярная астроцитома;
- гломерулярная астроцитома.
Опираясь на приведенную классификацию, онкологам легче подобрать адекватную схему противоопухолевых лечебных процедур.
Симптомы астроцитомы
Существенного ухудшения самочувствия у людей на раннем этапе формирования пилоцитарной астроцитомы головного мозга не наблюдается. Выраженность негативной симптоматики напрямую зависит от множества факторов – от размеров ракового очага в органе до возраста больного и исходного состояния его здоровья.

Клинические признаки обязательно взаимосвязаны с локализацией опухоли. Так, астроцитома мозжечка проявляется ухудшением координации движений и почерка, приступами головокружения и нарастанием общей слабости, выраженным нарушением работоспособности.
Помимо этого, пилоцитарная астроцитома ведет к ухудшению памяти, нарушениям сна, судорогам, а также выраженным болям в голове, депрессивным расстройствам, изменениям в поведении, личности в целом.
Нарастание внутричерепного давления вызывает рвоту, которая не приносит облегчения. Страдает обоняние, речь, могут возникать парезы мышц лица, конечностей.
Симптоматические изменения вначале носят эпизодический характер. К примеру, при поражении глазных нервов человек ощущает приступы расстройства зрения, которые затем становятся постоянными. Диффузная астроцитома приводит к тяжелым, необратимым поражениям тканей центральной нервной системы – полной слепоте, глухоте, эпилептическим припадкам.
Методы диагностики

Многообразие и неспецифичность жалоб людей при формировании у них пилоидной астроцитомы головного мозга требуют от специалиста назначения различных диагностических процедур. Прежде всего проводят консультации врачей – невропатолога, офтальмолога, а также отоларинголога и эндокринолога.
Лабораторная диагностика заключается в выполнении исследований, таких как:
- анализы крови – общий и биохимический, на онкомеркеры и параметры гормонов;
- оценка состояния ликвора;
- выявление перенесенных человеком нейроинфекций.
Используют и инструментальные методы обследования:
- МРТ – позволяет выявить размеры новообразования и его локализацию, вовлеченность в патологический процесс соседних структур, присутствие метастазов;
- ЭЭГ – оценка функционирования разных отделов мозга, предрасположенность к эпилепсии;
- ангиографию – выявление сбоев кровоснабжения мозговых структур;
- ультразвуковой осмотр внутренних органов – их поражение метастазами;
- биопсию – взятие при возможности биоматериала из ракового очага и гистологические исследование клеток на атипию.

После тщательного составления информации от диагностических процедур онколог дает свое заключение и подбирает затем адекватную схему устранения болезни.
Способы лечения астроцитомы мозга
Этап формирования злокачественного новообразования, его расположение и размеры – основные критерии, которые учитывает онколог при выборе оптимального метода лечения астроцитомы.

Хирургическое вмешательство
Радикальное удаление ракового очага заключается в полном его иссечении с помощью одного из эффективных современных методик оперативного вмешательства. Подобное возможно, если опухоль имеется четкие границы – пилоидная астроцитома. При прорастании новообразования в соседние ткани и множественном метастазировании специалисты будут рекомендовать иные варианты противоопухолевой терапии.

С целью улучшения визуализации патологического очага больному за 2–3 часа до операции вводят специальный контрастный раствор. Затем под контролем аппаратной техники нейрохирурги осуществляют крайне аккуратное и осторожное иссечение астроцитомы.
После операции человек находится под наблюдением врачей весь период реабилитации. В дальнейшем ему выполняют контрольные диагностические осмотры головного мозга, чтобы не пропустить возможный рецидив заболевания.
Лучевая терапия

Воздействие на очаг новообразования направленным пучком ионизирующих лучей может выполняться как на этапе подготовки перед оперативным вмешательством – для уменьшения размеров опухоли, так и после него.
Цель лучевой терапии – подавить деятельность леток атипии, уменьшить их количество. Подобное возможно не только при дистанционном облучении – аппарат размещен вне тела больного, но и внутренним способом – вещество вводят непосредственно в очаг рака с помощью специального катетера. Риск осложнений левой терапии в этом случае намного меньше.
Инновационной методикой является радиохирургия: манипуляция предполагает воздействие на астроцитому мощным узконаправленным пучком радиации. Аппарат гамма-нож позволяет точно выжечь опухоль, без травмирования соседних тканей.
Химиотерапия

Дополнительным методом подавления раковой активности в головном мозге является введение в организм больного человека современных медикаментов – цитостатиков. Их задача – подавить способность клеток атипии к размножению. При этом не удается избежать вторичного негативного влияния на здоровые ткани.
Химиотерапия опухолей мозга предполагает, что выбор необходимо сделать между препаратами:
- «Ломустин» или «Кармустин»;
- «Винкристин» или «Темозолид».
Токсическое воздействие на опухоль удается снизить проведением симптоматической терапии – приемом иных лекарственных средств, которые поддерживают сердечно-сосудистую, дыхательную, а также пищеварительную и мочевыделительную систему. Если же самочувствие больного не позволяет продолжать химиотерапию, то решение о ее возобновлении онколог принимает после определенного перерыва между курсами.
Прогноз и продолжительность жизни

В целом фибриллярная астроцитома или иные ее формы при раннем их выявлении и доброкачественном течении имеют благоприятный прогноз: удаление патологического очага позволяет говорить о высоких шансах людей на достижение ремиссии патологии.
Между тем при образовании в головном мозге глиобластомы либо анапластической астроцитомы шансы на выздоровление минимальны: 2/3 пациентов погибает в первый же год после постановки подобного диагноза.
Тем не менее при комплексной своевременной терапии удается предупредить метастазирование и продлить людям жизнь.
При позднем обращении за медицинской помощью онкологи назначают только лучевую и симптоматическую терапию, чтобы максимально подавить болевой синдром, уменьшить проявления раковой интоксикации.
Профилактика
Поскольку окончательно первопричины развития астроцитомы у людей не установлены, то специфических мер профилактики новообразования не разработано. Специалисты могут лишь рекомендовать людям вести здоровый образ жизни, отказаться от пагубных индивидуальных привычек. Будущим родителям, если у них в семье были случаи раковых опухолей в мозге, следует обратиться к генетику с целью получения информации о возможной передаче генетического сбоя детям.
Регулярные профилактические медицинские осмотры повышают шансы на раннюю диагностику астроцитом, что облегчает в дальнейшем подбор оптимальных схем лечения опухолей.
Источник
- Описание
Краткое описание
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Код по международной классификации болезней МКБ-10:
- C71 Злокачественное новообразование головного мозга
- D43 Новообразование неопределенного или неизвестного характера головного мозга и центральной нервной системы
Для всех астроцитом применяется универсальная система градации (ВОЗ) по гистологическому критерию «степени злокачественности» • Степень 1 (пилоидная астроцитома): не должно быть ни одного признака анаплазии • Степень 2 (диффузная астроцитома): 1 признак анаплазии, чаще — ядерная атипия • Степень 3 (анапластическая астроцитома): 2 признака, чаще — ядерная атипия и митозы • Степень 4 (глиобластома): 3–4 признака: ядерная атипия, митозы, пролиферация эндотелия сосудов и/или некрозы.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Диффузная астроцитома (ВОЗ–2) — 10–15% всех астроцитом мозга, пик встречаемости 30–40 лет, мужчины/женщины — 1.2:1; чаще располагаются супратенториально в больших полушариях мозга. Клиническая картина. Наиболее часто эти опухоли проявляются эписиндромом, фокальный неврологический дефицит, признаки повышенного ВЧД присоединяются на поздней стадии развития заболевания. Диагностика. Опухоли имеют характерную КТ и МРТ семиотику. Лечение. Тактика: удаление опухоли или наблюдение/симптоматическая терапия (решение может быть принято лишь после консультации нейрохирурга). Ранее популярная тактика — биопсия + лучевая терапия — не имеет преимущества перед «наблюдением». Прогноз: средняя продолжительность жизни после операции составляет 6–8 лет с выраженными индивидуальными вариациями. На клиническое течение заболевания основное влияние оказывает тенденция этих опухолей к злокачественной трансформации, которая наблюдается обычно через 4–5 лет после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст и «тотальное удаление» опухоли. Среди диффузных астроцитом различают ряд гистологических вариантов •• Фибриллярная астроцитома — наиболее частый вариант, состоит в основном из фибриллярных опухолевых астроцитов. Ядерная атипия является диагностическим критерием. Митозы, некрозы, пролиферация эндотелия отсутствуют. Клеточная плотность в препарате от низкой до средней •• Протоплазматическая астроцитома — редкий вариант, состоит в основном из опухолевых астроцитов с малым телом и тонкими отростками. Клеточная плотность в препарате низкая. Характерными признаками являются мукоидная дегенерация и микрокисты •• Гемистоцитарная астроцитома. Этот вариант характеризуется наличием в фибриллярной астроцитоме значительной фракции гемистоцитов (обычно более 20%). Гемистоцит — вариант астроцита с большим, угловатым уродливым эозинофильным телом.
• Анапластическая астроцитома (ВОЗ–3) составляет 20 — 30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Пилоцитарная (пилоидная) астроцитома — опухоль детского возраста, характеризуется относительно «отграниченным» характером роста (в отличие от диффузных астроцитом) и имеет характерные особенности локализации, морфологии, генетического профиля и клинического течения. Относится к самой низкой (1 — й степени злокачественности по классификации ВОЗ для опухолей ЦНС) и имеет наиболее благоприятный прогноз. Чаще встречается в возрасте до 20 лет. Наиболее частая локализация — мозжечок, зрительные пути, ствол мозга. Клиническая картина характеризуется очень медленным нарастанием как фокальной (в зависимости от локализации опухоли), так и общемозговой симптоматики с хорошей адаптацией организма. Особенно характерно медленное нарастание окклюзионной гидроцефалии при опухолях мозжечка и ствола мозга. Диагностика. Опухоль имеет характерную КТ и МРТ семиотику, что позволяет вместе с клинической картиной поставить диагноз до операции. Стандартом предоперационного обследования таких больных является проведение МРТ с контрастным усилением. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто невозможно из — за локализации (ствол мозга, гипоталамус). Прогноз. Выживаемость больных часто составляет более 10–15 лет, в связи с чем точных значений по выживаемости не существует из — за трудностей с анализом столь длительного катамнеза. Примечание. Среди пилоидных астроцитом (чаще гипоталамических) имеется небольшая подгруппа опухолей с выраженным локально «инвазивным ростом» и склонностью к метастазированию по субарахноидальным пространствам.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из — за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго — церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â) •• MDM2 (164585, 12q14.3–12q15, Â) •• CDKN1A (*116899, 6p, Â) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â).
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Астроцитомы».
Источник
