Диарейный синдром неинфекционного происхождения что это
Диарейный синдром – это симптомокомплекс нарушений, связанных с пищеварением, опорожнением кишечника, характеризующийся увеличением стула и изменением его консистенции (жидкий неоформленный кал).

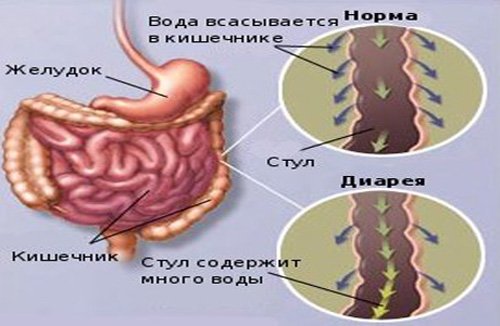
Жидкий неоформленный кал относится к нарушению дефекации. У людей различных возрастных групп существует разница в числе дефекаций. Например, у новорожденных количество испражнений соответствует числу кормлений, у взрослого человека нормой принято считать один поход в туалет, у пожилых людей испражнения в норме один раз в несколько дней.
По продолжительности синдром классифицируется на острую и хроническую формы заболевания. Острая диарея является следствием острых инфекций кишечника (вирусы, бактерии и пр.), нарушения диеты, аллергической непереносимости медикаментов или продуктов питания и др. Продолжительность острого процесса не превышает 30 дней. Если состояние длится больше, то говорят о хроническом течении. При таком состоянии нарушается пристеночное пищеварение, всасывание жидкости, а также транспортировка воды и электролитов.
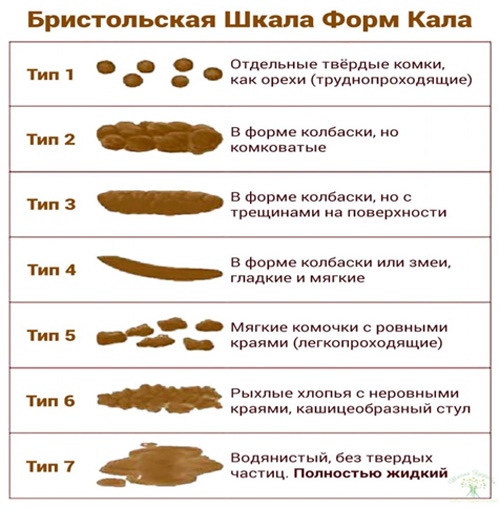
Критериями диареи являются: повышенное содержание жидкости в фекалиях от 65 до 90 %, а также увеличение массы стула более 200 грамм. Гастроэнтерологи относят диарею к 6 и 7 типу стула по Бристольской шкале (см. рис 1).

Рис. 1 – Бристольская шкала оценки стула.
Проявления диарейного синдрома
Диарея может протекать с различными проявлениями. Некоторые больные вовремя обращаются за помощью к врачу в связи с тем, что у них понос сопровождается:
- вздутием живота;
- сильной болью;
- частыми испражнениями толщиной с карандаш (более 4 раз);
- общей слабостью и т.д.
Другие же наоборот не обращаются к специалисту в связи с отсутствием вышеперечисленных симптомов, так как их беспокоит исключительно расстройство после переедания или небольшого отравления.
Типы диарейного синдрома
Патогенетически, при диарее определяют 4 главных аспекта: увеличение секреции кишки, изменения осмотического давления, изменения характера транспорта химуса, гиперэкссудация в полости кишки. Поэтому патогенетически существует несколько типов диареи (см. таблицу 1)
Таблица 1. Классификация типов диареи.
| № | Тип | Описание |
| 1. | Секреторная диарея | Усиление образования Na и воды, изменение всасываемости кишечника обусловленное разностью осмотического давления (инфекционной и неинфекционной причины), водянистый кал толщиной « с карандаш». |
| 2. | Гиперэкссудативная диарея | Экссудация в просвет кишки плазмы, слизи, белков, жидкости, электролитов, воды и пр. (возникает при инфекционных заболеваниях, воспалениях кишечника, онкологических заболеваниях), кал жидкий с примесью гноя, слизи, крови. |
| 3. | Гиперосмолярная диарея | Нарушение всасывания в тонком отделе кишечника или другими словами синдром мальабсорбции. Сопровождается нарушением осмотического давления, обменных процессов, усваивания полезных веществ и пр. Кал жидкий, обильный с частичками непереваренной пищи. |
| 4. | Гипер- и гипокинетическая диарея | Тип диареи, вызванный нарушением моторики кишечника (усиление или снижение моторики кишечника), не обильный, но жидкий стул. |
Возможные причины
- инфекционные болезни – сальмонеллез, холера, дизентерия, шигеллез, клостридиоз, вирусы, простейшие;
- онкологические заболевания – лимфома, карцинома кишки и пр.;
- неинфекционные болезни – болезнь Крона, дисбактериоз, илеит, лямблиоз, заболевания поджелудочной железы, состояния после удаления желчного пузыря, гельминты.
Диагностика
Сбор анамнеза
Для определения причин диарейного синдрома врачу необходимо собрать детальный анамнез заболевания:
-
 уточнить особенности стула;
уточнить особенности стула; - выяснить факторы, предшествующие диарее;
- особенности дефекации у данного больного;
- какие лекарственные средства принимает пациент;
- придерживается ли исследуемый диеты и каковы ее особенности;
- сбор анамнеза заболеваний, которые имеются или имелись непосредственно перед диарейным синдромом;
- сбор анамнеза имеющихся наследственных заболеваний у родственников больного.
Для дифференциальной диагностики применяют основные и дополнительные исследования.
Основные методы исследования
- сбор анамнеза болезни;
- физикальное обследование (осмотр пациента методами пальпации, перкуссии, аускультации, обзора кожных покровов и пр.);
- исследования прямой кишки, пищевода, желудка, 12-ти перстной кишки (см. эндоскопические исследования);
- лабораторные исследования (кровь, моча, кал)
- консультации гинеколога у женщин и уролога у мужчин и др.
Дополнительные методы исследования
Дополнительными исследованиями пользуются в том случае, если стоит вопрос об уточнении диагноза или типа диарейного синдрома. К ним относятся:
- развернутый анализ крови и другого биоматериала;
- исследование гормонов поджелудочной и щитовидной железы;
- биопсия слизистой кишечника или желудка;
- рентген ЖКТ с рентгеноконтрастным веществом;
- и другие.
Лечение
Лечение подразумевает под собой комплекс мероприятий, направленных на устранение симптомов, лечение причин и профилактику повторного развития диарейного синдрома.
-
 Регидратация. Данная терапия первостепенна и направлена на восстановление водно-солевого баланса, дезинтоксикацию вследствие распада и гниения, восстановление объема жидкости (Трисоль, Коллоидные растворы, Натрия хлорид 0,9%, Глюкоза 5% и пр.).
Регидратация. Данная терапия первостепенна и направлена на восстановление водно-солевого баланса, дезинтоксикацию вследствие распада и гниения, восстановление объема жидкости (Трисоль, Коллоидные растворы, Натрия хлорид 0,9%, Глюкоза 5% и пр.). - Антидиарейная терапия. Применяются сразу несколько препаратов разных лекарственных групп для устранения диареи: сорбенты (Фитосорбент, Атоксил, Полисорб, Полифепан, Неосмектин), пробиотики ( Лакто-фильтрум, Линекс), препараты действующие на опиоидные рецепторы (Лоперамид, Тримебутин) и т. д.
- Диета. Дробное питание, жиры и белки на нижней границе нормы, исключение в первые 72 часа жиров и углеводов в большом количестве, употребление до 3 литров чистой воды.
- Антибактериальная терапия. При инфекционной диарее применяются антибиотики, подобранные врачом индивидуально (если диарея вызвана вирусами, то антибиотики не применяют).
В каких случаях следует обратиться к врачу?
Следует обязательно обратиться, если диарея длится более 24 часов с количеством походов в туалет больше 4 раз. Симптомы слабости, боли в животе, жажды и прочее проявляются у каждого в той или иной мере, поэтому ориентироваться нужно на количество испражнений (более 200 г), а также на частоту, длительность и консистенцию стула.
Факторы, при которых обязательно обращение:
-
 диарея с примесью крови;
диарея с примесью крови; - диарея с черным калом;
- диарея в комплексе с рвотой и болью в животе;
- диарея со вздутием и спазмами в животе;
- диарея с маслянистым беловатым калом.
Возможные последствия
Если возникла диарея с черной окраской и нарастает обильность каловых масс соответствующего цвета, это признак внутреннего прогрессирующего кровотечения, которое впоследствии может привести к обильной кровопотере, геморрагическому шоку и летальному исходу.
Длительная и обильная диарея (как при дизентерии) чревата обезвоживанием организма, которое носит название дегидратация и тоже, как следствие, заканчивается смертью.
Не стоит игнорировать нарушения стула длительностью более 24 часов с целью предупреждения возможных негативных последствий.
Источник
Äèàðåÿ (ïîíîñ) ó÷àùåííîå, êàê ïðàâèëî, áîëåå 2 3 ðàç â ñóòêè îïîðîæíåíèå êèøå÷íèêà ñ âûäåëåíèåì æèäêèõ
èëè êàøèöåîáðàçíûõ èñïðàæíåíèé. Áîëåå ÷àñòû ñòóë, ïðè êîòîðîì êàë îñòàåòñÿ îôîðìëåííûì, íå ñ÷èòàåòñÿ ïîíîñîì.
 çàâèñèìîñòè îò íàëè÷èÿ èëè îòñóòñòâèÿ èíôåêöèè êàê ïðè÷èíû äèàðåè âûäåëÿþò
èíôåêöèîííóþ è íåèíôåêöèîííóþ ôîðìû.
Äëÿ âûÿâëåíèÿ îñòðîé äèàðåè (ïðîäîëæèòåëüíîñòüþ äî 3-õ íåäåëü) íåîáõîäèìî, â ïåðâóþ î÷åðåäü,
èñêëþ÷èòü åå èíôåêöèîííîå ïðîèñõîæäåíèå.
Ïðè÷èíû âîçíèêíîâåíèÿ íåèíôåêöèîííîé äèàðåè
- óâåëè÷åíèå îñìîëÿðíîñòè êèøå÷íîãî ñîäåðæèìîãî (íàïðèìåð, ïðè ïðèåìå ñîëåâûõ ñëàáèòåëüíûõ);
- ñèíäðîì ìàëüàáñîðáöèè — íàðóøåíèå ïðîöåññîâ ïèùåâàðåíèÿ è âñàñûâàíèÿ â êèøå÷íèêå;
- ïîâûøåíèå ñåêðåöèè âîäû è ýëåêòðîëèòîâ ýíòåðîöèòàìè (ïðè êàðöèíîèäíîì ñèíäðîìå, âèïîìå);
- íàðóøåíèå äâèãàòåëüíîé ôóíêöèè êèøå÷íèêà ñ óñêîðåíèåì ïàññàæà ñîäåðæèìîãî (ïðè ñèíäðîìå ðàçäðàæåííîãî êèøå÷íèêà, òèðåîòîêñèêîçå );
- âîñïàëèòåëüíàÿ ýêññóäàöèÿ ( íåñïåöèôè÷åñêèé ÿçâåííûé êîëèò, áîëåçíü Êðîíà è äð.)
- ïðèåì íåêîòîðûõ ëåêàðñòâåííûõ ïðåïàðàòîâ: àíòèáèîòèêè, õåíîäåçîêñèõîëåâàÿ êèñëîòà, àíòàöèäû, ñîäåðæàùèå ñîëè ìàãíèÿ, ïðåïàðàòû
æåëåçà è äð.
Äèàãíîñòèêà íåèíôåêöèîííîé äèàðåè
Äëÿ äèàãíîñòèêè íåèíôåêöèîííîé äèàðåè ïðèìåíÿþò ëàáîðàòîðíûå è èíñòðóìåíòàëüíûå ìåòîäû èññëåäîâàíèÿ:
êëèíè÷åñêèé è áèîõèìè÷åñêèé àíàëèçû êðîâè, èññëåäîâàíèå êàëà
(âêëþ÷àÿ îïðåäåëåíèå êîíöåíòðàöèè ýëåêòðîëèòîâ â êàëå è åãî îñìîëÿðíîñòè), ðåíòãåíîëîãè÷åñêèå
è ýíäîñêîïè÷åñêèå (ðåêòîðîìàíîñêîïèÿ, êîëîíîñêîïèÿ) ìåòîäû èññëåäîâàíèÿ.
Îöåíêà æàëîá ïàöèåíòà (â ÷àñòíîñòè, îñîáåííîñòåé áîëåâîãî ñèíäðîìà,
÷àñòîòû àêòîâ äåôåêàöèè è õàðàêòåðà êàëîâûõ ìàññ) ïîìîãàåò â ðÿäå ñëó÷àåâ óñòàíîâèòü óðîâåíü
ïîðàæåíèÿ è ðàçãðàíè÷èòü ìåæäó ñîáîé ýíòåðàëüíûå è êîëèòè÷åñêèå ïîíîñû.
Ýíòåðàëüíûå ïîíîñû ñâÿçàíû ñ ïîðàæåíèåì òîíêîé êèøêè. Êîëèòè÷åñêèå ïîíîñû ñâÿçàíû ñ ïîðàæåíèåì
òîëñòîé êèøêè.
| ýíòåðàëüíûå ïîíîñû | êîëèòè÷åñêèå ïîíîñû | |
| ÷àñòîòà ñòóëà | 1 3 ðàçà â ñóòêè | îò 3 äî 10 ðàç â ñóòêè è áîëåå |
| îáúåì ñòóëà | óâåëè÷åí | îáû÷íî íåáîëüøîé |
| êîíñèñòåíöèÿ ñòóëà | âîäÿíèñòûé, ïåíèñòûé, | êàøèöåîáðàçíûé ñî ñëèçüþ |
| ïðèìåñü êðîâè â êàëå | íåò | ÷àñòî (ïðè îðãàíè÷åñêèõ ïîðàæåíèÿõ) |
| ëåéêîöèòû â êàëå | íåò | «++» (ïðè êîëèòàõ) |
| ïîòåðÿ ìàññû òåëà | âûðàæåíà | âîçìîæíà (ïðè îðãàíè÷åñêèõ ïîðàæåíèÿõ) |
| îáåçâîæèâàíèå | âîçìîæíî | ðåäêî |
| áîëè â æèâîòå | â âåðõíåé ïîëîâèíå æèâîòà | â íèæíèõ îòäåëàõ æèâîòà èëè îêîëî ïóïî÷íîé îáëàñòè |
| òåíåçìû | íåò | ÷àñòî |
| èìïåðàòèâíûå ïîçûâû íà äåôåêàöèþ | íåò | âîçìîæíû |
Çàáîëåâàíèÿ, ñîïðîâîæäàþùèåñÿ ñèíäðîìîì íåèíôåêöèîííîé äèàðåè, äîñòàòî÷íî ìíîãîîáðàçíû.
Ñèíäðîì ìàëüàáñîðáöèè. Çàáîëåâàíèå ñâÿçàíî ñ íàðóøåíèåì ïîëîñòíîãî è ìåìáðàííîãî
ïèùåâàðåíèÿ, à òàêæå ðàññòðîéñòâà âñàñûâàíèÿ èíãðåäèåíòîâ ïèùè.
×èòàéòå áîëüøå î çàáîëåâàíèè â ñòàòüå Ñèíäðîì ìàëüàáñîðáöèè
Ãëþòåíîâàÿ ýíòåðîïàòèÿ — ãåíåòè÷åñêè äåòåðìèíèðîâàííîå çàáîëåâàíèå òîíêîé êèøêè,
ñâÿçàííîå ñ ïîâûøåííîé ÷óâñòâèòåëüíîñòüþ ê ãëèàäèíó — ôðàêöèè ðàñòèòåëüíîãî áåëêà ãëþòåíà
— è õàðàêòåðèçóþùååñÿ àòðîôèåé âîðñèíîê ýïèòåëèÿ òîíêîé êèøêè ñ êëèíè÷åñêèìè ïðîÿâëåíèÿìè
ñèíäðîìà ìàëüàáñîðáöèè ðàçëè÷íîé ñòåïåíè âûðàæåííîñòè. Áîëüøå î çàáîëåâàíèè ÷èòàéòå çäåñü
Ëàêòàçíàÿ íåäîñòàòî÷íîñòü, çàáîëåâàíèå, âûçâàííîå ñíèæåíèåì óðîâíÿ ëàêòàçû ôåðìåíòà,
íåîáõîäèìîãî äëÿ ïðàâèëüíîãî ïåðåâàðèâàíèÿ ëàêòîçû.
Áîëåçíü ÌåíåòðèåÁîëüøå î çàáîëåâàíèè ÷èòàéòå
çäåñü
Äèâåðòèêóëû òîíêîé êèøêè, â áîëüøèíñòâå ñâîåì ïðîòåêàþùèå áåññèìïòîìíî, íî ñïîñîáíûå
â ðÿäå ñëó÷àåâ ïðèâîäèòü ê ðàçâèòèþ ñèíäðîìà ìàëüàáñîðáöèè, õîðîøî âûÿâëÿþòñÿ ïðè îáû÷íîì ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè òîíêîé êèøêè ñ êîíòðàñòíîé âçâåñüþ.
Ðÿä çàáîëåâàíèé (êàðöèíîèä, âèïîìà, ñèíäðîì Çîëëèíãåðà-Ýëëèñîíà, ñèñòåìíûé ìàñòîöèòîç è äð.)
ìîæåò ñòàòü ïðè÷èíîé ñåêðåòîðíîé äèàðåè. Ýòà ôîðìà äèàðåè õàðàêòåðèçóåòñÿ òåì, ÷òî îñìîëÿðíîñòü êàëîâûõ
ìàññ ñîîòâåòñòâóåò îñìîëÿðíîñòè ïëàçìû, à òàêæå òåì, ÷òî ãîëîäàíèå (â òå÷åíèå 72 ÷àñîâ)
íå ïðèâîäèò ê ïðåêðàùåíèþ äèàðåè.
Íåñïåöèôè÷åñêèé ÿçâåííûé êîëèò è áîëåçíè Êðîíà. Äèàãíîç ñòàâÿò íà îñíîâàíèè
äàííûõ ðåíòãåíîëîãè÷åñêîãî, ýíäîñêîïè÷åñêîãî è ãèñòîëîãè÷åñêîãî èññëåäîâàíèé.
Ëèìôîöèòàðíûé êîëèò ÿâëÿåòñÿ âîñïàëèòåëüíûì çàáîëåâàíèåì òîëñòîé êèøêè,
ñîïðîâîæäàþùèéñÿ ëèìôîöèòàðíîé èíôèëüòðàöèåé ñëèçèñòîé îáîëî÷êè. Õàðàêòåðèçóåòñÿ ðåöèäèâèðóþùåé äèàðååé ñ
äëèòåëüíûì òå÷åíèåì.
Èøåìè÷åñêèå ïîðàæåíèÿ êèøå÷íèêà (èùåìè÷åñêèé êîëèò) — âîñïàëèòåëüíûå èçìåíåíèÿ
òîëñòîé êèøêè, îáóñëîâëåííûå íàðóøåíèåì êðîâîñíàáæåíèÿ êèøå÷íîé ñòåíêè.
Äèàðåÿ íå îòíîñèòñÿ ê ÷èñëó íàèáîëåå ÷àñòûõ ñèìïòîìîâ ðàêà ïðÿìîé è òîëñòîé êèøêè.  òî æå âðåìÿ ó íåêîòîðûõ ïàöèåíòîâ ñ êîëîðåêòàëüíûì ðàêîì äèàðåÿ îêàçûâàåòñÿ îñíîâíûì, à èíîãäà è åäèíñòâåííûì ñèìïòîìîì çàáîëåâàíèÿ. Äèàðåÿ (â òèïè÷íûõ ñëó÷àÿõ ñ ïðèìåñüþ êðîâè) íîñèò îáû÷íî ïàðàäîêñàëüíûé õàðàêòåð, ïîñêîëüêó âîçíèêàåò ïðè ñóæåíèè ïðîñâåòà êèøå÷íèêà, òî åñòü îêàçûâàåòñÿ âàðèàíòîì ëîæíûõ ïîíîñîâ. Äèàãíîç îïóõîëè ïîäòâåðæäàþò ïðè ðåêòàëüíîì ïàëüöåâîì èññëåäîâàíèè, à òàêæå ðåçóëüòàòàìè èððèãîñêîïèè èëè êîëîíîñêîïèè ñ ïðèöåëüíîé áèîïñèåé, îïðåäåëåíèÿ ðàêîâî-ýìáðèîíàëüíîãî àíòèãåíà.
Ñòóë (êàøèöåîáðàçíûé èëè æèäêèé) ñ ÷àñòîòîé 2 4 ðàçà â ñóòêè îòìå÷àåòñÿ ó òàêèõ ïàöèåíòîâ ïðåèìóùåñòâåííî
â óòðåííèå ÷àñû, êàê ïðàâèëî, ïîñëå çàâòðàêà. Ïîñêîëüêó óñèëåííàÿ ïåðèñòàëüòèêà êèøå÷íèêà,
ëåæàùàÿ â îñíîâå âîçíèêíîâåíèÿ äàííîé ôîðìû äèàðåè, îáû÷íî ñî÷åòàåòñÿ ñ ïîâûøåííûì ãàçîîáðàçîâàíèåì,
ïîçûâû íà äåôåêàöèþ ó òàêèõ ïàöèåíòîâ íîñÿò íåðåäêî èìïåðàòèâíûé õàðàêòåð, ÷òî íàøëî îòðàæåíèå â
òåðìèíå «ñèíäðîì óòðåííåé áóðè».
Òàêèì îáðàçîì, ñèíäðîì íåèíôåêöèîííîé äèàðåè ìîæåò áûòü îáóñëîâëåí øèðîêèì êðóãîì çàáîëåâàíèé.
Òùàòåëüíûé àíàëèç ïðåäðàñïîëàãàþùèõ ôàêòîðîâ è êîíêðåòíûõ ñèòóàöèé, â êîòîðûõ ïîÿâèëèñü êèøå÷íûå ðàññòðîéñòâà,
ó÷åò ñîïóòñòâóþùèõ êëèíè÷åñêèõ ñèìïòîìîâ, ïðèìåíåíèå äîïîëíèòåëüíûõ ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ
èññëåäîâàíèÿ ïîçâîëÿþò ïðàâèëüíî óñòàíîâèòü ïðèðîäó çàáîëåâàíèÿ, ïîñëóæèâøåãî ïðè÷èíîé ðàçâèòèÿ äèàðåè,
è íàçíà÷èò àäåêâàòíîå ëå÷åíèå.
Ïîíðàâèëàñü ñòàòüÿ? Ïîäåëèñü ññûëêîé
 Àäìèíèñòðàöèÿ ñàéòà med39.ru íå äàåò îöåíêó ðåêîìåíäàöèÿì è îòçûâàì î ëå÷åíèè, ïðåïàðàòàõ è ñïåöèàëèñòàõ. Ïîìíèòå, ÷òî äèñêóññèÿ âåäåòñÿ íå òîëüêî âðà÷àìè, íî è îáû÷íûìè ÷èòàòåëÿìè,
Àäìèíèñòðàöèÿ ñàéòà med39.ru íå äàåò îöåíêó ðåêîìåíäàöèÿì è îòçûâàì î ëå÷åíèè, ïðåïàðàòàõ è ñïåöèàëèñòàõ. Ïîìíèòå, ÷òî äèñêóññèÿ âåäåòñÿ íå òîëüêî âðà÷àìè, íî è îáû÷íûìè ÷èòàòåëÿìè,
ïîýòîìó íåêîòîðûå ñîâåòû ìîãóò áûòü îïàñíû äëÿ âàøåãî çäîðîâüÿ. Ïåðåä ëþáûì ëå÷åíèåì èëè ïðèåìîì ëåêàðñòâåííûõ ñðåäñòâ ðåêîìåíäóåì îáðàòèòüñÿ ê ñïåöèàëèñòàì!
 ÊOÌÌÅÍÒÀÐÈÈ
ÊOÌÌÅÍÒÀÐÈÈ
Источник
