Диагноз впс код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Врожденные пороки сердца.

Врожденные пороки сердца
Описание
Врожденные пороки сердца. Группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики. Проявления врожденного порока сердца зависят от его вида; к наиболее характерным симптомам относятся бледность или синюшность кожных покровов, шумы в сердце, отставание в физическом развитии, признаки дыхательной и сердечной недостаточности. При подозрении на врожденный порок сердца выполняется ЭКГ, ФКГ, рентгенография, ЭхоКГ, катетеризация сердца и аортография, кардиография, МРТ сердца Чаще всего при врожденных пороках сердца прибегают к кардиохирургической операции – оперативной коррекции выявленной аномалии.
Дополнительные факты
Врожденные пороки сердца — весьма обширная и разнородная группа заболеваний сердца и крупных сосудов, сопровождающихся изменением кровотока, перегрузкой и недостаточностью сердца. Частота встречаемости врожденных пороков сердца высока и, по оценке различных авторов, колеблется от 0,8 до 1,2% среди всех новорожденных. Врожденные пороки сердца составляют 10-30% всех врожденных аномалий. В группу врожденных пороков сердца входят как относительно легкие нарушения развития сердца и сосудов, так и тяжелые формы патологии сердца, несовместимые с жизнью.
Многие виды врожденных пороков сердца встречаются не только изолированно, но и в различных сочетаниях друг с другом, что значительно утяжеляет структуру дефекта. Примерно в трети случаев аномалии сердца сочетаются с внесердечными врожденными пороками ЦНС, опорно-двигательного аппарата, ЖКТ, мочеполовой системы и пр.
К наиболее частым вариантам врожденных пороков сердца, встречающимся в кардиологии, относятся дефекты межжелудочковой перегородки (ДМЖП – 20%), дефекты межпредсердной перегородки (ДМПП), стеноз аорты, коарктация аорты, открытый артериальный проток (ОАП), транспозиция крупных магистральных сосудов (ТКС), стеноз легочной артерии (10-15% каждый).
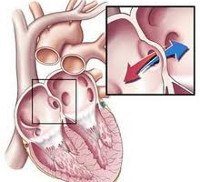
Нарушения гемодинамики при врожденных пороках сердца.
В результате выше названных причин у развивающего плода может нарушаться правильное формирование структур сердца, что выражается в неполном или несвоевременном закрытии перепонок между желудочками и предсердиями, неправильном образовании клапанов, недостаточном повороте первичной сердечной трубки и недоразвитии желудочков, аномальном расположении сосудов После рождения у части детей остаются открытыми артериальный проток и овальное окно, которые во внутриутробном периоде функционируют в физиологическом порядке.
Ввиду особенностей антенатальной гемодинамики, кровообращение развивающегося плода при врожденных пороках сердца, как правило, не страдает. Врожденные пороки сердца проявляются у детей сразу после рождения или через какое-то время, что зависит от сроков закрытия сообщения между большим и малым кругами кровообращения, выраженности легочной гипертензии, давления в системе легочной артерии, направления и объема сброса крови, индивидуальных адаптационных и компенсаторных возможностей организма ребенка. Нередко к развитию грубых нарушений гемодинамики при врожденных пороках сердца приводит респираторная инфекция или какое-либо другое заболевание.
При врожденных пороках сердца бледного типа с артериовенозным сбросом вследствие гиперволемии развивается гипертензия малого круга кровообращения; при пороках синего типа с веноартериальным шунтом у больных имеет место гипоксемия.
Около 50% детей с большим сбросом крови в малый круг кровообращения погибают без кардиохирургической помощи на первом году жизни от явлений сердечной недостаточности. У детей, перешагнувших этот критический рубеж, сброс крови в малый круг уменьшается, самочувствие стабилизируется, однако постепенно прогрессируют склеротические процессы в сосудах легких, обусловливая легочную гипертензию.
При цианотических врожденных пороках сердца венозный сброс крови или ее смешение приводит к перегрузке большого и гиповолемии малого круга кровообращения, вызывая снижение насыщения крови кислородом (гипоксемию) и появление синюшности кожи и слизистых. Для улучшения вентиляции и перфузии органов развивается коллатеральная сеть кровообращения, поэтому, несмотря на выраженные нарушения гемодинамики, состояние больного может длительное время оставаться удовлетворительным. По мере истощения компенсаторных механизмов, вследствие длительной гиперфункции миокарда, развиваются тяжелые необратимые дистрофические изменения в сердечной мышце. При цианотических врожденных пороках сердца оперативное вмешательство показано уже в раннем детском возрасте.
Врожденные пороки сердца
Причины
Этиология врожденных пороков сердца может быть обусловлена хромосомными нарушениями (5%), генной мутацией (2-3%), влиянием факторов среды (1-2%), полигенно-мультифакториальной предрасположенностью (90%).
Различного рода хромосомные аберрации приводят к количественным и структурным изменениям хромосом. При хромосомных перестройках отмечаются множественные полисистемные аномалии развития, включая врожденные пороки сердца. В случае трисомии аутосом наиболее частыми пороками сердца оказываются дефекты межпредсердной или межжелудочковой перегородок, а также их сочетание; при аномалиях половых хромосом врожденные пороки сердца встречаются реже и представлены, главным образом, коарктацией аорты или дефектом межжелудочковой перегородки.
Врожденные пороки сердца, обусловленные мутациями единичных генов, также в большинстве случаев сочетаются с аномалиями других внутренних органов. В этих случаях сердечные пороки являются частью аутосомно-доминантных (синдромы Марфана, Холта-Орама, Крузона, Нунана и тд ), аутосомно-рецессивных синдромов (синдром Картагенера, Карпентера, Робертса, Гурлер и тд ) или синдромов, сцепленных с Х-хромосомой (синдромы Гольтца, Аазе, Гунтера и тд ).
Среди повреждающих факторов внешней среды к развитию врожденных пороков сердца приводят вирусные заболевания беременной, ионизирующая радиация, некоторые лекарственные препараты, пагубные привычки матери, производственные вредности. Критическим периодом неблагоприятного воздействия на плод являются первые 3 месяца беременности, когда происходит фетальный органогенез.
Внутриутробное поражение плода вирусом краснухи наиболее часто вызывает триаду аномалий – глаукому или катаракту, глухоту, врожденные пороки сердца (тетраду Фалло, транспозицию магистральных сосудов, открытый артериальный проток, общий артериальный ствол, клапанные пороки, стеноз легочной артерии, ДМЖП и тд ). Также обычно имеют место микроцефалия, нарушение развития костей черепа и скелета, отставание в умственном и физическом развитии.
Кроме краснухи беременной, опасность для плода в плане развития врожденных пороков сердца представляют ветряная оспа, простой герпес, аденовирусные инфекции, сывороточный гепатит, цитомегалия, микоплазмоз, токсоплазмоз, листериоз, сифилис, туберкулез и тд.
В структуру эмбриофетального алкогольного синдрома обычно входят дефекты межжелудочковой и межпредсердной перегородки, открытый артериальный проток. Доказано, что тератогенное действие на сердечно-сосудистую систему плода оказывает прием амфетаминов, приводящий к транспозиции магистральных сосудов и ДМЖП; противосудорожных средств, обусловливающих развитие стеноза аорты и легочной артерии, коарктации аорты, открытого артериального протока, тетрады Фалло, гипоплазии левых отделов сердца; препаратов лития, приводящих к атрезии трехстворчатого клапана, аномалии Эбштейна, ДМПП; прогестагенов, вызывающих тетраду Фалло, другие сложные врожденные пороки сердца.
У женщин, страдающих преддиабетом или диабетом, дети с врожденными пороками сердца рождаются чаще, чем у здоровых матерей. В этом случае у плода обычно формируются ДМЖП или транспозиция крупных сосудов. Вероятность рождения ребенка с врожденным пороком сердца у женщины с ревматизмом составляет 25 %.
Кроме непосредственных причин, выделяют факторы риска формирования аномалий сердца у плода. К ним относят возраст беременной младше 15-17 лет и старше 40 лет, токсикозы I триместра, угрозу самопроизвольного прерывания беременности, эндокринные нарушения у матери, случаи мертворождения в анамнезе, наличие в семье других детей и близких родственников с врожденными пороками сердца.
Классификация
Существует несколько вариантов классификаций врожденных пороков сердца, в основу которых положен принцип изменения гемодинамики. С учетом влияния порока на легочный кровоток выделяют:
• врожденные пороки сердца с неизмененным (либо незначительно измененным) кровотоком в малом круге кровообращения: атрезия аортального клапана, стеноз аорты, недостаточность легочного клапана, митральные пороки (недостаточность и стеноз клапана), коарктация аорты взрослого типа, трехпредсердное сердце и тд.
• врожденные пороки сердца с увеличенным кровотоком в легких: не приводящие к развитию раннего цианоза (открытый артериальный проток, ДМПП, ДМЖП, аортолегочный свищ, коарктация аорты детского типа, синдром Лютамбаше), приводящие к развитию цианоза (атрезия трехстворчатого клапана с большим ДМЖП, открытый артериальный проток с легочной гипертензией).
• врожденные пороки сердца с обедненным кровотоком в легких: не приводящие к развитию цианоза (изолированный стеноз легочной артерии), приводящие к развитию цианоза (сложные пороки сердца – болезнь Фалло, гипоплазия правого желудочка, аномалия Эбштейна).
• комбинированные врожденные пороки сердца, при которых нарушаются анатомические взаимоотношения между крупными сосудами и различными отделами сердца: транспозиция магистральных артерий, общий артериальный ствол, аномалия Тауссиг-Бинга, отхождение аорты и легочного ствола из одного желудочка и пр.
В практической кардиологии используется деление врожденных пороков сердца на 3 группы: пороки «синего» (цианотического) типа с веноартериальным шунтом (триада Фалло, тетрада Фалло, транспозиция магистральных сосудов, атрезия трехстворчатого клапана); пороки «бледного» типа с артериовенозным сбросом (септальные дефекты, открытый артериальный проток); пороки с препятствием на пути выброса крови из желудочков (стенозы аорты и легочной артерии, коарктация аорты).
Симптомы
Клинические проявления и течение врожденных пороков сердца определяется видом аномалии, характером нарушений гемодинамики и сроками развития декомпенсации кровообращения.
У новорожденных с цианотическими врожденными пороками сердца отмечается цианоз (синюшность) кожных покровов и слизистых оболочек. Синюшность усиливается при малейшем напряжении: сосании, плаче ребенка. Белые пороки сердца проявляются побледнением кожи, похолоданием конечностей.
Дети с врожденными пороками сердца обычно беспокойные, отказываются от груди, быстро устают в процессе кормления. У них появляется потливость, тахикардия, аритмии, одышка, набухание и пульсация сосудов шеи. При хроническом нарушении кровообращения дети отстают в прибавлении веса, росте и физическом развитии. При врожденных пороках сердца обычно сразу поле рождения выслушиваются сердечные шумы. В дальнейшем обнаруживаются признаки сердечной недостаточности (отеки, кардиомегалия, кардиогенная гипотрофия, гепатомегалия и тд ).
Боль в грудной клетке. Внешние изменения. Одышка. Потливость. Ретикулоцитоз. Судороги.
Диагностика
Выявление врожденных пороков сердца осуществляется путем комплексного обследования. При осмотре ребенка отмечают окраску кожных покровов: наличие или отсутствие цианоза, его характер (периферический, генерализованный). При аускультации сердца нередко выявляется изменение (ослабление, усиление или расщепление) сердечных тонов, наличие шумов и пр. Физикальное обследование при подозрении на врожденный порок сердца дополняется инструментальной диагностикой — электрокардиографией (ЭКГ), фонокардиографией (ФКГ), рентгенографией органов грудной клетки, эхокардиографией (ЭхоКГ).
ЭКГ позволяет выявить гипертрофию различных отделов сердца, патологическое отклонение ЭОС, наличие аритмий и нарушений проводимости, что в совокупности с данными других методов клинического обследования позволяет судить о тяжести врожденного порока сердца. С помощью суточного холтеровского ЭКГ-мониторирования обнаруживаются скрытые нарушения ритма и проводимости. Посредством ФКГ более тщательно и детально оценивается характер, длительность и локализация сердечных тонов и шумов. Данные рентгенографии органов грудной клетки дополняют предыдущие методы за счет оценки состояния малого круга кровообращения, расположения, формы и размеров сердца, изменений со стороны других органов (легких, плевры, позвоночника). При проведении ЭхоКГ визуализируются анатомические дефекты перегородок и клапанов сердца, расположение магистральных сосудов, оценивается сократительная способность миокарда.
При сложных врожденных пороках сердца, а также сопутствующей легочной гипертензии, с целью точной анатомической и гемодинамической диагностики, возникает необходимость в выполнении зондирования полостей сердца и ангиокардиографии.
Лечение
Наиболее сложной проблемой в детской кардиологии является хирургическое лечение врожденных пороков сердца у детей первого года жизни. Большинство операций в раннем детском возрасте выполняется по поводу цианотических врожденных пороков сердца. При отсутствии у новорожденного признаков сердечной недостаточности, умеренной выраженности цианоза операция может быть отложена. Наблюдение за детьми с врожденными пороками сердца осуществляют кардиолог и кардиохирург.
Специфическое лечение в каждом конкретном случае зависит от разновидности и степени тяжести врожденного порока сердца. Операции при врожденных дефектах перегородок сердца (ДМЖП, ДМПП) могут включать пластику или ушивание перегородки, рентгенэндоваскулярную окклюзию дефекта. При наличии выраженной гипоксемии детям с врожденными пороками сердца первым этапом выполняется паллиативное вмешательство, предполагающее наложение различного рода межсистемных анастомозов. Подобная тактика улучшает оксигенацию крови, уменьшает риск осложнений, позволяет провести радикальную коррекцию в более благоприятных условиях. При аортальных пороках выполняется резекция или баллонная дилатация коарктации аорты, пластика аортального стеноза и тд При ОАП производится его перевязка. Лечение стеноза легочной артерии заключается в проведении открытой или эндоваскулярной вальвулопластики.
Анатомически сложные врожденные пороки сердца, при которых радикальная операция не представляется возможной, требуют выполнения гемодинамической коррекции, т. Е. Разделения артериального и венозного потоков крови без устранения анатомического дефекта. В этих случаях могут проводиться операции Фонтена, Сеннинга, Мастарда и тд Серьезные пороки, не поддающиеся оперативному лечению, требуют проведения пересадки сердца.
Консервативное лечение врожденных пороков сердца может включать в себя симптоматическую терапию одышечно-цианотических приступов, острой левожелудочковой недостаточности (сердечной астмы, отека легких), хронической сердечной недостаточности, ишемии миокарда, аритмий.
Прогноз
В структуре смертности новорожденных врожденные пороки сердца занимают первое место. Без оказания квалифицированной кардиохирургической помощи в течение первого года жизни погибает 50-75% детей. В периоде компенсации (2-3 года) смертность снижается до 5%. Ранее выявление и коррекция врожденного порока сердца позволяет существенно улучшить прогноз.
Профилактика
Профилактика врожденных пороков сердца требует тщательного планирования беременности, исключения воздействия неблагоприятных факторов на плод, проведения медико-генетического консультирования и разъяснительной работы среди женщин групп риска по рождению детей с сердечной патологией, решения вопроса о пренатальной диагностике порока (УЗИ, биопсия хориона, амниоцентез) и показаниях к прерыванию беременности. Ведение беременности у женщин с врожденными пороками сердца требует повышенного внимания со стороны акушера-гинеколога и кардиолога.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Врожденные пороки сердца – аномалии его строения, формирующиеся еще во внутриутробном периоде.
 Врожденным пороком сердца называют дефект в строении миокарда или его крупных сосудов, формирующийся внутриутробно.
Врожденным пороком сердца называют дефект в строении миокарда или его крупных сосудов, формирующийся внутриутробно.
Большинство врожденных пороков сердца приводят к грубым нарушениям кровотока внутри этого органа или по большому и/или малому кругам кровообращения.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Из рекомендации вы узнаете
Рассмотрим понятие и классификацию ВПС по МКБ-10, опишем причины их развития, симптомы, методы диагностики и лечения, а также возможные осложнения и прогноз.
Классификация МКБ 10 ВПС
- Q20 Врожденные аномалии [пороки развития] сердечных камер и соединений: коды болезней по МКБ-10
- Q21 Врожденные аномалии [пороки развития] сердечной перегородки: классификация по МКБ-10
- Q22 Врожденные аномалии [пороки развития] легочного и трехстворчатого клапанов: коды болезней по МКБ-10
- Q23 Врожденные аномалии [пороки развития] аортального и митрального клапанов: коды болезней по МКБ-10
- Q24 Другие врожденные аномалии [пороки развития] сердца: классификация по МКБ-10
- Q25 Врожденные аномалии [пороки развития] крупных артерий: классификация по МКБ-10
- Q26 Врожденные аномалии [пороки развития] крупных вен: классификация по МКБ-10
- Q27 Другие врожденные аномалии [пороки развития] системы периферических сосудов: коды болезней по МКБ-10
- Q28 Другие врожденные аномалии [пороки развития] системы кровообращения: коды болезней по МКБ-10
Причины врожденных пороков сердца
Классификация врождённых пороков сердца выделяет наследственные и ненаследственные причины их возникновения.
К ненаследственным факторам относятся различные внешние отрицательные воздействия, а также факторы, напрямую относящиеся к состоянию здоровья матери. Однако часто бывает, что в формировании ВПС участвуют обе эти группы факторов одновременно.
Кроме того, врожденные пороки могут сочетаться с другими дефектами развития – например, аномалиями лицевого скелета, внутренних органов, рук и ног, нарушениями развития и роста плода.
Дополнительным фактором риска развития врожденного порока сердца (код по МКБ-10 – Q20-Q26) является недоношенность. Так, среди новорожденных с диагностированными пороками сердца доля недоношенных детей превышает долю здоровых младенцев в два раза.
Риск ВПС гораздо выше у младенцев, появившихся на свет в результате спонтанных преждевременных родов. Этот риск высок, в первую очередь, в отношении сердечных аномалий, после исключения хромосомных патологий и множественных дефектов внутриутробного развития.
Скорее всего, это связано с воздействием различных тератогенных факторов, основную роль среди которых играют внутриутробные инфекции, которые считаются также одной из главных причин начала преждевременной родовой деятельности.
Современные методы генетических исследований при ВПС
Врожденный порок сердца (код по МКБ 10 ВПС- Q20-Q26) очень часто является лишь одним из отклонений в развитии плода и, как правило, сочетается с дефектами строения лицевого скелета, рук и/или ног, аномалиями строения внутренних органов и систем.
На сегодняшний день существует ряд генетических исследований, позволяющих выявить ВПС у детей.
К ним относятся:
- цитогенетические исследования;
- флуоресцентная гибридизация in situ;
- ДНК-анализ на предмет выявления генетических мутаций.
Ненаследственные факторы риска ВПС
Доказано, что многие негативные воздействия в период беременности способны повышать риск развития врожденного порока сердца (код по МКБ-10 — Q20-Q26) у плода.
Однако сведений о факторах ненаследственного риска, на основании которых возможна профилактика данной патологии, не так много. В первую очередь речь идет о заболеваниях беременной женщины.
Фенилкетонурия
Данное заболевание при недостаточном контроле резко (до 6 раз) повышает риски возникновения врожденных пороков сердца у плода.
Речь идет о таких дефектах, как тетрада Фалло, дефекты межжелудочковой перегородки, открытый артериальный проток, единый желудочек сердца. При соблюдении диеты и ограничений в питании в период зачатия и беременности этот риск можно значительно снизить.
Прегестационный диабет
ВПС (МКБ-10, код Q20-Q26) могут возникнуть в результате прегестационного или, реже, гестационного диабета у матери.
Речь идет о таких дефектах, как:
- Дефекты латерализации.
- Транспозиции магистральных сосудов.
- Открытый антриовентрикулярный канал.
- Дефекты межжелудочковой перегородки.
- Синдром гипоплазии левых отделов сердца.
- Конотрункальные дефекты.
- Дефекты путей оттока.
- Открытый артериальный проток.
- Различные кардиомиопатии.
При диабете у матери ВПС формируются до 7 недели гестации. Доказана связь между постоянным контролем уровня глюкозы в крови во время закладки органов плода и врожденными пороками сердца.
Строгий гликемический контроль в период зачатия и во время беременности позволяет снизить риски развития ВПС, однако достичь и поддерживать эугликемию на ранних сроках вынашивания ребенка достаточно сложно, так как большая часть женщин, страдающих сахарным диабетом, не планируют заранее свое материнство и не контролируют уровень глюкозы в крови перед зачатием.
Диабет у матери существенно повышает риск развития врожденного порока сердца у ребенка, поэтому важно хорошо понимать реальное влияние этого ненаследственного фактора на аномалии развития плода.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Краснуха
Женщинам во время подготовки к беременности рекомендуется вакцинация против краснухи, так как данное заболевание в период вынашивания ребенка (тем более на ранних сроках) является абсолютным показанием к прерыванию.
Вирус краснухи проникает через плацентарный барьер и оказывает тератогенное воздействие на эмбрион и плод, провоцируя множественные грубые пороки развития, в том числе и пороки развития сердца, несовместимые с жизнью.
Развернуть клиническую рекомендацию «Тетрада Фалло»
Симптомы врожденных пороков сердца
Симптомы ВПС (код по МКБ-10 — Q20-Q26), которые требуют неотложного врачебного вмешательства:
- синюшный, серый или бледный оттенок кожи;
- отсутствие или резкое ослабление пульса;
- снижение артериального давления на ногах на 10 мм рт.ст и больше по сравнению с правой рукой;
- снижение сатурации или насыщение крови кислородом на правой руке выше на 5% и более по сравнению с ногой;
- одышка – более 60 в минуту;
- ЧСС более 180 или менее 100 ударов в минуту, сердечная аритмия;
- гепатомегалия;
- олигурия у новорожденных;
- шумы в сердце (наименее специфический симптом).
Диагностика критического ВПС
Порок сердца, который сопровождается развитием жизнеугрожающих состояний в первые часы или сутки после появления ребенка на свет, называются критическими.
Без соответствующего хирургического лечения они приводят к смерти в первые месяцы жизни ребенка.
Пороки сердца делятся на «синие» и «белые». К первым, проявляющимся цианозом кожных покровов, относятся:
- тетрада Фалло;
- различные атрезии (легочной артерии, трехстворчатого клапана и др.).
К «белым» порокам развития относятся:
- гипоплазия левых отделов миокарда;
- транспозиция магистральных сосудов;
- общий артериальный ствол;
- выраженный стеноз легочной артерии;
- полный аномальный дренаж легочных вен;
- резкая коарктация аорты;
- критический стеноз клапанов аорты.
Диагноз «критический ВПС» ставится в родильном доме в первые часы жизни младенца. Ребенок с такой патологией требует немедленной госпитализации в кардиохирургический центр, а скорейшее оперативное вмешательство позволит сохранить ему жизнь, в то время как поздняя диагностика и отсутствие хирургического лечения приводят к гибели ребенка еще в периоде новорожденности.
Причины неустановленного диагноза или позднего диагностирования ВПС:
- Патологии плода, ВСП не выявлен в ходе проявления скрининга в период беременности или информация об этом отсутствует.
- Некорректная оценка состояния новорожденного.
- Ориентир на отсутствие шумов в сердце, которым могут отсутствовать даже при самых грубых врожденных пороках сердца.
- Неверная оценка показателей сатурации кислорода в крови у новорожденного.
- Отсутствие повторного осмотра младенца через несколько часов после рождения.
- Отсутствие проведения ЭХО-КГ-скрининга в роддоме.
- Врачебные ошибки, отсутствие у врача ультразвуковой диагностики навыков проведения ЭХО-КГ-скрининга.
Нужно помнить, что в подавляющем числе случаев не диагностированный вовремя врожденный порок сердца приводит к летальному исходу.
Клинические рекомендации по врожденным порокам сердца описывают алгоритм оценки состояния новорожденного для того, чтобы не пропустить опасную для жизни патологию.
Он включает в себя:
- оценку оттенка кожи;
- оценку пульса на периферических артериях;
- измерение артериального давления на правой руке и любой ноге (одновременно);
- аускультацию легких и сердца;
- оценка локализации сердца в грудной, а печени — в брюшной полости;
- оценка наличия синдромальной патологии или других ВПР.
Для того, чтобы избежать несвоевременной постановки диагноза, нужно помнить, что многие критические пороки сердца афоничны, то есть не дают шумов в этом органе. Иными словами, отсутствие шумов не гарантирует того, что пороков нет, а их наличие необязательно говорит о врожденном пороке сердца.
В то же время многие их них являются дуктус-зависимыми, когда открытый артериальный проток (ОАП) представляет собой единственный источник поступления крови в легочную артерию или аорту.
Закрытие дуктуса в этих случаях значительно ухудшает состояние пациента, часто приводя к летальному исходу. Для поддержания функции открытого артериального протока пациенту инфузионно вводится вазопростан.
При гипоплазии левых отделов сердца, транспозиции магистральных сосудов, атрезии легочной артерии категорически противопоказана кислородотерапия. Очень важно при критических ВПС обеспечить необходимый объем циркулирующей крови в соответствии с потребностями младенца.
В свою очередь, рождение ребенка с трисомией (синдром Дауна, Эдвардса и др.), другими синдромальными патологиями и множественными пороками развития требует тщательного обследования на предмет врожденной кардиопатологии, так как их вероятность при данных заболеваниях очень высока.

Лечение врожденных пороков сердца
Врожденные пороки сердца лечатся хирургическими или (реже) консервативными методами. Новорожденным детям с грубыми ВПС показаны операции на сухом сердце в условиях гипотермии, проводимые в специальных клиниках кардиологического профиля.
Нередко сначала проводится паллиативное вмешательство, позволяющее добиться относительной компенсации порока, после чего проводится радикальная коррекция дефекта.
Консервативное лечение включает в себя несколько этапов:
- при острой декомпенсации;
- при гипоксемических кризах;
- при септических осложнениях;
- при осложнениях иного характера.
В вышеперечисленных случаях ребенок проходит терапевтический курс в специализированном стационаре, а долечивание показано в санаторно-курортном учреждении кардиологического профиля.
Такие больные находятся на диспансерном учете у врача-ревматолога, назначающего поддерживающее лечение.
Также консервативная терапия показана в период подготовки к операции и реабилитации после нее.
Больным показан:
- постельный режим;
- умеренная физическая нагрузка;
- полноценный рацион, дробные приемы пищи;
- кислородотерапия – при явных признаках кислородного голодания.
Стандарты специализированной медпомощи при врожденных аномалиях, пороках развития сердечной перегородки, скачайте в Системе Консилиум
Лекарственная терапия включает в себя прием следующих препаратов:
- Аспаркам, панагин, рибоксин, кокарбоксилаза, витамин В – улучшают обменные процессы в тканях сердца.
- Ксантинола никотинат, витамин Е – улучшают микроциркуляцию и реологические свойства крови.
- Бета-адреноблокаторы – предупреждают гипоксические кризы, выступают в качестве стабилизаторов мембраны при различных нарушениях сердечного ритма.
- Диуретики, сердечные гликозиды – показаны при острой и подострой сердечной недостаточности.
В кардиологическом стационаре пациента наблюдают ревматолог и кардиохирург. Все очаги хронической инфекции перед операцией должны быть санированы – все подобные манипуляции (включая удаление зубов) проводятся под прикрытием антимикробных препаратов.
Хирургическое лечение ВПС показано при неэффективности или невозможности консервативной терапии. У детей в большинстве случаев показана именно операция.
Очень распространена ранняя коррекция пороков сердца, однако некоторые негрубые дефекты (такие, например, как низко расположенный дефект межжелудочковой перегородки) не требуют оперативного лечения, а открытый артериальный проток и некоторые дефекты перегородок исчезают по мере взросления ребенка.
Операции проводятся тогда, когда порок находится в стадии относительной компенсации. Сегодня распространены не только большие операции на открытом сердце в условиях гипотермии, но и щадящие методики, которые могут быть достойной альтернативной масштабным полостным операциям.
Осложнения
Возможны следующие осложнения ВПС (код по МКБ-10 — Q20-Q26):
- Задержка роста и развития, трудности в учебной деятельности.
- Аритмии.
- Хроническая сердечная недостаточность.
- Инфаркт, инсульт.
- Эндокардит, миокардит – бактериальные поражения сердца.
- Эмоциональные проблемы, депрессивные расстройства.
Часто врожденные пороки сердца требует пожизненного наблюдения у врача-кардиолога, а также особого отношения к своему здоровью и лечению любых сопутствующих болезней.
Прогноз
Врожденные пороки сердца – одна из основных причин инвалидности детей раннего возраста.
Однако при своевременно установленном диагнозе и скорейшем квалифицированном оперативно?
