Диагноз лимфаденит код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфаденит у детей.

Лимфаденит у детей
Описание
Лимфаденит у детей. Воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Дополнительные факты
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрии, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и тд.
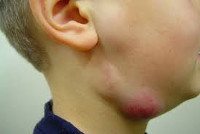
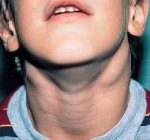
Лимфаденит у детей
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые ) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, ангиной, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (кариесом, пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и тд.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Высокая температура тела. Озноб. Отсутствие аппетита.
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Профилактика
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Острый лимфаденит (код по МКБ 10: L04). Хронический лимфаденит. Туберкулез лимфатических узлов.Островоспалительное опухание лимфатических узлов — острый лимфаденит всегда болезненно. Больные обычно могут точно указать начало изменений. Лимфатические узлы — средней плотности, кожа над ними гиперемирована только в тяжелых случаях, припухлость строго локализована. Иногда покрасневший тяж — лимфангоит — ведет к расположенной на периферии кожной ране, указывая на причину опухания. Но и без наличия лимфангоита при всех местных опуханиях лимфатических узлов всегда надо искать входные ворота инфекции, которые в большинстве случаев легко найти. Бывают, однако, случаи значительного опухания регионарных лимфатических узлов при уже полностью затихшей воспалительной реакции у входных ворот. Как показывает опыт, если врач не думает о возможной причине увеличения узлов, возникают значительные трудности: так, при инфекциях кожи головы опухание лимфатических узлов позади ушной раковины и затылочных узлов часто не распознается правильно как опухание регионарных лимфатических узлов потому только, что кожа головы не обследуется тщательно. В этих случаях часто диагностируется краснуха. Припухание паховых лимфатических узлов у постельных больных часто является первым симптомом обусловившего его флебита. Неспецифические хронические воспалительные опухания лимфатических узлов представляют клинический интерес, так как иногда они симулируют серьезные заболевания и направляют дифференциальный диагноз по ложному пути. У большинства людей особенно хорошо прощупываются паховые лимфатические узлы, достигающие иногда величины лесного ореха; они не болезненны. Их следует рассматривать как узлы, подвергшиеся рубцовым изменениям на почве частых»острых воспалений в области половых органов (баланит, вагинит). Часто также встречается опухание лимфатических узлов под углом нижней челюсти, особенно у молодых лиц, указывающее на перенесенные инфекции в области носоглоточного пространства.
Туберкулез лимфатических узлов может проявляться в различных формах. В процесс часто вовлекаются и соседние узлы, в том числе и надключичные. Обычно процесс односторонний. Но мы недавно у 18-летней девушки, у Kotopoй также и на противоположной стороне прощупывалось много лимфатических узлов величиной до лесного ореха, клинически поставили диагноз лимфогранулематоза, потому что слишком придерживались правила об односторонности туберкулезной шейной лимфомы, между тем как биопсия показала туберкулез. При локализации первичного очага в деснах поражаются лимфатические узлы не у угла нижней челюсти, а несколько более медиально. При туберкулезе шейных лимфатических узлов они первоначально довольно плотны на ощупь, хотя обычно и не в такой степени, как при лимфогранулематозе. Но отличить их друг от друга часто невозможно. Имеющаяся в большинстве случаев чувствительность при давлении почти всегда позволяет отграничить воспалительное опухание лимфатического узла от неопластического. Боли и болезненность при давлении особенно выражены при быстром увеличении лимфатических узлов. Это с большой степенью вероятности говорит о воспалительном характере процесса. Кожа над лимфомой в ранних стадиях может быть совершенно неизмененной. Когда узлы становятся больше, т. е. достигают приблизительно величины с вишню, они почти всегда размягчаются. Тогда над лимфомой появляется синеватое окрашивание, подвижность кожи уменьшается и получается впечатление, что воспалительный процесс распространяется на окружающие ткани. В этой стадии диагноз несомненен. Когда узел расплавляется, возникает холодный абсцесс, что ведет к образованию скрофулодермы, которая прорывается наружу, оставляя после себя фистулу. Фистулы лимфатических узлов встречаются, помимо туберкулеза, собственно только при актиномикозе лимфатических узлов. Бактериологическое исследование гноя быстро приводит к правильному диагнозу. Общие реакции очень разнообразны. У более молодых лиц лихорадка наблюдается редко, у детей же даже первичная тонзиллогенная инфекция часто протекает с высокой температурой. РОЭ слегка ускорена или в норме. Реакция Манту почти всегда положительна. Имеются, однако, несомненные случаи туберкулеза шейных лимфатических узлов (найдены бактерии) с отрицательной реакцией Манту (до 1 : 100) (Тоblеr). б) Помимо классических случаев туберкулеза шейных лимфатических узлов, все чаще наблюдаются атипичные клинические случаи, в которых гистологически устанавливаемый диагноз туберкулеза вызывает удивление. В отличие от шейной туберкулезной лимфомы, которая соответственно своему нозологическому положению в качестве первичного комплекса поражает почти исключительно лиц в возрасте до 25 лет, вторая форма может развиваться в любом возрасте. Лимфатические узлы очень плотны, с кожей в общем не спаиваются, величиной от горошины до небольшого лесного ореха. В большинстве случаев поражаются также шейные лимфатические узлы. Речь идет, вероятно, о гематогенной диссеминации. По моим наблюдениям, картина при этом не однотипна. При таких данных необходимо всегда искать основную причину. В последних наблюдавшихся мною случаях речь шла о туберкулезном поражении лимфатических узлов при туберкулезном полисерозите, раке яичников, лимфогранулематозе и туберкулезе верхушек легких. Здесь речь идет о молодых лицах старше 20 лет. Болезнь характеризуется медленно развивающимся припуханием в верхнебоковой части шеи. Локализация типична: позади угла нижней челюсти под верхней ее третью и на переднем крае m. sternocleidomastoideus. — Также рекомендуем «Специфическое воспаление лимфатических узлов. Вирусный лимфаденит.» Оглавление темы «Причины увеличения лимфатических узлов.»: |
Источник

