Диагноз код мкб спаечная болезнь
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Спаечная болезнь.
Спаечная болезнь
Описание
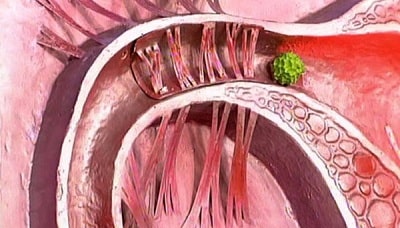
Спаечная болезнь. Заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности. Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии. Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
Дополнительные факты
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии. С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Конечно, она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает. Так и образуются спайки.
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.
Спаечная болезнь
Причины
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга. Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей. Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Провоцирующими факторами, запускающими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить процесс спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях. Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями. Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Симптомы
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию. Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров. Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Запор. Запор у детей. Запор у пожилых. Понос (диарея). Рвота. Тошнота.
Диагностика
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.
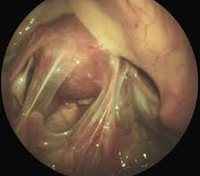
Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
Обзорная рентгенография брюшной полости играет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника. Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения. УЗИ и МРТ органов брюшной полости – точные методы, позволяющие определить расположение спаек и их распространенность.
Лечение
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков. Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии). Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение. Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна. Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови. С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации. Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз. Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов. В рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити. После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Спаечная болезнь брюшной полости (СББП) – тяжелое заболевание, вызванное воспалительными процессами, в том числе возникшими после операций. Рассмотрим классификацию заболевания по МКБ 10, современные подходы к диагностике и лечению.
 Частым осложнением после операций является спаечная болезнь: код по МКБ 10, присвоенный этому заболеванию – К66.0.
Частым осложнением после операций является спаечная болезнь: код по МКБ 10, присвоенный этому заболеванию – К66.0.
Развитие патологии вызвано формированием соединительнотканных тяжей между внутренними органами и брюшиной.
Сращивание ткани вызывает перетяжение органов и ограничивает их в движении, тем самым нарушая основные функции.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Недуг может привести к непроходимости кишечника и женскому бесплодию. Симптоматика заболевания обусловлена тем, на каком участке образованы брюшинные спайки, и протяженностью очага.
В острый период течения болезни человек испытывает абдоминальные боли. Сопутствующими признаками появления спаек являются диареи, запоры, рвота, снижение артериального давления, рост температуры тела и слабость.
При подозрении на заболевание врачи собирают детальный анамнез, анализируют жалобы больного, назначают рентгенографию, УЗИ брюшины, магнитно-резонансную томографию и лапароскопию.
Медикаментозное лечение ставит своей целью блокировку симптомов, профилактику развития сложных форм заболевания, в свою очередь, оперативное вмешательство необходимо для исключения обострений и рецидивов.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Спаечная болезнь: код по МКБ 10
В Международной классификации болезней 10-го пересмотра заболевание зашифровано под кодом К66.0.
Индекс обозначает этиологические предпосылки развития болезни, раскрывает патоморфологические симптомы и распространенность брюшинных спаек.
Причины и симптомы
Причиной запуска механизма спаечной болезни могут выступить патологии внутренних органов, возникшие вследствие послеоперационной травмы.
При проникании в организм инфекции, крови и в результате пересыхания брюшины риск развития спаек значительно увеличивается. Фактором, способствующим распространению заболевания, являются серьезные ушибы и травмы живота.
Поврежденная брюшина вызывает внутренние кровотечения, появление гематом, проблемы в лимфатической системе и обмене веществ.
Недуг может проявиться на фоне врожденных аномалий, отклонений в физическом развитии, приема лекарственных препаратов, химических веществ, попадания в организм инородных предметов.
☆ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум
В качестве клинических симптомов болезни брюшины, помимо рвоты, кишечных расстройств и низкого давления, обозначены интенсивные боли при пальпации, невозможность определить их локацию, обезвоживание, снижение аппетита и усталость. Признаки наличия спаек могут быть ярко выраженными или же на время утихать.
Сигналом о проблемах с брюшной полостью могут выступить характерные жалобы пациента. О заболевании свидетельствуют недавно перенесенные заболевания брюшных органов, операции и инфекции.
Диагностика брюшинных спаек
Для подтверждения диагноза требуются такие диагностические мероприятия, как лапароскопия, УЗИ, МСКТ брюшины, рентгенологическое исследование и электрогастроэнтерография.
Лапароскопическая диагностика представляет собой микрохирургическую операцию. В ходе нее делают проколы, при помощи видеовизуализации выявляют очаг болезни и рассекают спайки.
Поставить верный диагноз невозможно без проведения обзорной рентгенографии. Методика выявляет воспалительный экссудат в брюшной полости, позволяет определить уровень газообразования и вздутие кишечника.
Для выявления непроходимости кишечника в медицине используется контрастное вещество.
Проведение электрогастроэнтерографического обследования необходимо для измерения электрических сигналов, проводимых во время сокращений пищеварительного тракта.
В свою очередь УЗИ и КТ-диагностика позволяют точно определить, где сформировались спайки и какой является их протяженность.
Спаечная болезнь кишечника лечится на основе использования консервативных и хирургических методов.
Консервативная терапия призвана предотвратить появление спаек, снизить риск развития негативных последствий, устранить всю симптоматику заболевания.
Оперативному лечению подвергаются пациенты с острыми состояниями, рецидивирующими признаками патологии и регулярными обострениями болезни.
Лечение спаечной болезни
Консервативные методы лечения направлены на снятие болевого синдрома. В этих целях назначают очистительные клизмы, физиотерапевтические процедуры, спазмолитические средства.
Пищеварительные проблемы решают при помощи соблюдения строгой диеты, включающей в себя продукты питания, усиливающие перистальтику.
По назначению лечащего врача проводят также ионофорез, диатермию, парафиновую аппликацию и грязелечение. Для предупреждения спазмов мускулатуры больным необходимо ограничить физические нагрузки.
В отдельных случаях спаечная болезнь брюшной полости требует приема противорвотных лекарств и назначения капельниц, устраняющих симптомы обезвоживания.
Хирургические способы лечения требуют предоперационной подготовки, однако при экстренных случаях пациенты проходят ее поверхностно.
При остром течении болезни госпитализированным переливают плазму, раствор хлорида натрия, Рингера-Локка и гидрокарбоната натрия для устранения обезвоживания и стабилизации кислотно-основного состояния крови.
С помощью солевых растворов, реополиглюкина, преднизолона и гидрокортизона проводят детоксикацию.
При обнаружении некроза кишечника, травмированный участок рецизируют, а непроходимости кишечника восстанавливают либо накладывают стому.
Если в ходе операции диагностированы спайки, повредившие кишечник, хирург формирует обходной анастомоз.
При проведении операции необходимо соблюдение профилактических мер с целью исключения рецидивирующих случаев. Для этого выполняют широкие разрезы, наблюдая за тем, чтобы листки брюшины не пересыхали, а затем останавливают кровотечение, не допуская попадание в раны инородных тел.
На область надрезов запрещено вносить сухие антибиотики и антисептики, а для сшивания используется полимерная нить.
В постоперационный период пациенту назначают:
- протеолитические ферменты;
- препараты против воспаления;
- антигистаминные лекарства;
- стимулирующую перистальтику.
Согласно медицинской практике, хирургическое лечение во многих случаях вызывает повторное образование спаек, в связи с этим к выбору лечения следует подходить основательно.
Медицинские прогнозы при диагнозе «спаечная болезнь брюшины», в целом, положительны, но при обширной травме брюшной полости могут развиться негативные последствия.
Снизить риск вероятности появления новых спаек на органах брюшной полости позволит правильный образ жизни, избавление от пагубных привычек, переход на систему здорового питания, занятия физической культурой.
Не рекомендуется испытывать длительное голодание или допускать переедания. Крайне важно контролировать регулярность стула, предупреждать развитие заболеваний ЖКТ, проходить своевременное гастроэнтерологическое обследование.
Специалисты советуют обеспечить организм полным комплексом витаминов и веществ, необходимых для нормализации пищеварения.
В целом, эффективность профилактических мер по восстановлению работы кишечника обусловлена уровнем профессиональной компетентности врача, проводящего операцию и назначающего терапию.

Источник
Спаечная болезнь характеризуется образованием спаек в виде тяжей из соединительной ткани в брюшной полости, что происходит вследствие защитной реакции организма для ограничения зоны распространения патологического процесса.
В хирургии спаечная болезнь по МКБ 10 имеет код К66.0, который определяет этиологический фактор, патоморфологические признаки и распространенность. Данная рубрика в Международной классификации болезней 10 пересмотра содержит информацию о едином унифицированном протоколе диагностики, лечения и профилактических мероприятий по поводу острого или хронического спаечного процесса в кишечнике. Для ведения пациента с наличием соединительнотканных тяжей в брюшной полости, доктора используют локальные протоколы, имеющие некоторые отличия для каждого, отдельно взятого лечебного учреждения.
Спаечная болезнь брюшной полости или малого таза в большинстве случаев обусловлена одинаковыми этиотропными факторами. Так, основными причинами специалисты выделяют следующие:
- механические повреждения брюшной полости;
- продолжительные воспалительные состояния;
- хронические заболевания органов мочеполовой системы на фоне ревматических изменений состава крови;
- хирургические вмешательства или воздействие инородных тел на внутренние органы;
- острый аппендицит.
Острая форма патологии требует экстренной госпитализации в стационар.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
В норме все органы и сами стенки брюшной полости имеют гладкую, скользкую поверхность. Это предотвращает слипание органов и обеспечивает свободу движения.
Спаечная болезнь брюшной полости
Это состояние, при внутренние органы и ткани срастаются между собой полосками соединительной ткани (фиброзными полосками, или спайками). Сращения могут представлять собой толстые тяжи, иногда с сосудами и нервами, а могут быть тонкими мембранами. Спайки нарушают подвижность органов, прежде всего кишечника, связывая их соединительнотканными “мостиками”. Они могут возникнуть между петлями тонкого и толстого кишечника, в области печени, желчного пузыря, матки и маточных труб, яичников, мочевого пузыря, брюшины.
Причины спаечной болезни
Чаще всего причиной считают операции на органах брюшной полости. Спайки возникают после 93% хирургических вмешательств. Если операция проводилась в области малого таза с вовлечением кишечника или матки с придатками, то риск возникновения спаек растет. Процесс утолщения и уплотнения спаек может продолжаться десятки лет.
Возможные причины, провоцирующие образование спаек:
- повреждение внутренних органов;
- высыхание поверхности внутренних органов во время хирургического вмешательства;
- контакт внутренних тканей с инородными объектами, такими как марля, хирургические перчатки, шовный материал, инструменты;
- кровь, поврежденные ткани или тромбы, инородные тела, не полностью удаленные при операции.
Также причиной могут стать состояния, напрямую не связанные с хирургическим вмешательством:
- разрыв аппендикса, желчного пузыря;
- лучевая терапия;
- гинекологические инфекции;
- инфекции органов брюшной полости;
- травмы.
В 4,7% случаев спайки врожденные, их формирование происходит во время закладки органов.
В редких случаях спайки могут возникнуть без видимых причин.
Код по МКБ-10
Коды заболевания в соответствии с классификацией:
- K66.0 – брюшинные спайки
- N73.6 – тазовые перитонеальные спайки у женщин
- Т99.4 – послеоперационные спайки в малом тазу
- Q43.3 – врожденные аномалии фиксации кишечника.
Симптомы спаечной болезни
Обычно спаечная болезнь протекает бессимптомно. Реже пациент жалуется на постоянные боли (синдром хронической боли) либо на дискомфорт в области живота.
Боли при спаечной болезни
Часто возникают около пупка, имеют приступообразный, спастический характер. Нередки вздутие живота, метеоризм.
У пациенток повышен риск внематочной беременности. Образование спаек непосредственно в матке может приводить к привычному невынашиванию беременности.
Также могут развиваться бесплодие у женщин или кишечная непроходимость.
Кишечная непроходимость при спаечной болезни
Состояние требует немедленной медицинской помощи, чаще всего – операции. Срочная консультация врача необходима, если у пациента, когда-либо в жизни перенесшего оперативное вмешательство или воспаление в брюшной полости, появились следующие симптомы:
- сильная боль схваткообразного характера в животе
- тошнота, рвота
- метеоризм, сокращения кишечника, которые сопровождаются звуками (бульканье, переливание)
- увеличение размера живота
- невозможность дефекации или невозможность выпустить газ
- запор, т.е. дефекация реже трех раз в неделю. Процесс дефекации может быть болезненным.
Диагностика спаечной болезни
К сожалению, спайки нельзя обнаружить лабораторными анализами или стандартными визуализирующими методами исследования (рентгенографией, УЗИ).
Точную диагностику спаечной болезни проводят только при визуальном осмотре брюшной полости во время лапароскопии или открытой операции на брюшной полости.
Рентген и компьютерная томография (КТ) могут помочь в выявлении кишечной непроходимости.
Лечение спаечной болезни
Если спайки не проявляются и не вызывают никаких симптомов, то лечение не нужно.
Хирургическая операция — единственный эффективный метод лечения. Показания:
- болевой синдром;
- бесплодие;
- кишечная непроходимость; при полной кишечной непроходимости операция обязательна, при частичной могут помочь консервативные методы.
Однако повторная операция значительно повышает риск образования новых спаек.
Лечение спаечной болезни народными средствами
В крупных клинических исследованиях народные методы не изучались. Таким образом эффективность их не подтверждена, но и не опровергнута.
Диета при спаечной болезни
Исследования не выявили, что питание, диета или какие-то отдельные питательные вещества играют роль в профилактике спаек. Если диагностирована частичная кишечная непроходимость, то имеет смысл увеличить употребление жидкости и есть меньше клетчатки. Подобные рекомендации по питанию лучше получить у лечащего врача.
Сама спаечная болезнь обычно не вызывает жалоб, протекает бессимптомно и опасности не представляет. Опасны осложнения. В настоящее время методов, позволяющих полностью удалить все спайки, не существует. Также нет идеального способа лечения, но ученые ведут исследования новых вариантов терапии.
Профилактика спаечной болезни
Заболевание сложно предотвратить полностью, но можно снизить его риск. Для этого при проведении операций стоит отдавать предпочтение малотравматичному лапароскопическому способу. Если он невозможен и требуется операция с широким разрезом на брюшной стенке, то в конце желательна установка специального разделительного материала между органами или между органами и брюшной стенкой. Этот материал похож на вощеную бумагу и полностью рассасывается в течение недели, он увлажняет поверхность органов и не дает расти соединительной ткани между органами.
Другие способы профилактики спаечной болезни кишечника и органов малого таза во время операции обязательны:
- использование перчаток, не обработанных крахмалом и тальком
- аккуратное и бережное обращение с органами
- сокращение времени операции
- тщательная остановка кровотечения
- использование увлажненных тампонов и салфеток
- адекватное применение физиологического раствора для орошения органов с целью увлажнения.
Мерами профилактики после операции считают раннюю активизацию больного (раннее вставание) и дыхательную гимнастику.
Спаечной болезнью называют патологическое состояние, обусловленное возникновением плотных соединительнотканных структур (тяжей) между брюшиной и внутренними органами.
Толчком к развитию спаечной болезни могут стать всевозможные воспаления и травматические повреждения брюшины, а также хирургические операции на органах брюшной полости.
Образование спаек является защитной реакцией организма, пытающегося оградить здоровые органы от поврежденных структур путем формирования белого клейкого налета с высоким содержанием фибрина.
Главным назначением этой липкой соединительнотканной пленки является склеивание соседствующих поверхностей, помогающее ограничить зону поражения. По мере затихания воспалительного процесса в местах сформировавшихся склеек могут образоваться более плотные структуры – тяжи, соединяющие брюшину с внутренними органами.
Перетягивая и существенно ограничивая подвижность внутренних органов и кровеносных сосудов брюшины, спайки со временем все более уплотняются и укорачиваются, создавая условия для возникновения опасных заболеваний, заканчивающихся, например, женским бесплодием или полной кишечной непроходимостью.
Воспалительный процесс в брюшной полости не всегда приводит к возникновению спаек. Если своевременно выполнить целый комплекс профилактических мероприятий, направленных на предотвращение спаечной болезни, можно избежать возникновения этой тяжелой патологии.
В зависимости от этиологии возникновения спаечная болезнь может быть:
- Врожденной. Редкие случаи подобных патологий обычно бывают представлены сращениями между петлями ободочной кишки (мембранами Джексона) или плоскостными межкишечными сращениями (так называемыми тяжами Лейна).
- Приобретенной . развивающейся в результате хирургических операций, воспалительных заболеваний брюшины (перитонита, висцерита, перипроцессов внутренних органов) или ее травматических повреждений, сопровождающихся кровоизлияниями в область висцерального листка.
Особенности клинического течения позволяют выделить три основные формы спаечной болезни:
- острую, сопровождающуюся ярко выраженной симптоматикой кишечной непроходимости;
- интермиттирующую, отличающуюся более спокойным клиническим течением;
- хроническую, характеризующуюся чередованием периодов полного отсутствия клинических проявлений и обострений недуга.
Код по МКБ-10
В последней версии международной классификации болезней (МКБ-10) спайки брюшной полости отнесены к XI классу, охватывающему болезни органов пищеварения.
В разделе «Другие поражения брюшины» (под кодом К66. 0) объединены спайки:
Перитонеальные спайки у женщин, локализующиеся в области малого таза, отнесены к XIV классу, включающему болезни мочеполовой системы, под кодом N73.6. За послеоперационными перитонеальными тазовыми спайками у женщин закреплен код N99.4.
Согласно данной классификации спаечная болезнь оказывается отнесенной сразу к двум классам. Основанием для выделения спаечной болезни малого таза в отдельную категорию являются воспалительные поражения женских половых органов.
Причины заболевания
Существует огромное количество причин, способных спровоцировать развитие спаечного процесса.
Единственным моментом, объединяющим все эти причины, является конечный результат – повреждение тканей и органов брюшной полости (вид повреждения в данном случае значения не имеет).
Повреждающие факторы для удобства принято разделять на три группы.
Механические повреждения брюшной полости, сопровождаемые возникновением внутренних кровотечений, образованием гематом, нарушением обмена веществ и оттока лимфы в структурах пораженных тканей, могут произойти в результате:
- оперативных вмешательств;
- сильных ударов;
- всевозможных падений (на твердые предметы или с высоты);
- пулевых ранений;
- колото-резаных ранений.
Группа воспалительных заболеваний, способных привести к возникновению спаечной болезни, представлена:
- аппендицитом (воспалением аппендикса);
- колитом (воспалением толстой кишки);
- энтеритом (воспалением тонкой кишки);
- оофоритом и сальпингитом (воспалением маточных труб и придатков);
- холециститом (воспалением желчного пузыря).
Химические травмы органов брюшной полости могут быть получены в результате:
- прободения желудка – опаснейшего осложнения язвенной болезни, заканчивающегося попаданием в брюшную полость содержимого желудка и концентрированного желудочного сока;
- тяжелого протекания панкреатита, приводящего к растеканию специфических ферментов по всей брюшной полости;
- щелочных или кислотных ожогов, полученных вследствие преднамеренного или случайного употребления кислот и щелочей;
- разрыва желчного пузыря с неизбежным излитием желчи.
Довольно распространенной причиной возникновения спаечной болезни в области органов малого таза и кишечника является наличие хронического воспалительного процесса в половых женских органах.
Коварство этого недуга состоит в том, что из-за смазанности клинических проявлений он может протекать в течение многих лет, приводя к необратимым изменениям, самым тяжелым из которых является бесплодие.
В редких случаях спаечный процесс может стать следствием внутриутробных пороков развития и врожденных аномалий.
Симптомы спаечной болезни брюшной полости
Особенности клинического течения спаечной болезни напрямую связаны с формой патологического процесса.
Острая форма всегда начинается внезапно. У больного возникают сильные боли в животе. На фоне постепенно усиливающейся перистальтики кишечника развивается рвота и происходит повышение температуры тела. Общий анализ крови, взятый в этот момент, укажет на наличие лейкоцитоза и повышенную скорость оседания эритроцитов.
По мере нарастания непроходимости кишечника больной страдает от:
- Постоянной жажды.
- Частых приступов рвоты (состав рвотных масс сначала бывает представлен содержимым тонкого кишечника, затем – желудочным соком и желчью). Рвота, не приносящая облегчения, оставляет чувство тяжести в животе.
- Тахикардии .
- Дискомфорта, причиняемого вздутием кишечника.
- Артериальной гипертензии .
Помимо вышеперечисленных проявлений следует отметить:
- синюшность кожи, обтягивающей губы, ушные раковины, пальцы на руках и ногах, кончик носа;
- торможение условных рефлексов;
- значительное снижение объема мочи, вырабатываемого почками в течение суток (суточного диуреза).
При пальпации живота пациент испытывает острую боль, установить локализацию которой он затрудняется.
Интермиттирующая форма спаечной болезни характеризуется периодичностью возникающих болей. Для этой формы недуга характерен целый комплекс диспептических расстройств (возникновение изжоги, отрыжки кислым, повышенного газообразования, ощущения переполненности желудка) и существенное изменение кишечной перистальтики. У одних пациентов она, усиливаясь, приводит к возникновению поносов, у других ослабевает настолько, что провоцирует появление запоров.
Для хронической формы спаечной болезни характерно наличие слабо выраженных клинических проявлений: изредка возникающих ноющих болей и довольно незначительных кишечных расстройств.
Как правило, такую форму обретает спаечный процесс, поразивший женские половые органы. Главная его опасность состоит в негативном воздействии на формирование менструального цикла и способность к рождению детей.
Методы диагностики
Заподозрить существование спаечного процесса опытный хирург может еще на стадии первичного осмотра пациента.
Основанием для подозрений может стать наличие:
- целого комплекса характерных жалоб;
- ранее перенесенных воспалительных болезней органов брюшной полости;
- осуществленных хирургических вмешательств;
- инфекционных патологий.
Для постановки точного диагноза необходимо проведение ряда инструментальных исследований:
- УЗИ органов брюшной полости. Главная ценность этой диагностической процедуры состоит в возможности выявления спаечного процесса на его доклинической стадии, что существенно облегчает лечение недуга и улучшает его прогноз. В случае выявления спаечного процесса на более поздней стадии его развития УЗИ позволяет определить точную локализацию соединительнотканных тяжей и их распространенность.
- Лапароскопии – процедуры диагностического осмотра состояния брюшной полости при помощи оптической системы лапароскопа – прибора, введенного в организм пациента через небольшие проколы в передней стенке живота. Эндовидеокамера, вмонтированная в лапароскоп, передает изображение на специальный монитор, оснащенный функцией многократного увеличения, поэтому выполнение лапароскопии осуществляется под контролем зрения. Главным достоинством этой диагностической процедуры является ее низкая травматичность и возможность осуществления диагностики без чревосечения. При необходимости диагностическая лапароскопия может с легкостью трансформироваться в лечебную процедуру: обнаружив спайки, хирург может выполнить операцию по их устранению.
- МСКТ (мультиспиральной компьютерной томографии) органов брюшной полости, позволяющей получать двух- и трехмерные изображения внутренних органов, с помощью которых можно выявить возникновение любых новообразований.
- Обзорной рентгенографии брюшной полости – диагностической методики, имеющей большое значение в постановке точног?
