Диабетическая флегмона стопы код по мкб
При заболевании сахарным диабетом у человека иногда наблюдаются ухудшения состояния здоровья, проявляется синдром диабетической стопы, (код по МКБ — 10). Ухудшение происходит, как правило, по вине самого больного. Причиной может быть то, что он не придерживается специального питания и не следует назначениям специалиста. Е 10,5 — код МКБ 10 диабетической стопы- это очень опасное заболевание, которое способно стать причиной некроза тканей (гангрены).
Причины образования
В основном диабетическая стопа, код по МКБ 10 которой Е 10,5, появляется из-за пренебрежения установленных правил самим пациентом. Когда больной просто не следит за своим здоровьем, неправильно питается, отказывается от лечения. Такое отношение к своему здоровью может привести к печальному финалу.
Следующим, что провоцирует синдром диабетической стопы (МКБ 10 Е10.5) являются перенесенные болезни и травмы. Помимо всего многое зависит от самого лекарства, от его качества и от того, насколько правильная дозировка препарата. Именно из-за всего вышеупомянутого и образуются заболевания диабетической стопы – патология сосудов нижних конечностей. В основном в группе риска оказываются люди, болеющие диабетом второго типа.
Для заболеваний диабетической стопы характерно поражение тканей на стопах. Когда образуется их воспаление, то в результате происходит сильное нагноение, которое может перерасти в гангрену диабетической стопы, по МКБ 10 код имеет Е 10-14 с четвертым значением 5.

Одной из причин возникновения недуга может стать диабетическая нейропатия – нарушение в сосудах нижних конечностей, которое осложняются бактериальными инфекциями.
Формы болезни
По этому поводу еще в 90-х годах был проведен первый Международный симпозиум, который посвящался как раз рассмотрению осложнения диабетической стопы. В конечном итоге была разработана классификация заболевания и выявлены прогрессирующие его формы.
Различают такие формы болезни:
- Нейропатическая – приводит к нарушению работы нервной системы. Она проявляется как отечность, изъязвление, разрушение суставных тканей.
- Ишемическая – результат атеросклеротических проявлений, из-за которых нарушается кровообращение в нижних конечностях.
- Нейроишемическая, более известная как смешанная. Эта форма включает симптомы двух предыдущих типов.
При диагностике одного из заболеваний не стоит заниматься самолечением и прибегать к помощи народной медицине. Как показывает практика, такие методы не эффективны и в некоторых случаях могут послужить ускорителем развития заболеваний.
Часто при диабете встречается нейропатическая форма, немного реже – нейроишемическая. В исключительно редких случаях встречается ишемическая форма. Поэтому прежде чем приступить к лечению, специалист должен определить форму заболевания и уже на основании этого приступить к лечению.

Почему происходят осложнения?
Во время нарушения при сахарном диабете диабетической стопы (МКБ — 10 Е 10,5) происходит скачок сахара в крови, это становится опасным, в особенности, если такое явление остается неизменным долгое время. Повышенный уровень сахара негативно воздействует на нервы и сосуды. Сначала страдают капилляры, они постепенно начинают погибать, после заболевание поражает большие сосуды. Это все сказывается на циркуляции крови. Из-за этого происходит восстановление, которое сопровождается некрозом тканей.
Ситуация усугубляется и тем, что стопа — очень активная часть тела, она все время в движении, на нее постоянно воздействуют нагрузки. Эта часть человеческого тела очень часто подвергается травмам. Большой риск развития болезни придает резиновая, узкая, неудобная обувь, либо обувь, изготовленная из синтетических волокон.
Иногда люди могут не замечать маленькие трещинки, порезы, царапины, ссадины, ушибы и даже грибок, это все благотворно влияет на увеличение очагов поражения, так как при недостатке кровоснабжения защитная функция на поврежденных участках не работает. Результат таких воздействий проявляют в долгом не заживлении ран, а при инфицировании образуются большие язвы, избавиться от которых бывает очень трудно без последствий, исключением бывает лечение на начальном этапе.
При образовании диабетической стопы очень редко удается полностью устранить заболевание, поэтому, как правило, оно переходит в хроническую форму. Из-за этого пациент обязан соблюдать диету, строго выполнять предписание и все, что посоветует врач. При возникновении каких-либо проблем нужно срочно обращаться в больницу.
Нейропатическая
Каждая форма заболевания проявляется индивидуальными симптомами. К примеру, нейропатическая отличается уменьшением чувствительности ступней, образованием мозолей на них и деформацией. При переходе в тяжелую форму на участке, где были мозоли, появляются язвы, которые выделяются округленными формами.
Ишемическая
Ишемическая форма отличается слабым пульсом, который почти не слышен в области ступней. При этом кожа становится бледной и холодной, также появляются болезненные язвы. Форма таких язв не ровная, их края не имеют четких границ.
Нейроишемическая
Нейроишемическая включает проявления обеих предыдущих форм.В медицине различают шесть стадий заболевания деформации ступней:
- Временное отсутствие язв.
- Первичное образование язв.
- Запущенная степень, когда поражаются ткани сухожилий и мышц.
- Запущенная форма, при ее наличии страдают костные ткани.
- Начальная стадия гангрены.
- Обширная гангрена, она поражает большую территорию.
Первые признаки сигнализирующие о начале болезни: онемение стоп и ощущение мурашек на них. При появлении таких симптомов следует немедленно обратиться к специалисту.
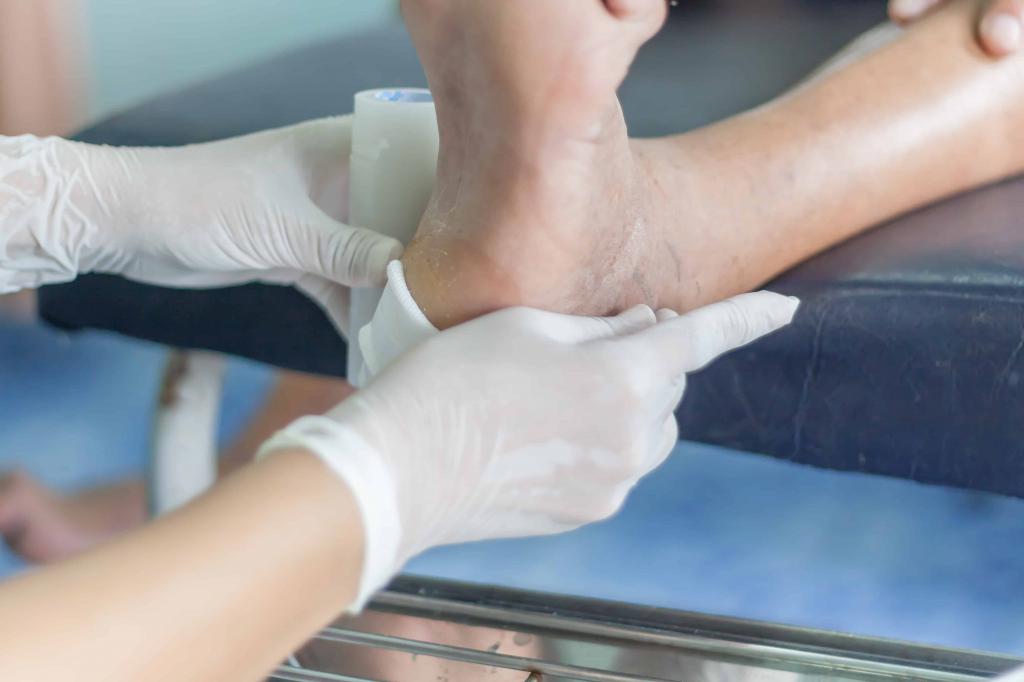
Диагностика
Диагноз может поставить только специалист, проведя детальный осмотр пациента, а также на основании диагностического обследования, которое, в свою очередь, включает: общий анализ крови, УЗИ сосудов, неврологическое исследование, допплерография, рентген сосудов и ступней, биопсия содержания язв.
При осмотре измеряют температуру тела, пульс, давление и частоту дыхания. Далее осматривают очаги поражения и устанавливают степень прогрессирования болезни. Для более детального изучения проблемы доктор может провести зондирование и хирургическую обработку ран.
Лечение
Первый шаг в лечении – нормализация уровня сахара в крови, так как от него зависит многое, в том числе все негативные последствия. Лечение ишемической и нейропатической степени похожи, основное их действие направлено на приведение в порядок поступления крови в конечности. Это возможно сделать с помощью терапевтического либо хирургического метода работы.
При терапевтическом методе прописывают антибактериальные средства и препараты, которые снимают отечность и улучшают кровоснабжения. Во время хирургического вмешательства появляется возможность возобновить циркуляцию в сосудах, при этом не разрезая кожу. Такая методика проводится благодаря проколам артерий либо дистальному шунтированию. Для пациентов создают максимально безболезненный режим, язвы тщательно обрабатывают антисептическими препаратами.
При нейропатической степени врачи в особенности зацикливают внимание на возвращение иннервации в конечностях, для этого иногда используют средства, действие которых направлено на улучшение метаболических процессов. При несвоевременном лечении и запущенной форме болезни последствия могут быть печальными, тогда врачам приходится принимать решение о ампутации конечности.
Важным условием успешной терапии является полный отказ от вредных привычек, в особенности от курения. Как известно, никотин негативно воздействует на микрососуды, именно из-за этого лечение бывает малоэффективным либо помогает на небольшой промежуток времени.
Пациенту с болезнью диабетической стопы общенародные средства при излечении могут быть рекомендованы как дополнительные, так как при продолжительном использовании средства народной медицины могут предоставлять прекрасный результат. Еще одним плюсом использования считается их мягкое влияние, не наносящее ущерба.
Для излечения диабетической стопы народными средствами, как правило, применяют разнообразные фармацевтические вещества природного происхождения в виде ванночек, примочек и компрессов. Обширно используются отвары и настои фармацевтических трав – ромашки аптечной, шалфея, эвкалипта, чистотела. Производятся заживляющие пасты на базе трав либо продуктов пчеловодства, какие накладываются под повязку на срок от пары минут вплоть до нескольких часов.

Профилактика заболевания
Людям, болеющим сахарным диабетом, рекомендуется регулярно следить за здоровьем, измерять количество сахара в крови, использовать только качественные препараты, которые прошли все исследования и проверки.
Немаловажно носить удобную обувь, изготовленную из высококачественного материала. При ношении обуви не должно появляться никаких микротрещин, травм.
Также обувь должна пропускать воздух, предоставляя возможность коже дышать. Нужно по максимуму избегать образование натертостей и мозолей.
Не менее важным будет следить за гигиеной стоп, можно использовать кремы и спреи, которые помогут избежать чрезмерной потливости.
Ежедневно в обязательном порядке нужно хорошенько мыть ноги с хозяйственным мылом, не допускать грибков, ссадин и прочих травм.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Диабетическая стопа.

Диабетическая стопа
Описание
Диабетическая стопа. Специфические анатомо — функциональные изменения тканей стопы, обусловленные метаболическими нарушениями у пациентов с декомпенсированным сахарным диабетом. Признаками диабетической стопы служат боль в ногах, гиперкератозы и трещины кожи, деформация дистальных отделов конечности, язвенные дефекты и некрозы мягких тканей, в тяжелых случаях — гангрена стопы или голени. Диагностика синдрома диабетической стопы включает внешний осмотр, определение различных видов чувствительности, допплерографию и ангиографию сосудов, рентгенографию стоп, микробиологическое исследование содержимого язв Лечение диабетической стопы требует комплексного подхода: нормализации уровня гликемии, разгрузки пораженной конечности, местной обработки язвенных дефектов, проведения антибиотикотерапии; при тяжелых поражениях — применяются хирургические методы.
Дополнительные факты
Под синдромом диабетической стопы в эндокринологии понимают комплекс микроциркуляторных и нейротрофических нарушений в дистальных отделах нижних конечностей, приводящих к развитию язвенно-некротических процессов кожи и мягких тканей, костно-суставных поражений. Изменения, характеризующие диабетическую стопу, обычно развиваются через 15-20 лет после начала сахарного диабета. Данное осложнение возникает у 10% больных, еще 40-50% пациентов с диабетом входят в группу риска. По меньшей мере, 90% случаев диабетической стопы связано с сахарным диабетом 2-го типа.
В настоящее время организация помощи пациентам с диабетической стопой далека от совершенства: почти в половине случаев лечение начинается на поздних стадиях, что приводит к необходимости ампутации конечности, инвалидизации больных, увеличению смертности.
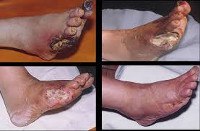
Диабетическая стопа
Классификация
С учетом преобладания того или иного патологического компонента, выделяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную – нейроишемическую (20-30%) форму диабетической стопы. При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой, болями в ногах, быстрой утомляемостью ног, пигментацией кожи.
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, ангидроз конечностей, снижение различных видов чувствительности (тепловой, болевой, тактильной ), деформации костей стопы, плоскостопие, спонтанные переломы.
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы. В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
0. Высокий риск развития диабетической стопы — имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют 1 — стадия поверхностной язвы, ограниченной пределами кожи 2 — стадия глубокой язвы с вовлечением кожи, подкожно — жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей 3 — стадия глубокой язвы с поражением костей 4 — стадия ограниченной гангрены 5 — стадия обширной гангрены.
Диагностика
Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важную роль в выявлении изменений отводится самообследованию, цель которого – вовремя обнаружить признаки, характерные для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится УЗДГ сосудов нижних конечностей, рентгеноконтрастная ангиография, периферическая КТ-артериография. При подозрении на остеоартропатию выполняется рентгенография стопы в 2-х проекциях, рентгенологическая и ультразвуковая денситометрия. Наличие язвенного дефекта требует получения результатов бакпосева отделяемого дна и краев язвы на микрофлору.
Лечение
Основными подходами к лечению диабетической стопы служат: коррекция углеводного обмена и АД, разгрузка пораженной конечности, местная обработка ран, системная медикаментозная терапия, при неэффективности — хирургическое лечение. С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа – перевод пациента на инсулинотерапию. Для нормализации АД применяются β–блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При наличии гнойно-некротических поражений (особенно при нейропатической форме диабетической стопы) необходимо обеспечить режим разгрузки пораженной конечности с помощью ограничения движений, использования костылей или кресла-каталки, специальных ортопедических приспособлении, стелек или обуви. Наличие язвенных дефектов при синдроме диабетической стопы требует проведения систематической обработки раны – иссечения некротизированных тканей, перевязок с использованием антибактериальных и антисептических средств. Также вокруг язвы необходимо удалять мозоли, натоптыши, участки гиперкератозов с тем, чтобы снизить нагрузку на пораженный участок.
Системная антибиотикотерапия при синдроме диабетической стопы проводится препаратами широкого спектра противомикробного действия. В рамках консервативной терапии диабетической стопы назначаются препараты a–липоевой кислоты, спазмолитики (дротаверин, папаверин), гемодиализат сыворотки телят, инфузии растворов.
Тяжелые поражения нижних конечностей, не поддающиеся консервативному лечению, требуют хирургического вмешательства. При ишемической форме диабетической стопы применяется эндоваскулярная дилатация и стентирование периферических артерий, тромбоэмболэктомия, подколенно-стопное шунтирование, артериализация вен стопы и тд С целью пластического закрытия больших раневых дефектов производится аутодермопластика. По показаниям осуществляется дренирование глубоких гнойных очагов (абсцесса, флегмоны). При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Прогноз
Раневые дефекты при диабетической стопе плохо поддаются консервативной терапии, требуют длительного местного и системного лечения. При развитии язвы стопы ампутация требуется 10-24% пациентов, что сопровождается инвалидизацией и увеличением смертности от развивающих осложнений. Проблема диабетической стопы диктует необходимость совершенствования уровня диагностики, лечения и диспансеризации больных с сахарным диабетом.
Профилактика
Профилактика синдрома диабетической стопы предусматривает обязательный контроль уровня глюкозы в крови в домашних условиях, регулярное наблюдение у диабетолога, соблюдение требуемой диеты и схемы приема лекарств. Необходимо отказаться от ношения тесной обуви в пользу специальных ортопедических стелек и обуви, осуществлять тщательный гигиенический уход за стопами, выполнять специальные упражнения для стоп, избегать травмирования нижних конечностей.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Признаки, симптомы и лечение диабетической стопы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Сахарный диабет — одно из хронических заболеваний, сопровождающееся различными осложнениями. Наиболее опасным считается синдром диабетической стопы, поражающий нервные волокна, сосуды, суставы, а также кожные покровы.
Риск его возникновения возрастает при длительной декомпенсации диабета и при стаже болезни свыше 5 лет. Ранняя диагностика позволяет остановить процесс развития осложнения, а при отсутствии своевременных терапевтических мер увеличивается вероятность хирургического вмешательства.
Причины заболевания
Синдром диабетической стопы имеет код по МКБ 10 – Е10.5 или Е11.5, обозначающий соответственно 1 или же 2 тип диабета.
Осложнение подразумевает под собой изменения, затрагивающие нервную и сосудистую системы.
Вследствие таких нарушений в организме могут сформироваться язвенно-некротические процессы и развиться гангрена.
Проявления:
- трофические язвы – возникают в 85% случаев;
- флегмоны;
- абцессы;
- тендовагинит;
- остеомиелит;
- диабетическая остеоартропатия;
- гнойный артрит.
Патогенез осложнения заключается в недостаточном производстве инсулина, требующегося для расщепления глюкозы.
В итоге уровень гликемии повышается, негативно сказываясь на кровотоке и чувствительности нервных волокон. На фото видно, как выглядит осложнение в запущенной стадии.
Формы патологии:
- Нейропатическая – поражается нервная система. Для этой формы характерно формирование язвы, сустава Шарко или появление отечности.
- Ишемическая – возникает вследствие атеросклероза, поражающего артерии ног и нарушающего кровоток в них.
- Смешанная – совмещает в себе поражения нервных волокон и сосудов.
Причины появления:
- утрата или уменьшение чувствительности в конечностях вследствие нейропатии на фоне диабета;
- нарушение кровообращения, затрагивающее капилляры и артерии (ангиопатия);
- атеросклероз — заболевание часто возникает на фоне повышения холестерина в крови;
- деформация стоп;
- сухость поверхности кожи;
- ношение тесной обуви, а также любые механические воздействия, вызывающие повреждение покровов кожи;
- грибковые поражения;
- неосторожность врача во время удаления хирургическим путем вросшего ногтя.
Опасность осложнения объясняется тем, что пациенты длительное время не замечают наличие на стопах мозолей, трещин, ссадин на коже, которые впоследствии переходят в открытые или закрытые язвы.
Признаки и симптомы
Синдром при прогрессировании проходит 5 стадий своего развития:
- Появляется поверхностная язва, характеризующаяся поражениями верхних слоев кожи.
- Возникает большая по размерам язва, но без поражения кости.
- Появляется обширная по глубине язва, сопровождающаяся поражением кости, а также расположенных вокруг мягких тканей.
- Формируется «стопа Шарко», характеризующаяся появлением гангрены на определенных участках (например, пальце).
- Образуется обширная по площади гангрена, способная привести даже к фатальному исходу и требующая незамедлительной ампутации пораженной конечности.
К проявлениям синдрома относятся:
- частичная или же полная утрата чувствительности, которая выражается в отсутствии сначала реакции на вибрации, затем на перепады температуры, а потом на боль и прикосновения;
- отечность;
- повышение утомляемости в ногах во время ходьбы;
- ощущения боли в голени, которая проявляется в покое, движении, а также в ночное время суток;
- покалывания;
- жжение в стопах;
- зябкость;
- изменение цвета кожного покрова (появление красноватых или синюшных оттенков);
- уменьшение на ногах площади волосяного покрова;
- изменение цвета или же формы ногтевых пластин;
- длительный период заживления ран, мозолей или даже незначительных царапин;
- возникновение синяков под ногтями, сигнализирующих о развитии грибкового поражения и риске некроза;
- формирование на ступнях язв.
Для обнаружения многих из перечисленных признаков следует периодически осматривать ноги с помощью зеркала, установленного снизу. Во время обследования важно проверять межпальцевое пространство, подошву и область пятки.
Стопа Шарко (диабетическая остеоартропатия)
Деструктивные процессы в конечностях, прогрессирующие несколько месяцев, способствуют деформации стопы. Такое состояние имеет название «сустав Шарко». Характерные для этого осложнения патологические изменения часто поражают не только ноги, но и кисти.
В результате, пациенты, страдающие диабетом, не ощущают проявления боли при переломах в поврежденных местах, что еще больше усугубляет его состояние. Постепенно в стопах происходят нейропатические осложнения, сопровождаемые образованием язв.
Формы болезни:
- остеопороз – характеризуется истончением кости, понижением ее прочности;
- остеолиз – состояние, при котором кость полностью рассасывается;
- гиперостоз – сопровождается разрастанием кортикального слоя кости.
Образовавшийся «сустав Шарко» следует максимально освободить от нагрузок, чтобы костная ткань могла быстрее восстановиться. Пациентам рекомендуется в таких случаях носить только ортопедическую обувь.
Лечение диабетической стопы
Своевременное обращение пациента в специализированные центры, занимающиеся лечением язв при диабете, дает возможность остановить прогрессирование проявлений диабетической стопы и улучшить свое состояние.
Использование медикаментозных средств оказывается эффективным только на ранних этапах развития осложнения. Лечение гангрены выполняется уже хирургическим путем.
Как лечат язвы?
Терапия осложнений должна быть комплексной. Методы лечения трофических язв зависят от состояния кровотока в конечности.
Терапия при нормальном кровотоке включает:
- уход за раной и язвами;
- снижение нагрузки, оказываемой на конечность;
- устранение инфекции с помощью применения антибактериальных препаратов;
- контроль гликемии, выполняемый в домашних условиях;
- исключение алкогольной продукции, а также отказ от курения.
- лечение сопутствующих патологий, которые увеличивают риск ампутации ног (болезни печени, онкология, анемия).
При плохом кровотоке дополнительно к вышеперечисленным пунктам выполняют мероприятия по его восстановлению.
Терапия развившегося некроза тканей и язв предполагает:
- хирургические вмешательства;
- ампутацию, если эффекта от проведенной терапии нет.
Важно понимать, ампутация конечности считается крайней мерой и выполняется только у пациентов, находящихся в тяжелом состоянии.
Лекарственные препараты
Пациентам, у которых выявлены проявления патологии, могут быть назначены следующие препараты:
- Лекарственные средства, содержащие альфа-липоевую кислоту («Тиогамма», «Тиоктацид», Берлитион»). Действующие компоненты этих препаратов способствуют выведению имеющихся свободных радикалов, восстанавливают кровоток, а также возбудимость нервных волокон.
- Витамины из группы В («Мильгамма», «Нейромультивит»). Средства восполняют в ослабленном на фоне болезни организме количество этих элементов.
- Препараты, используемые с целью симптоматического лечения. Применение обычных анальгетиков или же противовоспалительных средств эффективно только на ранних этапах проявления синдрома, так как в дальнейшем у пациентов снижается чувствительность и отсутствует ощущение боли.
- Противосудорожные медикаменты, антидепрессанты. Их применение возможно только при отсутствии у больных глаукомы. В противном случае терапия способна пагубно повлиять на внутриглазное давление.
- Средства, способствующие регенерации тканей в зоне язв («Эберпрот-П»). Выполнение инъекций таких препаратов увеличивают шансы быстрого заживления появившихся ран и помогают пациенту обойтись без ампутации.
- Ингибиторы АПФ. Они позволяют стабилизировать артериальное давление.
- Антагонисты кальция. Прием препаратов нужен для восстановления количества этого элемента в организме.
- Тиазидные диуретики, назначаемые при гипертонии.
- Медикаменты, снижающие уровень холестерина.
- Антиагреганты. Препараты, содержащие ацетилсалициловую кислоту, снижают вероятность развития гангрены.
- Вазоактивные средства. Они способствуют улучшению кровообращения в зоне ишемии.
Терапия перечисленными средствами замедляет прогрессирование патологии, подавляет симптомы.
Хирургические методы
Оперативные вмешательства, применяемые у пациентов с диабетической стопой, включают следующие методы:
- шунтирование – предназначено с целью создания в сосудах обходного пути для крови;
- симпатэктомия – операция по удалению части поясничных ганглиев;
- баллонная ангиопластика – помогает восстановить просвет сосудов;
- ампутация – удаление тканей и расположенных рядом с ними суставно-костных элементов, утративших жизнеспособность.
Хирургические методы применяются только в крайних случаях, когда медикаментозная терапия не дает необходимого эффекта.
Профилактика патологии
Важно понимать, что предотвратить возникновение осложнения гораздо проще, чем пытаться его вылечить. Профилактические меры основаны на соблюдении правил по уходу за ногами, выполняемых ежедневно, и рекомендаций по выбору обуви.
Уход за ногами предполагает соблюдение некоторых рекомендаций.
К ним относятся:
- обращение к врачу при обнаружении любых повреждений на стопе;
- ежедневное мытье ног;
- регулярный осмотр ног при помощи зеркала с целью выявления возможных повреждений;
- контроль температуры ног;
- ежедневная замена носков и чулок;
- избегание травмирования ног;
- аккуратность выполнения педикюра;
- применение крема для устранения сухости ног.
Видео-материал о том, как уберечь ноги при диабете:
Люди, страдающие любым типом диабета, должны ответственно подходить к выбору обуви. Главное, чтобы она была удобной, свободной и хорошо сидела на ноге. Наличие деформации стопы требует ношения уже ортопедической обуви.
Важно понимать, что активное участие больного в устранении симптомов диабетической стопы увеличивает шансы на быстрое восстановление.
Source: dieta.diabet-lechenie.ru
Источник
