Диаб полинейропатия код по мкб

Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Диабетическая нейропатия.
Диабетическая нейропатия
Описание
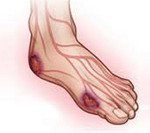
Диабетическая нейропатия. Специфическое поражение периферического отдела нервной системы, обусловленное дисметаболическими процессами при сахарном диабете. Диабетическая нейропатия проявляется нарушением чувствительности (парестезиями, онемением конечностей), вегетативной дисфункцией (тахикардией, гипотензией, дисфагией, диареей, ангидрозом), мочеполовыми расстройствами При диабетической нейропатии производится обследование функционирования эндокринной, нервной, сердечной, пищеварительной, мочевыводящей систем. Лечение включает инсулинотерапию, применение нейротропных препаратов, антиоксидантов, назначение симптоматической терапии, акупунктуры, ФТЛ, ЛФК.
Дополнительные факты
Диабетическая нейропатия – одно из наиболее частых осложнений сахарного диабета, выявляемое у 30-50% пациентов. О диабетической нейропатии говорят при наличии признаков поражения периферических нервов у лиц с сахарным диабетом при исключении других причин дисфункции нервной системы. Диабетическая нейропатия характеризуется нарушением нервной проводимости, чувствительности, расстройствами со стороны соматической и/или вегетативной нервной системы. Ввиду множественности клинических проявлений с диабетической нейропатией приходится сталкиваться специалистам в области эндокринологии, неврологии, гастроэнтерологии, дерматологии, подиатрии, урологии, гинекологии, кардиологии.
Диабетическая нейропатия
Классификация
В зависимости от топографии различают периферическую нейропатию с преимущественным вовлечением в патологический процесс спинномозговых нервов и автономную нейропатию – при нарушении иннервации внутренних органов. Согласно посиндромной классификации диабетической нейропатии выделяют:
I. Синдром генерализованной симметричной полинейропатии:
• С преимущественным поражением чувствительных нервов (сенсорная нейропатия).
• С преимущественном поражением двигательных нервов (моторная нейропатия).
• С комбинированным поражением чувствительных и двигательных нервов (сенсомоторная нейропатия).
• Гипергликемическая нейропатия.
II. Синдром вегетативной (автономной) диабетической нейропатии:
• Кардиоваскулярная.
• Гастроинтестинальная.
• Урогенитальная.
• Респираторная.
• Судомоторная.
III. Синдром фокальной или мультифокальной диабетической нейропатии:
• Краниальная нейропатия.
• Тоннельная нейропатия.
• Амиотрофия.
• Радикулонейропатия/плексопатия.
• Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП).
Ряд авторов выделяет центральную нейропатию и следующие ее формы: диабетическую энцефалопатию (энцефаломиелопатию), острые сосудистые мозговые расстройства (ПНМК, инсульт), острые психические расстройства, обусловленные декомпенсацией метаболизма.
По клинической классификации, учитывающей проявления диабетической нейропатии, различают несколько стадий процесса:
1. Субклиническую нейропатию.
2. Клиническую нейропатию:
• хроническую болевую форму.
• острую болевую форму.
• безболевую форму в сочетании со снижением или полной потерей чувствительности.
3. Стадию поздних осложнений (нейропатическая деформация стоп, диабетическая стопа и тд ).
Причины
Диабетическая нейропатия относится к метаболическим полиневропатиям. Особая роль в патогенезе диабетической нейропатии принадлежит нейрососудистым факторам – микроангиопатиям, нарушающим кровоснабжение нервов. Множественные метаболические нарушения, развивающиеся на этом фоне, в конечном итоге приводят к отеку нервной ткани, расстройству обменных процессов в нервных волокнах, нарушению проведения нервных импульсов, усилению окислительного стресса, выработке аутоиммунных комплексов и, в конечном итоге, – к атрофии нервных волокон.
Факторами повышенного риска развития диабетической нейропатии служат возраст, длительность течения диабета, неконтролируемая гипергликемия, артериальная гипертензия, гиперлипидемия, ожирение, курение.
Симптомы
Периферическая полинейропатия.
Периферическая полинейропатия характеризуется развитием комплекса двигательных и чувствительных расстройств, которые наиболее выражены со стороны конечностей. Диабетическая нейропатия проявляется жжением, онемением, покалыванием кожи; болью в пальцах ног и стопах, пальцах кистей рук; кратковременными судорогами мышц.
Может развиваться нечувствительность к температурным раздражителям, повышенная чувствительность к прикосновениям, даже к очень легким. Данные симптомы, как правило, усиливаются в ночное время. Диабетическая нейропатия сопровождается мышечной слабостью, ослаблением или потерей рефлексов, что приводит к изменению походки и нарушению координации движений. Изнуряющие боли и парестезии приводят к бессоннице, потере аппетита, похуданию, угнетению психического состояния больных – депрессии.
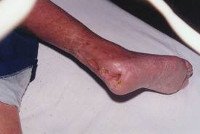
Поздними осложнениями периферической диабетической нейропатии могут являться язвенные дефекты стопы, молоткообразная деформация пальцев ног, коллапс свода стопы. Периферическая полинейропатия довольно часто предшествует нейропатической форме синдрома диабетической стопы.
При урогенитальной форме автономной диабетической нейропатии нарушается тонус мочевого пузыря и мочеточников, что может сопровождаться задержкой мочеиспускания или недержанием мочи. Пациенты с сахарным диабетом склонны к развитию мочевых инфекций (цистита, пиелонефрита). Мужчины могут предъявлять жалобы на эректильную дисфункцию, нарушение болевой иннервации яичек; женщины – на сухость влагалища, аноргазмию.
Запор. Запор у взрослых. Изжога. Ломота в мышцах. Отсутствие аппетита. Понос (диарея). Потливость. Слабость в ногах. Снижение потоотделения. Судороги. Сухость во рту. Тремор.
Диагностика
Диагностический алгоритм зависит от формы диабетической нейропатии. На первичной консультации тщательно анализируются анамнез и жалобы на изменения со стороны сердечно-сосудистой, пищеварительной, дыхательной, мочеполовой, зрительной систем. У пациентов с диабетической нейропатией необходимо определение уровня глюкозы, инсулина, С-пептида, гликозилированного гемоглобина крови; исследование пульсации на периферических артериях, измерение АД; проведение осмотра нижних конечностей на предмет наличия деформаций, грибковых поражений, натоптышей и мозолей.
В зависимости от проявлений в диагностике диабетической нейропатии, кроме эндокринолога и диабетолога, могут участвовать другие специалисты – кардиолог, гастроэнтеролог, невролог, офтальмолог, уролог-андролог, гинеколог, ортопед, подолог. Первичное обследование сердечно-сосудистой системы заключается в проведении ЭКГ, кардиоваскулярных тестов (пробы Вальсальвы, ортостатической пробы и тд ), ЭхоКГ; определении уровня холестерина и липопротеидов.
Неврологическое обследование по поводу диабетической нейропатии включает проведение электрофизиологических исследований: электромиографии, электронейрографии, вызванных потенциалов. Производится оценка рефлексов и различных видов сенсорной чувствительности: тактильной с использованием монофиламента; вибрационной — с помощью камертона; температурной — путем прикосновения холодного или теплого предмета; болевой — методом покалывания кожи тупой стороной иглы; проприоцептивной – с помощью пробы на устойчивость в позе Ромберга. К биопсии икроножного нерва и биопсии кожи прибегают при атипичных формах диабетической нейропатии.
Гастроэнтерологическое обследование при диабетической нейропатии предполагает проведение УЗИ органов брюшной полости, ЭГДС, рентгенографии желудка, исследования пассажа бария по тонкой кишке, тестов на хеликобактер. При жалобах со стороны мочевыводящей системы исследуется общий анализ мочи, выполняется УЗИ почек, мочевого пузыря (в т. УЗИ с определением остаточной мочи), цистоскопия, внутривенная урография, электромиография мышц мочевого пузыря и тд.
Лечение
Лечение диабетической нейропатии проводится последовательно и поэтапно. Эффективная терапия диабетической нейропатии невозможна без достижения компенсации сахарного диабета. С этой целью назначаются инсулин или таблетированные противодиабетические препараты, проводится мониторирование уровня глюкозы. В рамках комплексного подхода в лечению диабетической нейропатии необходима разработка оптимального рациона питания и режима физических нагрузок, снижение избыточной массы тела, поддержание нормального уровня артериального давления.
В течение основного курса показан прием нейротропных витаминов (группы В), антиоксидантов (альфа-липоевой кислоты, витамина Е), микроэлементов (препараты Mg и Zn). При болевой форме диабетической нейропатии целесообразно назначение анальгетиков, противосудорожных средств.
Полезны физиотерапевтические методы лечения: электростимуляция нервов, магнитотерапия, лазеротерапия, светотерапия; акупунктура, ЛФК. При диабетической нейропатии необходим особо тщательный уход за стопами: ношение удобной (по показаниям – ортопедической) обуви; выполнение медицинского педикюра, ножных ванн, увлажнение стоп Лечение автономных форм диабетической нейропатии проводят с учетом развившегося синдрома.
Прогноз
Раннее выявление диабетической нейропатии (как периферической, так и автономной) – залог благоприятного прогноза и улучшения качества жизни пациентов. Начальные стадии диабетической нейропатии могут быть обратимы за счет достижения стойкой компенсации сахарного диабета. Осложненная диабетическая нейропатия является лидирующим фактором риска безболевых инфарктов миокарда, нарушений сердечного ритма, нетравматических ампутаций нижних конечностей.
Профилактика
С целью профилактики диабетической нейропатии необходим постоянный контроль уровня сахара крови, своевременная коррекция лечения, регулярное наблюдение у диабетолога и тд специалистов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Сахарный диабет является распространенным заболеванием во всем мире. Клиническое протекание болезни зачастую сопровождается развитием хронических осложнений. Одним из осложнений заболевания является диабетическая полинейропатия.
Хроническая диабетическая (сенсомоторная) полинейропатия – это распространенная форма нейропатии, которая сопровождается чувствительными, вегетативными и двигательными нарушениями.
Код по МКБ-10
Е 10.42 диабетическая полинейропатия при СД1,
Е11.42диабетическая полинейропатия при СД 2,
G 63.2 диабетическая дистальная полинейропатия.
 Диабетическая полинейропатия сопровождается болевым синдромом и существенно снижает уровень жизни пациентов.
Диабетическая полинейропатия сопровождается болевым синдромом и существенно снижает уровень жизни пациентов.
Развитие заболевания может привести к возникновению еще более серьезных осложнений. Таких, как: атаксия, сустав Шарко, синдром диабетической стопы, диабетическая остеоартропатия.
Диабетическая полинейропатия конечностей может привезти к гангрене и последующей ампутации.
Поэтому, важно предотвратить развитие, и начать эффективное лечение уже при первых признаках у пациентов с сахарным диабетом.
Причины развития
Основными этиологическими факторами, которые провоцируют развитие диабетической полинейропатии принято считать:
- Курение и алкоголь;
- Несоблюдение контроля за глюкозой в крови;
- Возраст;
- Артериальное давление;
- Нарушение соотношения липидов (жироподобных веществ) крови;
- Пониженное содержание инсулина в крови;
- Длительное течение сахарного диабета.
Многочисленные исследования указывают на то, что постоянный контроль за уровнем глюкозы и артериальным давлением существенно снижают развитие патологии. А своевременное применение инсулинотерапии снижает риск развития в два раза.
Симптомы
Симптомы диабетической полинейропатии проявляются болевыми ощущениями в нижних конечностях. Жгучая, тупая или зудящая боль, реже острая, колющая и пронизывающая. Чаще возникает в стопе и усиливается в вечернее время суток. В дальнейшем, боль может проявиться в нижней трети голени и руках.

Пациенты жалуются на частое онемение мышц, боли в суставах, нарушение походки. Это связано с развитием расстройства в нервной системе. Теряется температурная чувствительность, могут появиться трофические язвы.
Больной испытывает дискомфорт от прикосновения одежды. Болевой синдром в таких случаях носит постоянный характер и существенно ухудшает общее самочувствие больного.
Как выявить и уточнить диагноз?
Диагностика полинейропатии начинается с посещения врача, который тщательно собирает анамнез и назначает необходимые виды исследований.
В качестве основного исследования предпочтение отдается электронейромиографии. В дополнение могут применять исследования ВКСП (вегетативных кожных симпатических потенциалов).
Лечение патологии
После установки диагноза диабетическая полинейропатия, лечение начинается с этиотропной терапии. Важно нормализовать содержание глюкозы в крови. После постоянного контроля, в 70% случаев уменьшаются болевые ощущения. В некоторых случаях назначается инсулинотерапия.
В схему лечения при оксидантном стрессе, для восстановления пораженных , назначают медицинские препараты, с выраженным антиоксидантным действием. Прием препаратов осуществляется курсами достаточно длительное время. В это период идет контроль и наблюдение за пациентом.
Для снятия боли назначаются анальгетики и противовоспалительные препараты. Но, как указывают специалисты, полностью избавить от болевых ощущений они не способны, да и длительное применение может навредить правильной работе желудка.
При симптомах хронической нейропатической боли назначают анестетики, антидепрессанты и антиэпилептические препараты. В качестве дополнения к препаратам рекомендуют использовать пластыри с лидокаином, гели, мази и крема.
В качестве закрепления комплексного лечения диабетической полинейропатии, в зависимости от состояния пациента, назначают:
- физио лечение,
- магнито и фототерапию,
- электрофарез и токи,
- электростимуляцию мышц,
- иглоукалывание,
- гипербарическую оксигенацию,
- монохроматическое инфракрасное облучение.
Лечение народными средствами допускаются только с согласия лечащего врача. В качестве дополнения к традиционным методам лечения может применяться фитотерапия и использование целебных мазей.
Эффективным лечением диабетической полинейропатии считается индивидуальный подход врача к каждому пациенту с комплексом консервативных методов лечения.
Источник
Диабетическая полинейропатия – наиболее частое осложнение сахарного диабета, которое проявляется дистрофически-дегенеративными изменениями, нарушением функции периферических соматических и вегетативных нервов. Неврологи Юсуповской больницы применяют инновационные методики выявления заболевания. Диагностические исследования проводят с помощью новейшей аппаратуры. Наши врачи придерживаются мировых стандартов лечения диабетической полинейропатии и в то же время индивидуально подходят к выбору схемы терапии каждому пациенту.
Диагностика и лечение заболевания
В десятом международном классификаторе болезней зарегистрированы следующие формы диабетической полинейропатии: сенсорная, моторная, сенсомоторная. Сенсорная форма заболевания проявляется следующими симптомами:
· ночными судорогами икроножных мышц;
· покалыванием;
· жжением;
· зябкостью ног;
· онемением;
· ощущением ползанья мурашек.
Для моторной формы заболевания, которая бывает симметричной и ассиметричной, характерна слабость, атрофия мышц нижних конечностей. Сенсомоторная форма полинейропатии также может быть как симметричной, так и несимметричной.
Сенсомоторная диабетическая полинейропатия проявляется смешанной симптоматикой, характерной для предыдущих форм заболевания. Учёные выделяют автономные (вегетативные) разновидности диабетической полинейропатии:
· кардиоваскулярную;
· гастроинтестинальную;
· урогенитальную;
· бессимптомную.
Следствие диабетической полинейропатии – синдром диабетической стопы. Он развивается при инфицировании язвы или разрушении глубоких тканей, которое связано с неврологическими нарушениями и снижением микроциркуляции в капиллярах нижних конечностей.
Причины и механизмы развития
Диабетическая полинейропатия развивается при хроническом увеличении уровня глюкозы в крови. Сахарный диабет – эндокринное заболевание, которое сочетает в себе признаки как метаболической (при сахарном диабете второго типа), так и аутоиммунно-метаболической (при сахарном диабете первого типа) патологии. Клинически диабетические полинейропатии проявляются нарушением чувствительности и мышечной атрофией.
Вследствие аутоиммунных процессов, которые при сахарном диабете преимущественно протекают в нервных волокнах, обеспечивающих движения и глубокую чувствительность, происходит демиелинизация оболочки аксонов. У пациентов снижаются или выпадают сухожильные рефлексы, нарушается глубокая чувствительность. Каскады патологических процессов, которые запускаются сахарным диабетом, связаны между собой. Они продолжаются даже после устранения первичного фактора – хронического повышения уровня глюкозы в крови.
Оксидативный стресс – каскад патологических реакций, в результате которого накапливаются свободные радикалы и снижается антиоксидантная защита. Клеточная мембрана дополнительно повреждается свободнорадикальными частицами и продуктами перекисного окисления липидов. Особенно высок энергетический обмен веществ в периферических нервах. Чем дальше нервное волокно расположено от центра нерва, тем больше его энергетические потребности.
В результате биохимических реакций образуется 38 молекул АТФ – основного источника энергии. При недостаточной выработке аденозинтрифосфата развивается «энергетический голод», активизируется распад белков и накапливается токсичный аммиак, разрушающий нервную ткань.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
Диабетическая полинейропатия является одним из опасных осложнений сахарного диабета, основывающимся на повреждении нервных волокон конечностей. По статистике гораздо чаще недуг наблюдается у пациентов, повышенный уровень сахара в крови которых наблюдается не менее 15-20 лет. Проявляется как при 1 типе заболевания, так и при 2.
Полинейропатия поражает оба отдела периферической нервной системы человека — соматический и вегетативный. Зачастую этот тип патологии поражает нижние конечности, гораздо реже верхние. На первой стадии характерных проявлений заболевания не наблюдается. Может снизиться чувствительность кожных покровов, повышаться температура тела, возникнуть несильная боли, тремор.
Вторая стадия характеризуется сильными болями по всему телу, покалыванием, онемением конечностей. На последней стадии появляются жжение, боль прогрессирует особенно в ночное время суток, у больного появляются язвы на коже, которые в результате могут привести к ампутации конечности.
Для лечения пациенту назначаются специальные препараты, основная направленность действия которых заключается в снижении уровня сахара в крови, устранении причин и проявлений полинейропатии. Врачи Юсуповской клиники проведут комплекс диагностических мероприятий и в соответствии с полученной клинической картиной назначат лечение.
Клиническая картина
В дебюте заболевания диабетическая полинейропатия проявляется следующими первыми признаками:
- онемением нижних конечностей;
- отёками стоп и голеней;
- выраженным мышечным и суставным болевым синдромом;
- ощущением покалывания в ногах;
- мышечной слабостью;
- расстройством двигательной функции;
- снижением чувствительности в нижних конечностях.
Поскольку у пациентов, страдающих сахарным диабетом, чаще выявляют сенсорную диабетическую полинейропатию, при которой патологический процесс обычно затрагивает чувствительные длинные нервы, которые идут к кистям и стопам, первые симптомы заболевания возникают в нижних конечностях. С включением в патологический процесс малых нервных сенсорных волокон, возникают следующие симптомы:
- Ощущение жжения и покалывания;
- Потеря чувствительности кожи к перепадам температуры;
- Онемение конечностей;
- Боль, возникающая в ночное время суток;
- Отеки;
- Ощущение зябкости в стопах и кистях;
- Покраснение, сухость и шелушение кожи;
- Длительно незаживающие трофические язвы, раны;
- Костные мозоли.
При поражении длинных чувствительных волокон повышается чувствительность кожи, нарушается координация, утрачивается чувство равновесия. Происходят изменения в суставах, ухудшается двигательная способность пальцев. Повреждение чувствительных нервов проявляется полной или частичной потерей ощущений в конечностях. Пациент не испытывает боли при ожоге или обморожении, механическом повреждении кожных покровов. Раны долго не заживают, а при их инфицировании может развиться гангрена. В такой ситуации хирурги вынуждены ампутировать часть конечности.
Пациенты, у которых поражаются малые нервные волокна, ощущают боль в стопах и икроножных мышцах. Она может иметь разный характер – быть колющей, тупой, ноющей или дёргающей. Болевой синдром усиливается в вечернее или ночное время суток. Иногда боль начинает беспокоить больного сахарным диабетом в дебюте терапии заболевания. При снижении уровня глюкозы в крови боль обычно проходит. Если болевой синдром исчезает при высоком уровне глюкозы, это свидетельствует о прогрессировании патологического процесса. Когда происходит поражение двигательных нервов, то мышцы пациента ослабевают и уменьшаются в объёме.
Если у пациента развивается обширное поражение чувствительных и двигательных нервов, он ощущает зябкость или похолодание конечностей вне зависимости от температуры окружающего воздуха. Пациенты, у которых поражены малые волокна, перестают различать горячее и холодное. Это во много раз повышает риск обморожений и ожогов. Наиболее распространенный симптом диабетической полинейропатии, а зачастую и единственный – ощущение онемения в нижних конечностях.
Обследование пациентов
Неврологи Юсуповской больницы устанавливают диагноз «диабетическая полинейропатия» на основании жалоб пациента и неврологических симптомов. Клиническое обследование стопы включает оценку сосудистого статуса, биомеханики и структуры стопы, целостности кожных покровов. Эндокринологи и неврологи рекомендуют больным сахарным диабетом проходить обследования на наличие диабетической полинейропатии один раз в год даже при отсутствии жалоб. Если есть подозрение на поражение периферических нервов, обследование необходимо проходить не реже одного раза в 6 месяцев. Регулярные обследования позволяют выявить болезнь на ранней стадии и своевременно начать адекватную терапию.
Поскольку с помощью одного метода исследования выявить диабетическую полинейропатию невозможно, врачи клиники неврологии проводят комплексное обследование. Оно включает визуальный осмотр, лабораторные и инструментальные диагностические методы. Обычно пациент проходит комплексный осмотр терапевтом, эндокринологом, неврологом и сосудистым хирургом. Врачи изучают следующие показатели:
- уровень артериального давления в конечностях;
- выраженность рефлексов;
- чувствительность кожных покровов;
- наличие отёков;
- состояние кожных покровов.
В некоторых случаях заболевание протекает бессимптомно, но это вовсе не значит, что у больных сахарным диабетом отсутствует поражение периферических нервных волокон. Чтобы выявить патологический процесс на доклинической стадии неврологи Юсуповской больницы назначают электромиографию и количественное сенсорное тестирование. Последний метод позволяет наиболее точно определить состояние чувствительных нервов с учетом веса, роста и возраста пациента.
Лабораторные исследования при диабетической ангиопатии включают следующие анализы:
- определение уровня глюкозы в плазме крови;
- исследование содержания холестерина;
- выявление уровня токсических веществ, которые находятся в организме.
Также в Юсуповской больнице неврологи проводят следующие инструментальные исследования:
- магнитно-резонансную томографию;
- электронейромиографию;
- биопсию нервов.
Анализ результатов исследований позволяет установить точный диагноз до появления клинических признаков диабетической полинейропатии или в дебюте заболевания.
Лечение
Для успешного лечения диабетической полинейропатии эндокринологи Юсуповской больницы удерживают на нормальном уровне глюкозу в плазме крови. Неврологи проводят комплексную терапию, которая включает следующие фармакологические препараты:
- витамины;
- анальгетики;
- ингибиторы альдозоредуктазы;
- антигипоксанты.
Наиболее эффективное средство лечения диабетической полинейропатии – тиоктовая (α-липоевая) кислота, тиогамма.
Патогенетическая терапия диабетической полинейропатии проводится витаминами группы В (тиамином – В1, пиридоксиномом – В6, цианокобаламином – В12), аденозитрифосфорной кислотой. Лучше усваивается в организме жирорастворимая форма тиамина – бенфотиамин.
Неврологи применяют апробированную схему трехступенчатой терапии диабетической полинейропатии:
- высокие дозы бенфотиамина в комбинации с мильгамма драже, затем ежедневный приём драже мильгаммы;
- при неэффективности первой ступени пациентам в течение двух недель ежедневно вводят внутривенно по 600мг тиогамма;
- при тяжелых формах полинейропатии парентерально вводят тиогамму и внутрь дают принимать драже мильгаммы.
Для стабилизации клеточной мембраны и улучшения поступления в ткани кислорода неврологи назначают пациентам, страдающим диабетической полинейропатией, аденозинтрифосфорную кислоту (АТФ). Препарат выпускается в форме таблеток и раствора для инъекций. Молекулы АТФ обеспечивают нормальную работу синапсов (каналов связи между клетками), возбуждение рецепторов, нормальное проведение импульса по нервным волокнам, повышают функцию мышц.
Симптоматическая терапия направлена на ликвидацию или уменьшение болевого синдрома. При наличии нейропатической боли пациентам назначают местные анестетики, опиоиды, антиконвульсанты, антидепрессанты. Неврологи отдают предпочтение трициклическим антидепрессантам. Наиболее эффективный препарат – амитриптилин в дозировках от 25 до 150 мг в сутки. Терапию начинают с 10 мг препарата в сутки, дозу постепенно повышают. Титрование дозы позволяет уменьшить побочное действие лекарственного средства.
Эффективно уменьшают нейропатическую боль антиконвульсанты – карбамазепин и фенитоин. Эти лекарственные средства обладают выраженными побочными эффектами, поэтому неврологи не применяют их в качестве препаратов первой линии. Высокой анальгетической активностью обладают антиконвульсанты второго поколения: габапентин и прегабалин.
При неэффективности традиционной анальгезирующей терапии неврологи купируют выраженный болевой синдром опиоидами – трамадолом. Он значительно уменьшает выраженность боли, повышает физическую и социальную активность пациентов. Чтобы снизить вероятность развития побочных эффектов и наркотической зависимости, вначале назначают низкие дозы трамадола (50 мг 1 или 2 раза в день), затем титруют каждые 3–7 дней до максимальной дозы 100 мг 4 раза в день. Трамадол входит в состав комбинированного анальгетика залдиар. Оптимальное обезболивающее действие при диабетический полинейропатии оказывает дулоксетин – блокатор обратного захвата норэпинефрина и серотонина. Он блокирует боль на уровне головного и спинного мозга.
Местное обезболивающее действие оказывают пластыри и гели с 5% раствором лидокаина. Местный анестетик капсаицин поступает в аптечную сеть в форме лосьонов, кремов, гелей и шариковых аппликаторов. Их наносят на всю болезненную область 4 раза в день. Боль при диабетической полинейропатии уменьшается после введения пациентам ботулотоксина типа А. Расширяет сосуды и существенно облегчает боль, вызванную поражением периферических нервов при диабетической полинейропатии, глицерил тринитрат.
Специалисты клиники физической реабилитации Юсуповской больницы применяют физиотерапевтические методы лечения диабетической полинейропатии:
- лазеротерапию;
- светотерапию;
- гипербарическую оксигенацию;
- электростимуляцию нервов;
- магнитотерапию;
- иглорефлексотерапию;
- массаж;
- лечебную физкультуру.
В схему терапии пациентам с синдромом диабетической стопы входят антибиотики широкого спектра действия, антикоагулянты, дезагреганты, растворы, улучшающие реологические свойства крови. При развитии язвенных дефектов стоп, медицинский персонал клиники неврологии проводит их хирургическую обработку:
- удаление гиперкератоза;
- очищение раны от струпа;
- постоянное увлажнение раны антисептическими растворами;
- промывание раны растворами препаратов, которые не нарушают целостность грануляционной ткани.
Перевязки выполняют щадяще, не травмируя ткани. Язву ведут открытым способом, создавая оптимальные условия для оттока содержимого раны.
Пациентам с диабетической стопой на 2 недели предписывают постельный режим, затем рекомендуют ношение ортопедической обуви. Для того чтобы пройти обследования и курс эффективной терапии диабетической полинейропатии, записывайтесь на приём к неврологу Юсуповской больницы по телефону. Контакт-центр работает 24 часа в сутки без выходных и перерывов.
Прогноз и профилактика
Прогноз для жизни удовлетворительный при правильно подобранном и квалифицированном лечении, преемственности пациента к проводимой терапии, соблюдении им режима питания, контроле уровня глюкозы в крови. Неврологи рекомендуют пациентам, страдающим диабетической полинейропатией, изменить образ жизни: исключить курение, употребление алкогольных напитков и наркотических веществ. Больным следует избегать чрезмерных эмоциональных нагрузок и стрессов.
Пациенту необходимо подобрать комфортную обувь из натуральных материалов, следить за целостностью кожных покровов. При повреждении кожи обрабатывать ранки, ссадины и потёртости местными средствами, оказывающими антибактериальное и ранозаживляющее действие. Не рекомендуется долгое время стоять на одном месте. Во время ходьбы на длинные дистанции нужно делать остановки для отдыха. Микроциркуляцию в конечностях улучшают контрастные ванны.
Врачи клиники физической реабилитации разрабатывают пациентам индивидуальный комплекс упражнений для укрепления мышц, предотвращения атрофии, увеличения амплитуды движений в суставах, улучшения кровотока. При появлении первых признаков диабетической полинейропатии записывайтесь на приём к неврологу Юсуповской больницы, позвонив по номеру контакт центра в любое время суток.
Автор

Невролог, кандидат медицинских наук
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Наши специалисты

Руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии


