Дети с синдромом клиппеля фейля

Синдром Клиппеля-Фейля — генетически детерминированная аномалия строения шейного отдела позвоночника, включающая уменьшение количества и сращение позвонков. Клинически проявляется визуально определяемым укорочением шеи, низким расположением границы роста волос на затылке, ограничением движений головой. Как правило, синдром Клиппеля-Фейля сочетается с другими врожденными аномалиями скелета и соматических органов. В диагностике участвуют различные узкие специалисты, проводится рентгенография, КТ и МРТ позвоночника, генетический анализ, расширенное обследование внутренних органов (сердца, почек, легких, головного мозга). Консервативное лечение проводится средствами массажа, ЛФК и физиотерапии. Возможно хирургическое лечение — операция цервикализации.
Общие сведения
Синдром Клиппеля-Фейля — врожденная, генетически обусловленная патология шейного отдела позвоночника, заключающаяся в сращении (синостозе) и уменьшении количества позвонков. Наиболее типичным и постоянным признаком синдрома является выраженное укорочение шеи, в связи с чем в медицинской практике он также упоминается как синдром короткой шеи. В большинстве случаев сочетается с другими аномалиями развития костно-мышечной системы (кривошеей, сколиозом, болезнью Шпренгеля, гипоплазией верхней конечности, синдактилией) и врожденными пороками внутренних органов (почек, сердечно-сосудистой системы, легких). Синдром Клиппеля-Фейля относится к редким заболеваниям. Частота его встречаемости — примерно 1 случай на 120 тыс. новорожденных детей. Впервые синдром был описан в 1812 г. во Франции неврологом Клиппелем и рентгенологом Фейлем, имена которых легли в основу его названия.
Современная клиническая неврология классифицирует синдром Клиппеля-Фейля на 3 типа. Первый тип — KFS1 — характеризуется уменьшенным количеством шейных позвонков. В норме у человека в шейном отделе 7 позвонков, при KFS1 обычно 4-5. Второй тип — KFS2 — синостоз всех позвонков шейного отдела, их спаянность с затылочной костью и верхнегрудными позвонками. Третий тип — KFS3 — представляет собой комбинацию первого или второго со сращением позвонков в нижнем грудном и поясничном отделах. Зачастую в шейном отделе наблюдаются добавочные ребра и spina bifida — незаращение позвонковых дужек.
Синдром Клиппеля-Фейля
Причины синдрома Клиппеля-Фейля
Синдром Клиппеля-Фейля относится к генетически детерминированной патологии. Изредка возникают спорадические случаи синдрома. Аномалия формируется внутриутробно, еще в эмбриональном периоде за счет гипо- и аплазии, нарушения разделения шейных сегментов, запаздывания слияния в процессе закладки позвонков. Генетические аберрации гетерогенны. При KFS1 они затрагивают локус q22.1 8-й хромосомы, при KFS2 находятся в локусе q22.1 5-й хромосомы, при KFS3 — в локусе q13.31 12-й хромосомы. Наиболее изученным является ген GDF6, ответственный за возникновение KFS1. Мутации в этом гене приводят к нарушению синтеза белка, участвующего в формировании костно-суставного аппарата путем создания разграничения между отдельными костями. В зависимости от типа синдром Клиппеля-Фейля имеет различный механизм наследования: для KFS1 и KFS3 он аутосомно-доминантный, для KFS2 — аутосомно-рецессивный.
Симптомы синдрома Клиппеля-Фейля
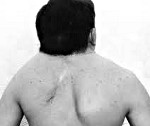
Основной клинической триадой, характеризующей синдром Клиппеля-Фейля, выступает укорочение шеи, смещение границы роста волос вниз по задней поверхности шеи, нарушение подвижности позвоночника в шейном отделе. Выраженность укорочения шеи может варьировать, в наиболее тяжелом варианте мочки ушей достают плеч, а подбородок — грудины, затруднено глотание и дыхание. Характерно широкое разведение лопаток и зачастую их укорочение. Может наблюдаться типичное для болезни Шпренгеля высокое стояние одной из лопаток. В ряде случаев отмечаются аномалии мускулатуры плечевого пояса и складки на шее. В редких случаях возникает корешковый синдром — боли, связанные со сдавлением шейных спинномозговых корешков.
В 50-60% случаев синдром Клиппеля-Фейля сочетается со сколиозом, в 25% случаев — с костным вариантом кривошеи. Возможно сочетание синдрома короткой шеи с аномалиями верхних конечностей (полидактилией, синдактилией, врожденными ампутациями), деформацией стоп, пороками ребер, аномалиями зубов, асимметрией лица, дальнозоркостью. У 45% пациентов диагностируется дистопия, аплазия или гипоплазия почек, возможен гидронефроз, эктопия мочеточников. У 25% больных выявляется врожденная глухота, у 20% — волчья пасть, у 15% — врожденные пороки сердца (открытый артериальный проток, ДМЖП, ДМПП, декстрапозиция аорты). Может наблюдаться аплазия или гипоплазия легких.
Со стороны нервной системы бывает олигофрения (умственная отсталость), эпилепсия, гидроцефалия, спинно-мозговая грыжа, микроцефалия, глазодвигательные расстройства (косоглазие, птоз, синдром Горнера). С раннего возраста характерна мышечная слабость в конечностях и синкинезии — непроизвольные одновременные движения обеих рук, чаще только кистей. Со временем могут возникать спастические и вялые пара- и тетрапарезы.
Диагностика синдрома Клиппеля-Фейля
Верификация диагноза проводится на основании наблюдаемой с рождения типичной триады признаков, данных осмотра, семейного анамнеза, результатов инструментальных и генетических исследований. Установить синдром Клиппеля-Фейля с подробным указанием имеющихся сопутствующих аномалий возможно только в результате совместной работы многих узких специалистов: невролога, ортопеда, генетика, кардиолога, нефролога, пульмонолога, офтальмолога.
В первую очередь проводится рентгенография шейного отдела позвоночника в 2-х проекциях. При KFS1 на рентгенограммах в большинстве случаев определяется полный синостоз 4-5 позвонков в единый малодифференцированный конгломерат. В ряде случаев между позвонками находятся узкие светлые полоски, соответствующие недоразвитым дискам, что говорит о частичном синостозе, который по мере роста ребенка приводит к искривлению позвоночника. Синдром Клиппеля-Фейля II типа рентгенологически характеризуется сочетанием синостозов 7 шейных позвонков с ассимиляцией атланта и сращением верхних грудных позвонков. Для исключения KFS3 проводят рентгенографию грудного и поясничного отделов позвоночника.
Более полную информацию о костных аномалиях дает КТ позвоночника. Однако ее применение в раннем детском возрасте ограниченно из-за сопутствующей исследованию лучевой нагрузки. При необходимости для оценки состояния мягкотканных структур пораженного отдела (корешков, спинного мозга) возможно проведение МРТ позвоночника. Дифференцировать синдром Клиппеля-Фейля следует от врожденной мышечной кривошеи и туберкулеза позвоночника.
Диагностический алгоритм также включает обследование состояния внутренних органов: нейросонографию, МРТ головного мозга, УЗИ брюшной полости, УЗИ сердца, ЭКГ, УЗИ или КТ почек, экскреторную урографию, рентгенографию органов грудной полости. Проводится консультирование у генетика с анализом генеалогического древа и ДНК-тестированием.
Лечение и прогноз синдрома Клиппеля-Фейля
Осуществляются преимущественно консервативные лечебные мероприятия, направленные на предупреждение развития деформаций позвоночника и увеличение объема движений в шее. Проводят массаж шейного отдела и воротниковой зоны, плечевого пояса и верхних конечностей. Рекомендованы регулярные занятия лечебной физкультурой. Возможно применение физиотерапии. По показаниям проводят симптоматическое лечение нарушений в работе соматических органов. При корешковых болях назначают анальгетики, ношение воротника Шанца.
Стойкий болевой синдром, обусловленный компрессией корешков верхними ребрами, является показанием к проведению операции. Хирургическое вмешательство проводится согласно технике Бонола и представляет собой т. н. цервикализацию путем резекции верхних 4-х ребер. Доступ осуществляют через паравертебральный разрез, идущий параллельно внутреннему краю лопатки. Операция выполняется в 2-этапа, отдельно на каждой стороне.
Сам по себе синдром Клиппеля-Фейля имеет благоприятный витальный прогноз. Наличие пороков развития соматических органов значительно осложняет ситуацию и может выступать причиной преждевременной смерти. В функциональном отношении прогноз неблагоприятный, несмотря на проводимые консервативные мероприятия, у пациентов сохраняется выраженное ограничение движений головой, степень которого зависит от типа и тяжести синдрома. Течение заболевания может усугубиться происходящими в позвоночнике дегенеративными изменениями.
Источник

Столь редкое заболевание, как синдром Клиппеля-Фейля, представляет собой порок развития шейных и верхнегрудных позвонков, при этом основным внешне видимым признаком болезни выступает лишь короткая и малоподвижная шея.
При этом важно отметить, что это, по сути, не болезнь, а особая особая аномалия развития человека, приводящая к возникновению многих других болезней позвоночника.
Что представляет собой? ↑
Согласно статистическим данным, это довольно редкий порок развития человека — с ним сталкивается один человек из 120-ти тысяч.
Данная аномалия характеризуется:
- значительной деформацией и укорочением шеи;
- сращением позвонков, их малыми размерами по сравнению с нормой;
- меньшим количеством имеющихся шейных позвонков.

Фото: внешние признаки синдрома Клиппеля-Фейля
Обычно у таких больных лопатки расположены слишком высоко.
Это может обусловливаться тем, что восполняется недостающее количество шейных позвонков за счет позвонков грудного отдела.
Заболевание Клиппеля–Фейля специалисты также именуют синдромом короткой шеи.
Данный недуг описали впервые еще в 1912 году двое опытных французских врачей, а именно — Клиппель Морис и Фейлем Андре, их именами в дальнейшем и был назван данный синдром.
По мнению специалистов, данное заболевание способно привести к 3-ем различным типам деформации позвоночника:
- уменьшению количества шейных позвонков;
- синостозу шейного отдела (в этом случае он срастается в неподвижное и монолитное образование с затылочной костью);
- сочетанию первых двух деформаций, когда наблюдается синостоз нижнегрудных и поясничных позвонков.

Причины возникновения ↑
Развитие данного заболевания в внутриутробный период может произойти в результате:
- сегментации;
- нарушения васкуляризации;
- аплазии;
- задержки слияния в фетальном и эмбриональном периодах парного формирования позвонков;
- гипоплазии.
Сформировавшиеся синостозы верхних грудных и шейных позвонков, уменьшение количества шейных позвонков до 4х — 5-ти, несращение тел и дуг позвонков позволяют по итогу определить не только общую клиническую картину, но и понять, насколько сильна деформация при этом синдроме.

Все специалисты выделяют наследственные факторы, которые способствуют возникновению синдрома Клиппеля-Фейля:
- Генетический наследственный дефект в 12 или 5, 8 хромосоме. У больного ребенка при этом полностью наблюдается нарушение образования так называемой дифференциации роста, необходимой для нормального дальнейшего развития скелета (в том числе, для образования между суставами и костями границ). Это неизбежно приводит со временем к нарушению формирования и закладки верхних грудных и шейных позвонков на 3-ей – 8-ой неделе развития внутри утробы матери.
- Аутосомно-доминантный тип наследования болезни. При этой форме наследования в семье, в которой один из родителей болеет, вероятность появления на свет больного ребенка составляет от 50-ти до 100 процентов. Данный тип наследования встречается чаще всего при синдроме Клиппеля-Фейля.
- Аутосомно-рецессивный тип наследования заболевания. В этом случае в семье, в которой один из родителей болеет, вероятность появления на свет больного ребенка составляет от нуля до 50-ти процентов.
Симптомы и признаки ↑
Классическая триада признаков включает в себя:
- чрезмерно короткую шею;
- низко расположенную границу между волосами и шеей;
- ограничение подвижности всех суставов головы.
Наиболее ярко выраженным признаком считается именно укороченная шея, но в плане диагностики самым информативным симптомом выступает ограниченное движение головы. Как правило, в большей степени нарушаются ротационные движения.
Развитие на фоне заболевания других аномалий
Важно отметить, что данный синдром довольно часто сочетается со многими другими аномалиями.
Так, примерно у 25-ти – 30-ти процентов больных определяются при осмотре:
- сколиоз;
- костная ригидная форма кривошеи;
- крыловидные складки на шее;
- высокое расположение лопаток — болезнь Шпренгеля.

Фото: болезнь Шпренгеля
Кроме того, он может сопровождаться развитием аномалии нижних и верхних конечностей:
- гипоплазией первого пальца кисти;
- синдактилией;
- дополнительными пальцами;
- отсутствием локтевой кости;
- гипоплазией грудинной мышцы;
- гипоплазией верхней конечности;
- деформацией стоп.
Скрытые аномалии в развитии внутренних органов у пациентов с этим заболеванием собой представляют большую опасность для их жизни, чем сам синдром Клиппеля-Фейля .
Дело в том, что примерно у 35-ти процентов больных имеются весьма тяжелые и опасные аномалии развития почек в форме гипоплазии лоханок, аплазии, гипоплазии, эктопии мочеточников и гидронефроза.
Помимо этого, довольно часто наблюдаются аномалии развития сердечной и сосудистой систем (незаращение боталлова (артериального) протока, дефекты в развитии межжелудочковой перегородки, отсутствие легкого, декстропозиция аорты и другие).

Рис.: аномалии развития аорты
Нарушение развития всего позвоночного столба нередко сопровождается серьезными сбоями в развитии у ребенка его нервной системы:
- в раннем возрасте негативные изменения со стороны центральной нервной системы могут проявляться в форме синкинезий, то есть, содружественных, непроизвольных движениях рук, кистей;
- в более старшем возрасте неврологическая симптоматика в большинстве случаев дополняется сложными вторичными изменениями корешков и спинного мозга, развившимися в результате дегенеративных различных изменений позвоночника, а также из-за протрузии черепного основания и сужения всего позвоночного канала.
Также при синдроме Клиппеля-Фейля могут встречаться симптомы, наличие которых вовсе не является обязательным, однако при этом заболевании у детей они появляются в настоящее время довольно часто.
К ним относятся:
- асимметрия лица;
- сколиоз — боковое искривление позвоночника;
- кривошея (сильное искривление шеи);
- высокое расположение лопатки;
- сморщивание кожи на шее;
- слабость лицевых мышц (иными словами — параличи);
- глухота;
- расщепления неба.
 Как распознать растяжение связок в колене? Симптомы растяжения связок коленного сустава вы можете найти в нашей статье.
Как распознать растяжение связок в колене? Симптомы растяжения связок коленного сустава вы можете найти в нашей статье.
Помогает ли иглоукалывание при остеохондрозе? Узнайте здесь.
Классификация (типы заболевания) ↑
На основе полученных данных при проведении рентгенологического исследования, специалисты выделяют следующие классификации синдрома:
- Сращение шейных позвонков (нескольких одновременно).
- Отсутствие нескольких позвонков (шейных).
- Уменьшенные размеры шейных позвонков.
Так же возможна комбинация любых из названных признаков.
Тип заболевания определяется врачами по уменьшению количества позвонков и по уже сформировавшимся синостозам.
Поскольку этот порок является врожденным, он начинает проявлять себя с самого рождения ребенка.
Диагностика ↑
Осмотр и анамнез болезни
При первом же осмотре пациента врач анализирует жалобы больного (родителей) и проводит анамнез заболевания.
Первое, что спросит доктор — были ли в вашей семье случаи похожего заболевания?

Тщательный неврологический осмотр
Врач оценивает подвижность шеи (наклоняет ее вбок и вперед-назад, делает ею вращения по сторонам).
Также доктор оценивает наличие искривлений позвоночника.
Назначение рентгенографии верхнегрудного и шейного отделов позвоночника
Это исследование так же называется спондилографией.
Оно позволяет в точности произвести оценку состояния позвонков, выявить, насколько они уменьшены, имеется ли сращение.
Важно отметить, что ренгтенологическое исследование обязательно проводится и в положении полного разгибания и сгибания шеи, дабы можно было выявить нестабильность шейного отдела позвоночника.

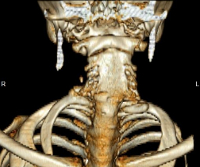
Фото: синдром Клиппеля-Фейля на снимке
В настоящее время на основании достоверного рентгенологического метода и благодаря исследованиям Фейля, специалисты выделяют две формы заболевания:
- Первый тип болезни: Си и G полностью слиты в один костный конгломерат, в него вовлечены и остальные шейные позвонки. Как правило, шейный отдел представлен 4-мя — 5ью позвонками. Могут встречаться и другие аномалии в развитии позвонков, чаще всего это незаращение позвоночных дуг (spina bifida).
- Второй тип болезни по Фейлю. Характеризуется костными сращениями шейных ребер и нижележащих позвонков, присутствием синостоза так называемого атлантозатылочного сустава.
Аномалия в развитии шейного отдела обычно сочетается с различными неврологическими расстройствами.
Для того, чтобы выявить нестабильность позвонков, сужение позвоночного канала, гипоплазию и аплазию дисков, гипермобильность суставов, специалисты делают рентгенограммы в сагиттальной плоскости шейного отдела, при этом, больной должен максимально сгибать и разгибать голову.
Назначение ультразвукового исследования
Исследуется:
- сердце (нередко синдром сочетается с незаращением так называемого Боталлова протока – он закрывается примерно на 1-ой – 2-ой неделе после появления на свет ребенка, и незаращением всей межжелудочковой перегородки);
- почки (при синдроме Клиппеля-Фейля иногда отсутствует у ребенка одна почка).

Назначение ЭКГ (электрокардиография)
Данный метод исследования необходим для обнаружения признаков нарушенной работы сердца.
Составление «генеалогического дерева»
Оно проводится при помощи подробной беседы с пациентом и, по возможности, всеми его родственниками.
Дело в том, что имеет большое значение информация о возможном наличии аналогичных жалоб у родственников больного, а также возраст, в котором появились первые признаки недуга и степень родства (далекое, близкое).
Проведение генетического исследования
Данное исследование проводится не только у больного, но и некоторых у членов его семьи для того, чтобы обнаружить генетический дефект, передающийся детям по наследству.
.
Патологоанатомическое исследование позволяет выявить:
- частичное или полное спаивание двух или же больше грудных и шейных позвонков;
- межпозвоночные небольшие отверстия;
- деформацию позвонков или пока что только наличие небольших полупозвонков;
- присутствие некоторых медуллярных опухолевидных образований (ангиолипом);
- овального незаращение отверстия сердца;
- добавочные доли одного легкого;
- кистозные образования, расположенные по длине так называемого дигестивного тракта.
 Каким должен быть лордоз поясницы? Ответ в нашей статье про лордоз поясничного отдела.
Каким должен быть лордоз поясницы? Ответ в нашей статье про лордоз поясничного отдела.
Почему возникает болезнь Шинца у детей? Читайте здесь.
Парамедианная грыжа — что это такое? Узнайте тут.
Методы лечения ↑
Многие люди считают, что данный синдром неизлечим.
Однако для того, чтобы понять, можно ли вылечить данное заболевание и поможет ли операция, следует пройти обследований у высококвалифицированного специалиста.
К какому врачу обратиться?
С синдромом Клиппеля-Фейля следует обращаться к травматологу и хирургу. Также, возможно, понадобится консультация медицинского генетика и нейрохирурга.

Особенности терапии
Некоторые специалисты за основу берут исключительно консервативные методики лечения, которые в себя включают лечебную физкультуру и массаж.
Что касается медикаментозной терапии, то она подключается уже в тех тяжелых случаях, когда у больного появляются компрессия корешков (нервных) и сильные болевые ощущения.
В этой ситуации доктора редко назначают противовоспалительные нестероидные препараты, поскольку они малоэффективны.
И так как воспаления у больных синдромом Клиппеля-Фейля не наблюдается, врачи прописывают им традиционные анальгетики и назначают различные физиотерапевтические процедуры, которые призваны понижать болевой синдром.
При наличии синдрома Клиппеля-Фейля некоторые врачи предлагают косметическую операцию, при которой происходит удаление 4-ех первых ребер – они расположены выше, чем это требует норма.
Процедура эта называется «цервикализацией» по Бонола:
- хирург производит паравертебральный разрез по меж краем лопатки (внутренним) и остистыми отростками;
- от края лопатки врач отсекает ромбовидную и трапециевидную мышцы — их отводят внутрь, а лопатку кнаружи.
- затем, на протяжении 10-ти – 18-ти см доктор резецирует I-IV ребра и удаляет надкостницу.

Рис.: цервикализация
После осуществляют иммобилизацию гипсовой кроваткой, а позже — полиэтиленовым головодержателем.
Операция выполняется на одной стороне, а когда завершается период восстановления, операция проводится на другой стороне.
После операции прогноз благоприятный, шея не только становится длиннее, но и приобретает значительно большую подвижность.
Прогноз для больного ↑
Прогноз и течение болезни — относительно благоприятные.
По мнению специалистов, существующие аномалии не сильно сказываются на функциональной способности систем и аппаратов больных.
Поэтому, хоть и с некоторыми затруднениями, но все они могут свободно включаться в обыденную общественную жизнь.
В худшем случае движение головы все больше ограничивается из-за дегенеративных вторичных изменений позвоночника, которые иногда приводят к неврологическим тяжелым расстройствам.
К сожалению, проведение профилактики данного синдрома не представляется возможным, потому как он является сложным наследственным заболеванием.
Тем семьям, в которых уже наблюдались случаи подобной болезни, необходимо получить высококвалифицированное медико-генетическое консультирование – его суть состоит в тщательном обследовании пары, которая планирует зачатие ребенка.
Это крайне необходимо для оценки рисков рождения больного малыша.
Источник

