Десмоидный фиброматоз код мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Анатомия и патанатомия
- Симптомы
- Лечение
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Десмоидная опухоль.
Десмоидная опухоль
Описание
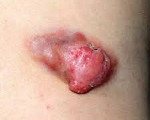
Десмоидная опухоль. Опухоль, развивающаяся из мышечно — апоневротических структур и занимающая промежуточное положение между доброкачественными и злокачественными новообразованиями. Склонна к прорастанию окружающих тканей, но не дает отдаленных метастазов. Может возникать на любом участке тела, чаще локализуется в области передней брюшной стенки, спины и плечевого пояса. Представляет собой плотное опухолевидное образование, расположенное в толще мышц или связанное с мышцами. При прогрессировании может прорастать сосуды, кости, суставы и внутренние органы. Диагноз выставляется на основании осмотра и данных дополнительных исследований. Лечение – оперативные вмешательства, лучевая терапия, химиотерапия.
Дополнительные факты
Десмоидная опухоль (десмоид, десмоидная фиброма, мышечно-апоневротический фиброматоз) – редкая соединительнотканная опухоль, развивающаяся из фасций, мышц, сухожилий и апоневрозов. Микроскопически лишена признаков злокачественности и никогда не дает отдаленных метастазов, при этом склонна к местному агрессивному росту и частому рецидивированию (нередко многократному), поэтому онкологи рассматривают десмоид как условно-доброкачественное новообразование. Составляет 0,03-0,16% от общего количества новообразований. В 64-84% случаев страдают женщины.
У представительниц слабого пола десмоидная опухоль обычно возникает на втором или третьем десятилетии жизни, в 94% случаев выявляется у рожавших пациенток, в 6% случаев – у нерожавших. У больных мужского пола десмоид чаще диагностируется в детском или подростковом возрасте. В постпубертатном периоде количество случаев заболевания у мужчин резко уменьшается. Обычно наблюдается медленное прогрессирование. Диагностику и лечение десмоидных опухолей осуществляют специалисты в области онкологии, дерматологии, хирургии, травматологии и ортопедии.
Десмоидная опухоль
Причины
Причины развития десмоидной опухоли пока остаются невыясненными. В качестве одного из самых вероятных факторов специалисты рассматривают травматические повреждения мышц, связок и апоневрозов (в том числе – в процессе родов у женщин). Кроме того, исследователи указывают на возможную связь десмоидной опухоли с уровнем половых гормонов и некоторыми генетическими нарушениями. По статистике, десмоид диагностируется у 20% пациентов, страдающих семейным аденоматозом – наследственным заболеванием, обусловленным генетической мутацией.
Анатомия и патанатомия
Десмоидная опухоль представляет собой плотный, как правило, одиночный узел, имеющий волокнистое строение. Цвет новообразования на разрезе серовато-желтый. При микроскопическом исследовании десмоидной опухоли видны пучки коллагеновых волокон, расположенные в разных направлениях и переплетающиеся между собой. Выявляются зрелые фиброциты и фибробласты. Митозы возникают очень редко. При исследовании визуально неизмененных окружающих тканей, иссеченных вместе с новообразованием, могут обнаруживаться микроскопические элементы опухоли.
Симптомы
Десмоидная опухоль может развиваться в любой части тела, однако чаще всего располагается на передней поверхности брюшной стенки. К числу достаточно распространенных локализаций также относятся спина и область плечевого пояса. На грудной клетке, верхних и нижних конечностях десмоидные опухоли появляются редко, однако, такие новообразования имеют особое значение, поскольку часто располагаются близко к костям и суставам, интимно спаиваются с близлежащими образованиями или прорастают их, нарушая подвижность суставов, прочность и опорность костей.
Десмоидные опухоли на руках и ногах всегда локализуются на сгибательной поверхности конечности. В зависимости от особенностей поражения тканей различают четыре клинических типа экстраабдоминальных десмоидных опухолей: одиночный узел с поражением окружающей фасции, одиночный узел с поражением фасциальных влагалищ на протяжении, множественные узлы на различных участках тела и злокачественное перерождение десмоида – превращение новообразования в десмоид-саркому.
Наряду с экстраабдоминальными выделяют интраабдоминальные и экстрабрюшные десмоидные опухоли, которые могут располагаться в брыжейке тонкой кишки, в забрюшинном пространстве, области мошонки и мочевого пузыря. Подобные новообразования выявляются реже периферических десмоидов и десмоидов передней брюшной стенки. Десмоидные опухоли в области брыжейки нередко сочетаются с семейным аденоматозом. Симптомы заболевания зависят от локализации и размера новообразования, наличия или отсутствия прорастания близлежащих органов и тканей.
Лечение
Диагноз выставляют на основании осмотра, данных инструментальных исследований и результатов биопсии. Пациентов с десмоидной опухолью направляют на УЗИ, КТ и МРТ. Наиболее информативным методом исследования, позволяющим установить границы опухоли и степень ее инвазии в окружающие ткани, является магнитно-резонансная томография. При необходимости назначают ангиографию сосудов и другие исследования. При прорастании сосудов, нервов, внутренних органов и костных структур может потребоваться консультация сосудистого хирурга, невролога, абдоминального хирурга, торакального хирурга, травматолога, ортопеда и других специалистов.
Из-за высокой вероятности рецидивирования десмоидных опухолей предпочтительным является комбинированное лечение, включающее в себя хирургические операции и лучевую терапию. В ряде случаев применяют химиотерапию и гормональную терапию. По различным данным, десмоидные опухоли рецидивируют в 70-90% случаев после оперативного лечения, использованного в качестве монометодики. Проведение комбинированной терапии позволяет существенно уменьшить частоту рецидивов.
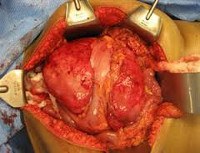
Операция по возможности должна быть радикальной. При наличии одиночного узла его удаляют вместе с пораженной фасцией и окружающими мышцами. При распространении десмоидной опухоли по фасциальному влагалищу иссекают фасцию на протяжении. При прорастании костных структур осуществляют удаление кортикальной пластинки или резецируют костную ткань. При поражении внутренних органов, близком расположении сосудов и нервов тактику операции определяют индивидуально.
Иссечение большого массива тканей при крупных десмоидных опухолях ведет к образованию дефектов. При возможности такие дефекты устраняют сразу после удаления опухоли, осуществляя местную пластику, используя костные ауто- и гомотрансплантаты В ряде случаев в отдаленном периоде проводят пластические операции. При поражении близлежащего сустава конечности может потребоваться эндопротезирование. При множественных десмоидных опухолях показано поэтапное хирургическое лечение с особо радикальным удалением окружающих тканей, поскольку такие новообразования проявляют повышенную склонность к рецидивированию.
Взрослым пациентам с десмоидной опухолью назначают предоперационную и послеоперационную лучевую терапию. Недостатком метода являются выраженные постлучевые изменения тканей. Трофические нарушения и крупные рубцы, возникающие после проведения лучевой терапии, могут усложнять повторное хирургическое лечение в случае рецидивирования. В процессе лечения больных детского возраста лучевую терапию не применяют из-за возможного преждевременного закрытия ростковых зон кости в области облучения. При десмоидных опухолях у детей осуществляют оперативные вмешательства на фоне предоперационной и послеоперационной медикаментозной терапии. Пациентам назначают низкие дозы цитостатиков и антиэстрогеновые препараты. Продолжительность медикаментозного лечения десмоидной опухоли может составлять до 2 и более лет.
Диагностика
Прогноз при комбинированном лечении, включающем в себя хирургическое вмешательство и лучевую терапию или хирургическое вмешательство и химио-гормональную терапию, относительно благоприятный. Рецидивы выявляются у 10-15% больных, обычно – в течение 3 лет после удаления десмоидной опухоли. Чаще всего рецидивируют десмоиды, расположенные в области стопы и голени. Отдаленные метастазы не образуются. Летальный исход возможен при прорастании жизненно важных органов, обычно – при расположении десмоидной опухоли в области головы, шеи, живота и грудной клетки.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: D48.1
МКБ-10 / C00-D48 КЛАСС II Новообразования / D37-D48 Новообразования неопределенного или неизвестного характера / D48 Новообразование неопределенного или неизвестного характера других и неуточненных локализаций
Определение и общие сведения[править]
Синовиальный хондроматоз
Синонимы: синовиальный остеохондроматоз, синдром Рейхеля
Первичный синовиальный хондроматоз, также известный как болезнь Рейхеля, представляет собой доброкачественное моносуставное расстройство неизвестного происхождения, характеризующееся синовиальной метаплазией и пролиферацией, приводящее к образованию множественных внутрисуставных хрящевых рыхлых масс относительно одинакового размера, не все из которых оссифицированы.
Первичный синовиальный хондроматоз необходимо дифференцировать от вторичного синовиального хондроматоза, который является результатом дегенеративного изменения сустава.
Синовиальный хондроматоз примерно втрое чаще поражает мужчин, чем женщин, в основном на 4-5-м десятилетии жизни.
Этиология и патогенез[править]
Первичный синовиальный хондроматоз представляет собой самоограничивающийся доброкачественный неопластический процесс, характеризующийся пролиферацией хондроидных узелков синовиальной оболочки.
Выделяют три фазы заболевания:
- начальная фаза: метапластическое образование хрящевых узлов в синовиальной оболочки;
- переходная фаза: отделение этих узелков и образование свободных внутрисуставных тел;
- неактивная фаза: разрешение синовиальной пролиферации, но свободные тела остаются в суставе и могут увеличиваться в размерах, получая питание из внутрисуставной жидкости за счет диффузии.
Клинические проявления[править]
Пациенты обычно предъявляют жалобы на боль, опухание и ограничение движения в суставе из-за выпота в сустав. Симптомптика в течение нескольких лет медленно прогрессируют.
Обычно поражения являются односторонними, чаще всего затрагиваются коленный сустав (до 70% слкчаев), бедренный (20%), локтевой или плечевой сустав. Иногда развиваются бурситы и тендениты соответствующих суставов.
Новообразование соединительной и других мягких тканей: Диагностика[править]
Макроскопически определяется синовиальная оболочка с множеством белых/синеватых узелков, которые состоят из гиалинового хряща, прикрепленного к синовиальной оболочке. Эти узелки могут отделяться, образуя рыхлые тела. Большинство узелков небольшие (менее 2-3 см) и обычно одинаковые по размеру. Сообщалось о случаях массивных конкреций, при этом многочисленные узелки сливаются в гигантские узлы размером до 20 см.
Гистологически метапластическая синовиальная оболочка демонстрирует хрящевые конкреции под поверхностной оболочкой синовиальной оболочки. Они характеризуются пролиферацией и метапластической трансформацией синовиальной оболочки с образованием множественных хрящевых или остеохрящевых узлов в суставах, суставных сумках или оболочках сухожилий.
Результаты визуализации зависят от стадии заболевания и степени кальцификации или оссификации хрящевых узлов.
Дифференциальный диагноз[править]
Дифференциальный диагноз первичного синовиального хондроматоза включает вторичный остеохондроматоз (более пожилой возраст, обширные дегенеративные изменения, меньшее число и большие размеры фрагментов), пигментный виллонодулярный синовит (PVNS), синовиальная гемангиома, древовидная липома.
Новообразование соединительной и других мягких тканей: Лечение[править]
Лечение синовиального хондроматоза обычно заключается в удалении внутрисуставных образований с или без синовэктомии, рецидивы встречаются нечасто ~ 12,5% случаев.
Сообщалось о редких случаях злокачественной дегенерации в хондросаркому.
Профилактика[править]
Прочее[править]
Десмоидная опухоль
Синонимы: агрессивный фиброматоз, фиброматоз десмоидного типа
Определение и общие сведения
Десмоидная опухоль представляет собой доброкачественную локально инвазивную опухоль мягких тканей, имеющую высокую частоту рецидивов, но без метастатического потенциала.
Десмоидная опухоль составляют <3% опухолей мягких тканей. Ежегодная заболеваемость оценивается в пределах от 1/250 000-1/500 000 человек. Десмоидная опухоль преимущественно поражают женщин и может возникать в возрасте от 15 до 60 лет, часто в раннем подростковом возрасте с пиком заболеваемости в возрасте около 30 лет. Большинство случаев являются спорадическими. Семейные случаи (5-10%) связаны с семейным адноматозным полипозом.
Этиология и патогенез
Десмоидная опухоль является результатом пролиферации высокодифференцированных миофибробластов. Точный этиопатогенетический механизм до сих пор неизвестен, но похоже он многофакторный с участием гормональных и генетических факторов. Соматические мутации в гене CTNNB1 (3q21), кодирующим бета-катенин, были обнаружены примерно в 85% спорадических случаев десмоидной опухоли. В случаях семейного адноматозного полипоза, десмоидные опухоли были связаны с мутациями гена-супрессора опухоли APC (5q21-q22), кодирующего белок аденоматозного полипоза толстой кишки.
Клинические проявления
Десмоидная опухоль может развиваться в любой части тела: внеабдоминально (шея, плечи, верхние конечности, ягодичная область), абдоминально (из мышечной фасции брюшной стенки или грудной клетки), реже интраабдоминально — в брыжейке или ретроперитонеально. Обычно десмоидные опухоли проявляются твердой и гладкой пальпируемой массой. В зависимости от локализации симптомы опухоли могут включать в себя боль, лихорадку и функциональные нарушения со стороны вовлеченного органа. Десмоидная опухоль может обнаруживаться в ходе хирургических операций, как правило, кесарева сечения. Внутрибрюшные десмоидные опухоли часто наблюдаются у пациентов с семейным адноматозным полипозом или синдромом Гарднера.
Диагностика
Первоначальная диагностика основана на методах визуализации (компьютерная томография и магнитно-резонансная томография), которые выявляют присутствие инфильтративной растущей массы. Диагноз подтверждается биопсией опухоли, обнаруживается коллаген, окружающий удлиненные веретенообразные клетки, содержащие небольшие ядра и бледную цитоплазму. Иммуногистологическое исследование демонстрирует экспрессию маркеров мышечных клеток (например, актин, десмин, виментин) и отсутствие CD34. Диагноз может быть подтвержден скринингом на мутации CTNNB1.
Дифференциальный диагноз
Дифференциальный диагноз обширен — от фибросарком до миофибробластических процессов, такими как узловой фасциит и гипертрофическими рубцами и келоидами. Дифференциальная диагностика внутрибрюшной десмоидной опухоли включает желудочно-кишечные стромальные опухоли, одиночные фиброзные опухоли, воспалительные миофибробластические опухоли, склерозирующий мезентерит и забрюшинный фиброз.
Лечение
Показана тотальная хирургическая резекция, для неоперабельных десмоидных опухолей, опухолей с R0 или при неприемлемой потере функции в результате операции — осуществляют нехирургические методы лечения: лучевую терапию, антиэстрогенную терапию, нестероидные противовоспалительные средства, химиотерапию (например, метотрексат, винбластин/винорелбин, пегилированный липосомальный доксорубицин) и/или ингибиторы тирозинкиназы (например, иматиниб, сорафениб). Поскольку десмоидные опухоли имеют ваотабедбное и часто непредсказуемое клиническое течение — для бессимптомных пациентов рекомендуется наблюдение. Поскольку десмоидные опухоли часто рецидивирует — важен регулярный мониторинг пациентов каждые 3-6 месяцев.
Прогноз
Рецидивы происходят примерно в 70% случаев. Прогноз зависит от типа опухоли. Ожидаемая продолжительность жизни является нормальной для брюшных и внебрюшных локализаций. Тем не менее, он ниже в случаях внутрибрюшных десмоидных опухолей из-за развития осложнений, таких как обструкция кишечника, гидронефроз или сепсис. Повторные хирургические резекции имеют высокий риск морбидности.
Источники (ссылки)[править]
Davis RI, Hamilton A, Biggart JD. Primary synovial chondromatosis: a clinicopathologic review and assessment of malignant potential. Hum. Pathol. 1998;29 (7): 683-8.
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Десмоидная фиброма (код по МКБ-10 -D10-D36) представляет собой мягкую доброкачественную опухоль, которая характеризуется высоким риском перерождения в злокачественное новообразование. Если удается предотвратить преобразование, то прогноз хороший, потому что патология не дает метастазов.
Причины
Достоверные причины развития фиброматоза не установлены на данный момент. Но в ходе исследований были выявлены факторы, способные спровоцировать возникновение опухоли. В их перечень входит следующее:

- Повышенный уровень эстрогенов в крови. По этой причине образование нередко возникает у женщин репродуктивного возраста, и реже – в период климакса, когда концентрация половых клеток снижается.
- Повреждения мышц во время родовой деятельности.
- Генетическая предрасположенность.
- Травмы мягких тканей.
Медицинская статистика показывает, что большинство пациентов – это женщины, которые много раз рожали. Реже всего патологический процесс встречается у мужчин и детей.
Клинические признаки
Наличие симптомов зависит от локализации и размера новообразования. Пока опухоль небольшая, клиническая картина не проявляет себя. Но с ростом патологического очага больной начинает замечать неприятные проявления. Они разнятся в зависимости от того, где располагается поражение.
Возможны следующие признаки фибромы десмоида:
- Отечность ног. Наблюдается при формировании уплотнения в нижних конечностях. Отек возникает вследствие того, что образование ухудшает кровообращение.
- Расстройства пищеварения. Они проявляются в виде запоров, повышенного газообразования, урчания в брюшной полости, кишечной непроходимости.
- Увеличение молочных желез, деформация сосков при поражении груди у женщин.
- Смещение яичка, его увеличение при развитии фиброматоза у мужчин в области половых желез.
- Атрофия, переломы костей. Возникают при поражении костной и мышечной ткани.
Если имеет место злокачественное перерождение фибромы, то наблюдается ее стремительное увеличение. Это приводит к существенному ухудшению состояния больного, появлению сильных болей, слабости, нарушениям в работе внутренних органов.
Помимо специфических симптомов, проявляющихся в том или ином месте, у пациента наблюдаются признаки общей интоксикации организма. Это повышение температуры тела, недомогание.
Обследование
Для выявления фибромы требуется проведение диагностики, в которую входит врачебный осмотр, лабораторные и инструментальные методы. При наружном очаге врач осматривает больное место, оценивает его характеристики. Уже в ходе осмотра доктор может поставить предварительный диагноз.
Если патология развивается во внутренних органах, необходимы инструментальные способы обследования:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Биопсия с гистологией.
Также назначается лабораторный анализ крови и мочи, которые дают общие представления о состоянии организма.
Лечебные мероприятия
Борьбой с фибромой является комбинированное лечение, включающее в себя несколько методов терапии. К ним относится следующее:

- Хирургическое вмешательство.
- Лучевая терапия.
- Гормональное лечение.
Лечение десмоидных фибром проводится комплексно. В большинстве случаев применяется операция и лучевая терапия. Сначала удаляется патологический очаг, затем после заживления послеоперационной раны назначается облучение.
Гормональное лечение применяется только в том случае, если у больного наблюдается повышенный уровень эстрогенов.
Если наблюдается злокачественное перерождение, то хирургическим вмешательством и лучевой терапией не обойтись. Пациенту потребуется пройти курс химиотерапии.
Прогноз после оперативного лечения, использованного при фиброме, хороший, если патология не успела приобрести злокачественный характер. Но риск рецидива остается всегда, поэтому после терапии следует регулярно посещать доктора.
Источник
