Дермальный ангиит код мкб
Содержание
- Описание
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Полиморфный дермальный ангиит.

Полиморфный дермальный ангиит
Описание
Данная разновидность кожного васкулита протекает длительное время, при этом отмечается постоянное чередование периодов обострений и улучшения состояния больного. Даже после, казалось бы, полного стойкого излечения признаки патологии могут появляться заново. Отличительной чертой заболевания является то, что кожные проявления при нем крайне разнообразны. Кроме кожных могут иметься и другие самые разнообразные проявления.
Симптомы
При полиморфном (многообразном) дермальном ангиите, как и при других разновидностях васкулитов, очаги поражения в первую очередь развиваются в области голеней, однако при нетипичных вариантах течения они могут появляться и в других местах. Редко, но все же они могут изначально располагаться на слизистых оболочках ротовой полости. Как уже указывалось, высыпания при этом могут быть самыми разнообразными, однако чаще всего встречаются такие образования, как волдыри, пятна кровоизлияний, узелки и бляшки воспалительного характера, большие узлы, расположенные поверхностно непосредственно под кожей, образования по типу отека кожи с участками ее омертвения, небольшие пузырьки, крупные пузыри, гнойнички, поверхностные дефекты кожи, омертвение ее верхних слоев, язвочки и язвы, рубцовые изменения.
В некоторых случаях появлению вышеуказанных высыпаний сопутствуют такие общие проявления, как повышение температуры тела (иногда до значительных показателей), слабость, утомляемость, разбитость, болевой синдром в области суставов, головные боли. После появления на теле высыпаний они, как правило, в дальнейшем существуют на теле в течение очень продолжительного времени, от нескольких недель до нескольких месяцев и даже более. После заживления всех очагов и казалось бы полного выздоровления всегда имеется риск развития заболевания заново.
Так как высыпания при указанной патологии могут, как уже указывалось выше, носить самый разнообразный характер, то в зависимости от преобладания того или иного вида элементов принято выделять несколько самостоятельных разновидностей полиморфного дермального ангиита:
Уртикарный тип, при котором преобладают волдыри;
Геморрагический тип — ведущим фактором в патологическом процессе является возникновение кровоизлияний;
Папулонодулярный тип — преобладают участки отечности кожи и узелки;
Папулонекротический тип, при котором в основном наблюдаются участки отека с участками омертвения кожи;
Пустулезно-язвенный тип, при котором ведущими элементами являются язвы и гнойнички;
Некротически-язвенный тип, протекающий наиболее тяжело и характеризующийся в основном появлением язв (иногда очень глубоких и очень больших размеров) в сочетании с участками омертвения кожи;
Полиморфный тип, при котором имеют место все или почти все вышеуказанные виды высыпаний.
Уртикарный тип. У большинства больных данный тип посвоим внешним проявлениям сильно напоминает хроническую крапивницу, что в ряде случаев может даже служить причиной постановки неправильного диагноза. На теле больного возникают волдыри самых разнообразных размеров, которые могут располагаться на любых участках тела. Они отличаются от таковых при крапивнице тем, что являются очень стойкими и никогда не проходят быстро. Как правило, они сохраняются на коже не менее чем 1-3 суток, а часто и намного дольше. При крапивнице основной жалобой больного является достаточно интенсивный зуд в области патологических образований, в то время как при уртикарном типе описываемого заболевания в основном отмечается жжение или своеобразное неприятное ощущение, связанное с раздражением кожных покровов. Общие нарушения отмечаются практически у всех больных. Чаще всего они проявляются в виде болевого синдрома в суставах или в животе. Имеются и общая слабость, вялость, утомляемость. Если проводить более детальный осмотр и обследование больного, то можно выявить и сопутствующие патологии в виде гломерулонефрита, воспалительных изменений со стороны крови, нарушения иммунной системы организма.
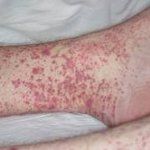
Геморрагический тип является наиболее распространенной формой заболевания. Самым ярким и своеобразным проявлением ее, встречаемым у основного большинства больных, является так называемая пальпируемая пурпура. Она представляет собой участки кровоизлияний в кожу различных размеров в сочетании с ее отеком. Очаги поражения расположены в большинстве случаев на голенях, на тыльных поверхностях стоп. Важно то, что их можно очень легко выявить не только при осмотре кожи, но и при ее прощупывании, так как участки отеков при этом очень хорошо чувствуются рукой. Именно этот признак позволяет отличить геморрагический тип полиморфного дермального ан-гиита от других видов пурпур (заболеваний, сопровождающихся кровоизлияниями в кожу). Однако в самом начале заболевания картина не настолько типична, она проявляется в основном в виде возникновения большого количества достаточно мелких образований по типу волдырей. В течение довольно короткого времени они превращаются в вышеописанные очаги поражения. В дальнейшем симптоматика заболевания может значительно нарастать, при этом наряду с участками отеков и пятнами кровоизлияний на коже больного появляются пузыри различных размеров, наполненные кровью. После их вскрытия на коже могут оставаться поверхностные дефекты либо даже глубокие язвы. Во время разгара заболевания отмечается общий отек ног. Связано это с нарушением кровообращения и венозным застоем. Такие же очаги в виде пятен кровоизлияний могут возникать и на слизистой оболочке рта. Но это бывает далеко не всегда.
Анафилактоидная пурпура Шенлейна-Геноха. Является своеобразной разновидностью предыдущей формы заболеваний. Развивается она чаще всего у детей младшего возраста после перенесенного острого респираторного заболевания (чаще всего после ангины, протекающей с высокой лихорадкой). При данном виде пурпуры отмечаются значительное повышение температуры тела, сильные болевые ощущения в области суставов, боли в области живота. В стуле появляются примеси крови. Проявления на коже представляют собой множественные небольшие участки кровоизлияний.
Папулонодулярный тип заболевания. Является довольно редко встречаемой разновидностью патологии. На коже больного появляются очаги поражения воспалительного характера, которые по своему внешнему виду напоминают узелки округлой формы с гладкой уплощенной поверхностью. Встречаются узлы и крупных (до грецкого ореха и более) размеров, которые нечетко контурируются среди здоровой кожи, имеют бледновато-розовую окраску. При прощупывании таких узлов больной начинает жаловаться на довольно сильные болезненные ощущения. Очаги поражения при данной разновидности заболевания чаще всего располагаются в области нижних конечностей, иногда на руках, на туловище. Больной при этом может не испытывать совершенно никаких неприятных ощущений и не предъявлять врачу жалоб.
Папулонекротический тип. На коже больного при этом заболевании появляются небольшие узелки воспалительного характера, которые не выступают над уровнем здоровой кожи либо несколько возвышаются над ним, имея полушаровидные очертания. Важным отличием данной разновидности патологии от других схожих заболеваний является то, что на поверхности кожных высыпаний никогда не отмечается шелушение. В центре очагов кожа начинает постепенно отмирать, в результате чего образуется своеобразный струп, который внешне представляет собой небольшую корочку черного цвета. Если этот струп аккуратно удалить при помощи пинцета, то на его месте обнажается несколько небольших кровоточащих язвочек. После того как все кожные элементы заживают и рассасываются, на их местах остаются небольших размеров, как бы штампованные рубчики. Очаги поражения появляются в первую очередь, как правило, на разгибательных поверхностях на коже над суставами рук и ног. По внешнему виду и основному месторасположению они напоминают папулонекротическую форму кожного туберкулеза. Поэтому в клинике такие больные подлежат тщательному обследованию с целью постановки верного диагноза и назначения адекватной терапии.
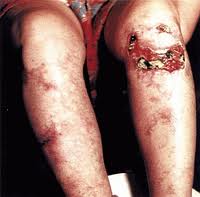
Пустулезно-язвенный тип. Заболевание начинается в большинстве случаев с появления на коже небольших размеров пузырьков и гнойничков. В результате этого симулируется картина угревой болезни (акне) или фолликулита. Затем очаги поражения в течение достаточно короткого времени превращаются в большие глубокие язвы, которые в дальнейшем имеют склонность к непрерывному росту в периферическом направлении. Это происходит в основном благодаря наличию по краям язв синюшного цвета возвышающегося валика, который образуется в результате развития воспалительного процесса. Патологические очаги могут быть расположены абсолютно в любом месте кожи, однако чаще всего они поражают, как и другие разновидности васкулитов, кожные покровы в области голеней. Также часто процесс может захватывать кожу живота, особенно его нижней половины. После того как все язвы заживают, на коже больного остаются плоские или возвышающиеся над уровнем кожи рубцы, в области которых длительное время сохраняется синюшная окраска.
Некротически-язвенный тип. Это самая тяжелая разновидность дермального полиморфного ангиита. Заболевание начинается быстро, внезапно, в клиниках в этом отношении употребляется термин «молниеносное начало». В дальнейшем заболевание становится хроническим, и его признаки держатся в течение очень продолжительного времени. Часто же заболевание приводит к быстрому ухудшению состояния больного (вплоть до чрезвычайно тяжелого), после чего наступает его гибель. Основным механизмом, играющим чрезвычайно важную роль в процессе развития заболевания, является образование в пораженных воспалительным процессом сосудах тромбов, которые полностью или частично перекрывают их просвет.
В результате этого нарушаются, а часто полностью прекращаются кровоток и доставка к тканям кислорода и питательных веществ. Это является в свою очередь причиной гибели целых участков кожи, кровоснабжаемых пораженным сосудом. Внешне это выглядит в виде больших размеров струпа, который имеет характерную черную окраску. Струп может появляться на коже сразу же, но его появлению может предшествовать и очень обширное пятно кровоизлияния или пузырь больших размеров. В таком случае весь путь развития очага — от первичного образования до струпа — преодолевается всего за несколько часов, при этом отмечается значительное нарушение со стороны общего состояния больного.
Появляются высокая лихорадка, сильные боли в месте поражения, в суставах, общая резкая слабость, недомогание, утомление. Очаги омертвения кожи чаще всего захватывают область нижних конечностей и ягодиц. В дальнейшем к основному заболеванию присоединяются инфекционные осложнения, на коже в месте струпа развивается гнойно-воспалительный процесс, что приводит к еще большему ухудшению состояния больного. В этот период лихорадка достигает своего максимума, выявляются нарушения сознания (вплоть до комы). При неоказании медицинской помощи больной быстро погибает. Однако в ряде случаев даже при оказании помощи в полном объеме не удается справиться с развившимися стойкими патологическими сдвигами и нарушениями обменных процессов в организме. Если больной выживает, то струп на его теле постепенно отторгается. На его месте остаются язвы, которые имеют очень большие размеры и глубину, на дне их находится большое количество гноя. Они очень медленно заживают, плохо поддаются медикаментозному лечению. В это время состояние больного по-прежнему остается критическим. Затем на месте язв остаются довольно большие грубые рубцы кожи.
Полиморфный тип заболевания. При этом типе полиморфного дермального ангиита на коже одного и того же больного одновременно сочетается несколько различных разновидностей высыпаний. Чаще всего это такие очаги поражения, которые свойственны для других разновидностей дермальных ангиитов. В большинстве случаев заболевание проявляется в виде возникновения на коже пятен покраснения воспалительного характера, таких же пятен с участками отека кожи, множественных кровоизлияний мелких размеров, мелких узелков, расположенных непосредственно на поверхности кожи, которые также окружены участком отека.
Полиморфный дермальный ангиит
Диагностика
При исследовании кожи больного под микроскопом можно выявить набухание стенок пораженных сосудов, особенно их внутреннего слоя. В них обнаруживается большое скопление иммунных клеток, проникших сюда из кровяного русла в результате воспалительных реакций. При этом видны не только целые клетки, но и их фрагменты, обломки ядер (или так называемая ядерная пыль). Сосудистые стенки пропитываются насквозь фибрином — основным белком крови, ответственным за ее свертываемость. Также очень сильно повышается их проницаемость, в результате чего красные кровяные тельца — эритроциты — выходят за пределы сосудов.
Местами сосудистая стенка отмирает, что хорошо видно при микроскопическом исследовании. Если образуются такие участки омертвения и язвы, то в этом случае всегда появляются и тромбы, так как целостность сосудистой стенки является основным фактором, препятствующим процессу тромбообразования. При этом в качестве своеобразной защитной реакцией является сильное разрастание уцелевшего внутреннего слоя сосудистой стенки. Оно может быть настолько выраженным, что полностью перекрывает просвет самого сосуда, значительно затрудняя кровоток.
Иногда на стенках сосудов могут образовываться и узелки, при этом микроскопическая картина значительно изменяется. Появляется большое количество различных клеток гигантских размеров.
Лечение
Санация очагов инфекции. Коррекция эндокринно-обменных нарушений. Антигистаминные препараты, витамины (С, Р, В15), препараты кальция, нестероидные противовоспалительные средства (индометацин, бутадион). При четкой связи с инфекцией — антибиотики. В тяжелых случаях — гемосорбция, плазмаферез, длительно кортикостероиды в адекватных дозах с постепенной отменой. При хронических формах — хинолины (делагил по 1 таблетке в день несколько месяцев). Местно при пятнистых, папулезных и узловатых высыпаниях — окклюзионные повязки с кортикостероидными мазями (флюцинар, фторокорт), линимент «Дибунол»; при некротических и язвенных поражениях — примочки схимопсином, мазь «Ируксол», мазь Вишневского, мазь «Солкосерил», 10% метилурациловая мазь. В тяжелых случаях необходим постельный режим, госпитализация.
Прогноз
Прогноз при изолированном поражении кожи для жизни благоприятный, для полного излечения часто сомнительный.
Источник
Ангииты (васкулиты) кожи — дерматозы, в клинической и патоморфологической картине которых первоначальным и ведущим звеном выступает неспецифическое воспаление стенок дермальных и гиподермальных кровеносных сосудов разного калибра.
Коды по МКБ-10
L95.9. Полиморфный дермальный ангиит.
D69. Хроническая пигментная пурпура.
L52. Узловатый ангиит.
L95. Васкулит, ограниченный кожей, не классифицированный в других рубриках.
Классификация
В настоящее время насчитывают до 50 нозологических форм, относимых к группе ангиитов кожи.
Наиболее приемлема для практических целей рабочая классификация ангиитов кожи, разработанная О.Л. Ивановым (табл. 41-1).
Таблица 41-1. Классификация ангиитов кожи
Клинические формы | Синонимы | Основные проявления |
I. Дермальные ангииты | ||
Полиморфный дермальный ангиит, тип: | Синдром Гужеро-Дюперра, артериолит Рюитера, болезнь Гужеро-Рюитера, некротизирующий васкулит, лейкоцитокластический васкулит | См. с. 552 |
уртикарный | Уртикарный васкулит | Воспалительные пятна, волдыри |
геморрагический | Геморрагический васкулит, геморрагический лейкоцитокластический микробид МишераШторка, анафилактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз | Петехии, отечная пурпура («пальпируемая пурпура»), экхимозы, геморрагические пузыри |
Продолжение табл. 41-1
Клинические формы | Синонимы | Основные проявления |
папулонодулярный | Нодулярный дермальный аллергид Гужеро | Воспалительные узелки и бляшки, мелкие отечные узлы |
папулонекротический | Некротический нодулярный дерматит Вертера-Дюмлинга | Воспалительные узелки с некрозом в центре, «штампованные» рубчики |
пустулезноязвенный | Язвенный дерматит, гангренозная пиодермия | Везикулопустулы, эрозии, язвы, рубцы |
некротическиязвенный | Молниеносная пурпура | Геморрагические пузыри, геморрагический некроз, язвы, рубцы |
полиморфный | Трехсимптомный синдром Гужеро-Дюперра, полиморфнонодулярный тип артериолита Рюитера | Чаще сочетание волдырей, пурпуры и поверхностных мелких узлов; возможно сочетание любых элементов |
Хроническая пигментная пурпура, тип: | Геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки | См. с. 554 |
петехиальный | Стойкая прогрессирующая пигментная пурпура Шамберга, болезнь Шамберга | Петехии, пятна гемосидероза |
телеангиэктатический | Телеангиэктатическая пурпура Майокки | Петехии, телеангиэктазии, пятна гемосидероза |
лихеноидный | Пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма | Петехии, лихеноидные папулы, телеангиэктазии, пятна гемосидероза |
экзематоидный | Экзематоидная пурпура Дукаса-Капетанакиса | Петехии, эритема, лихенификация, чешуекорочки, пятна гемосидероза |
II. Дермо-гиподермальные ангииты | ||
Ливедо-ангиит | Кожная форма узелкового периартериита, некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями | Ветвистое или сетчатое ливедо, узловатые уплотнения, геморрагические пятна, некрозы, язвы, рубцы |
III. Гиподермальные ангииты | ||
Узловатый ангиит: | См. с. 554 | См. с. 554 |
острая узловатая эритема | См. с. 554 | См. с. 555 |
хроническая узловатая эритема | Узловатый васкулит | Рецидивирующие узлы без выраженных общих явлений |
Окончание табл. 41-1
Клинические формы | Синонимы | Основные проявления |
подострая (мигрирующая) узловатая эритема | Вариабельный гиподермит Вилановы-Пиньоля, мигрирующая узловатая эритема Беферштедта, болезнь Вилановы | Асимметричный плоский узел, растущий по периферии и разрешающийся в центре |
Узловато-язвенный ангиит | Нодулярный васкулит, нетуберкулезная индуративная эритема | Плотные узлы с изъязвлением, рубцы |
Этиология и патогенез
К этиологическим факторам, приводящим к воспалению сосудистой стенки, чаще всего относят фокальную (реже общую) инфекцию, обусловленную стафилококком или стрептококком, туберкулезной палочкой, энтерококками, дрожжевыми и другими грибками, вирусом гриппа. О сенсибилизирующем влиянии инфекции на сосудистые стенки свидетельствуют положительные результаты внутрикожных проб с соответствующими антигенами. Среди экзогенных сенсибилизирующих факторов при ангиитах особое место в настоящее время отводят лекарственным средствам, в первую очередь антибиотикам и сульфаниламидам.
Существенную роль в патогенезе ангиитов могут играть хронические интоксикации, эндокринопатии, различные виды обменных нарушений, а также повторные охлаждения, психическое и физическое перенапряжение, фотосенсибилизация, артериальная гипертензия, венозный застой.
Ангииты кожи часто выступают в качестве кожного синдрома при различных острых и хронических инфекциях (гриппе, туберкулезе, сифилисе, лепре, иерсиниозе и др.), диффузных болезнях соединительной ткани (ревматизме, СКВ, ревматоидном артрите и др.), криоглобулинемии, болезнях крови, различных опухолевых процессах.
Источник
