Демодекоз код в мкб

Демодекоз кожи — паразитарная инвазия, вызываемая микроскопическими клещами Demodex folliculorum и Demodex brevis. Несмотря на то, что возбудитель паразитирует на коже и у здоровых людей (по статистике, Demodex folliculorum, Demodex brevis обнаруживаются у 20-80% взрослых и у 100% пожилых старше 70 лет), клинические проявления возникают не у всех. Считается, что существует ряд предрасполагающих факторов, в совокупности приводящих к заболеванию. У некоторых больных инвазия может приводить к тяжёлому кожному заболеванию, известному как розовые угри или розацеа.
Причины демодекоза
На человеческой коже паразитирует только два вида клещей рода демодекс – Demodex folliculorum и Demodex brevis. Первый обитает в волосяных фолликулах, второй – в сальных железах. Так как основная пища для паразита — это компоненты кожного сала, возбудитель предпочитает участки кожи с большим количеством сальных желёз. Это область лица, век, лба, носогубных складок, носа. Реже паразит обитает на коже груди, спины.
Взрослая особь D. folliculorum имеет длину около 0,3-0,4 мм, с червеобразным полупрозрачным телом, состоящим из двух отдельных сегментов. На головном конце паразит имеет 4 пары коротких сегментированных конечностей. D. brevis практически не отличается от своего “родственника”, за исключением чуть меньшей длины тела. Клещи не способны выживать длительное время вне организма своего хозяина.
Пути передачи – контактный, контактно-бытовой. Возможно распространение паразита с полотенцами, постельным бельём, грязными руками.
Частота встречаемости Demodex folliculorum выше, чем Demodex brevis, однако последний отличается способностью паразитировать не только на коже лица. Паразит одинаково часто встречается и у мужчин, и у женщин.
Жизненный цикл возбудителя демодекоза состоит из 5 фаз и длится от 14 до 18 дней. Спаривание самцов и самок происходит на поверхности кожи, куда паразит поднимается из сальных желез и волосяных фолликулов. В поисках партнёра клещ способен передвигаться со скоростью около 10-15 см в час. После оплодотворения самки возвращаются в толщу кожи, где откладывают яйца. Через 60 часов из них выходят личинки, которые затем превращаются в протонимфы и нимфы (36 и 72 часа на каждую стадию). Нимфы, в свою очередь, за 60 часов превращаются во взрослые особи клещей, способные к спариванию через 12-24 часа.
Ранее считалось, что розовые угри или розацеа вызываются клещом рода демодекс. Однако обширные исследования показали несостоятельность этой теории. Демодекоз, по современным представлениям — полиэтиологическое заболевание, в развитии которого участвует несколько факторов.
Клещи часто обнаруживаются у здоровых людей. Наличие паразита без предрасполагающих факторов не приводит к заболеванию. Однако при иммунодефицитах, стрессе, авитаминозе, других заболеваниях кожи (себорея, угревая сыпь) и эндокринной системы (сахарный диабет, болезнь Иценко-Кушинга), при частом использовании косметических средств, применении лекарственных препаратов, приводящих к снижению иммунитета, нарушения в иммунной системе влекут резкое увеличению количества клещей. В среднем на коже здорового человека находится 1-2 клеща на 1 квадратный сантиметр. У больных с клиническими проявлениями демодекоза (розовыми угрями) на каждом квадратном сантиметре кожи могут обитать до 60 паразитов.
Факторы риска
- Нанесение местных кортикостероидных препаратов на кожу лица;
- Иммунодефицитные состояния, связанные с приёмом препаратов, угнетающих иммунную систему (системная терапия ГКС, химиотерапия), или заболеваниями (СПИД, сахарный диабет, болезнь или синдром Иценко-Кушинга);
- Косметические средства, содержащие компоненты, снижающие барьерную функцию кожи и/или используемые паразитами в качестве пищи;
- Нарушения регуляции продукции кожного сала (себорея, жирная кожа, угревая сыпь);
- Возраст старше 17-18 лет;
- Генетическая предрасположенность.
Механизм развития демодекоза
До сих пор точно неизвестно, каким образом клещи провоцируют воспаление кожи. Одна из теорий гласит, что наличие паразита на коже не приводит к заболеванию, и только при снижении иммунитета возникают предпосылки для более глубокого проникновения возбудителя из волосяных фолликулов в кожу. Нарушение эпителиального барьера приводит к попаданию продуктов жизнедеятельности паразита (антигенов) в окружающие ткани, что вызывает реакции антиген-антитело и реакции гиперчувствительности IV типа.
Попытки иммунной системы нейтрализовать возбудителя приводят к лейкоцитарной инфильтрации кожи и воспалению с последующим образованием гранулём, папулёзной или пустулёзной сыпи. Присоединение вторичной инфекции (Bacillus oleronius, Staphylococcus epidermidis) значительно ухудшает течение заболевания.
В тяжёлых случаях возможен демодекоз век, демодекоз глаз, демодекоз волосистой части головы, спины, груди.
Классификация демодекоза
Код МКБ-10: B88.0.
В практических целях используется клиническая классификация демодекоза по формам:
- Эритематозная форма: ведущий симптом – покраснение и отёк кожи;
- Пустулёзная форма: напоминает вульгарные прыщи, протекает с образованием на коже угрей, пустул размером от 0,5 до 2 мм с выраженным перифолликулярным воспалением;
- Смешанная форма.
Отдельного упоминания заслуживает поражение глаз и век. Паразит способен заселять мейбомиевы железы – видоизменённые сальные железы, устья которых открываются на краях век.
Демодекоз скальпа возникает при распространении паразитов на волосистую часть головы.
Особенности демодекоза у детей
Дети очень редко заражаются демодекозом, даже при повышенной жирности кожи. Чаще всего в детском возрасте заболевание протекает в виде блефароконъюнктивита (воспаления век и конъюнктивы глаза), устойчивого к лечению антибиотиками.
Симптомы демодекоза
Клинически демодекоз на лице у человека похож на тяжёлую форму вульгарных прыщей. Кожа утолщённая, влажная, сальная, блестит на свету, особенно в области носа и щёк. Цвет кожи бледно-серый, имеется выраженный кожный зуд (особенно в ночное время). Поры расширены, выделяют большое количество секрета сальных желёз. Первичные элементы сыпи разнообразны, состоят из пустул, папул, микроабсцессов, угрей на фоне выраженной эритемы (покраснение кожи). Возможно усиление сосудистого рисунка, имеется выраженный фолликулит, сикоз. Вторичные элементы сыпи – рубцы, узлы, расчёсы, в тяжёлых случаях возможна рубцовая деформация носа с увеличением его объёма, делающая его похожим на красную сливу (ринофима).
При поражении волосистой части головы – зуд, выпадение волос, перхоть, сыпь. При поражении глаз отмечается утолщение век, потеря ресниц, воспаление конъюнктивы (конъюнктивит), сухость глаз из-за дисфункции мейбомиевых желёз, воспаление роговой оболочки глаза.
Диагностика демодекоза
Основной метод диагностики демодекоза — биопсия кожи или микроскопический анализ соскобов кожи лица. Диагноз подтверждается при визуальном обнаружении паразита.
Лечение демодекоза
Препараты для лечения демодекоза
В качестве системных средств используются антибактериальные препараты (метронидазол, тетрациклины, макролиды), препараты, снижающие продукцию кожного сала (изотретиноин).
Препараты местного действия
Серная мазь от демодекоза применяется из-за акарицидного (способность убивать клещей) и антисептического действия. Наносится на поражённые участки кожи и тщательно втирается.
Перметрин — более современное средство, обладает выраженным акарицидным действием. Применяется местно в различных фармацевтических формах.
Ивермектин — распространённый акарицидный препарат, широко применяется в виде местных (лосьон, шампунь, мазь, гель) и системных препаратов (инъекции, таблетки). Как и перметрин, вызывает гибель паразитов из-за нарушения передачи нервных импульсов.
Эсдепаллетрин (Спрегаль) – инсектицидный препарат, широко применяется для лечения паразитарных заболеваний, вызываемых членистоногими (клещами), таких как демодекоз и чесотка.
ВАЖНО! Имеются противопоказания и побочные действия. Назначение пероральных форм препаратов от демодекоза возможно только после обследования и консультации врача.
При демодекозе глаз и век используют эритромициновые глазные капли, пилокарпин в виде капель или геля (вызывает паралич и гибель паразита).
Диета при демодекозе
Повышенная продукция кожного сала – один из факторов, увеличивающих риск возникновения демодекоза. Как и при угревой сыпи и себорее, диета, ограничивающая употребление жиров и углеводом, способна снижать риск возникновения и выраженность клинических проявлений при демодекозе. Отсутствие в рационе жиров и углеводов значительно снижает продукцию кожного сала, в основном синтезируемого организмом из жирных кислот и триглицеридов.
Рекомендуется придерживаться здоровой диеты, богатой витаминами, микроэлементами и белками с резким ограничением углеводов и жиров. Введите в рацион овощи, фрукты, нежирные сорта мяса, рыбу. Необходимо исключить жирные и молочные продукты, деликатесы, соленья, пряные блюда, колбасы. Метод приготовления пищи – на пару, варка. Любой жир, попавший в организм, будет использован для синтеза кожного сала.
Осложнения демодекоза
- Рубцовые изменения;
- Абсцесс кожи и подкожно-жировой клетчатки;
- Вторичная инфекция.
Прогноз
Прогноз при демодекозе зависит от тяжести заболевания. При своевременном и адекватном лечении возможно полное излечение. Запущенные случаи с трудом поддаются терапии и приводят к образованию выраженного косметического дефекта.
Профилактика демодекоза
- Здоровый и активный образ жизни;
- Правильная сбалансированная диета;
- Умеренное или ограниченное использование косметики и косметических процедур;
- Соблюдение правил личной гигиены;
- Отказ от совместного использования гигиенических средств, полотенец, салфеток, губок, косметики.
Александр Ни
Источники
- Facial dermatosis associated with Demodex: a case-control study.
Ya-e Zhao, Yan Peng, Xiang-lan Wang, Li-ping Wu, Mei Wang, Hu-ling Yan, and Sheng-xiang Xiao, PMC —
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3232434/ - Demodex folliculorum: Requirements for Understanding Its Role in Human Skin Disease, Albert M.Kligman, Michael S.Christensen, Journal of Investigative Dermatology https://www.sciencedirect.com/science/article/pii/S0022202X15350120
- Demodex folliculorum on the eyelash follicule of diabetic patients — https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27492011000600008
- Potential role of Demodex mites and bacteria in the induction of rosacea,
Authors: Stanisław Jarmuda, Niamh O’Reilly, Ryszard Żaba, Oliwia Jakubowicz , Andrzej Szkaradkiewicz, Kevin Kavanagh https://www.microbiologyresearch.org/docserver/fulltext/jmm/61/11/1504_jmm048090.pdf?expires=1498579664&id=id&accname=guest&checksum=0DB2C446E2EBFAB11A0C06D324F37F47 - Human Demodex Mite: The Versatile Mite of Dermatological Importance, Parvaiz Anwar Rather and Iffat Hassan, Indian Journal of Dermatology —https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3884930/
- Ocular Demodicosis (Demodex Infestation) Clinical Presentation, Manolette R Roque, MD, MBA https://emedicine.medscape.com/article/1203895-clinical
- Sociodemographic characteristics and risk factor analysis of Demodex infestation, Ya-e Zhao, Na Guo, Meng Xun, Ji-ru Xu, Mei Wang, and Duo-lao Wang https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3232433/ https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3232433/
- Н. Д. Хилькевич, М. В. Качук, А. П. Музыченко, Н. В. Крук, Е. Л. Ветохина
ДЕМОДЕКОЗ КАК ДЕРМАТОЛОГИЧЕСКАЯ ПРОБЛЕМА
Белорусский государственный медицинский университет,
кафедра кожных и венерических болезней, УП «Неовит»
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Демодекоз.
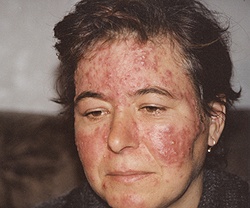
Демодекоз
Описание
Демодекоз (лат. Demodecosis oculi) — ресничный клещ, в просторечии — демодекс) — болезнь из группы акариазов, вызываемая паразитированием условно-патогенного клеща — железницы угревой (Demodex folliculorum и Demodex brevis). Клещ размерами 0,2-0,5 мм обитает в протоках сальных и мейбомиевых желез, в устьях волосяных фолликулов человека и млекопитающих.
Симптомы
Диагноз подтверждается микроскопически: обнаружением клеща и его яиц в соскобе с кожи лица или секрете сальных желез.
Излюбленная локализация клеща — веки, кожа лица, область надбровных дуг, лоб, носогубные складки и подбородок, наружный слуховой проход. Реже — грудь и очень редко — спина. Продукты жизнедеятельности клеща способствуют аллергизации организма, развитию розовых угрей (Acne rosacea) на лице, себореи; вызывают специфическое поражение глаз — демодекозный блефарит и блефароконъюнктивит. Заболевание носит хронический характер с сезонными обострениями весной и осенью.
Часто следствием демодекоза бывает воспалительное кожное заболевание ринофима.
Клиническая картина демодекоза преимущественно регистрируется у лиц с ослабленной иммунной системой, аметропиями и нарушениями обмена веществ, часто — в пожилом возрасте. Часто встречается у людей с заболеванием на трихомоноз. Встречается у детей с хроническими заболеваниями желудочно-кишечного тракта и легких, некорригированной рефракционной патологией (дальнозоркость).
Усталость глаз, зуд, отек, гиперемия краев век, появление чешуек у корней ресниц в течение длительного времени и высокая степень инвазивности (заразности окружающих) позволяют обнаружить демодекоз уже при визуальном осмотре. Характерен вид пораженного века: налет по краю век, реснички слипшиеся, окружены корочками в виде муфты. В анамнезе: частые ячмени, выпадение ресниц, рецидивирующая угревая сыпь, псориаз. Лабораторное исследование крайне простое, не требует специальной подготовки и возможно в присутствии больного прямо в кабинете. С каждого глаза берется по 8 ресниц: четыре с верхнего века, четыре с нижнего. Они помещаются на предметное стекло в каплю щелочного раствора или смеси из 1 мл глицерина и 9 мл физраствора; накрываются покровным стеклом и рассматриваются под микроскопом. Подобное исследование дает возможность быстрой диагностики.
Офтальмодемодекоз (демодекоз глаз) — акариаз органов зрения.
Возбудители Demodex folliculorum обитает в волосяных фолликулах, D. Brevisв железах, сальных мейбомиевых и Цейса. D. Folliculorum имеет удлиненное тело, размер 0,27-048х0,048-0,064мм, D. Brevis в 2 раза меньше (0,16-0,176х0,048мм). В ресничных фолликулах век D. Folliculorum встречается реже (39%), чем на коже лица.
Развивается демодекозный блефарит, блефароконъюнктивит, халязионах, эписклеритах и краевых кератитах.
Полости волосяных фолликулов кожи век становятся растянутыми, возникает гиперплазия и гиперкератоз, легкий хронический перифоликулит. При хроническом пролиферативном воспалении мейбомиевой железы (халязион), внутренней стенкой гранулемы является полуразрушенная клещом эпителиальная выстилка, наружной соединительнотканная капсула, инфильтрированная эозинофилами, гистиоцитами и макрофагами.
Часто болезнь может характеризоваться протекать по типу бессимптомного носительства, стертых форм, демодекозного блефароконъюнктивита (неосложненный, осложненный), эписклерита, кератита, иридоциклита. Глазной демодекоз может протекать как изолировано, так и в сочетании с демодекозом кожи лица и других участков тела. Постепенно происходит сенсибилизация организма к продуктам жизнедеятельности и распада клещей. Развитие воспаления при демодекозе относят к гиперсенсибилизации IV типа.
Действие паразита на конъюнктиву, роговицу и другие оболочки глаза токсико-аллергическое. Может быть скудное слизистое отделяемое из конъюнктивальной полости, лёгкая гиперемия и шероховатость конъюнктивы век, разрыхленность нижних переходных складок, слабая фолликулярная или папиллярная гипертрофия, инфаркты и конкременты мейбомиевых желез. Редко наблюдается демодекозный эписклерит. В результате нарушения секреторной функции мейбомиевых желёз уменьшается липидный слой прекорнеальной слёзной пленки, усиливается её испаряемость, что ведёт к развитию синдрома сухого глаза, при котором преобладают трофические нарушения в поверхностных слоях роговицы, происходит снижение её чувствительности. Иногда одновременно вовлекается в процесс сосудистая оболочка. Демодекоз отягощает течение кератита любой этиологии.
Причины
Возбудитель заболевания — железница угревая (Demodex folliculorum и Demodex brevis). Клещ размерами 0,2-0,5 мм обитает в протоках сальных и мейбомиевых желез, в устьях волосяных фолликулов человека и млекопитающих.
Лечение
Внутрь: Метронидазол Наружно: местное лечение акарицидными средствами: 20 % водно-мыльная эмульсия бензилбензоата, гель метронидазола, трихополовая мазь, мазь Вилькинсона, мазь «Ям», 5-10 % серная мазь.
Источник
Демодекоз у человека, лечение которого проводится под контролем врача, заболевание неопасное, но его самолечение может привести к серьезным осложнениям. В статье полезная информация для врачей по ведению болезни.
 Демодекоз — заболевание, вызванное инвазией паразита Demodex folliculorum или Demodex brevis.
Демодекоз — заболевание, вызванное инвазией паразита Demodex folliculorum или Demodex brevis.
Основной симптом инвазии — крупные прыщи, часто болезненные.
В запущенной форме заболевание переходит в розацеа на коже, а так же в конъюнктивиты и отиты, если поражены глаза или уши.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Кожный клещ демодекс встречается и у здоровых людей, причем с возрастом количество носителей паразита увеличивается: у здоровых людей в возрасте 20 лет один из двух видов клеща обнаруживается примерно в 80% случаев, оба — в 20-30%, а к 70 годам демодекс обнаруживается у 100% обследованных.
Таким образом, для возникновения демодекоза требуется не только наличие на коже паразита, но и совпадение целого ряда факторов.
Демодекоз: МКБ-10
По МКБ-10 демодекоз относится к акародерматитам и носит классификатор B88.088.0 (другие инфестации акародерматита).
✔ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум.
Причины
На человеке могут паразитировать Demodex folliculorum, предпочитающий селиться на коже лица, и Demodex brevis, который обнаруживается на волосистой части головы, бровях, реже — ресницах.
Основной пищей обоих видов является кожное сало, потому демодекс размножается там, где его выделяется с избытком — в А-зоне лица, у обладателей жирной кожи — на груди и в верхней части спины.
Активность напрямую зависит от скорости выработки и количества кожного сала.
В норме иммунитет человека успешно подавляет избыточное размножение клеща, не допуская развития демодекоза.
Факторами, запускающими чрезмерную активность, выступают:
- нарушение pH кожи;
- пересушивание или переувлажнение кожи;
- снижение местного или общего иммунитета в период болезни;
- прием антибиотиков;
- несбалансированная диета, богатая быстрыми углеводами;
- резкие колебания гормонального фона;
- нарушения обмена веществ;
- гормонозависимые заболевания, в том числе, диабет;
- иммундефициты, в том числе, ВИЧ;
- местное применение кортикостероидных средств;
- химио- и лучевая терапия;
- пренебрежение личной гигиеной.
Все эти факторы влияют на скорость выработки и состав кожного сала, выступающего питательной средой для клеща.
Передача возбудителя происходит при бытовых контактах, использовании чужих косметических средств, полотенец. В некоторых случаях демодекоз передается при совместном использовании телефона.
Механизм развития
Попадая на кожу, клещи начинают размножаться. После спаривания самка паразита откладывает под кожей, вглубь фолликула, яйца, из которых вылупляются личинки.
Питаясь кожным салом, они проходят несколько стадий взросления, и, достигнув зрелости через 4-5 суток, выходят на поверхность, чтобы размножиться.
Весь период роста внутри фолликула скапливаются продукты жизнедеятельности личинок, которые в норме просто выходят с кожным салом на поверхность.
При снижении иммунитета самка может откладывать яйца глубже, серьезнее повреждая эпителий, а выделения личинки не выводятся из фолликула, вызывая в итоге реакцию гиперчувствительности по четвертому типу.
Иммунная система, реагируя на раздражитель, начинает лейкоцитарную инфильтрацию зараженного участка кожи — возникает очаг воспаления с пустулой.
Часто на данном этапе присоединяется вторичная бактериальная инфекция, и состояние пациента значительно ухудшается.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Симптомы
По МКБ демодекоз рассматривается как паразитарная инвазия, имеющая три основных формы:
- эритематозную, которая сопровождается отечностью и покраснением кожных покровов;
- пустулезную, которая сопровождается появлением прыщей-пустул с выраженным воспалением и отеком вокруг пораженных фолликулов;
- смешанную, при которой покраснение, отечность и появление пустул возникает одновременно.
Пациенты отмечают зуд в области воспалений в вечернее и ночное время, расширение пор, возросшую жирность кожи.
Помимо красноты и пустул на коже появляются микроабсцессы, выдавленные прыщи часто рубцуются, на поверхности кожи появляются участки капиллярной сеточки, звездочек.
Распространение болезни на волосистую часть головы приводит к выпадению волос и появлению перечисленных выше симптомов на коже. Чаще всего заболевание сопряжено с жирной себореей.
Способность демодекса заселять не только фолликулы, но и мейбомиевы железы, которые являются модифицированными фолликулами, приводит к блефароконъюнктивиту, или демодекозу век.
Глазная форма диагностируется по устойчивости к антибактериальной терапии, припуханию век, выпадению ресниц, сухости и покраснению глаз. В качестве осложнения выступает воспаление роговицы.
Поражение демодексом ушных раковин и распространение воспаления вглубь уха встречается редко, однако может приводить к серьезным осложнениям вплоть до частичной потери слуха.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика демодекоза
Поскольку появление прыщей, покраснений, выпадение волос и возросшая жирность кожи могут быть не связаны с паразитарной инвазией, для точной диагностики демодекоза используют соскоб или биопсию пораженных участков кожи.
Основанием для постановки диагноза выступает визуальное обнаружение демодекса в пробе.
Параллельно пациенту необходимо сдать анализы мочи и крови — манифестация заболевания может быть связана с пока незамеченным воспалительным процессом в организме.
Обязательно также сделать бакпосев для определения вторичных бактериальных инфекций.
В январе вступил в силу закон о клинических рекомендациях. Пять положений клиники должны учесть уже в 2019 году.
Кто будет создавать рекомендации, как их применять в работе и что станет обязанностью начмеда, читайте в журнале «Заместитель главного врача»
Лечение демодекоза
Применение антибактериальных препаратов слабо эффективно при демодекозе. Назначение антибиотиков имеет смысл только при присоединении вторичной инфекции — Staphylococcus epidermidis или Bacillus oleronius.
Обычно применяют средства из группы макролидов или тетрациклинов.
Для местной борьбы с клещом рекомендованы инсектицидные и акарицидные препараты: Спрегаль, Перметрин или Иверметрин, а также серная мазь, обладающая, ко всему прочему, антисептическим действием.
Препарат наносят на кожу и тщательно втирают.
Блефароконъюнктивит лечат каплями на основе эритромицина и пилокарпином в форме геля.
Поражение волосистой части головы требует комплексного лечения, поэтому пациенту рекомендован курс применения противосеборейного шампуня в дополнение к акарицидным гелям и мазям.
Длительность курса лечения соотносится с циклом жизни клеща, и составляет от 14 до 28 дней. В период лечения пациенту необходимо отказаться от грима или декоративной косметики, использовать только собственное полотенце.
Хотя демодекс крайне мало приспособлен к жизни вне человеческой кожи, необходимо обработать постельное белье, в первую очередь, наволочки, и полотенца паром, чтобы избежать повторного попадания клеща на кожу.
Все косметические средства, которые наносятся на кожу лица, следует полностью заменить.
На время лечения стоит воздержаться от традиционных приветствий — поцелуев в щеку или прижимания щеками, чтобы исключить реинфекцию.
Осложнения демодекоза — рубцы и узлы на коже — после выздоровления необходимо лечить отдельно, в зависимости от тяжести повреждений.
При легкой форме пациенту рекомендуют мази и кремы, рассасывающие коллоидные рубцы, при тяжелой форме возможно использование лазерного лечения или методик пластической хирургии.
Дополнительные меры по лечению и профилактике демодекоза
Статистика утверждает, что к 70 годам клещ обнаруживается у 100% людей. Таким образом, бороться только с возбудителем не имеет смысла.
Гораздо важнее исключить факторы, провоцирующие рост количества клещей на коже, то есть:
- укреплять иммунитет;
- регулярно проходить полное обследование организма;
- после стрессовых ситуаций обязательно обеспечивать восстановление организма;
- питаться разнообразной пищей с большим количеством растительной клетчатки и витаминов;
- следить за здоровьем эндокринной системы;
- использовать подходящие к сезону и типу кожи уходовые средства;
- своевременно смывать косметику, тщательно очищать кожу перед сном;
- регулярно менять наволочки и полотенца;
- не использовать косметические средства с истекшим сроком хранения;
- не допускать использования чужих гигиенических принадлежностей.

Источник
