Декортикационный синдром код по мкб
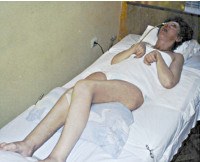
Тактика лечения: восстановление мозговых функций, после перенесенной гипоксии активно происходит в первые 3-6 месяцев, затем дефект стабилизируется. Лечение исходов гипоксической энцефалопатии — симптоматическое. В связи с этим важны ранние комплексные реабилитационные мероприятия, включающие нейропсихологический тренинг, ЛФК, санаторно-курортное лечение.
Цели лечения:
1. Восстановление утраченных мозговых функций.
2. Обеспечить больному социальную адаптацию.
3. Определить вариант терапии и обеспечить ее подбор в зависимости от неврологического дефекта.
4. Осуществить коррекцию двигательных, когнитивных, речевых нарушений.
Немедикаментозное лечение:
1. Психотерапия, нейропсихологический тренинг.
2. Соблюдение режима дня: избегать стрессовых ситуаций, умственные перегрузки, длительные занятия на персональном компьютере.
3. Массаж воротниковой зоны.
4. ЛФК — групповые и индивидуальные занятия.
5. Физиолечение — электросон, дарсонвализация волосистой части головы, кислородный коктейль.
6. Фитотерапия — экстракт валерианы, пустырника, пассифлоры, хмеля, мелиссы, мяты.
Медикаментозное лечение
В первые часы после остановки кровообращения:
1. Борьба с отеком мозга (осмотические диуретики, кортикостероиды, ИВЛ в режиме гипервентиляции).
2. Предупреждение повторных эпилептических припадков (карбамазепин, вальпроевая кислота, фенитоин и другие антиэпилептические средства).
3. Поддержание водно-электролитного, кислотно-щелочного баланса, нормогликемии.
4. Предупреждение и лечение осложнений (мочевой инфекции, аспирационной пневмонии и т.д.).
5. Целесообразно применение препаратов, снижающих энергетические потребности мозга: диазепам 0,5% раствор, тиопентал.
6. Кортикостероиды, обладающие мембраностабилизирующим действием — метилпреднизолон.
7. Антиоксиданты: витамин Е, 30% раствор, капсулы.
8. Антигипоксанты: актовегин.
9. Низкомолекулярные декстраны: реополиглюкин.
10. Препараты, активирующие метаболические процессы в мозге: ноотропные средства (пирацетам, пиритинол, глиатилин, церебролизин, гинкго-билоба и другие).
Лечение исходов гипоксической энцефалопатии — синдромальное.
С целью улучшения обменных процессов в головном мозгу широко используются стимуляторы нейрометаболизма. Ноотропы — это вещества, оказывающие специфическое влияние на высшие интегративные функции мозга, улучшающие память, облегчающие процесс обучения, стимулирующие интеллектуальную деятельность, повышающие устойчивость мозга к повреждающим факторам, улучшающие кортикально-субкортикальные связи.
Ноотропные препараты способны улучшать когнитивные (познавтельные) функции, согласно современным представлениям к ноотропным препаратам относятся:
— пирацетам (ноотропил, луцетам, фезам);
— церебролизин;
— производные пиридоксина: пиритинол (энцефабол, пиридитол);
— препараты нейроаминокислот: производные гамма-аминомасляной кислоты (фенибут), гопантеновой кислоты (пантогам), глицин, глутаминовая кислота;
— препараты гинкго-билоба (танакан);
— холиномиметик центрального действия: холин альфосцерат (глиатилин), 1-3 г/сут. в/в капельно или внутримышечно в течение 10-30 сут., в дальнейшем внутрь по 400 мг 3 раза в день, в течение 60-90 дней;
— антигипоксанты — актовегин обладает выраженным антигипоксическим действием;
— антиоксиданты — аскорбиновая кислота, витамин Е, мексидол;
При эпилепсии назначают антиэпилептические препараты:
1. Клоназепам 0,01-0,03 мг/кг/сут. с повышением дозы до 0,1-0,2 мг/кг/сут. в 2-3 приема.
2. Карбамазепин 10-15 мг/кг/сут.
3. Ламотриджин с 0,5 мг/кг до 1-1,5 мг/кг, медленное титрование в течение месяца.
4. Топамакс, капсулы 15 мг и 25 мг.
При спастических парезах показано назначение миорелаксантов:
1. Баклофен 30-60 мг/сут.
2. Толпиризон гидрохлорид (мидокалм), детям в возрасте от 3 мес. до 6 лет в суточной дозе из расчета 5-10 мг/кг в 2-3 приема; в возрасте 7-14 лет — в суточной дозе 2-4 мг/кг.
3. Тизанидин гидрохлорид, (сирдалуд), миорелаксант центрального действия.
Для лечения депрессивного состояния в последние годы широко используют антидепрессанты — селективные ингибиторы обратного захвата серотонина, которые лучше переносятся больными и не требуют длительного титрования дозы. Эффективность антидепрессантов повышается при их комбинации с нейролептиками.
— флуоксетин 20 мг 3-6 месяцев;
— флувокасамин (феварин) 50 мг/сут.
Общеукрепляющая терапия: витамины группы В, фолиевая кислота, препараты магния.
Седативная терапия: персен, ноофен, грандаксин, ново-пассит.
Профилактические мероприятия:
— соблюдение режима дня — достаточный сон, отдых;
— профилактика инфекций;
— соблюдение режима дня — избегать умственной, эмоциональной и физической перегрузки, длительных занятий на персональном компьютере, просмотр телевизионных программ.
Дальнейшее ведение:
— диспансерный учет у невропатолога по месту жительства;
— социальная адаптация ребенка;
— регулярные занятия ЛФК.
Основные медикаменты:
1. Актовегин, ампулы 2 мл по 80 мг
2. Винпоцетин, таблетки 5 мг
3. Глицин, таблетки 0,1
4. Гопантеновая кислота (пантокальцин), таблетки 0,25
5. Магния лактат+пиридоксина гидрохлорид — магне В6
6. Ново-пассит, таблетки покрытые оболочкой, раствор для внутреннего применения
7. Ноофен, таблетки 0,25
8. Пиридоксин гидрохлорид — ампулы 1 мл 5%, витамин В6
9. Тиамин бромид, ампулы 1 мл 5%
10. Тиамин бромид, ампулы 1 мл 5%
11. Фолиевая кислота, таблетки 0,001
12. Цианкобаламин, ампулы 1 мл 200 и 500 мкг
13. Циннаризин (стугерон), таблетки 25 мг
Дополнительные медикаменты:
1. Аевит в капсулах
2. Амитриптиллин, таблетки 25 мг
3. Баклофен, таблетки 10 мг и 25 мг
4. Винкамин (оксибрал), капсулы 30 мг
5. Галоперидол, таблетки 1,5 мг, 5мг, 10 мг и 20 мг
6. Грандаксин 50 мг
7. Диазепам, ампулы по 2 мл 5%
8. Имипрамин (мелипрамин) 25 мг
9. Инстенон, ампулы 2 мл
10. Инстенон, таблетки
11. Клоназепам, таблетки 2 мг
12. Клоразепат (транксен), капсулы 0,01 и 0,005
13. Ницерголин (сермион), таблетки 5 мг
14. Пирацетам, таблетки 0,2, 0,4
14. Танакан, таблетки 40 мг
15. Тизанидин гидрохлорид (сирдалуд), таблетки 2 и 4 мг
16. Тиоридазин (сонапакс), таблетки 10 и 25 мг
17. Толпиризон гидрохлорид (мидокалм), таблетки 50 мг
18. Топамакс, таблетки 25 мг, капсулы 15 мг и 25 мг
19. Флувоксамин малеат (феварин), таблетки 100 мг
20. Флуоксетин гидрохлорид, капсулы 20 мг
21. Хлорпротиксен 15, таблетки
22. Холин альфосцерат (глиатилин), ампулы 1000 мг, капсулы 400 мг
23. Эктракт валерианы, таблетки 20 мг
Индикаторы эффективности лечения:
— восстановление или улучшение двигательных функций;
— улучшение речевых функций;
— повышение эмоционального и психического тонуса;
— купирование приступов судорог.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Апаллический синдром.
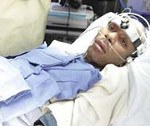
Апаллический синдром
Описание
Апаллический синдром. Клинический симптомокомплекс, включающий отсутствие признаков осознанности при наличии открывания глаз, чередования сон/бодрствования. По мнению неврологов, связан с обширным поражением коры мозга. Может являться переходным состоянием при выходе из комы. Диагностируется исключительно клинически с помощью шкал для оценки уровня сознания. Инструментальные обследования (ЭЭГ, МРТ, МСКТ, ПЭТ, УЗДГ) являются вспомогательными, позволяют установить причинную патологию. Лечение направлено на стимуляцию восстановления, поддержание жизненно важных функций, предупреждение осложнений, уменьшение гидроцефалии.
Дополнительные факты
Новая кора (неокортекс), состоящая из 6 слоёв нейронов, покрывает поверхность полушарий головного мозга и имеет анатомическое название «паллиум» — плащ. Соответственно, апаллический означает отсутствие паллиума, его функциональное «выключение». Термин «апаллический синдром» предложен немецким врачом Кретчмером в 1940, используется в Германии, странах СНГ. В англоязычных источниках по неврологии употребляется введённый в 1972 году термин «вегетативное состояние». Апаллический синдром (АС) встречается у 25-100 пациентов на 1 млн. Человек в популяции, во многих странах отмечается тенденция к увеличению числа случаев. АС наблюдается у лиц обоих полов различных возрастных групп – от грудных младенцев до глубоких стариков.

Апаллический синдром
Причины
В основе АС лежит тотальное или субтотальное поражение неокортекса при сохранении функции ствола мозга. Этиологическими факторами выступают:
• Черепно-мозговая травма. Травматический генез имеет большинство случаев АС молодого возраста.
• Церебральная гипоксия. Отмечается при отравлении угарным газом, асфиксии, тяжёлой артериальной гипотонии, остановке сердца вследствие сердечных заболеваний, в ходе оперативных вмешательств.
• Нейроинфекции. Апаллический синдром может становиться исходом острых инфекционных процессов с обширным поражением мозговой коры, возникать на заключительной стадии медленных инфекций ЦНС (лейкоэнцефалита Шильдера, прогрессирующего краснушного панэнцефалита).
• Опухоли головного мозга. В отдельных случаях обширные опухолевые процессы приводят к АС, обусловленному гипоксией, нейротоксикозом, отёком головного мозга.
• Прогрессирующие дегенеративные заболевания. Являются основной причиной АС у пациентов пожилого возраста. Синдром наблюдается на поздней стадии болезни Альцгеймера, Крейтцфельдта-Якоба, Пика, сосудистой деменции, алкогольной энцефалопатии.
• Острые дисметаболические состояния. Уремическая, гипогликемическая, печёночная кома могут переходить в апаллическое состояние.
• Аномалии головного мозга. Микроцефалия, тяжёлая корковая дисплазия. Обуславливают апаллический синдром у детей младшего возраста.
Патогенез
Морфологическая картина коркового поражения при АС неспецифична, различается у разных пациентов. Гипоксические повреждения сопровождаются некрозом, травматические — диффузным аксональным повреждением, дегенеративные — атрофией. Вариабельность объёма и характера поражения, отсутствие в ряде случаев значительных морфологических изменений, свидетельствует о функциональных нарушениях, приводящих к «выключению» коры. Патофизиологические основы этих процессов находятся в стадии изучения.
Переход из комы в апаллическое состояние характеризуется восстановлением функции ретикулярной формации, подкорковых структур. Возобновление связей подкорки и коры приводит к дальнейшему восстановлению сознания. Если корковые связи не восстанавливаются, не формируются вновь или формируются неправильно, возникает хроническое вегетативное состояние — апаллический синдром. В исходе прогрессирующей корковой дегенерации АС развивается вследствие массовой утраты связей, обеспечивающих взаимодействие нейронов внутри коры и с нижележащими структурами.
Симптомы
Основу клинической картины составляет парадокс: наличие видимых признаков сознания при отсутствии объективных критериев осознания пациентом себя и окружающего мира. Больной открывает глаза, двигает ими в состоянии бодрствования, реагирует на болевые раздражения, проходит циклы «сон-бодрствование», что формирует впечатление осознанности. Однако не наблюдается никаких признаков осознанной деятельности, целенаправленной активности. Движения спонтанны, эмоциональные и осознанные реакции отсутствуют. Перемещение глаз хаотично, реакция слежения не наблюдается. Чередование сна и состояния бодрствования не зависит от времени суток.
Лицо пациента маскообразное, без мимики. Жевание и глотание замедлены, могут отмечаться жевательные движения, моргание, зевота. В ответ на болевые стимулы возникает нецеленаправленная двигательная реакция, сопровождающаяся учащением ЧСС и дыхания, расширением зрачков. Функция тазовых органов не контролируется. Возможны эпилептические пароксизмы. Типично повышение мышечного тонуса: кисти сжаты, стопы в состоянии подошвенного сгибания, конечности согнуты и приведены. Функционирование гипоталамуса и мозгового ствола обеспечивает поддержание необходимой гемодинамики, дыхательной деятельности, вегетативной функции. В фазу бодрствования характерно преобладание симпатической нервной системы (учащение ЧСС, АД, возможен озноб), в состоянии сна — парасимпатической (снижение АД, ЧСС, повышенное потоотделение).
Озноб. Судороги.
Возможные осложнения
Вследствие постоянного спастического состояния конечностей развиваются контрактуры суставов. Длительное нахождение пациента в постели с резким ограничением двигательной активности способствует возникновению пролежней, застойной пневмонии. Возможно присоединение вторичной инфекции мочевыводящих путей с развитием пиелонефрита. Апаллический синдром может привести к окончательному угасанию всех мозговых функций с летальным исходом. Смертельно опасными для пациента могут стать инфекционные осложнения, переходящие в сепсис. Правильный уход, питание, поддерживающая терапия способны отсрочить появление осложнений, увеличить продолжительность жизни больного.
Диагностика
Из-за отсутствия чётких критериев сознания и осознанности диагностировать апаллический синдром непросто. Согласно общепринятым правилам, у грудных детей диагноз устанавливается после трехмесячного возраста, поскольку ранее нельзя достоверно дифференцировать осознанное и рефлекторное поведение. В постановке диагноза участвуют неврологи, анестезиологи-реаниматологи, нейрофизиологи, при необходимости — нейрохирурги. Проводятся следующие диагностические мероприятия:
• Неврологический осмотр. Контакт с пациентом полностью отсутствует. Отмечается спонтанное движение глазных яблок, нецеленаправленная реакция на болевые стимулы. Сохранены краниальные и спинальные рефлексы, вегетативная функция. Наблюдается гипертонус мышц конечностей с признаками пластичности, повышение сухожильных рефлексов, наличие симметричных патологических рефлексов.
• Электроэнцефалография. Характерна низковолновая ЭЭГ, дельта- или тета-ритм. У 10-20% больных отмечается альфа- или бета-ритм. Восстановление сопровождается появлением отчётливого альфа-ритма.
• МРТ головного мозга. МРТ и другие способы нейровизуализации (КТ, МСКТ) не выявляют специфических морфологических изменений. Картина соответствует основному заболеванию: определяются очаги некроза, гематомы, опухоли, внутримозговые дегенеративные процессы, отёк мозгового вещества. У 75% больных отмечается гидроцефалия. Большинство случаев АС сопровождаются атрофическими изменениями коры, однако подобная атрофия наблюдается у находящихся в сознании пациентов с деменцией.
• ПЭТ. КТ головного мозга. Позволяет диагностировать снижение коркового метаболизма на 40-50%. Восстановление протекает с активацией обмена веществ, регистрируемой на ПЭТ.
• Транскраниальная УЗДГ. Направлена на оценку церебральной гемодинамики. Имеет вспомогательное значение, используется преимущественно при решении вопроса о целесообразности шунтирующей операции у пациентов с гидроцефалией.
Необходимо дифференцировать апаллический синдром от комы, состояния минимального сознания, сопора.
Дифференциальная диагностика
Дифференцировка осуществляется при помощи клинических шкал. Инструментальные методы не могут точно указать уровень сознания больного, позволяют установить характер поражения коры, судить об уровне метаболизма церебральных тканей.
Лечение
Терапия направлена на жизнеобеспечение пациента, предотвращение осложнений и восстановление сознания. Единый стандарт ведения больных отсутствует. Лечение проводится длительно, иногда месяцами. Применяются консервативные и хирургические методы:
Консервативная терапия:
• Стимуляция восстановительных процессов. Медикаментозная составляющая включает мощную ноотропную, витаминную, сосудистую терапию, эндолюмбальное введение кислорода. Параллельно проводится регулярная сенсорная стимуляция с использованием всего спектра стимулов: слуховых, тактильных, зрительных, обонятельных.
• Искусственное питание. Осуществляется через гастростому, поскольку зондовое питание зачастую сопровождается осложнениями: аспирацией пищи в дыхательные пути, гастроэзофагеальным рефлюксом, изъязвлениями слизистой в местах соприкосновения с зондом.
• Профилактика осложнений. С целью уменьшения спастичности и профилактики контрактур назначают миорелаксанты. Лучшим предупреждением пролежней и гиповентиляционной пневмонии является адекватный уход, включающий смену белья, перемену позы, высаживание при помощи специальных ортопедических приспособлений, пассивную лечебную физкультуру, массаж. Целесообразно приобщение к уходу родственников больного.
Хирургические методы:
• Шунтирующие операции. Показаны при выраженной гидроцефалии. Наиболее распространено люмбоперитонеальное и вентрикулоперитонеальное шунтирование.
• Глубинная электростимуляции мозга. Проводится путём стереотаксического введения микроэлектродов, посредством которых осуществляется стимуляция активирующих систем ствола.
• Нейротрансплантация. Является новой экспериментальной методикой лечения АС. Активирует регенерацию церебральных тканей, обеспечивает материал для реконструкции повреждённых участков. Введение эмбриональных нервных клеток производится интравентрикулярно (в мозговые желудочки), интрацеребрально (в кору или повреждённые глубинные участки мозга).
Прогноз
Исход зависит от характера мозгового поражения, обусловившего апаллический синдром, возраста больного, продолжительности комы, наличия судорожных приступов. Остро развившийся АС может завершиться восстановлением сознания, но в большинстве случаев пациенты остаются инвалидами вследствие выраженного психоорганического синдрома. В случае прогрессирующей церебральной дегенерации апаллический синдром является терминальной стадией и оканчивается летально.
Профилактика
Профилактика возникновения АС заключается в предупреждении травм, нейроинфекций, интоксикаций, своевременном лечении сердечно-сосудистой патологии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Боль в области лица
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
последние изменения: январь 2015
R53
Недомогание и утомляемость
Астения БДУ
Слабость:
- БДУ
- хроническая
Общее физическое истощение
Летаргия
Усталость
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
последние изменения: январь 2012
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
R55
Обморок [синкопе] и коллапс
Кратковременная потеря сознания и зрения
Потеря сознания
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
последние изменения: январь 2016
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
последние изменения: январь 2015
R58
Кровотечение, не классифицированное в других рубриках
Кровотечение БДУ
Включены: опухшие железы
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
последние изменения: январь 2010
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
добавлено: январь 2010
R69
Неизвестные и неуточненные причины заболевания
Болезненность БДУ
Недиагностированная болезнь без уточнения локализации или пораженной системы
Источник
