Деформация грудной клетки у детей код по мкб 10 у детей
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Деформации грудной клетки у детей.
Деформации грудной клетки у детей
Описание
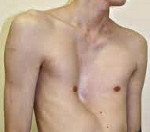
Деформации грудной клетки у детей. Врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Дополнительные факты
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Деформации грудной клетки у детей
Причины
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и тд В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом ), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и тд.
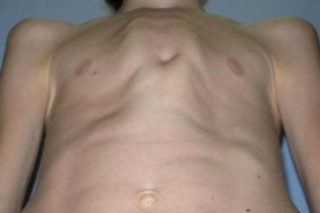
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
• I – вдавление грудины до 2 см; сердце не смещено;
• II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
• III – вдавление грудины более 4см; смещение сердца более 3 тд.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
• I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
• II – выпячивание грудины от 2-х до 4 тд ;
• III – выпячивание грудины от 4-х до 6 тд.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» — грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект — выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Одышка. Потливость.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и тд Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
Краткое описание
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
Код по международной классификации болезней МКБ-10:
- M95.4 Приобретенная деформация грудной клетки и ребер
- Q67 Врожденные костно-мышечные деформации головы, лица, позвоночника и грудной клетки
- Q67.6 Впалая грудь
- Q67.7 Килевидная грудь
- Q67.8 Другие врожденные деформации грудной клетки
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно — или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако — абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто — нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто — нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно — мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки
Источник
Деформация ребер у ребенка – это патологическое состояние, которое характеризуется изменением формы грудной клетки. Такие изменения могут быть врожденными и приобретенными. Оставлять подобные отклонения без внимания нельзя, поскольку прогрессирование патологии может угнетать работу жизненно важных внутренних органов и систем, особенно легких и сердца. Из-за косметического дефекта у ребенка могут развиваться социальные и психологические проблемы.
Классификация и виды деформаций
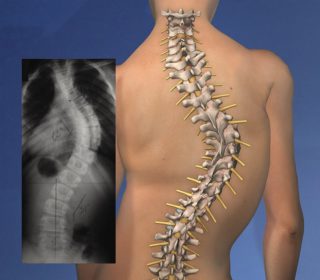
Кифосколитическая деформация грудной клетки
Деформация грудной клетки у детей (код по МКБ-10: Q67.6) в медицине делится на несколько разновидностей. К наиболее распространенным относят килевидную и воронкообразную деформацию. Значительно реже в ходе обследования выявляют деформацию грудной клетки следующих разновидностей:
- Кифосколиотический тип искривления. В большинстве случаев развивается на фоне искривления позвоночника, и после перенесенного туберкулеза.
- Плоская грудина характеризуется сплющенным грудинно-реберным комплексом, что влечет за собой уменьшение объема грудной клетки. Как правило, у пациентов с такой особенностью строения отмечается астеническое строение тела: длинные ноги и руки, высокий рост, узкие плечи и худощавость.
- Паралитический тип. Характеризуется данная патология наличием пространства между ребрами и уменьшением объема грудной клетки в переднезадней части и сбоку. Ключица и лопатки выпирают. При развитии паралитической деформации у человека параллельно развиваются заболевания органов дыхательной системы.

Синдром Куррарино-Сильвермана
- Выгнутая грудина или синдром Куррарино-Сильвермана. Самая редкая форма развития болезни, которая развивается на фоне преждевременного окостенения грудины. Визуально она имеет много общего с килевидной деформацией, когда грудь чрезмерно выпячивается вперед. Хирургическое вмешательство проводится по типу стернохондропластики с использованием остеосинтеза.
- Ладьевидный тип характеризуется формированием продолговатого углубления, которое визуально напоминает ладью или лодку. Нередко представляет собой выраженный симптом сирингомиелии.
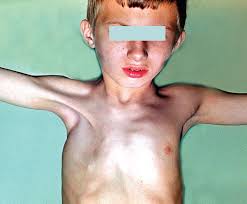
Синдром Поланда
- Врожденная расщелина грудной клетки. Одна из самых редких форм патологии, вместе с тем и чрезвычайно опасная. Это врожденная патология, у младенца щель в грудине имеет небольшие размеры, но по мере взросления она увеличивается, что уже представляет опасность для жизни и здоровья ребенка из-за незащищенности внутренних органов и систем. Таким образом, стволы крупных сосудов и сердце не «спрятаны» за костными тканями, а расположены подкожно. В этом случае чрезвычайно важно как можно раньше провести оперативное вмешательство по устранению дефекта.
- Синдром Поланда. Основной признак развития патологии – асимметрия. В большинстве случаев с правой стороны у человека отсутствует грудная мышца, недоразвит или вовсе отсутствует сосок, деформировано несколько ребер, также мало подкожной клетчатки. Состояние может характеризоваться неимением волос в подмышечных впадинах и сращением пальцев на руках и ногах.
Более детально рекомендуется ознакомиться с килеобразной и воронковидной формой деформации.
Воронкообразная деформация
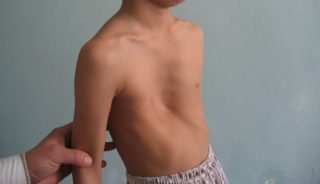
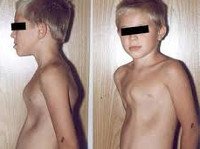
Воронкообразная деформация грудной клетки
Этот тип искривления встречается в 90% всех диагностированных случаях. У мальчиков младенцев патология встречается в 3 раза чаще, чем у девочек. В народе такая особенность носит название «грудь сапожника», она как бы вдавлена внутрь.
Полость грудной клетки имеет объемы меньше положенного, при активном прогрессировании деформации наблюдается искривление позвоночника (кифоз, сколиоз), а также нестабильность показателей артериального давления.
Сильнее всего воронкообразный дефект выражен в пубертатном периоде, на вдохе впалая грудь особенно заметна.
Килевидная грудь
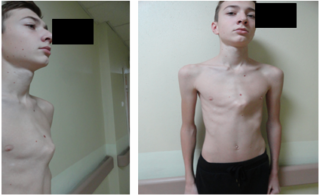
Килевидная деформация грудной клетки
В простонародье это явление часто носит название «куриная грудь». На фоне активного роста реберных хрящей грудина чрезмерно выпирает вперед, что напоминает форму киля. При рождении такие особенности строения скелета едва заметны, а искривление грудной клетки у подростков видно невооруженным взглядом.
Дети могут жаловаться на быструю утомляемость, боли в сердце, учащенное сердцебиение и появление одышки даже при незначительных физических нагрузках.
Деформация по степени выраженности:
- первая – выпячивание над поверхностью грудной клетки колеблется в пределах 2-4 см;
- вторая – выпячивание составляет 4-6 см.
При подозрении на наличие отклонений у ребенка, не стоит откладывать визит в медицинское учреждение.
Причины патологии
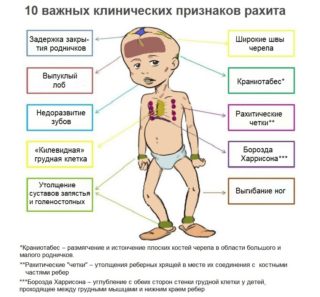 Причины деформации грудной клетки у детей принято разделять на врожденные и приобретенные.
Причины деформации грудной клетки у детей принято разделять на врожденные и приобретенные.
К врожденным провоцирующим факторам относят:
- наследственные (генетические) факторы;
- нарушения в формировании скелета (лопаток, позвоночника, ребер и грудины) в момент увеличения объемов хрящевой и костной тканей груди плода еще в утробе матери.
К приобретенным причинам относят различные хронические заболевания и патологические процессы:
- травмы грудной клетки;
- рахитизм;
- туберкулез;
- сколиотическая болезнь;
- хронические заболевания органов дыхательной системы;
- кифоз;
- остеомаляция.
Патология грудной клетки может проявляться по-разному, поэтому при подозрении важно обследовать организм, чтобы убедиться в развитии или отсутствии заболевания.
Методы диагностики и лечения
При помощи МРТ грудного отдела фиксируются аномалии в хрящевых и костных структурах
Опытный специалист уже на этапе визуального осмотра заметит отклонения в формировании грудины, оценив ее размеры, форму и симметричность. С деформацией грудной клетки при прослушивании легких и сердечного ритма у человека определяются шумы в сердце и тахикардия, хрипы.
Чтобы убедиться в наличии или отсутствии аномалии, педиатр назначит дополнительное обследование. Диагностику, как правило, проводит травматолог-ортопед или торакальный хирург.
Основная задача обследования – определить выраженность и степень деформации. Далее врачи проверяют состояние и работоспособность сердца и легких. В современной медицине эффективными и наиболее информативными считаются следующие виды инструментальной диагностики:
- торакометрия – вычисление параметров грудной клетки (глубина, ширина);
- спирометрия;
- магнитно-резонансая томография/рентгенография/компьютерная томография – фиксируются аномалии в хрящевых и костных структурах, степень смещения сердца и сжатости легких;
Эхокардиография
- мониторинг сердечного ритма по способу Холтера;
- эхокардиография.
При необходимости в отдельных случаях может потребоваться консультация пульмонолога и/или кардиолога.
Тактика лечения зависит от степени деформации и уже имеющихся нарушений в работе жизненно важных внутренних органов и систем. Некоторые состояния поддаются лечению при помощи консервативных методов терапии. Они в себя включают физиотерапевтические процедуры, специальную гимнастику, массажи, лечебную физкультуру. Консервативный подход позволяет поддерживать правильное функционирование организма и замедляет прогрессирование заболевания, но полностью от отклонения не избавляет.
При тяжелых формах патологии ребенок нуждается в оперативной коррекции дефекта. После успешно проведенного хирургического вмешательства восстанавливается нормальная функция органов грудной клетки.
Оперативное вмешательство
Лечение впалой грудной клетки вакуумом
Если деформация грудины негативно отражается на качестве жизни человека, это является прямым показанием к проведению операции. У детей ткани более эластичные, поэтому для них операция менее травматичная.
Насчитывается более 100 разновидностей оперативного вмешательства при патологиях развития грудной клетки. Из них выделяют следующие:
- с внедрением имплантов;
- без фиксации;
- с применением фиксаторов;
- с поворотом грудины на 180 градусов.
Если операция несложная, через несколько дней человек должен приступать к выполнению комплекса лечебной физкультуры. В тяжелых случаях постельный режим требуется соблюдать не менее трех недель.
Источник
