Coxa valga код мкб

Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Другие врожденные деформации бедра (Q65.8)
Общая информация
Краткое описание
Врожденные деформации бедра — нарушение центрации головки бедренной кости в тазобедренном суставе с недоразвитием элементов впадины и смещением ее кпереди или изменение шеечно-диафизарного угла в сторону ее увеличения или уменьшения (Б. Фрейка).
Протокол «Врожденные деформации бедра — оперативное лечение»
Коды по МКБ 10: Q 65.8 Другие врожденные деформации бедра
Смещение шейки бедра кпереди
Врожденная дисплазия вертлужной впадины
Врожденное вальгусное положение
Врожденное варусное положение
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
1. Coxa valga.
2. Coxa vara congenital.
3. Coxa vara symptomatica.
4. Антеверсия головки бедра.
Диагностика
Диагностические критерии
Жалобы и анамнез: в анамнезе в возрасте 4-6 месяцев установлена дисплазия тазобедренного сустава, проведение консервативного лечения. Начало заболевания диагностируется в возрасте 2-5 лет, проявляется прихрамыванием, ограничением отведения, затруднительной наружной ротацией, лордозом.
Физикальное обследование: нарушение походки (хромота или прихрамывание), нестабильность в тазобедренном суставе, смещение большого вертела вверх, ограничение отведения и наружной ротации в тазобедренном суставе.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах тазобедренных суставов в прямой проекции и с внутренней ротацией отмечается нарушение центрации головки бедра в вертлужной впадине, наружный край вертлужной впадины склерозирован, изменен шеечно-диафизарный угол в сторону увеличения или уменьшения.
Показания для консультации специалистов: ЛОР-врача, стоматолога — для санации инфекции носоглотки, полости рта; при нарушениях ЭКГ — консультация кардиолога; при наличии ЖДА — педиатра; при вирусных гепатитах, зоонозных и в/утробных и др. инфекциях — инфекциониста; при неврологической патологии — невропатолога; при эндокринной патологии — эндокринолога.
Минимум обследования при направлении в стационар:
1. ОАМ, ОАК.
2. Трансаминазы.
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография тазобедренных суставов в прямой проекции.
6. УЗИ органов брюшной полости по показаниям.
7. ЭКГ.
8. Соскоб кала.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
5. ЭхоКГ по показаниям.
Дифференциальный диагноз
Признак | Врожденные деформации бедра | Приобретенные деформации бедра | Последствия остеомиелита |
Нарушение походки | В возрасте 1,5-2 лет | После перенесенного заболевания | В возрасте 1,5-2 лет, или после перенесенного заболевания |
Рентгенологические изменения | Изменение шеечно-диафизарного угла (ШДУ) | Изменение ШДУ на фоне различных деформаций головки | Уменьшение или отсутствие головки бедра с изменением ШДУ |
Лечение
Тактика лечения
Цели лечения: улучшение центрации головки бедра в вертлужной впадине, нормализация шеечно-диафизарного угла путем корригирующих остеотомий.
Немедикаментозное лечение: диета при отсутствии сопутствующей патологии — соответственно возрасту и потребностям организма. Режим в ближайшие 1-1,5 месяца постельный, в последующем ходьба при помощи костылей. В течение всего периода после снятия гипсовой иммобилизации ребенку проводятся ортопедические укладки.
Медикаментозное лечение:
1. Антибактериальная терапия в послеоперационном периоде с первых суток — цефалоспорины 2-3 поколения и линкомицин в возрастной дозировке, в течение 7-10 дней.
2. Противогрибковые препараты — микосист однократно или нистатин в возрастной дозировке, 7-10 дней.
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол — по показаниям, в течение 3-5 суток).
4. При послеоперационной анемии — препараты железа (актиферрин, ранферон, феррум лек) до нормализации показателей крови.
5. С целью профилактики гипокальциемии (глюконат кальция, кальций-ДЗ Никомед, кальцид, остеогенон) перорально с 7-10 суток после операции в возрастной дозировке.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия: профилактика бактериальной и вирусной инфекции.
1. Профилактика контрактур и тугоподвижности сустава.
2. Профилактика остеопороза.
Дальнейшее ведение: цель — восстановление функционального объема движений в оперированном тазобедренном суставе. Через 1-1,5 месяца после операции проведение реабилитационного лечения для тазобедренного и коленного суставов (ЛФК, физиолечение, массаж, теплолечение, БМС).
Основные медикаменты:
1. Антибиотики — цефалоспорины 2-3 поколения, линкомицин
2. Противогрибковые препараты — микосист, нистатин
3. Анальгетики — трамадол, кетонал, промедол, триган
4. Препараты для проведения наркоза — калипсол, диазепам, миорелаксанты, наркотан, фентанил, кислород
5. Препараты кальция в таблетках
6. Поливитамины
7. Гипсовые бинты
Дополнительные медикаменты:
1. Препараты железа, перорально
2. Растворы глюкозы, вв
3. Раствор NaCl 0,9%, вв
Индикаторы эффективности лечения:
1. Правильная центрация головки бедра в вертлужной впадине, нормализация шеечно-диафизарного угла.
2. Восстановление полного объема движений в тазобедренном суставе.
Госпитализация
Показания к госпитализации: плановое, нарушение функции нижней конечности в виде хромоты, боли в тазобедренном суставе при ходьбе, укорочение или удлинение конечности, нестабильность тазобедренного сустава.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- 1. Руководство по травматологии и ортопедии под редакцией Новаченко Н.П.
2. Клинические рекомендации для практических врачей, основанные на доказательной медицине. 2-е издание, ГЕОТАР, 2002.
- 1. Руководство по травматологии и ортопедии под редакцией Новаченко Н.П.
Информация
Список разработчиков:
№ | Разработчик | Место работы | Должность |
1. | Маметжанов Бурхан Турганович | РДКБ «Аксай» | Зав. отделением ортопедо-хирургии |
2. | Плеханов Георгий Алексеевич | РДКБ «Аксай» | Зав. отделением ортопедо-хирургии |
3. | Хахалев Евгений Михайлович | РДКБ «Аксай | Зав. отделением ортопедо-хирургии |
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Рубрика МКБ-10: Q68.3
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q65-Q79 Врожденные аномалии пороки развития и деформации костно-мышечной системы / Q68 Другие врожденные костно-мышечные деформации
Врожденная варусная деформация шейки бедренной кости
Врожденная варусная деформация шейки бедренной кости (coxa vara congenita) — симптомокомплекс аномалий развития. Основные проявления патологии — варусная деформация шейки бедренной кости, укорочение нижней конечности, контрактура тазобедренного сустава, а также дисплазия и дистопия мышц пораженной конечности различной степени выраженности.
Эпидемиология
Врожденная варусная деформация шейки бедренной кости — редкая патология опорно-двигательного аппарата, составляет 0,3-0,8% всех пороков развития скелета, не превышая одного случая на 52 000 новорожденных.
Этиология, патогенез
Основными причинами развития заболевания считают нарушения энхондрального окостенения проксимального метаэпифиза бедренной кости и формирования мышц тазового пояса в эмбриональном периоде, аномалии развития сосудистого русла, а также изменения спинного мозга по типу миелодисплазии, проявляющейся нейродистрофическими нарушениями костной и мягких тканей.
Клиническая картина и диагностика
Характерные клинические проявления врожденной варусной деформации шейки бедренной кости — укорочение нижней конечности, преимущественно за счет бедренного сегмента, контрактура тазобедренного сустава, гипотрофия мягких тканей бедра и голени.
Укорочение нижней конечности на стороне поражения даже у младенцев может достигать значительной величины.
Из рентгенологических признаков обращают на себя внимание наличие так называемого бугорка Грацианского, уменьшение шеечно-диафизарного угла (ШДУ) до 115° и менее, нарушение оссификации головки и шейки бедренной кости с наличием дистрофических процессов в них, вплоть до формирования ложного сустава и дефекта шейки, а также несоответствие размеров проксимального и дистального отделов укороченной бедренной кости.
Значительную роль в диагностике указанной патологии отводят ультрасонографии (УЗИ), позволяющей определить форму, размеры головки и шейки бедренной кости, их пространственное положение, наличие или отсутствие их связи между собой, а также плотность костной и хрящевой тканей указанных анатомических образований.
Лечение
Лечение детей с врожденной варусной деформацией шейки бедренной кости начинают с момента выявления заболевания.
а) Консервативное лечение
Консервативное лечение проводят всем детям до 2-3-месячного возраста. Оно направлено на улучшение кровоснабжения и ускорение оссификации головки и шейки бедренной кости, снижение тонуса приводящих и субспинальных мышц и уменьшение их компрессирующего влияния на тазобедренный сустав. С этой целью новорожденным назначают широкое пеленание в течение 2 нед, а затем — нежестко фиксирующую подушку Фрейка на период до 2-2,5 мес. Показаны соллюкс, парафин, а с 6-8-недельного возраста — электрофорез с препаратами кальция и фосфора на тазобедренный сустав № 10-15, электрофорез с аминофиллином и пентоксифиллином на пояснично-крестцовый отдел позвоночника паравертебрально № 10.
б) Хирургическое лечение
Хирургическое лечение показано детям старше 2-3 мес, имеющим мягкотканные фиксированные контрактуры тазобедренного сустава. Оно позволяет создать благоприятные условия для развития головки бедренной кости и тем самым предотвратить формирование вторичной деформации шеечно-диафизарного угла.
Оперативное лечение заключается в миотомии длинной, короткой и большой приводящих мышц бедра, поперечном рассечении широкой фасции бедра и сухожильной части подвздошно-большеберцового тракта, пересечении фиброзных тяжей в передней порции средней ягодичной мышцы, миотомии субспинальных и пояснично-подвздошной мышц. У детей старше 2-3 лет операцию дополняют корригирующей остеотомией бедренной кости.
Корригирующая остеотомия показана только при рентгенологических признаках оссификации шейки бедренной кости. Ее не следует выполнять при наличии ложного сустава шейки или нарушении ее оссификации. В последних случаях первым этапом хирургического лечения показана пластика шейки бедренной кости мигрирующим костно-мышечным комплексом тканей из большого вертела (передняя порция средней ягодичной мышцы) или гребня подвздошной кости (портняжная мышца). Корригирующую остеотомию бедренной кости выполняют вторым этапом хирургического лечения после нормализации структуры костной ткани шейки бедренной кости.
в) Восстановительное лечение
Восстановительное лечение включает применение методик физиотерапии, лечебной физкультуры, общеукрепляющего лечения и климатотерапии.
Восстановление длины нижней конечности у детей с врожденной варусной деформацией шейки бедренной кости осуществляют методом дистракционного остеосинтеза только при восстановлении нормальных анатомических соотношений в тазобедренном суставе.
С целью предупреждения вторичных статических деформаций дети должны пользоваться ортезными изделиями. В крайне тяжелых случаях показано протезирование.
Лечение детей с врожденной варусной деформацией шейки бедренной кости длительное, этапное и комплексное. Диспансерное наблюдение за ними осуществляют ежегодно до 18 лет.
Прогноз
При отсутствии патогенетически обоснованного лечения варусная деформация шейки бедренной кости прогрессирует и в части случаев приводит к формированию ложного сустава шейки, а в отдельных случаях — к ее дефекту. Количество неблагоприятных результатов при лечении этой патологии достигает 40-80%.
Вальгусная деформация шейки бедренной кости (coxa valga)
Вальгусная деформация шейки бедренной кости — патология, проявляющаяся в увеличении шеечно-диафизарного угла. У 80% пациентов носит двусторонний характер, как правило, сочетаясь с отклонением проксимального конца бедренной кости вместе с головкой кпереди от фронтальной плоскости (транскондилярной плоскости) — антеторсией.
Этиология
Причинами возникновения деформации могут быть:
• дисплазия тазобедренного сустава;
• внутриутробное повреждение эпифизарного хряща шейки бедренной кости;
• нарушение оссификации шейки бедренной кости;
• нарушение мышечного баланса при мезенхимной недостаточности;
• запоздалое начало хождения ребенка;
• длительный постельный режим в период интенсивного роста.
Клиническая картина
В норме существуют значительные индивидуальные колебания величины угла антеторсии.
Изолированная coxa valga (без антеторсии шейки), как правило, протекает бессимптомно, бывает случайной находкой при рентгенологическом обследовании. Вместе с тем coxa valga antetorta имеет известное практическое значение, проявляясь в выраженной внутренней ротации нижних конечностей при ходьбе, при клиническом обследовании выявляют избыточную внутреннюю ротацию бедер.
Диагностика
Рентгенологическое исследование
При диагностике coxa valga antetorta, возникшей вследствие дисплазии тазобедренного сустава, необходим углубленный рентгенологический анализ с интерпретацией данных рентгенографии в прямой, аксиальной и сагиттальных проекциях.
Лечение
Отклонение от нормы интегральных рентгенологических показателей (угла Виберга, угла переднего покрытия), сопровождающееся жалобами на чувство усталости к концу дня, болями, положительным impingement-test, требует хирургической коррекции. Применяют деторсионно-варизирующие, деторсионные межвертельные медиализирующие остеотомии бедренной кости. При выявлении признаков диспластического коксартроза показана транспозиция вертлужной впадины после остеотомии таза (по Salter, двойная, тройная остеотомия таза).
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424483.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Дисплазия тазобедренного сустава.
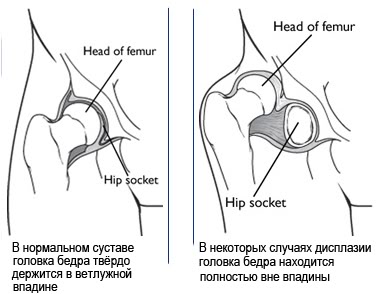
Анатомические особенности дисплазии тазобедренного сустава
Описание
Врождённый вывих бедра (син. Дисплазия тазобедренного сустава) — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедренной кости — к «врождённому вывиху бедра» (англ. Congenital dislocation of the hip). Современное название этой патологии — дисплазия тазобедренного сустава(англ. Developmental dysplasia of the hip).
Симптомы
Исследование ребёнка имеет особенности в зависимости от возраста ребёнка и от степени нарушения функционального состояния тазобедренного сустава. Осмотр ребёнка проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц. Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. Асимметрия кожных складок.
2. Укорочение бедра.
3. Симптом соскальзывания Маркса-Ортолани.
4. Ограничение отведения бедра.
Прежде всего обращают внимания на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-х месячного возраста. Кожные складки при врождённом вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой. Диагностическое значение имеют: ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и «сам по себе» диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорождённых, диагностического значения не имеет, она встречается у совершенно здоровых младенцев.
Рентгендиагностика.
Надёжным диагностическим критерием является феномен укорочения бедра за счёт заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжёлую форму дисплазии тазобедренного сустава — на врождённый вывих бедра. Тест считается положительным, если у лежащего на спине ребёнка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже.
Однако, сам по себе факт положительного симптома Маркса-Ортолани у детей первых двух недель жизни, вовсе не свидетельствует о заболевании тазобедренного сустава. Этот симптом может встречаться и у совершенно здоровых новорождённых. Соотношение больных и здоровых новорождённых, у которых был выявлен симптом соскальзывания, составляет соответственно 60 и 40 % случаев. 60 % новорождённых «выздоравливают» в первую неделю жизни, а 88 % в первые 2 месяца. Оставшиеся 12 % собственно и составляют различные стадии истинной дисплазии тазобедренного сустава. Этот симптом теряет своё значение с возрастом больного ребёнка, он выявляется только у 25 % детей старше 2-3 недель. Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов.
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. Прежде всего проводят вертикальную срединную линию, она проходит через середину крестца. Проводят горизонтальную линию через У-образные хрящи, через нижние точки подвздошной кости (линия Хильгенрейнера). Через наружно верхний край, перпендикулярно горизонтальной линии, проводят линию Перкина. Часто бывает, что на стороне поражения невозможно определить верхний край вертлужной впадины. В этих случаях пользуются методом Рейнберга: симметрично, на таком же расстоянии от срединной линии, проводят вертикальную линию (перпендикулярно горизонтальной). Она и будет обозначать невидимый на рентгенограмме верхнелатеральный край впадины. Через края вертлужной впадины проводят касательную линию до пересечения с горизонтальной линией Хильгенрейнера. Образованный угол называется «ацетабулярный угол» или угол наклона крыши вертлужной впадины.
К вспомогательным линиям относят линию Шентона и Кальве. Линия Шентона (запирательно-бедренная дуга) в норме «представляет собой мысленное продолжение краниального края запирательного отверстия на медиальный краевой контур шейки бедра» (В. О. Маркс, 1978). При патологии (смещении бедра латерально и вверх) эта линия разрывается.
При дисплазии ядра окостенения появляются позже, размеры их меньше, они развиваются медленнее. В норме ядро окостенения головки бедренной кости большей своей частью располагается медиальнее линии Перкина и ниже линии Хильгенрейнера. При подвывихе и вывихе она смещается вверх и латерально. Ядра окостенения головки бедра появляются у девочек в 4 месячном, у мальчиков в 6 месячном возрасте.
Ломота в суставах. Ломота в теле.
Причины
Происходит дисплазия развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза).
Лечение
Основными принципами лечения являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава в пределах дозволенного диапазона.
«Для лечения дисплазии тазобедренного сустава без смещения и со смещением головки бедра предложены различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений. Все они рассчитаны на то, чтобы удержать в положении разведения ножки ребёнка и обеспечить им функцию. У детей первых 2—3 мес. При подозрении на дисплазию тазобедренного сустава или наличии клинических симптомов вывиха не требуется рентгенологического подтверждения диагноза, ибо в любом случае необходимо применять одни и те же лечебно-профилактические меры — разведение ножек с помощью мягких прокладок (широкое пеленание, подушка Фрейка и ), гимнастику с применением отводяще-круговых движений в суставе, массаж ягодичных мышц. Для лечения детей с дисплазией способом разведения ножек пригодны пеленки, „штанишки“ Бекера, подушки Фрейка, стремена Павлика, эластичные шины. В этом возрасте совершенно недопустимо применение жёстких конструкций, то есть шин, препятствующих движениям конечностей, совершаемым младенцем».
Чаще всего для лечения врождённого вывиха бедра применяют: стремена Павлика, подушка Фрейка, шина Виленского, шина Волкова. В тяжелых случаях применяется одномоментное вправление вывиха и кокситная повязка. При неэффективности консервативного лечения применяют различные виды корригирующих операций. Одним из методов лечения лёгких дисплазий и профилактики является широкое пеленание.
В 1946 году в Праге чешский ортопед Арнольд Павлик сообщил об успешном лечении врождённого вывиха бедра с использованием нового, как он его назвал, «функционального метода лечения». В те годы для придания сгибания и отведения бедер применялись жёсткие конструкции, ограничивающие движения в тазобедренных суставах. Частым осложнением такого лечения было тяжёлое заболевание «асептический некроз головки бедренной кости» (30 % детей, которым проводилось лечение).
Широкое пеленание применяют у детей «группы риска», у новорождённых с УЗ признаками «незрелого сустава», а также в тех случаях, полноценное лечение по каким-либо причинам провести невозможно. Это основной метод профилактики дисплазии тазобедренного сустава. Техника пеленания несложна: две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки. Широкое пеленание позволяет сохранять положение разведения и сгибания 60—80°.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
