Цитолитический синдром является основным показателем
Цитолитический синдром — довольно-таки распространенная патология печени. Это название является обобщенным и подразумевает лишь дистрофические либо некротические изменения в органе. А вот точное обозначение заболевания зависит от этиологии и причин, спровоцировавших возникшее повреждение: проблемы с иммунитетом, алкогольная интоксикация, появление паразитов либо другие условия.
В зависимости от формы болезни в дальнейшем она может прогрессировать или же ткани начнут регенерироваться. В первом случае только правильно подобранная медикаментозная терапия способна остановить патологический процесс разрушения печени.
Общие сведения
Цитолитический синдром — явление, при котором клетки печени подвергаются пагубному влиянию условий, разрушающих ее защитную оболочку. Затем активные ферменты проникают наружу и нарушают структуру всего органа, провоцируя таким образом дистрофические изменения и некротизацию.
В силу разнообразных условий заболевание появляется в любой момент жизни. К примеру, автоиммунная разновидность может возникнуть еще в младенчестве, а жировое перерождение — у людей, старше 50 лет. Цитолитический синдром является основным показателем повреждения печени, ее структуры и функциональности.
Признаки патологии
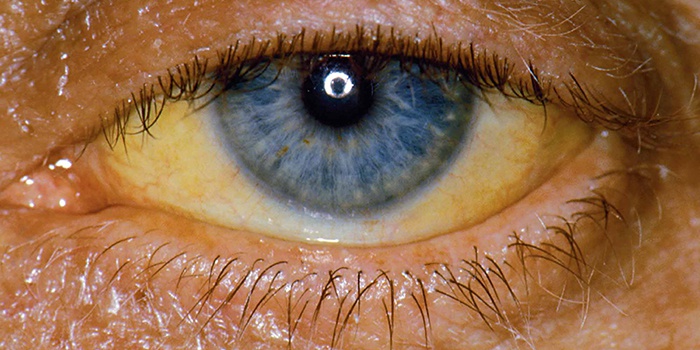
В зависимости от степени поражения тканей, стадии болезни, печеночный цитолитический синдром может никак не проявлять себя и не подавать совершенно никаких симптомов в течение долгого времени. Тотальные либо частичные деструктивные перемены, обычно, проявляются в виде пожелтения кожи и глазных белков. Объясняется подобное явление выбросом билирубина в системный кровоток. Именно поэтому желтуха считается информативным симптомом разладов обмена веществ.
Для цитолитического синдрома печени также свойственно нарушение пищеварения: повышенная кислотность желудочной среды, частые отрыжки, дискомфорт после приема пищи, горьковатый привкус в ротовой полости после еды или по утрам натощак. На поздних стадиях патологии возникают признаки цитолитического синдрома в виде увеличения органа, болевого синдрома в правом подреберье. Для получения полной клинической картины необходима диагностика, которая поможет определить степень поражения печени.
Обследования органа
В случае возникновения клинической картины, характерной цитолизу, специалисты осуществляют комплексное биохимическое обследование.
- Основными лабораторными критериями цитолитического синдрома являются специальные маркеры гепатоцитов аста, алта и ЛДГ. Также при такой методике обследования у пациента проверяется уровень железа и билирубина в крови. Нормальные показатели маркеров для женщин — 31 г/л, для мужчин — 41 г/л, ЛДГ — до 260 ед./л. Повышенный уровень свидетельствует о разладе белкового обмена веществ, а также запуске некротизации печени. Для определения этих данных осуществляется общий анализ крови.
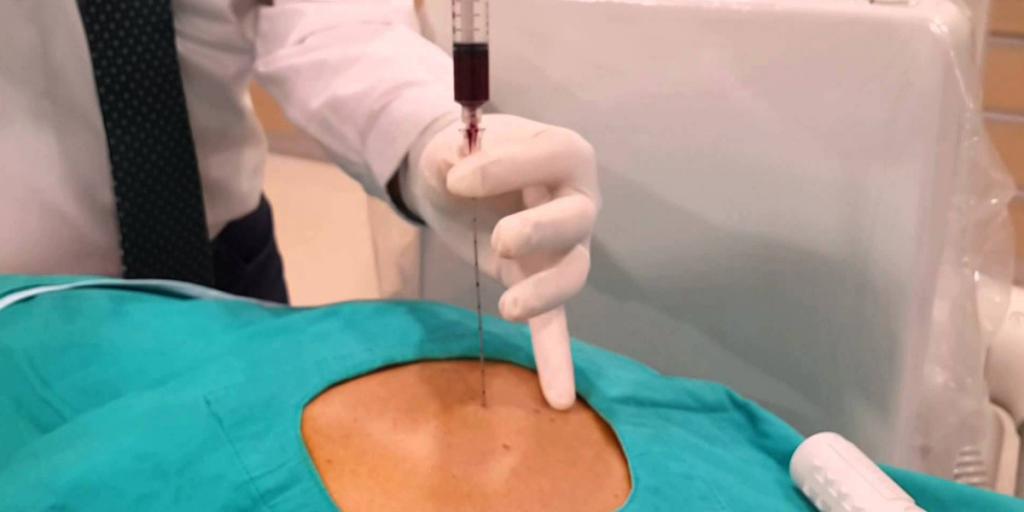
- Гистологическое обследование. Во время биопсии у пациента забирается частица печени. При диагностике отбирается клеточный материал и определяется содержание гельминтов, степень травмирования клеток и наличие некротизации.
- УЗД и МРТ. При такой методике специалист может рассмотреть поврежденный орган в различных проекциях. Допустима также детализация картинки. Эти методики позволяют выявить изменения параметров и структуры органа, а также присутствие гельминтов и опухолей.
Причины возникновения
Приводят к травмированию печени и зарождению цитолитического синдрома разнообразные условия. Как правило, функции и структура органа страдают на фоне:
- злоупотребления спиртными напитками и превышения допустимой дозы этилового спирта — нормой является 40-80 мл, в зависимости от особенностей человека и скорости его метаболизма;
- неправильно подобранной медикаментозной терапии, сочетание нескольких препаратов с гепатотоксическими возможностями;
- проникновение вируса гепатита;
- попадания в печень гельминтов;
- разлады в гуморальном и клеточном иммунитете.
Определить настоящую причину цитолитического синдрома можно исключительно путем определения численности ферментов, вирусов в кровотоке, гистологического исследования тканей и этиологического опроса пациента.
Острая и хроническая форма заболевания обладает определенной симптоматикой: желтуха, увеличение печени, болевой синдром в поврежденной области, расширение селезенки, нарушение работы пищеварительного тракта.
Алкогольная патология
Зачастую возбудителем цитолитического синдрома становится спирт. При каждодневном употреблении алкогольных напитков, низкокачественного продукта либо суррогата появляется патологическая реакция: увеличивается активность ферментов органа, понижается плотность гепатоцитов. Уже на этом этапе запускается механизм лизиса. Токсически влияет на структуру печени всего 40-80 мл неразбавленного этилового спирта.
Цитолитический синдром при злоупотреблении алкогольными напитками в течение долгого времени может никак не проявлять себя. Однако постепенно горечь в ротовой полости и прочие разлады пищеварения подскажут больному о патологических процессах, развивающихся в его организме. Цитолиз этого типа с легкостью корректируется при помощи определенных медикаментов. Гепатоциты обладают высокой эластичностью и способностью к восстановлению. Благодаря этому при полном отказе от спиртного и соблюдении схемы лечения пациент может очень скоро заметить положительный эффект терапии, находясь на любой стадии болезни.
Аутоиммунный недуг
Врожденные аномалии иммунитета в некоторых случаях приводят к зарождению цитолитического синдрома. При гепатите аутоиммунного типа оболочка печени повреждается гуморальной либо клеточной защитой организма по неизвестным причинам. От этой разновидности заболевания чаще всего страдают маленькие дети. Выраженные признаки дисфункции органа могут возникнуть даже в первые дни после рождения малыша.
Цитолитический синдром при гепатите аутоиммунного типа развивается весьма стремительно. Сохранить маленькому пациенту здоровье и жизнь способна исключительно пересадка донорской печени.
Этой патологии характерно отсутствие травм желчных протоков. При этом пузырь не меняет своих очертаний и не подвергается аномальным изменениям.
Медикаментозное воздействие
Бесконтрольный и продолжительный прием фармацевтических препаратов чаще всего становится причиной возникновения цитолиза. В особенности опасными считаются нестероидные противовоспалительные медикаменты, которые употребляются пациентом без предварительной сдачи анализов и консультации специалиста.
Также угрозу в себе несут мощные антибиотики и противогрибковые лекарства. В случае нарушения схемы лечения или самостоятельного назначения медикамент может привести не к оздоровлению, а к развитию печеночной недостаточности. Дозировка препарата также играет важную роль. Во вкладыше к любому лекарству указывается максимально допустимое суточное количество средства, превышение которого влечет за собой разрушение клеток органа.
Представительницы слабого пола подвергают себя риску возникновения цитолитического синдрома при приеме гормональных контрацептивов в любом виде. Такие препараты приводят к нарушению кровотока в желчном пузыре и печени. Сама кровь становится более вязкой, токсины все труднее выводятся из нее, размеры органа увеличиваются. Всевозможные гормональные медикаменты токсически воздействуют на печень. И при этом совершенно неважно, с какой именно целью принимается препарат: терапевтической либо противозачаточной.

При беременности цитолитический синдром способен существенно навредить не только будущей матери, но и плоду. Именно поэтому женщинам, находящимся в положении, следует в особенности осторожно относиться к медикаментозной терапии. Плацента собирает поступающие лекарственные вещества и передает их плоду. В результате у ребенка могут появиться врожденные аномалии печени. Для предотвращения подобного явления в первый триместр беременности женщине стоит отказаться от фармацевтических препаратов. Если же такой возможности нет, врач должен подобрать для пациентки наиболее щадящие медикаменты.
Цитолитический синдром при хроническом гепатите
Патологию передают вирусы видов D, E, A, B, C. Некоторые из них проникают в организм в случае нарушения правил личной гигиены, другие — при отсутствии контрацепции во время полового акта или при использовании нестерильных косметологических и медицинских приспособлений. Если имеются симптомы цитолиза, то биопсия в точности определит тип вируса.
Противовирусное лечение с помощью современных препаратов способно остановить прогрессирование болезни, активизировать восстановление травмированных структур органа. Вирусный цитолиз на начальных стадиях гораздо быстрее поддается терапии.
Липиды
Организм способен самостоятельно спровоцировать развитие недуга при нарушенном жировом обмене. Произойти подобное может по нескольким причинам. Например, при сахарном диабете и ожирении происходят разлады метаболизма. Вместо гепатоцитов в печени формируются жировые отложения. Со временем кислоты и глицерин, входящие в состав липидов, мешают работе ферментов, разрушая защитную оболочку печени.

Наличие паразитов
Повышенный кровоток, содержание глюкозы и гликогена делают печень одним из самых привлекательных для гельминтов местом. Травмировать структуру органа могут различные паразиты.
- Амебы. Способны образовывать абсцессы и скопления. Патологический процесс с участие гельминтов травмирует структуру печени и приводит к развитию холеостаза как у взрослых, так и у детей.
- Эхинококки. Способны блокировать желчные протоки, за счет чего становятся причиной цитолиза. Патологический процесс нуждается не только в медикаментозной терапии, но и в оперативном вмешательстве.
- Лямблия. Токсичные продукты ее жизнедеятельности провоцируют патогенез цитолиза. Понижение местного иммунитета обустраивает благоприятную флору для попадания вирусов и микробов в печень.
- Аскаридоз. Приводит к разрушению клеток и некротизации органа. Такое явление практически всегда сопровождается холеостатическим синдромом. Лечение в таком случае предусматривает медикаментозную составляющую и использование народных рецептов.
Профилактика цитолиза
Для того чтобы предотвратить развитие столь неприятного процесса, как цитолитический синдром, следует соблюдать простые правила.
- Придерживаться сбалансированного питания. Острые, жирные, жареные блюда провоцируют разрушение оболочки органа. А чтобы структура печени оставалась неизменной, следует принимать пищу деликатной температурной обработки, а также вводить в рацион много овощей, фруктов и зелени.
- Детокс-лечение после приема агрессивных средств — обязательное условие успешного восстановления организма. Это необходимо после употребления антибиотиков и нестероидных противовоспалительных медикаментов.

- Отказ от спиртного. Этиловый спирт и его производные пагубно влияют на состояние печени. Конечно, от бокала хорошего вина еще никто не пострадал, но от каждодневного употребления, например, пива следует обязательно отказаться.
- Соблюдать правила гигиены. Очень важно контролировать стерильность всех применяемых приспособлений.
- Периодически осуществлять профилактику гельминтоза. Народные рецепты предлагают для этого принимать семечки тыквы, чеснок и кедровые орешки.
Источник
Синдром цитолиза — это клинико-лабораторный симптомокомплекс, который характеризуется повышением печеночных ферментов АЛТ и АСТ. Состояние является компонентом многих печеночных и внепеченочных заболеваний. Синдром в большинстве случаев характеризуется бессимптомным течением. Клинические проявления неспецифичны: боли и тяжесть справа в подреберье, диспепсические явления, общая интоксикация организма. Для диагностики проводятся биохимические печеночные пробы, уточнить диагноз помогают исследования маркеров вирусных гепатитов, коагулограмма, УЗИ печени. Лечение включает гепатопротекторы, этиотропные и патогенетические препараты.
МКБ-10

Общие сведения
Синдром не является самостоятельной нозологической единицей и наблюдается при различных поражениях ЖКТ и других органов. Иногда болезнь называют «неспецифическим», или «неуточненным гепатитом», подчеркивая ее воспалительную природу. Истинная частота встречаемости патологии неизвестна, поскольку во многих случаях синдром цитолиза диагностируется при обращении по другому поводу. Состояние чаще возникает у женщин в постменопаузальном периоде, среди мужчин пик заболеваемости приходится на средний возраст.

Синдром цитолиза
Причины
Синдром цитолиза — полиэтиологическое состояние, которое вызывается печеночными и внепеченочными причинами. Заболевание обычно сочетается с другими патологическими синдромами — холестазом, иммунным воспалением, печеночно-клеточной недостаточностью. В клинической гастроэнтерологии выделяют несколько групп причинных факторов, провоцирующих синдром повреждения печеночных клеток с выходом внутриклеточных ферментов в кровоток:
- Инфекционные процессы. Вирусные гепатиты — наиболее распространенная причина поражения печеночной паренхимы, сопровождающегося деструкцией гепатоцитов. Цитолиз встречается как при острых воспалениях печени, так и при обострении хронического гепатита. Синдром также диагностируется при паразитарных инвазиях: амебиазе, лямблиозе.
- Жировая болезнь печени. Неалкогольная и алкогольная ЖБП — главный неинфекционный этиологический фактор цитолиза. Синдром разрушения печеночной ткани обусловлен токсичностью липопротеидов или метаболитов этанола, которые в повышенном количестве попадают в печень из системы воротной вены.
- Холестатические патологии. При задержке выделения желчи, помимо повышения уровня холестерина и щелочной фосфатазы, наблюдается синдром цитолиза. Разрушение гепатоцитов вызвано токсическим воздействием желчных кислот. Зачастую холестаз связан с желчнокаменной болезнью.
- Лекарственное поражение. Вследствие полипрагмазии значительно повысилась распространенность токсических медикаментозных гепатитов — до 2-5%. Большинство из них протекают субклинически, но в любом случае выявляется цитолитический синдром с повышением уровня печеночных энзимов.
Возрастание показателей аминотрансфераз характерно и для внепеченочных этиологических факторов. К этим причинам относят наследственные и приобретенные мышечные заболевания, травмы и некрозы мышц, нарушения кислотно-основного равновесия. Независимыми факторами риска считают гиперлипидемию, метаболический синдром, наследственные болезни накопления (Гоше, Ниманна-Пика). Поведенческие факторы включают злоупотребление жареной и жирной пищей, использование воды из неизвестных источников.
Патогенез
Аминотрансферазы относятся к универсальным ферментам, которые распространены во всех органах и тканях. Наибольшее их количество локализовано внутри гепатоцитов. Выход ферментов в системный кровоток реализуется за счет 3-х механизмов: прямой деструкции печеночных клеток, патологического повышения проницаемости клеточной мембраны и разрушения отдельных органелл.
Особое место в патофизиологии синдрома цитолиза занимает макроэнзимемия. Это состояние характеризуется повышенным выходом ферментов в кровь на фоне их связывания с иммуноглобулинами и небелковыми молекулами. Цитолитический процесс не тождественен некрозу гепатоцитов, поэтому часто имеет обратимый характер. Аминотрансферазы не являются токсичными для организма, а клинические признаки цитолиза обусловлены основным заболеванием.
Симптомы
В 70-80% случаев наблюдается бессимптомное или малосимптомное увеличение уровня ферментов. Если у человека развивается характерная клиническая симптоматика, она вызвана обострением или прогрессированием этиологического фактора цитолиза. Основной симптом — чувство тяжести и тупые боли в правом подреберье. Болевой синдром наблюдается постоянно либо провоцируется погрешностями в диете, приемом медикаментов.
Зачастую больного с синдромом цитолиза беспокоят тошнота и чувство дискомфорта в животе после еды, снижение аппетита. По утрам характерно появление горечи во рту. Реже бывает горькая отрыжка, рвота желудочным содержимым с примесями желчи. Общие симптомы представлены повышенной утомляемостью, головным болями. При длительном течении процесса возможно снижение веса.
Характерный признак гепатитов — желтушный синдром с характерным окрашиванием кожных покровов, слизистых оболочек и склер. Желтуха имеет различный оттенок: от лимонно-желтого до оранжевого или шафранового. Длительность изменений окраски кожи вследствие цитолиза варьирует от недели до месяца и более. Одновременно с желтушностью изменяется окраска кала и мочи. Испражнения приобретают светло-желтый или сероватый цвет, моча становится более темной.
Осложнения
Закономерный исход всех печеночных болезней при отсутствии лечения — развитие фиброзных изменений, обусловленных хроническим воспалением. Согласно печеночному континууму (однотипной последовательности стадий поражения органа независимо от конкретной патологии) около 30% случаев гепатитов спустя 10 лет приводят к циррозу печени. Цирротические изменения в свою очередь провоцирует асцит, варикозное расширение вен, печеночную энцефалопатию.
При прогрессирующем некрозе снижается объем функционирующих гепатоцитов, что клинически проявляется печеночной недостаточностью. Состояние сопровождается дистрофическими изменениями всех органов и тканей, кахексией. Длительное существование воспалительных процессов служит независимым фактором риска гепатоцеллюлярной карциномы, которая развивается у 2-5% больных через 10-20 лет от начала заболевания.
Диагностика
Признаком цитолитического процесса является увеличения уровня АСТ и АЛТ в печеночных пробах более 30-40 Ед/л. По степени повышения судят о биохимической активности воспаления: если количество ферментов возрастает менее, чем в 5 раз — низкая активность, в 5-10 раз — средняя, более, чем в 10 раз — высокая. Также повышается уровень ЛДГ5 и ГГТП. Для уточнения этиологии синдрома врачи-гепатологи назначают дополнительные методы диагностики:
- Анализ на маркеры гепатитов. В качестве скринингового исследования применяют ИФА для определения уровня антител к вирусам наиболее распространенных гепатитов. При позитивных результатах выполняется ПЦР для выявления генетического материала.
- Другие исследования крови. В биохимическом анализе при наличии цитолиза определяют повышение уровня прямого и непрямого билирубина. На снижение печеночных функций указывает уменьшение количества альбуминов в крови. Рекомендована коагулограмма для оценки показателей протромбинового индекса.
- УЗИ печени. Сонография — информативное неинвазивное исследование, которое проводится для визуализации состояния печеночной паренхимы у пациентов с лабораторными признаками синдрома цитолиза. На УЗИ определяется отечность и увеличение размера органа, наличие объемных новообразований. С помощью ультразвука можно обнаружить камни в желчных протоках.
Лечение синдрома цитолиза
Специфическое лечение отсутствует. Выбор терапевтической схемы продиктован характером и тяжестью основной патологии, степенью повреждения паренхимы печени. Основными направлениями терапии являются:
- Гепатопротекторы. Для терапии синдрома цитолиза активно применяются гепатопротекторы растительного, животного и синтетического происхождения: препараты на основе метионина, орнитина, флавоноидов.
- Этиотропное лечение. При инфекционных поражениях используют специфические средства — противовирусные препараты и интерфероны при хронических гепатитах, антипротозойные при амебиазе и лямблиозе.
- Патогенетические средства. Для дезинтоксикации организма проводится инфузионная терапия глюкозо-солевыми растворами. Если синдром цитолиза обусловлен печеночной недостаточностью, целесообразно назначать энтеросорбенты и лактулозу.
Прогноз и профилактика
Прогноз определяется основной нозологической формой и у большинства пациентов определяется как благоприятный. Прием гепатопротекторов и этиотропных средств позволят достичь полного выздоровления или клинико-лабораторной ремиссии. Первоочередная профилактика синдрома цитолиза — коррекция образа жизни, которая включает снижение массы тела, ограничение жирной и калорийной пищи, отказ от алкоголя.
Литература 1. Синдром цитолиза в гастроэнтерологической практике: тактика ведения пациентов в общей практике/ Вялов С.С.// Гастроэнтерология. — 2013. 2. Основные гепатологические синдромы в практике врача-интерниста/ Макарова М.А., Баранова И.А. // Consilium Medicum. — 2017. 3. Частота встречаемости различных биохимических синдромом у пациентов с хроническими диффузными заболеваниями печени и их коррекция антирадикальными препаратами/ Косенко С.Г., Ковалева Н.В., Бычкова Е.В., Подгопригорова В.Г.// Вестник Смоленской медицинской академии. — 2010. 4. Интерпретация биохимического анализа крови при патологии печени. Синдром цитолиза. Часть 1/ Ипатова М.Г., Мухина Ю.Г., Шумилов П.В.// Практика педиатра. — 2017. | Код МКБ-10 K73.9 K75.9 |
Синдром цитолиза — лечение в Москве
Источник
