Что такое туннельный синдром позвоночника
В зависимости от того, где локализуется боль, остеохондроз позвоночника классифицируют на шейный, грудной и крестцово-поясничный. Дистрофические нарушения подобного рода могут развиваться почти в каждом суставе, но подавляющее количество поражений затрагивает межпозвоночные диски. Что касается туннельных синдромов, то, симптомы таких патологий проявляются в районе запястий, подошв и голеней.
В настоящее время патология позвоночника считается наиболее частой причиной заболеваний периферической нервной системы. Ведущее место при этом отводится дегенеративным изменениям в дисках (остеохондроз), позвонках (спондилез), межпозвонковых суставах (спондилоартроз). Клинически остеохондроз шейного, грудного или поясничного отдела позвоночника — это дегенеративно-дистрофическое заболевание, характеризующееся истончением межпозвонковых дисков, разрастанием остеофитов тел позвонков, артрозом межпозвонковых суставов, часто грыжами диска, что приводит к сдавлению спинномозговых корешков и спинного мозга.
Общие причины возникновения остеохондроза позвоночника
Общие причины возникновения остеохондроза позвоночника весьма разнообразны. К ним относятся микротравмы дисков (поднятие тяжестей, прыжки с высоты, длительно вынужденные позы, вибрация), переохлаждения, рефлекторные влияния из близлежащих больных органов, травмы. Также причиной остеохондроза позвоночника являются возрастные изменения. Под влиянием патогенных факторов в межпозвонковых дисках ухудшается кровоснабжение, начинается процесс склерозирования в студенистом ядре диска, окружающих его фиброзных кольцах, в гиалиновых хрящах, а далее в телах позвонков и межпозвонковых суставах.
В результате диски и фиброзные кольца теряют эластичность, в них возникают микротрещины, через которые при избыточной нагрузке диск начинает выпячиваться. Так образуются грыжи и выпадение дисков. Выпятившийся диск может вызвать сдавление корешка, питающих его сосудов или самого спинного мозга. Постепенное снижение высоты диска нарушает функционирование всего позвоночно-двигательного сегмента (ПДС), включающего два смежных позвонка, соединённых диском и межпозвонковыми суставами с окружающими их тканями. Наиболее часто остеохондроз развивается в поясничном и шейном отделах позвоночника, так как они в процессе жизни подвергаются наибольшей статической и динамической нагрузке.
Клинически остеохондроз проявляется рефлекторными, мышечно-тоническими (миофасциальными), корешковыми, нейродистрофическими, висцеральными, вегетативно-сосудистыми и спинальными синдромами. Соответственно локализации процесса различают ряд клинических форм проявлений остеохондроза.
Остеохондроз шейного и грудного отделов позвоночника: основные признаки и причины
На шейном уровне.
Цервикалгия, шейный прострел, — острая, приступообразная боль в глубине шеи, иррадиирующая в затылок, лопатку, усиливающаяся при кашле, глотании. Резкое ограничение движений в шее, вынужденное положение головы. Хроническая боль в шее.
Цервикокраниалгия (задний шейный симпатический синдром, синдром позвоночной артерии). Основная причина такого остеохондроза шейного отдела позвоночника — унковертебральный артроз. Боли в затылочной области, распространяющиеся в теменно-височную зону, усиливающиеся при движениях головы; сочетаются с болями в шее; сопровождаются головокружением, тошнотой. Также основными симптомами остеохондроза шейного отдела позвоночника в форме цервикокраниалгии могут являться рвота, звон и шум в ушах.
Синдром плечелопаточного периартроза — боли и контрактура в плечевом суставе. Боли иррадиируют в шею и руку, болезненно отведение руки и закладывание ее за спину, болезненна пальпация в месте прикрепления сухожилий и связок к кости, гипотрофия дельтовидной и лопаточной мышц.
Синдром плечекистевой характеризуется сочетанной болью и тугоподвижностью в плече и кисти. При таком остеохондрозе шейного отдела позвоночника выражены вегетососудистые и нейротрофические нарушения в кисти, возможны контрактуры мышц.
Синдром эпикондилеза плеча — нейродистрофические нарушения, болезненность в надмыщелках плеча; спонтанные склеротомные боли в локтевом суставе, гипестезия, слабость кисти.
Синдром нарушения спинального кровообращения (дискогенная цервикальная миелопатия) проявляется медленно прогрессирующими парезами мышц, расстройствами чувствительности, фибриллярными подергиваниями в атрофированных мышцах.
Кардиальный синдром — продолжительные боли в области сердца и за грудиной, провоцируются резкими движениями в шейном отделе позвоночника и не снимаются нитроглицерином. ЭКГ — норма. Возможны предшествующие боли в надплечье и межлопаточной области.
Корешковый синдром (шейно-грудной радикулит) — боли различной интенсивности иррадиируют из области шеи по наружной или внутренней поверхности руки, здесь же определяется гиперестезия или гипестезия. Признаками такого остеохондроза шейного отдела позвоночника являются усиление болей при движениях головы, кашле, снижение рефлексов с двуглавой и трехглавой мышц. Выявляются симптомы вегетососудистой дисфункции. Отмечается напряжение мышц шеи, сглажен шейный лордоз, болезненность С5-С6-С7.
На этих фото показаны симптомы остеохондроза шейного отдела позвоночника симптомы:
На грудном уровне.
Торакалгия — боли в спине на уровне лопаток, в грудной клетке, грудном отделе позвоночника, усиливающиеся при движениях, физической нагрузке. Ограничение подвижности в грудном отделе позвоночника. Напряжение, уплотнение мышц спины. Также симптомами остеохондроза грудного отдела позвоночника в данной форме являются легкий сколиоз, болезненность остистых отростков грудных позвонков при перкуссии.
Абдоминальный синдром — приступообразные боли в эпигастральной области, в глубине живота, в правом подреберье, не связанные с нарушением функции желудочно-кишечного тракта.
Возможны кардиальный, корешковый и спинальный синдромы.
Посмотрите, как проявляется остеохондроз грудного и шейного отделов позвоночника на этом видео:
Причины и основные признаки остеохондроза поясничного отдела позвоночника
Люмбаго (поясничный прострел) — острая боль в пояснично-крестцовой области, усиливающаяся при движениях, кашле, чихании. Такой остеохондроз поясничного отдела позвоночника возникает внезапно после резкого поворота туловища, наклона, подъема тяжести. Характерны анталгическая (противоболевая) поза, сколиоз, резкое напряжение мышц спины, положительные симптомы натяжения.
Люмбалгия — подострая или хроническая боль в пояснично-крестцовой зоне с волнообразным течением, усиливающаяся при нагрузке, движениях, переохлаждении. Отмечаются ограничение движений вперед, слабо выраженные симптомы натяжения, болезненность нижнепозвонковых дисков и остистых отростков.
Люмбоишиалгия — боль в пояснично-крестцовой области, иррадиирующая в ногу. Боли диффузные, усиливаются ночью, при перемене погоды, волнениях. Поскольку боли носят рефлекторный характер, выпадения чувствительности и нарушения рефлексов отсутствуют.
Синдром крестцово-подвздошного периартроза — боли в крестцово-подвздошном сочленении во время движения и при надавливании на сочленение, иррадиирующие в ягодицу и ногу.
Синдром грушевидной мышцы — боли в ягодице, усиливающиеся ночью и распространяющиеся вдоль ноги, особенно в передненаружную поверхность голени, тыл стопы. В этих же зонах гипестезия, выпадение ахиллова рефлекса, диффузная атрофия мышц бедра и голени, парез стопы. Пальпаторно болезненность в ягодице соответственно месту выхода седалищного нерва из-под грушевидной мышцы.
Синдром конского хвоста — асимметричные боли и расстройства чувствительности на обеих ногах, грубые нарушения функции тазовых органов (задержка мочеиспускания и дефекации), парезы стоп, анестезия в зоне s3-s4.
Корешковый синдром (веретеброгенный пояснично-крестцовый радикулит). Самая распространенная хроническая болезнь нервной системы.
Развивается у людей трудоспособного возраста. Основная причина — остеохондроз поясничного отдела позвоночника с грыжей межпозвонкового диска, ведущей к компрессии и неспецифическому воспалению корешков. Провоцирующие факторы — переохлаждение и физическая нагрузка. Болезнь проявляется болью в пояснично-крестцовой области, усиливающейся при движениях и иррадиирующей вдоль ноги по задненаружной поверхности.
Движения в поясничном отделе позвоночника резко ограничены, болезненны, выражены анталгические позы. Вследствие рефлекторно-миотонической реакции фиксируется пораженный сегмент позвоночника.
Основными признаками остеохондроза поясничного отдела позвоночника являются напряжение, контрактура мышц поясничной и нижнегрудной области, выпрямление поясничного лордоза, сколиоз или кифосколиоз, паравертебральная болезненность пораженного диска и нижележащего корешка.
При остеохондрозе поясничного отдела позвоночника характерны симптомы натяжения: Ласега, Нери, Дежерина. Снижение чувствительности в виде полосы вдоль всей ноги. Угасает ахиллов рефлекс. Типичны рефлекторные вегетативно-сосудистые дисфункции (цианоз, гипергидроз, похолодание и пастозность стоп), трофические нарушения кожи, позже — слабость и атрофия мышц ноги.
Рентгенологически различают признаки остеохондроза — сужение межпозвонковой щели, склероз замыкательных пластинок, остеофиты, грыжа диска.
Диагностика определяется характерными симптомами и данными рентгенологического исследования. Пояснично-крестцовый радикулит следует дифференцировать с заболеваниями почек, спинного мозга и позвоночника, анкилозирующим спондилоартритом, болезнями органов малого таза, хроническим аппендицитом.
Основные проявления остеохондроз поясничного отдела позвоночника показаны на этом видео:
Далее вы узнаете, какие препараты назначают для лечения остеохондроза шейного, грудного и поясничного отделов позвоночника.
Эффективные препараты для лечения остеохондроза шейного, грудного и поясничного отделов позвоночника
Лечение остеохондроза позвоночника в остром периоде заключается в создании для больного покоя (постельного режима, положения на щите), введения нестероидных противовоспалительных средств (НПВС), обезболивающих и подавляющих воспаление в поражённом сегменте (диклофенак, ортофен, реводин, мовалис, вольтарен, индометацин, ксефокам, пироксикам). Также эффективными препаратами для лечения остеохондроза шейного, грудного и поясничного отделов позвоночника являются анальгетики — баралгин, трамадол, кеторол, катадалон, лирику. Для устранения местных болевых мышечно-тонических расстройств применяют блокады: внутрикожную по Аствацатурову, когда 0,5%-ный раствор новокаина вводится в место наибольшей болезненности, или корешковую, эпидуральную. Иногда новокаин сочетают с гидрокортизоном, дипроспаном и витамином B12.
Местно на болезненную зону наносят обезболивающие мази: випратокс, финалгон, димексид, этогель, перцовый пластырь. Хорошим препаратом для лечения остеохондроза шейного, грудного и поясничного отделов позвоночника является паста Розенталя.
Для устранения отека, снятия ангиоспазма и улучшения кровообращения применяют репарил, анавенол, никотиновую кислоту. Для нормализации обменных процессов вводят витамины группы В. Для лечения остеохондроза шейного, грудного и поясничного отделов позвоночника также назначают препараты румалон и алфлутоп. Широко применяют физиотерапию: УВЧ, УФО, диадинамотерапию, СМТ, электрофорез новокаина.
В стадии ремиссии показаны биостимуляторы и рассасывающие средства: лидаза, экстракт алоэ, стекловидное тело, прозерин; массаж, ЛФК, ультразвук, парафин, озокерит.
Через 5—6 месяцев после обострения больных можно направлять на бальнеогрязелечение (Сочи, Пятигорск, Хилово, Старая Русса, Ейск).
При диагностированной грыже диска и отсутствии консервативного лечения, особенно при компрессии спинного мозга или сосудов его питающих, показано оперативное лечение в нейрохирургическом отделении.
Уход заключается в обеспечении больному покоя, иммобилизации позвоночника, для чего больного укладывают на щит, применяют местное тепло (грелка, горячий песок), дают аналгетики, при ходьбе рекомендуется носить корсет. Желательна достаточно ранняя активизация больного, возвращение к обычным повседневным нагрузкам. Больные с хроническими формами подлежат диспансерному учету.
Профилактика заключается в предупреждении переохлаждения, чрезмерных физических нагрузок, периодических курсах массажа и регулярных занятиях лечебной гимнастикой.
Туннельные синдромы
Под туннельными синдромами понимают группу болезней периферических нервов, обусловленных механическим повреждением нервных стволов при их прохождении в особых каналах (туннелях), образованных костными элементами, связками и мышцами. Механическое поражение нерва развивается в результате длительной компрессии в анатомически узком канале или вследствие хронической микротравматизации. Наиболее часто встречаются нижеперечисленные синдромы.
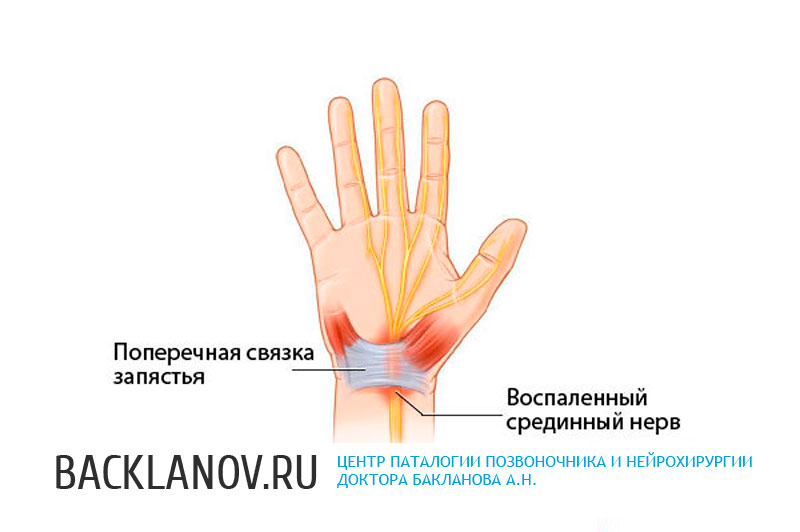
Запястный синдром — возникает в результате компрессии срединного нерва гипертрофированной поперечной связкой ладони в запястном канале. В результате появляются болезненные парестезии кисти, гипестезия ладонной поверхности пальцев и тыльной поверхности концевых фаланг, гипотрофия тенара.
Запястный синдром компрессии локтевого нерва. Боль в кисти, боль, гипестезия и слабость 4 и 5-го пальцев, атрофия мелких мышц кисти, деформация кисти по типу «когтистой лапы».
Синдром тарзального канала. Боли, парестезии в подошве, пальцах, задних отделах голени, усиливающиеся ночью и при ходьбе. Парез сгибателей пальцев.
Течение туннельных синдромов периферических нервов хроническое, прогрессирующее.
Характерными для всех туннельных синдромов являются резкая болезненность при надавливании и перкуссии в области пораженного канала.
Лечение. Основными методами являются блокады и периневральное введение гидрокортизона и оперативное — освобождение нерва от сдавления и спаек.
При поражении нервной системы возможно возникновений нейропатической боли. Нейропатическая боль может наблюдаться длительно и после устранения очага поражения. Для нее характерны жжение, парестезии, стреляющий характер. Лечение должно включать антидепрессанты.
Источник
Молодые люди, проводящие все ночи напролет за компьютером, не задумываются о грядущих последствиях. Меж тем, в результате постоянного напряжения кистей рук может развиться туннельный синдром (синдром запястного канала, карпальный синдром), который сопровождается болью, покалыванием и онемением руки. Синдром запястного канала образуется в результате сдавливания нерва, отвечающего за чувствительность пальцев руки.
Причины развития болезни
В группу риска входят мужчины и женщины (чаще), которые выполняют монотонную работу руками. Например, сурдопереводчики, сборщики различных механизмов, компьютерные программисты; люди, постоянно занимающиеся вязанием, вышивкой или плетением; доярки, работающие устаревшими методами, кухонные рабочие.
Учеными доказано, что анатомическая узость нервного канала генетически обусловлена. Также одной из причин возникновения туннельного синдрома может быть внутриутробная аномалия развития, которая проявляется дополнительными фиброзными соединениями, рудиментарными костными шпорами.
Предшественниками заболевания могут быть: травма, артрит, нарушения щитовидной железы, сахарный диабет, сопровождаемая отеками беременность.
Симптомы
С точки зрения медицины, туннельный синдром не является очень серьезным заболеванием, но ограничивает человека в его действиях, не дает возможности полноценно выполнять требуемую работу. Для того, чтобы не затянуть с лечением, нужно вовремя опознать симптомы.
Чаще всего болевые ощущения начинают проявляться в состоянии двигательной активности, после этого — в состоянии покоя. Состояние кисти в этот момент можно сравнить с прохождением через нее электрического тока и туго сдавленного браслета на запястье; наблюдаются жжение, острое покалывание в мочках пальцев, онемение кистей рук. Боль может распространиться до предплечья. Спустя полгода после начала заболевания переходит в хроническую форму, во время которой человек очень страдает — ему сложно держать в руке даже чашку.
Диагностика
Когда человек начинает ощущать на себе все перечисленные выше симптомы, начинает просыпаться среди ночи и трясти рукой, чтобы уменьшить боль, ему следует немедленно обратиться к невропатологу для постановки правильного диагноза и назначения адекватного лечения.
Для начала врач назначает рентгенографию, чтобы исключить травму. Далее проводится исследование с электрической стимуляцией (электронейромиография), определяющее скорость нервной проводимости, от которой зависит доставка электрического импульса в мозг.
Для выявления поврежденного нерва и объемных образований назначаются ультразвуковое исследование, МРТ, тепловизиография. Проводятся анализы крови. Только проведя полную диагностику, врач может поставить диагноз — карпальный туннельный синдром.
Лечение
Включает в себя комплексное лечение : консервативное, медикаментозное, физиотерапия, лечение народными способами, оперативное вмешательство.
Лучше начать с наложения на кисть шины, которая поможет ограничить движение руки, облегчит боль и онемение. Следует избегать работ, которые требуют напряжения рук, хватательных движений, частых сгибаний и разгибаний кисти, держания вибрирующих инструментов.
Из медикаментов назначаются противовоспалительные и обезболивающие препараты, антиконвульсанты, антидепрессанты. Вводятся инъекции новокаина с гидрокортизоном. Принимается комплекс витаминов и, при необходимости, противоотечные препараты.
Для оптимизации лечения заболевание туннельный синдром требует дополнительных процедур: иглоукалывание, фонофорез, электрофорез, массаж.
Хирургическое вмешательство назначается в крайних случаях. В ходе операции хирурги расширяют запястный канал и освобождают нервы.
Профилактика
Для профилактики нужно не забывать о том, что рабочее место должно быть всегда удобным. При сидячей работе кресло нужно выбирать с мягкой спинкой и подлокотниками. Угол сгибания локтей при работе за компьютером – 90°. Кисть не должна лежать на краю стола и быть в согнутом положении. Желательно иметь компьютерный стол с выпуклостью для кисти руки. Периодически нужно делать гимнастику для рук, чтобы улучшилось кровообращение:
- встряхивание кистей;
- одновременное сжимание пальцев в кулаки и разжимание;
- вращение кулаков поочередно внутрь и в другую сторону;
- выворачивание ладони наружу, надавливая на пальцы с внутренней стороны при помощи второй руки;
- сгибание и разгибание примкнутых друг к другу пальцев на 90°;
- вращение больших пальцев по кругу в одну и другую сторону;
- поднимание кистей вверх и свободное опускание;
- разведение и приближение друг к другу запястий, держа локти на уровне плеч, а пальцы сомкнутыми;
- движение прижатых ладоней вперед и обратно, держа локти на уровне плеч.
При выполнении профилактической гимнастики риск приобретения туннельного синдрома значительно снижается.
Источник
