Что такое синус пульмональный синдром
Синдром молчащего синуса – это патология верхней челюсти, при которой наблюдается комбинация деформаций стенок и коллапс гайморовой пазухи. Клинические проявления – односторонний энофтальм и гипофтальм, асимметрия лица, нарушение зрения, сглаженность скуловой дуги и ретракция века на фоне отсутствия болевого и интоксикационного синдромов. Диагностика основывается на результатах визуального осмотра, эндоскопии носовой полости, КТ и МРТ придаточных синусов. Лечение оперативное, заключается в обеспечении оттока содержимого из гайморовой пазухи и восстановлении нижней стенки глазницы.
Общие сведения
Синдром молчащего синуса (СМС), или ателектаз верхнечелюстной пазухи – относительно редкое заболевание в оториноларингологии. В медицинской практике данный термин используется с 1994 года. Впервые сочетание клинических проявлений, характерных для этого синдрома, было описано в 1964 году профессором Гарвардской школы медицины В. В. Монтгомери. Чаще всего СМС развивается у лиц старше 45-50 лет. Патология встречается повсеместно, с одинаковой частотой обнаруживается среди представителей мужского и женского пола. Более чем в 70-85% случаев после качественно проведенного оперативного лечения наблюдается обратное развитие всех симптомов болезни.
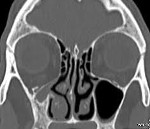
Синдром молчащего синуса
Причины синдрома молчащего синуса
Точная причина заболевания неизвестна. Большинство специалистов отводят ведущую роль в этиологии нарушению вентиляции пазухи. Данное состояние может быть обусловлено различными факторами: острыми или хроническими воспалительными поражениями носовой полости, механической закупоркой естественного входного отверстия верхнечелюстного синуса. Таким образом, основными причинами возникновения СМС принято считать:
- Инфекционные заболевания. Чаще всего ателектаз гайморового синуса связывают с хроническими ринитами, фронтитами и гайморитами бактериальной, вирусной или грибковой этиологии.
- Травматические повреждения. Формированию патологии способствуют тяжелые травмы лицевого черепа, сопровождающиеся деструкцией стенок верхнечелюстного синуса. Сюда же относятся эндоскопические эндоназальные вмешательства, декомпрессия орбит.
- Объемные образования. В роли провоцирующих факторов могут выступать кисты, полипы, доброкачественные и злокачественные опухоли, находящиеся в области соустья пазухи и препятствующие нормальной вентиляции.
- Аномалии развития. Включают врожденные и приобретенные деформации верхней челюсти, затрагивающие верхнечелюстной синус, в том числе гиперплазию и гипоплазию крючковидного отростка. Они обуславливают склонность стенок пазухи к деформациям, спаданию и формированию СМС.
Патогенез
Механизм развития заболевания основывается на продолжительной гиповентиляции верхнечелюстной пазухи, спровоцированной нарушением ее анатомических характеристик. Существенную роль играют деформации крючковидного отростка, при которых данное анатомическое образование в процессе дыхания изменяет свое положение по типу клапана. В результате внутри пазухи образуется среда пониженного давления, сопровождающаяся резорбцией газов и повышенной секрецией. Полость синуса постепенно заполняется транссудатом, жидкость через некоторое время трансформируется в густые слизистые массы, поддерживающие хроническое вялотекущее воспаление. На фоне этих процессов и низкого давления происходит истончение и втягивание внутрь стенок пазухи – коллапс синуса.
Классификация
При диагностике ателектаза гайморового синуса в отоларингологии руководствуются рентгенологической классификацией Kass. С учетом этой классификации можно выделить несколько степеней развития заболевания, что позволяет корректировать тактику лечения и обоснованно решить вопрос о характере оперативного вмешательства. В классификацию включены три стадии СМС:
- I – деформация мембраны. На снимке отображается латеральное смещение фонтанелл – аномальных участков медиальных стенок синуса, не имеющих костной основы.
- II – костная деформация. Характеризуется выпячиванием одной или нескольких стенок вовнутрь, значительным уменьшением объема пазухи.
- III – клинических проявлений. Полость синуса практически не визуализируется. Выявляются клинические симптомы заболевания.
Симптомы синдрома молчащего синуса
Патология развивается постепенно, длительно. С момента воздействия этиологического фактора до возникновения первых значимых проявлений проходит от 2-4 месяцев до нескольких лет. Наиболее частым первичным симптомом патологии является односторонняя деформация лицевого скелета в области верхней челюсти и энофтальм – более глубокое, смещенное внутрь орбиты глазное яблоко. Большинство пациентов жалуются на «западение» щеки и гипофтальм – опущение нижнего края глазницы. Реже появляется дискомфорт при движении глаза на больной стороне, углубление моляров и ретракция верхней губы.
При дальнейшем прогрессировании ателектаза верхнечелюстной пазухи наблюдается одностороннее ухудшение зрительной функции – снижается острота зрения, возникает вертикальная диплопия, усиливающаяся при взгляде вверх. Прогрессирует ретракция верхнего века и асимметрия лица, уплощается скуловая дуга с пораженной стороны. Характерная особенность СМС – отсутствие явных клинических признаков острого воспаления гайморового синуса: болевого синдрома, повышения температуры тела, катаральных или гнойных выделений из носа, ухудшения носового дыхания и т. д.
Диагностика
Постановка диагноза требует от отоларинголога тщательного анализа анамнестических данных, результатов внешнего осмотра, данных аппаратных методов визуализации. Лабораторные тесты имеют низкую диагностическую ценность. При опросе больного обращают внимание на предшествующее заболевания придаточных синусов носа, перенесенные травмы и оперативные вмешательства, а также динамику развития текущих изменений. Проводятся:
- Физикальное исследование. При внешнем осмотре лица больного врач отмечает характерную асимметрию за счет одностороннего гипофтальма, энофтальма, ретракции верхней губы и верхнего века. При пальпации и перкуссии пораженной области болевые ощущения отсутствуют.
- Эндоскопия носовой полости. При обследовании носовой полости соустье верхнечелюстного синуса не определяется, средняя носовая раковина и латеральная стенка втянуты внутрь пазухи. Часто обнаруживается сопутствующее искривление носовой перегородки.
- КТ придаточных пазух носа. Компьютерная томография является «золотым стандартом» диагностики СМС. По ее результатам визуализируется одностороннее уменьшение внутренних размеров и затемнение гайморового синуса, компенсаторное увеличение объема глазницы. Также на снимках отображается крючковидная деформация боковой стенки пазухи, расширение ретроантральной жировой пластинки и среднего носового хода.
- МРТ околоносовых пазух. На Т1 взвешенном изображении удается выявить уменьшение объема верхнечелюстного синуса, вогнутость его стенок, неоднородный сигнал от содержимого в комбинации с опущением вниз клетчатки из глазницы. На Т2 ВИ дополнительно определяется гиперинтенсивный сигнал от внутренних слизистых оболочек.
Изменения при СМС дифференцируют с диффузной липодистрофией, линейной склеродермией, синдромом Парри-Ромберга. В ряде случаев необходима дифференциальная диагностика с доброкачественными и злокачественными опухолями этой локализации и врожденными аномалиями развития верхнечелюстной пазухи.
Лечение синдрома молчащего синуса
Основная лечебная тактика при СМС – хирургическая, включающая в себя два последовательных этапа. Суть первого заключается в эндоскопической санации полости пазухи и обеспечении нормальной аэрации синуса. Далее проводится контроль эффективности выполненных манипуляций и оценка регресса энофтальма. Зачастую первого этапа достаточно для купирования всех проявлений заболевания. В случае сохранения зрительных нарушений и дистопии глазного яблока на протяжении 6-9 месяцев с момента первичного вмешательства при отсутствии положительной динамики прибегают ко второму этапу – реконструкции нижней стенки орбиты. Дополнительно производится коррекция сопутствующих деформаций носовой полости, лечение имеющихся инфекционных заболеваний околоносовых пазух.
Прогноз и профилактика
Прогноз для жизни и здоровья при синдроме молчащего синуса благоприятный. Своевременно проведенное оперативное вмешательство позволяет восстановить до 20% объема верхнечелюстной пазухи и купировать все офтальмологические нарушения. Специфическая профилактика СМС не разработана. Неспецифические превентивные мероприятия нацелены на предотвращение воздействия потенциальных этиологических факторов, включают ранее лечение инфекционных и онкологических заболеваний носовой полости и придаточных синусов, коррекцию врожденных аномалий развития этой области, предотвращение травматических повреждений.
Источник
Бронхит от раздражения. Бактериальный бронхит. Бронхит при эмфиземе легких.
Бронхит от раздражения без заметной аллергии. Гораздо чаще в настоящее время наблюдается раздражение слизистой бронхов у умеренно и много курящих (бронхит курильщиков). Объективно — усиленное свистящее дыхание, но также и влажные хрипы. Мокрота отделяется преимущественно по утрам. Помимо бронхита на почве курения, может встать вопрос об этом же бронхите при прямом механическом раздражении, а также и как профессиональном заболевании у камнетесов и у рабочих других профессий, связанных с силикатной пылью, а также у рабочих на производствах с большой запыленностью. Нередки переходы этой формы бронхита в аллергический бронхит как вторичная гиперергическая реакция.
Бактериальный бронхит не на почве аллергического катара бронхов. Чисто бактериальный бронхит встречается не часто, так как бактерии не в состоянии укрепиться на неповрежденной слизистой бронха, вследствие чего по устранении первичного повреждения ее обычно излечивается и вторичная суперинфекция. Он наблюдается как осложнение после всех вирусных инфекций (в острой форме) и прежде всего как болезнь, сопутствующая другим заболеваниям легких (см. ниже). Диагноз решается нахождением возбудителя, что требует (Mulder) тщательной техники (троекратное промывание мокроты в стерильном физиологическом растворе в чашках Петри в течение 3 минут для удаления исходящей из полости рта и зева смешанной флоры. Посев на агаровые или левинталь-агаровые пластинки).
Установлено, что наиболее частыми возбудителями являются Haemophilus influenzae (80% случаев слизисто-гнойных бронхитов, Mulder), пневмококки, стафилококки, катаральный диплококк Нейссера (Neisseria catarrhalis) и, редко, гемолитический стрептококк (иногда как ятрогенная инфекция, бронхоскопия!). Мокрота зеленого цвета особенно подозрительна на инфекцию синегнойной палочкой.
Из бактериальных бронхитов надо иметь в виду также нисходящий бронхит (синус-пульмональный синдром) как результат нагноительных процессов в придаточных полостях носа, которые могут протекать клинически совершенно незаметно (Weber).
Бронхиты как сопутствующая болезнь.
1. При бронхоэктазах и абсцессе легких (слизисто-гнойная мокрота).
2. При эмфиземе легких. При этой болезни имеются особенно тесные взаимоотношения между бронхитом и заболеванием легких, хотя в большинстве случаев бронхит — причина эмфиземы, однако вместе с тем эмфизема поддерживает бронхит. Клинически типичны сухие хрипы и тягучая мокрота, а также явления эмфиземы.
3. При сердечной недостаточности как застойный бронхит. Влажные хрипы в основании легких как главное явление и свистящие хрипы по всему легкому как побочная находка.
4. Практически бронхит может сопутствовать любому заболеванию легких (также и туберкулезу); особенно при ограниченных бронхитах надо всегда искать лежащее в основе легочное заболевание.
При деформирующем бронхите, диагноз которого ставится рентгенологами по данным рентгенограммы, речь идет о деформации не как причине, а как следствии катара бронхов.
— Также рекомендуем «Одышка при заболеваниях сердца. Болезни сердца и одышка при них.»
Оглавление темы «Причины одышки. Сердечная недостаточность.»:
1. Одышка. Причины одышки.
2. Одышка при заболеваниях легких. Одышка при поражении легких.
3. Предел дыхания. Проба Тиффно. Виды легочной недостаточности.
4. Дыхательная недостаточность при бронхиальной астме. Одышка при эмфиземе.
5. Одышка при бронхите. Диагностика бронхита.
6. Бронхит от раздражения. Бактериальный бронхит. Бронхит при эмфиземе легких.
7. Одышка при заболеваниях сердца. Болезни сердца и одышка при них.
8. Симптомы заболевания сердца. Ритм галопа. Диагностика ритма галопа.
9. Симптомы сердечной недостаточности. Гемодинамическая сердечная недостаточность.
10. Определение скорости кровотока. Оценка скорости кровотока.
Источник
Синдром «молчащего» синуса (СМС) включает в себя безболезненную инволюцию верхнечелюстной пазухи (ВЧП) вследствие окклюзии решетчатой воронки (РВ) (образование латеральной стенки носа, относится к переднему отделу решетчатой кости). СМС сопровождается энофтальмом в отличие от простого ателектаза ВЧП [1, 2] (рис. 1, 2). Впервые эти клинические симптомы были описаны профессором Гарвардской медицинской школы W.W. Montgomery в 1964 г. [3].
Сам термин «синдром ”молчащего” синуса» был предложен Soparkar et al. в 1994 г. [4]. С тех пор в литературе описано не более 100 наблюдений [5]. В большинстве случаев поражается ВЧП, однако в зарубежной и отечественной литературе есть описания СМС решетчатого лабиринта и лобной пазухи [6–9]. Первичный, или спонтанный, СМС, возникает в зрелом возрасте, первые симптомы его могут проявляться в течение нескольких месяцев или лет. Причинами развития вторичного СМС являются травмы лица, хронический риносинусит, функциональные эндоскопические эндоназальные вмешательства, а также декомпрессия орбиты у пациентов с эндокринной офтальмопатией (менее чем в 1% случаев) [10]. В клиническом наблюдении C.G. Hobbs et al. СМС развился вследствие введения назогастрального зонда. Как известно, назальная интубация может вызывать развитие острого синусита [11]. Посттравматические случаи СМС встречаются гораздо реже спонтанных, хотя имеют схожую патофизиологию. В зарубежной литературе описано всего 3 таких случая после травмы орбиты. Причем 1 пациент прожил с СМС 30 лет после момента травмы [12].
По мнению большинства авторов, в основе развития СМС лежит длительная гиповентиляция ВЧП, которая развивается по причине анатомических нарушений структур остиомеатального комплекса, в частности крючковидного отростка [4, 9, 13–16]. Аномалии строения крючковидного отростка (гипер- или гипоплазия, парадоксальный изгиб) при дыхании способствуют изменению его положения на вдохе и на выдохе по типу клапанного механизма, а затем и хроническому понижению давления в ВЧП. Со временем гиповентиляция приводит к резорбции газов и секреции. Вследствие этого пазухи заполняются транссудатом, который в дальнейшем преобразуется в густую слизь. Таким образом развивается вялотекущее хроническое воспаление слизистой оболочки. Поскольку давление в пазухе остается пониженным, стенки ее начинают истончаться и втягиваться в просвет – развивается ателектаз ВЧП. Указанная теория считается наиболее приемлемой и подтверждена в исследованиях на животных и людях [9]. VanderMeer et al. предложили различные возможные этиологические факторы блока соустья ВЧП: блок за счет густой слизи, латерализации РВ или средней носовой раковины, назальных полипов, воспаления слизистой оболочки пазухи, гипоплазии ВЧП, наличия клетки Галлера [16].
Согласно классификации Kass, существуют 3 стадии развития ателектаза ВЧП:
1-я стадия, или деформация мембраны, характеризуется латерализацией фонтанеллы;
2-я – костная деформация – втяжением одной или нескольких стенок пазухи;
при 3-й стадии, или стадии клинических проявлений, появляются энофтальм, асимметрия лица [17].
В клиническом наблюдении I. Yiotakis et al. СМС развился у пациента, занимающегося дайвингом в течение 10 лет, максимальная глубина погружения составляла 15 м, при этом больной испытывал неприятные ощущения в проекции левой ВЧП [18].
«Золотым стандартом» диагностики СМС является компьютерная томография (КТ) околоносовых пазух (ОНП), что обеспечивает высокую детализацию костных структур, в отличие от магнитно-резонансной томографии [19]. Однако и на стандартной рентгенограмме ОНП можно определить затемнение и уменьшение в объеме ВЧП. При подозрении на СМС необходимо проводить дифференциальную диагностику с такими заболеваниями, как диффузная липодистрофия, линейная склеродермия, синдром Парри–Ромберга, или прогрессирующая гемиатрофия лица (болезнь неясной этиологии, проявляющаяся в детском или юношеском возрасте односторонней атрофией кожи, подкожной клетчатки и мышц лица, языка, голосовой складки и гортани, выпадением волос, ресниц и бровей, синдромом Горнера, атрофией костей лицевого черепа) [20], врожденная асимметрия лица, различные виды опухолей [21].
Выделяют 2 этапа лечения СМС: санация пазухи для создания нормальной аэрации при помощи эндоскопической операции и реконструкция нижней стенки орбиты при сохранении энофтальма [22]. В большинстве случаев достаточно выполнения только первого этапа для достижения аэрации и регресса энофтальма. Так, в исследовании R.D. Thomas et al. в послеоперационном периоде было отмечено уменьшение энофтальма на 1–2 мм, а на повторной КТ ОНП через 9 мес. объем ВЧП увеличился на 16% [23].
Нами был проведен ретро- и проспективный анализ частоты встречаемости СМС у пациентов с латерализацией РВ. В исследование вошли 35 пациентов, оперированных в клинике болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова. Среди них было 67% женщин (21 пациентка) и 33% мужчин (14 пациентов) в возрасте от 19 до 73 лет (средний возраст – 44±3 года). В ходе исследования по данным КТ ОНП у 14 больных помимо затемнения ВЧП было выявлено уменьшение ее в размерах за счет втяжения костных стенок. Всем пациентам выполнена эндоскопическая операция на ВЧП. Четверым пациентам через 1 год после эндоскопической операции повторно выполнена КТ ОНП – у всех отмечено увеличение объема пазухи на 20%. Исходя из этого можно сделать вывод, что латерализация РВ или всей фонтанеллы является одним из прогностических факторов развития СМС.
Приводим клиническое наблюдение.
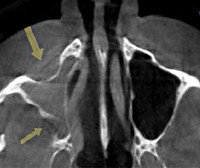
Больная Т., 24 г. При поступлении в УКБ № 1 Первого МГМУ имени И.М. Сеченова предъявляла жалобы на боли в области глазного дна справа, дискомфорт при движении правого глазного яблока, косметический дефект со стороны правого глаза. Данные жалобы возникли в январе 2013 г. на фоне относительного здоровья. При осмотре: энофтальм со стороны правого глаза. При передней риноскопии: носовое дыхание не затруднено, слизистая оболочка розовая, влажная, перегородка носа существенно не искривлена, нижние носовые раковины не отечные, отделяемого в полости носа нет. Остальные ЛОР-органы без особенностей. При эндоскопическом осмотре отмечалась выраженная латерализация РВ. На КТ ОНП: затемнение ВЧП и уменьшение ее в размерах за счет втяжения костных стенок (рис. 3). Пациентка консультирована офтальмологом, рекомендована санация хронического очага воспаления. Была проведена эндоскопическая операция на правой ВЧП. Под контролем торцевого эндоскопа осмотрена полость носа справа, проведена медиапозиция средней носовой раковины, РВ латерализована, при помощи обратного выкусывателя резецирован нижний отдел крючковидного отростка, идентифицировано естественное соустье, расширено при помощи щипцов Блексли до 1,5 см. Из пазухи аспирирован густой муцин, отмечено выраженное нависание нижней стенки орбиты. Послеоперационный период протекал без осложнений, проводились туалет полости носа, промывание правой ВЧП через расширенное естественное соустье раствором хлоргексидина, симптоматическая терапия. На фоне проведенного лечения больная отметила исчезновение боли в области глазного дна справа, дискомфорта при движении правого глазного яблока. На повторном КТ ОНП через 1 год отмечалась пневматизация всех ОНП, объем правой ВЧП увеличился на 20% (рис. 4). Также отмечено уменьшение энофтальма.
У данной больной, как и у всех 35 пациентов, удалось добиться достаточного расширения соустья и полной санации пазухи. Ни одному из них не потребовалось проведения реконструкции нижней стенки орбиты.
Источник
