Что такое синдром вернера моррисона
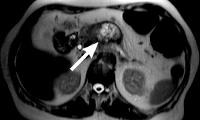
Панкреатическая холера или синдром Вернера-Моррисона – заболевание, с тяжелой резистентностью к терапии. Проявляется в виде гипокалиемии, водной диареи, гипохлогидрии. Имеет признаки холеры, откуда и второе название «панкреатическая холера». Главная опасность – развитие опухолевого новообразования поджелудочной злокачественного характера. Почему появляется синдром Вернера-Моррисона и как проявляется болезнь, узнаем из статьи далее.
Синдром Вернера-Моррисона: почему появляется?
Впервые синдром Вернера-Моррисона или випома были описаны в 1958 году. Характеризуется тем, что почти каждый пациент страдает от злокачественного гормонопродуцирующего образования в поджелудочной. И только в 10% случаев опухоль находится вне панкреатической области.
Хорошая новость в том, что более, чем в 50% случаев опухоли оказываются доброкачественными.
У в 85% пациентов в анализах новообразования находят повышенные показатели ВИПа. Именно тогда опухоль называют випомой. Случаи, когда новообразование продуцирует не ВИП,а ПП – не более 20% из общего количества. То есть, основной причиной появления недуга считается опухоль, которая вырабатывает огромное количество ВИПа.
Под ВИПом понимают вазоактивный интестинальный полипептид, а под ПП – панкреатический полипептид.
Симптоматические проявления
Основной и самый яркий симптом заболевания – водная диарея, при которой за сутки человек может утратить пять-десять литров жидкости.
Даже в лучших случаях потери составят 3 литра, что вызывает серьезное обезвоживание. Далее начинается быстрая потеря веса, из организма вымываются натрий и калий.
Среди прочих проявлений випомы:
- метаболический ацидоз;
- гипокалиемия;
- гипогидратация;
- почечная недостаточность;
- сердечно-сосудистая недостаточность.
Также многие пациенты жалуются на болезненность в животе, это происходит из-за влияния ВИПа на натриево-водное течение кишечника. Жидкость и электролиты не всасываются, наоборот, выводятся.
С прогрессированием процесса, развиваются новые нарушения и добавляются другие симптомы:
- заторможенность желудочной выработки из-за отсутствия жидкости и электролитов;
- ахлор или гипогидрия при нормальном состоянии слизистой желудка;
- изменение толерантности к глюкозе;
- судороги;
- гиперкальцемия;
- холелетиаз и увеличение желчном пузыре;
- приливы и уртикарии;
- интенсивный эксикоз;
- электролитные расстройства, которые похожи на психоз и раздражительность.
Методы исследования випомы
Если есть подозрения на данный недуг, нужна консультация у онколога и гастроэнтеролога. Из методов диагностики используются такие:
- обследование поджелудочной (анализы на гормоны, диагностические процедуры);
- диагностика состояния эндокринной системы (анализы крови на гормоны и УЗИ);
- УЗИ поджелудочной;
- анализы крови и мочи.
Также о наличии випомы можно говорить, если диарея и расстройство пищеварения продолжается три недели, а испражнения в день составляют не меньше 700 г или 500 мл.
Одновременно проба с голоданием в течении трех дней не дает результатов. Ахлор или гипогидрию можно подтвердить при исследовании секреции желудка. Сделать окончательные выводы и поставить диагноз можно при обнаружении в крови завышенных показателей ВИПа. При этом нужно исключить показатели ПП и простагландина Е.
Дифференциация нужна для исключения других схожих патологий:
- синдром Золлингера-Эллисона (в этом случае присутствует именно гиперхлоргидрия), для которого нужно провести диагностику секреции желудка и найти ВИП с гастрином;
- диарея из-за передозировки диуретическими и слабительными препаратами (тогда показатели ВИПа будут в норме);
- инсулоцитная гиперплазия.
Важно понимать, что затягивать обращение к врачу – это не только риск смерти, но и вероятность развития множества осложнений.
Что включает в себя лечение?
Характерными чертами синдрома Вернера-Моррисона считают:
- полное излечение приходит только после радикальной операции, если она возможна. Ведь только в 30% случаев можно провести резекцию опухоли;
- при невозможности провести операцию, больному назначается консервативная терапия Стрептозотоцином;
- химиотерапия в данном случае тоже достаточно эффективная, ведет к ремиссии, которая длится до пяти лет;
- если випома появилась второй раз после лечения, то дополнительно могут назначать кортикостероиды и преднизолон. Это поможет некоторое время контролировать диарею и другие проявления недуга;
- если синдром возникает на фоне развития опухоли и усиленной выработке простагландина Е для терапии используют ингибиторы производства простагландина, а именно – Индометацин. Обычно назначают до 200 мг в день.
Также лечение направлено на избавление от симптоматических проявлений, особенно диареи и последствий от нее.
Очень важно не откладывать посещение врача и начало лечение, так как его отсутствие несет неблагоприятный исход для больных. От випомы больной умирает через несколько месяцев. Если же терапия начнется вовремя, то благоприятный исход ждет 80% больных. Хотя необходимо учитывать вероятность рецидивов, ведь опухоль возникает повторно в 30% случаев на протяжении следующих пяти лет после лечения.
Випома, панкреатическая холера или синдром Вернера-Моррисона – сложное, но достаточно редкое заболевание поджелудочной железы. Недуг имеет тяжелые симптомы, ведет к десятку осложнений и требует срочного лечения. Лучший вариант – это операция, но даже консервативная терапия способна избавить больного от недуга.
Отказ от лечения или долгое игнорирование проблемы ведет к летальному исходу во всех случаях. Будьте внимательны к своему здоровью и не забывайте о профилактических осмотрах в больнице!
Поделиться ссылкой:
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром Вернера-Моррисона — заболевание, которое проявляется тяжелой резистентной к терапии водной диареей, гипокалиемией и желудочной ахлоргидрией или гипохлоргидрией и называется также WDHA- или WDHH-синдромом (Hypokalemia Achlorhydria, Hypochlorhydria). Из-за значительного сходства его с холерой употребляется еще один синоним — «панкреатическая холера».
Код по МКБ-10
C25 Злокачественное новообразование поджелудочной железы
Причины синдрома Вернера-Моррисона
Картина заболевания впервые описана Morrison в 1958 г. В большинстве случаев (90%) синдром обусловлен гормонпродуцирующей опухолью поджелудочной железы, в 5-10% опухоль имеет внепанкреатическую локализацию. При экстрапанкреатическом расположении опухоль представляет преимущественно гормонпродуцирующую ганглионеврому или ганглионейробластому. Несколько чаще (60%) встречаются доброкачественные опухоли.
Приблизительно у 80% больных в ткани опухоли и в плазме находят высокие концентрации ВИПа. В этих случаях опухоль называют также випомой. У 20% больных синдром Вернера-Моррисона обусловлен продукцией апудомой не ВИПа, а ПП или также простагландина Е, спектр дейстия которых очень сходен с эффектами ВИПа.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Симптомы синдрома Вернера-Моррисона
Ведущий симптом болезни — массивная водная диарея. Потеря воды за сутки достигает 4-6 и даже 8-10 л. Только в 20% случаев объем стула менее 3 л в день. За счет обезвоживания организма больные быстро теряют массу тела. Вместе с водой из организма выводятся калий и натрий. Вследствие этого развиваются гипокалиемия, метаболический ацидоз и гипогидратация, что в свою очередь может привести к развитию сердечно-сосудистой, почечной недостаточности. Диарея часто сопровождается болями в животе. Она обусловлена воздействием ВИПа на водно-натриевый поток в тонкой кишке — вместо всасывания воды и электролитов он вызывает их секрецию. Эффект полипептида, как и токсинов холерного вибриона, осуществляется путем стимуляции аденилатциклазы клеточных мембран. Сходный механизм действия обоих факторов объясняет сходство клинических проявлений двух заболеваний.
ВИП наряду с интестинальной и панкреатической гиперсекрецией воды и электролитов вызывает торможение желудочной секреции, что обусловливает другой симптом синдрома Вернера-Моррисона — гипо- или ахлоргидрию при гистологически неизмененной слизистой оболочке желудка.
В качестве сопутствующего симптома могут возникать нарушение толерантности к глюкозе (ВИП усиливает гликогенолиз и секрецию глюкагона) и гипомагниемия, которая, несмотря на одновременно наблюдающуюся гиперкальциемию, может приводить к тетании.
Нередко у больных с випомой обнаруживается холелитиаз при большом атоничном желчном пузыре — следствие расслабляющего воздействия ВИПа на гладкую мышцу этого органа (но не тонкой кишки).
У каждого пятого больного развиваются рецидивирующие приступы приливов (пептид, вырабатываемый опухолью, является ва-зодилататорной субстанцией, за что и получил свое название). Возникающая эритема частично имеет характер уртикарий.
В связи с выраженным эксикозом и электролитными сдвигами могут наступать изменения, эквивалентные психозу.
Диагностика синдрома Вернера-Моррисона
Синдром Вернера-Моррисона следует заподозрить при наличии диареи по крайней мере в течение 3 нед и при ежедневном объеме стула не менее 0,7 л (или массе 0,7 кг). Проба с голоданием в течение 3 дней (все это время потеря воды и электролитов возмещается парентеральным введением их) не приводит к снижению суточного объема стула ниже 0,5 л. Гипо- или ахлоргидрия доказывается путем исследования желудочной секреции. Окончательный диагноз устанавливается при обнаружении повышенного содержания ВИПа в плазме. Нормальная концентрация ВИПа требует исключения повышенного уровня в плазме ПП и простагландина Е.
Дифференциальную диагностику в первую очередь проводят между синдромом Вернера-Моррисона и синдромом Золлингера-Эллисона. Исследование желудочной секреции (гипо- или ахлоргидрия при первом и гиперсекреция с гиперхлоргидрией — при втором) и определение в плазме ВИПа и гастрина позволяет это сделать.
Распространена диарея у больных, злоупотребляющих слабительными и диуретиками. Сывороточные уровни ВИПа у них нормальны.
Клиническая картина, характерная для синдрома Вернера-Моррисона, может наблюдаться не только при панкреатической опухоли, но и при дффузной гиперплазии инсулоцитов.
Повышенное содержание ВИПа в плазме, помимо синдрома Вернера — Моррисона, возможна у больных с мезентериальным инфарктом и с шоком. Этой патологии свойственно острое развитие симптоматики.
 [11]
[11]
Лечение и прогноз синдрома Вернера-Моррисона
Нелеченые больные с синдромом Вернера — Моррисона умирают в течение несольких месяцев. Полное излечение наступает лишь после радикальной операции, если она возможна, что наблюдается в 30% случаев. При неоперабельной опухоли проводят цитостатическую терапию стрептозотоцином. Химиотерапия может индуцировать фазу ремиссии в течение нескольких лет. В случаях резистентности випомы к лечению стрептозотоцином, первичной или развивающейся на фоне ранее успешной терапии, нередко можно держать диарею под контролем, по крайней мере временно, с помощью кортикостероидов (преднизолон от 20 до 60 мг).
У больных с синдромом Вернера — Моррисона, вызванном опухолью, продуцирующей простагландин Е, описаны хорошие результаты при лечении ингибитором синтеза простангландинов — индометацином (от 50 до 200 мг/сут внутрь).
Во всех случаях проводят и симптоматическую терапию, направленную прежде всего на устранение или облегчение диареи и ее последствий — гипогидратацию, электролитных нарушений.
Источник
Синдром Вернера-Моррисона (WDHН, Випома) или панкреатическая холера – все это названия одной и той же онкопатологии, при которой новообразование формируется и развивается из островковых клеток поджелудочной железы. Более половины зарегистрированных случаев (до 75%) имеют злокачественный характер, а размеры опухолей нередко достигают 6-8 см.
Причины
Причиной развития синдрома Вернера-Моррисона является гиперплазия (увеличение количества) клеток поджелудочной железы, которые вырабатывают специальный гормон – вазоактивный интестинальный пептид(ВИП). Гиперпродукция этого гормона и запускает онкологический процесс.
Симптоматика
Основными симптомами являются:
- профузная длительная (свыше трех недель) водянистая диарея. Потеря в сутки от 700 до 4000 мл жидкости независимо от приемов пищи. Может быть постоянной или иметь периоды усиления и затухания;
- боли в животе с неопределенной локализацией, иногда тошнота и рвота;
- высокий уровень ВИП в крови;
- ощущение «приливов»;
- выраженная мышечная слабость;
- ацидоз (увеличение кислотности организма) на фоне потери бикарбонатов и калия;
- судороги в результате потери магния;
- почечная недостаточность;
- гипотония;
- падение уровня выработки желудочного сока;
- увеличение желчного пузыря;
- могут присутствовать гиперкальциемия и гипергликемия не связанные с увеличением количества паратиреоидного гормона;
- резкая потеря массы тела вследствие дегидратации;
- в некоторых случаях отмечаются психические расстройства.
В зависимости от длительности присутствия и тяжести патологии, а также общего состояния пациента весь список симптомов у одного больного может и не наблюдаться.
Диагностика
Рост новообразования при синдроме Вернера-Моррисона обычно не имеет активной тенденции. Клинические проявления чаще наблюдаются лишь, когда опухоль достигает существенных размеров. В 60% случаев выявляется метастазирующая форма с вторичными очагами роста (метастазами) в печени или региональных лимфоузлах.
Диагностируют синдром Вернера-Моррисона, используя следующие методы обследования:
- общий и биохимический анализы крови, с целью определения уровня ВИП, аминотрансфераз, глюкозы, мочевой кислоты, белка и количественного состава электролитов;
- анализ мочи;
- копроцитограмма – измерение суточного объема стула;
- трехдневная проба с голоданием;
- УЗД поджелудочной железы;
- ФЭГДС (фиброэзофагогастродуоденоскопия);
- исследование желудочного сока (в большинстве случаев присутствует ахлоргидрия);
- ангиография;
- сцинтиграфия;
- магниторезонансная или компьютерная томография (МРТ или КТ).
Особое внимание при постановке диагноза, в первую очередь, уделяется уровню ВИП. Если показатели гормона значительно превышают норму, можно предполагать синдром Вернера-Моррисона, но умеренное превышение пороговых значений не исключает других патологий.
Как правило, новообразования достаточно большие, поэтому их нетрудно обнаружить при помощи функциональной диагностики.
Лечение
Начинают терапию переливанием растворов с электролитами бикарбоната, для нормализации водно-солевого обмена. Внутривенное введение жидкостей эффективно помогает устранить проявления дегидратации.
Далее назначаются препараты, производные естественного соматостатина, которые уменьшают выраженность диареи и размеры новообразования. Но все же наиболее действенным методом лечения випомы остается хирургическое вмешательство. При отсутствии метастазов результативность составляет около 60%.
Однако лечение синдрома Вернера-Моррисона обязательно необходимо сочетать с гастропротекторами и энтеропротекторами. Эти препараты нужны как в комплексе медикаментозной или химеотерапии терапии, так и в предоперационной подготовке. В постхирургическом периоде, независимо от того проводилась, радикальная резекция или паллиативная операция, гастропротекторы особенно важны. Их прием в разы сокращает реабилитационный период и помогает слизистой ЖКТ быстро восстановиться после вмешательства. Энтеропротекторы в свою очередь защищают и ускоряют регенерацию всего кишечного тракта, а также улучшают качество жизни пациента.
Несмотря на то, что прогнозы при синдроме Вернера-Моррисона всегда довольно серьезны, в более чем половине случаев удается достичь, если не полного выздоровления, то стойкой ремиссии, при условии ранней диагностики.
Источник
Випома – опухоль, происходящая из островковых клеток поджелудочной железы. Обычно локализуется в хвосте или в теле поджелудочной железы, реже располагается в области симпатического ствола. Более чем в половине случаев носит злокачественный характер. Проявляется массивной диареей, разлитыми болями в животе, тяжелыми нарушениями водно-солевого обмена, гипотонией, судорогами и почечной недостаточностью, обусловленными потерей солей и жидкости. Диагноз випомы устанавливается на основании симптомов, результатов анализов, данных УЗИ, КТ, МРТ и других исследований. Лечение – медикаментозная терапия, хирургическое вмешательство.

Общие сведения
Випома (синдром Вернера-Моррисона или панкреатическая холера) – новообразование, продуцирующее большое количество вазоактивного интерстициального пептида (ВИП). Входит в группу опухолевых заболеваний системы АПУД – нейроэндокринных клеток, расположенных в различных органах и объединенных определенными общими свойствами. 50-75% випом на момент обнаружения имеют признаки злокачественного новообразования, во многих случаях в процессе диагностики выявляются метастазы в другие органы (обычно – в печень). Випома является очень редким заболеванием. Прогноз в большинстве случаев неблагоприятный. Лечение осуществляют специалисты в области онкологии и гастроэнтерологии.

Випома
Симптомы випомы
Основным клиническим проявлением випомы является массивная длительная диарея. Суточный объем стула на фоне голодания составляет около 1 литра, на фоне приема пищи может увеличиваться до 3-4 и более литров. 50% пациентов с випомой страдают от диареи постоянно, у остальных наблюдается волнообразное течение. Из-за значительных потерь жидкости и микроэлементов возникают дегидратация, ацидоз, гипокалиемия и сильная слабость. Возможны судороги, обусловленные потерями магния.
Больные випомой теряют в весе. Отмечается склонность к понижению артериального давления. Развивается почечная недостаточность. Появляются нарушения психики. Пациенты с випомой могут предъявлять жалобы на боли в животе неопределенной локализации. Может увеличиваться желчный пузырь, возрастает вероятность образования камней желчного пузыря. Снижается уровень секреции желудочного сока. В 20-30% случаев возникают приливы. У каждого третьего больного випомой обнаруживается гипергликемия, обусловленная усиленной продукцией глюкагона и интенсивным разрушением гликогена. При проведении дополнительных исследований выявляется опухолевидное образование в области поджелудочной железы или симпатического ствола. Диаметр випомы может достигать 7 и более сантиметров.
Диагностика
Диагноз устанавливают на основании клинических проявлений, результатов анализов и данных дополнительных исследований. В процессе диагностики исключают другие возможные причины длительной диареи (инфекционные заболевания, мастоцитоз, ворсинчатую аденому, прием слабительных препаратов и т. д.). Больным с подозрением на випому назначают общие анализы крови и мочи, анализ крови для определения уровня ВИП, копроцитограмму и биохимический анализ крови для определения уровня солей, белка и аминотрансфераз. Измеряют суточный объем стула при приеме пищи и после трехдневного голодания.
План инструментального обследования при випоме включает в себя ФГДС, УЗИ поджелудочной железы, КТ или МРТ поджелудочной железы. Диагностическими критериями випомы являются диарея продолжительностью более 3 недель при суточном объеме стула более 700 мл; суточный объем стула более 500 мл на фоне трехдневного голодания; высокий уровень ВИП в крови; наличие опухолевидного образования в области поджелудочной железы (в 90% случаев) или в области симпатического ствола (в 10% случаев) по результатам УЗИ, КТ или МРТ.
Дифференциальный диагноз випомы проводят с синдромом Золлингера-Эллисона (гастриномой). В отличие от данного синдрома, при випоме не возникают рецидивирующие язвы желудка и двенадцатиперстной кишки, наблюдается более выраженная водянистая диарея, отсутствует стеаторея. По данным лабораторных исследований при випоме обнаруживаются гипо- или ахлоргидрия желудочного сока, резкое увеличение уровня ВИП, снижение уровня натрия и калия в крови. При гастриноме выявляются гиперхлоргидрия желудочного сока и нормальный уровень ВИП. Уровень натрия и калия обычно в норме, но может снижаться при обильной рвоте.
Лечение випомы
Первоочередной задачей при лечении випомы является коррекция грубых нарушений водно-солевого обмена. Осуществляют внутривенные инфузии бикарбоната. По мере регидратации объем стула увеличивается, поэтому постоянное адекватное восполнение потерянной жидкости может представлять определенные затруднения. Для уменьшения суточного объема стула вводят преднизон или стрептозоцин в сочетании с 5-фторурацилом. Для подавления секреции ВИП назначают октреотид. Препарат также способствует уменьшению диареи и иногда сокращает размеры випомы. Октреотид также подавляет панкреатическую секрецию, поэтому при необходимости применяют панкреатин.
Наиболее эффективным методом лечения випомы является радикальное хирургическое вмешательство. После удаления опухоли полное выздоровление наблюдается у 50% больных. При наличии метастазов осуществляют паллиативные операции по удалению выявленных очагов для уменьшения выраженности симптомов и облегчения состояния пациента, страдающего випомой. Одновременно назначают стрептозоцин в сочетании с фторурацилом или доксорубицином. Паллиативные хирургические вмешательства в сочетании с химиотерапией не позволяют добиться полного выздоровления, но обеспечивают частичную ремиссию и улучшают качество жизни больных.
Випома — лечение в Москве
Источник
