Что такое синдром парри ромберга

Интервью: Алла Смирнова
Синдром Парри-Ромберга — редкая патология, генез которой до сих пор до конца не изучен медиками. У человека с таким заболеванием атрофируются мышечные и костные ткани одной половины лица (случаев, когда заболевание поражает всё лицо, гораздо меньше). Болезнь развивается медленно: сначала, как правило, атрофируется кожа и подкожная клетчатка, затем — мышцы и кости. При этом двигательная функция мышц обычно не нарушается. Атрофия чаще всего происходит в области губ, глаз, носа и ушей. Менее часто она затрагивает лоб, нёбо, язык, еще реже — шею и другие участки тела.
Заболевание может быть врождённым, а может развиться на фоне интоксикации, инфекций или физических травм. В результате этих процессов лицо деформируется и приобретает ассиметричную форму: сторона, поражённая болезнью, оказывается меньше здоровой. Иногда развитие заболевания сопровождается снижением чувствительности кожи, её депигментацией, выпадением бровей и ресниц. Мы поговорили с героиней, столкнувшейся с этим состоянием.
Очень часто я слышу вопрос: «А что с твоим лицом?» Как на это нужно отвечать, я не знаю. У меня не было травм головы, меня не били родители, и я не родилась такой. Деформация моего лица произошла где-то за два года — то есть не моментально, как думают некоторые люди. Почему синдром Парри-Ромберга выбрал именно меня, до сих пор точно не сказал ни один врач. Предположительная причина — травма в детстве. В шесть лет мы играли с моей старшей сестрой в какую-то подвижную игру, и я сломала руку. Меня положили в больницу. Через некоторое время выпали брови и ресницы, а на щеке появилось еле заметное красное пятнышко, которое родители приняли за лишай. Тогда никто — ни я, ни моя семья — не предполагали, что так может проявлять себя тяжелое неизлечимое заболевание.
Вскоре после перелома руки появились постоянные ноющие боли. Особенно болели кости рук и ног — казалось, что их кто-то выкручивает. Ещё болела голова, я не могла есть, падала в обморок, меня рвало. Что-то похожее, как мне кажется, происходит во время эпилептического припадка. При этом лицо, как это часто бывает у людей с таким заболеванием, не болело. Разве что иногда ощущала еле заметную мышечную дрожь.
Детство почти не помню, потому что много времени провела в больницах. Тогда меня постоянно выдергивали из комфортной, подходящей мне среды — отправляли в стационар очередных отделений больниц. Мне казалось, что в каждом новом отделении я лежала дольше всех. Наверное, так оно и было, ведь врачи не могли понять, что со мной происходит, и не торопились разрешать мне покинуть больничную палату.
Деформация моего лица произошла где-то за два года — то есть не моментально, как думают некоторые люди
Мама водила меня по разным специалистам, и все они разводили руками и не могли поставить диагноз. Поскольку времени с того момента прошло слишком много, я уже мало что помню. Думаю, тот период моей жизни был более страшным для родителей, ведь это были 90-е, а моя семья жила очень бедно, хороших врачей в Иркутске не было.
Мы с мамой побывали у эндокринолога, онколога, ревматолога, дерматолога, но все они не могли поставить диагноз. Мама была в отчаянии, поэтому решила попробовать нетрадиционные методы лечения. Мы ходили к гадалкам, которые видели причину болезни в испуге, знахаркам — они пыталась снять с меня порчу при помощи красного вина и батюшке — он отпускал первородные грехи и видел проблему в том, что родители некрещёные.
После всего этого мы, наконец, встретили грамотного специалиста, им оказался невролог из Иркутской областной детской клинической больницы. Она направила меня на биопсию и на консультацию в НИИ ревматологии РАМН. Там мне поставили диагноз «синдром Парри-Ромберга», назначили лекарства, которые я принимала очень много лет. Когда они заканчивались, их приходилось заказывать в Москве — в Иркутске нужных медикаментов попросту не было.
Через год мне стало значительно лучше, я уже не орала от постоянной ноющей боли в костях, могла есть — а значит, лекарства действительно помогали. Я стала ложиться в больницы на стационарное лечение гораздо реже — примерно раз в год. Самым неприятным там для меня был ежедневный осмотр. Заведующая врач брала амбулаторную карту и зачитывала записи о течении болезни, а учащиеся ординатур слушали её. Так как мое заболевание встречается редко, я всегда чувствовала особое внимание врачей и студентов-медиков. Думаю, что тогда моя детская психика была чуть травмирована. Каждый раз, когда врачи проводили осмотр, я молча смотрела на них и никак не реагировала, чувствовала себя подопытным кроликом. Но со временем больницы стали привычной средой.
Мне повезло с врачами, которых я встретила в Москве. Они сделали все возможное из того, что в принципе были в состоянии сделать российские медики на тот момент — поставили диагноз, назначили эффективные препараты, подтвердили инвалидность, которая очень помогала в приобретении дорогих лекарств. Когда болезнь прогрессировала, рядом с моей семьей оказались хорошие люди, которые не отказали в помощи — родственники, коллеги мамы, друзья семьи. Они дали денег на поездку в Москву. Я бесконечно благодарна маме, и даже представить не могу, каких усилий ей стоило не отказаться от меня в тот момент.
Ремиссия наступила в десять лет, когда я пошла в пятый класс. Я вернулась в ту же школу, где и училась раньше. Припадков больше не было, правда, иногда появлялась ноющая боль в костях, которую я и сейчас ощущаю. Я получала прежнюю терапию. Со временем меня начало мутить от таблеток, я просто выкидывала их, боясь сказать врачу, что мне плохо. Тогда я не знала, что все самые сложные испытания ещё впереди, ведь деформация лица к тому времени была уже сильно заметна.
Мы ходили к гадалкам, они видели причину болезни в испуге, знахаркам — они пыталась снять с меня порчу при помощи красного вина, и батюшке — он отпускал первородные грехи
Я училась в хорошей школе, поэтому не подвергалась никаким систематическим издевательствам. Но всё равно чувствовала, что ровесники относятся ко мне не как к равной. В средних классах у меня были прозвища Баба-Яга и Терминатор. Хорошо, что сестра училась в той же школе — она всегда меня защищала от обидчиков. Тогда я поняла, что среда может быть агрессивно настроенной, полюбила проводить время одна, читать книги и погружаться в свой мир. Мне было сложно завести друзей лет до четырнадцати.
Когда начался пубертат, мне, конечно, захотелось нравиться. Как и мои сверстницы, я старалась выглядеть привлекательно, но бывали ситуации, когда вместо комплимента я слышала фразу: «Почему ты такая страшная?» Чаще всего это были мужчины, которые хотели познакомиться на улице. Как правило, все они произносили эту ужасную фразу, как только видели мое лицо.
В восемнадцать лет я получила квоту, позволяющую делать операции в ЦНИИС и ЧЛХ (Центральном научно-исследовательском институте стоматологии и челюстно-лицевой хирургии). Всего операций было шесть, мне установили несколько лицевых имплантатов, а также исправили форму носа и губ. Помню, как я ждала каждую следующую операцию — мне казалось, что она сделает меня счастливее, хотя не все из них проходили легко.
Начиная с третьей операции, я стала сильнее ощущать последствия наркоза и то, как приживаются имплантаты. Тяжело были и психологически, потому что относиться к результату однозначно у меня не получалось. Сначала всё нравилось, потом казалось, что могло быть и лучше. И я видела много таких людей, которые понимали, что после операции выглядят заметно лучше, чем до неё, но при этом страдают от того, что не выглядят так, как им мечталось. Наверное, поначалу я тоже была готова идти в операционную сколько угодно раз, но потом поняла, что это не единственно возможный путь к счастью и смысл моей жизни не в постоянном исправлении себя, не стоит тратить на это время.
В 19 лет я уехала учиться в Москву. Оказалось, что тут проще затеряться в толпе. Только после переезда я поняла, что в родном городе мне тяжелее всего было в моменты, когда я добиралась до какого-нибудь общественного места. Сами эти места меня не пугали, а вот дорога до них была испытанием. Да и сейчас происходит то же самое: когда люди идут навстречу, они не воспринимают меня как личность. Я для них — аксессуар. Они могут смотреть и оценивать, не учитывая, насколько это правильно. Именно прохожие чаще всего позволяют себе задавать дурацкие вопросы или оскорблять.
Сейчас такое тоже случается, и в такие моменты я себя не люблю. К примеру, пару лет назад на свадьбе у друзей со мной познакомился их родственник. Он сказал мне: «Ты такая классная, но как же я тебя своей маме покажу?» Думаю, он имел в виду именно мою внешность, а не что-то другое. Да, это звучит странно, но и в Москве это происходит постоянно — в барах, в метро и других общественных местах люди могут разглядывать меня, пытаются потрогать лицо, заглянуть под чёлку. Просьба не трогать меня обычно не срабатывает.
Раньше мне помогал такой психологический приём: когда я смотрела на своё отражение, то представляла, что я — это только одна здоровая половина лица, а вторая, пораженная болезнью, — это уже кто-то другой, это не часть меня. Я использовала эту уловку, чтобы не бояться выйти на улицу. Сейчас стараюсь воспринимать себя целиком такой, какая я есть, хотя это очень тяжело и не всегда удается.
Помочь в этом в детстве и зрелом возрасте мне не раз пытались психологи, но они никогда не спрашивали о том, как я воспринимаю себя, обижают ли меня сверстники и что я в этот момент чувствую. Помню, как однажды на консультации психолог спросил меня, почему я делаю вид, что у меня нет проблем. Мне тогда было двадцать лет. Думаю, уже тогда нужный момент для обсуждений со специалистом был упущен, и у меня установился достаточно сильный барьер на такие разговоры с кем-то посторонним.
Вместо комплимента я слышала фразу: «Почему ты такая страшная?» Чаще всего это были мужчины, которые хотели познакомиться на улице
Поэтому я считаю, что любые хирургические вмешательства должны сопровождаться психологической поддержкой. При этом специалист должен работать не только с травмами прошлого, но и ожиданиями от будущего. Перед операцией важно понимать, что хирург не маг и не нужно ждать от него чего-то сверхъестественного. Я старалась помнить об этом всегда, но всё же переживания были, и мне очень не хватало возможности поделиться ими сразу после операций.
В семье тема моей болезни считается запретной. Мы никогда не обсуждали, что со мной происходило, когда болезнь прогрессировала и моя внешность менялась. Родителям до сих пор неловко обсуждать это со мной. Одно время я тоже хотела думать, что болезни нет, но сейчас я пытаюсь понять, что со мной происходило, и стараюсь принять себя такой, какая я есть. Друзья поддерживают меня, но иногда даже они могут задать вопрос: «А не хочешь ли ты ещё что-нибудь подправить?» Нет, не хочу, потому что в таком случае я потрачу свою жизнь на попытки стать безупречно красивой для тех, кто видит во мне лишь любопытный объект — рассматривают лицо или спрашивают: «Авария?» Я очень хочу любить себя всегда, но это трудно, потому что незнакомые люди постоянно напоминают мне о том, что я выгляжу не так, как они.
Фотографии: Алла Смирнова
Источник
Общая информация
Синдром Парри-Ромберга (прогрессивная лицевая гемиатрофия) — это редкое приобретенное заболевание, характеризующееся медленно прогрессирующим сокращением (атрофией) кожи и мягких тканей половины лица (гемифациальная атрофия). В редких случаях поражаются обе стороны лица. У некоторых людей атрофия может также поражать конечности, как правило, на той же стороне тела, что и атрофия лица.
Тяжесть и специфические симптомы синдрома Парри-Ромберга сильно варьируются от одного человека к другому. У некоторых людей могут развиться дополнительные симптомы, включая неврологические нарушения или нарушения, влияющие на глаза или зубы. Прогрессивная лицевая гемиатрофия обычно проявляется в течение первого десятилетия жизни или в начале второго десятилетия, но развивается во взрослом возрасте. Большинство людей с синдромом испытывают симптомы в возрасте до 20 лет.
Признаки и симптомы
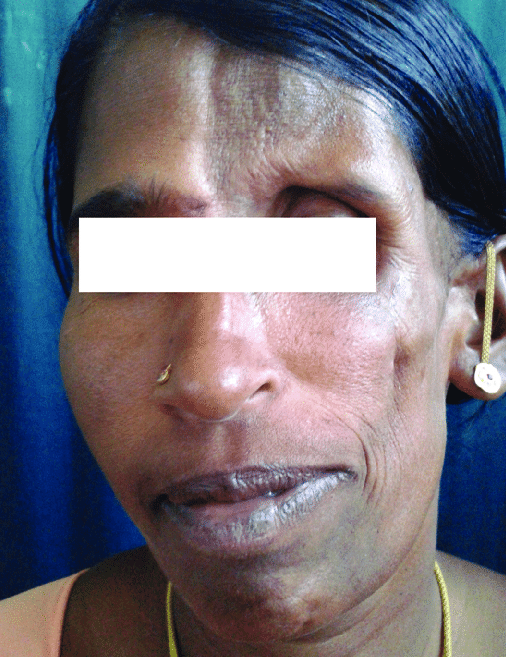
Симптомы, прогрессирование и тяжесть синдрома Парри-Ромберга сильно варьируются от одного человека к другому и варьируют от легкой до тяжелой степени. Важно отметить, что пострадавшие люди не будут иметь все симптомы, описанные ниже. Люди с более легкими симптомами встречаются гораздо чаще, чем сильно пострадавшие. Пострадавшие люди должны поговорить со своим врачом об их конкретном случае и связанных симптомах.
Характерным симптомом синдрома Парри-Ромберга является истончение или уменьшение (атрофия) различных тканей лица, включая жир, кожу, соединительные ткани, мышцы и, у некоторых людей, кости. Степень атрофии может варьироваться в широких пределах: от незначительных, едва заметных изменений до значительной асимметрии, при которой одна сторона лица выглядит «впалой». Прогрессирование атрофических изменений также может варьироваться. Лицевая атрофия может прогрессировать медленно в течение многих лет или чаще прогрессировать медленно в течение нескольких лет, прежде чем остановиться. Если атрофия перестает прогрессировать, она может иногда возобновляться в более позднем возрасте, но это происходит редко. У других людей атрофия может прогрессировать бесконечно. У некоторых людей, когда заболевание начинается в раннем возрасте, прогрессирование, по-видимому, ускоряется быстрее, чем когда оно начинается в более позднем возрасте.
Начальные изменения лица, связанные с прогрессивной лицевой гемиатрофией, обычно происходят около средней части лица, например, в области щек над верхней челюстной костью (верхней челюстью) или между носом и верхним углом губы. Поскольку процесс болезни продолжается, обычно поражаются верхняя часть лица (например, области вокруг глаза, брови и уха), а также угол рта и нижняя челюсть. В некоторых случаях, половина подбородка также может быть вовлечена. Пораженные участки подвергаются атрофии тканей под кожей (подкожная клетчатка), слоя жира под кожей (подкожно-жировая клетчатка), а иногда и нижележащего хряща, мышц и костей. Области, затронутые такими изменениями, могут иметь ненормально утопленный вид.
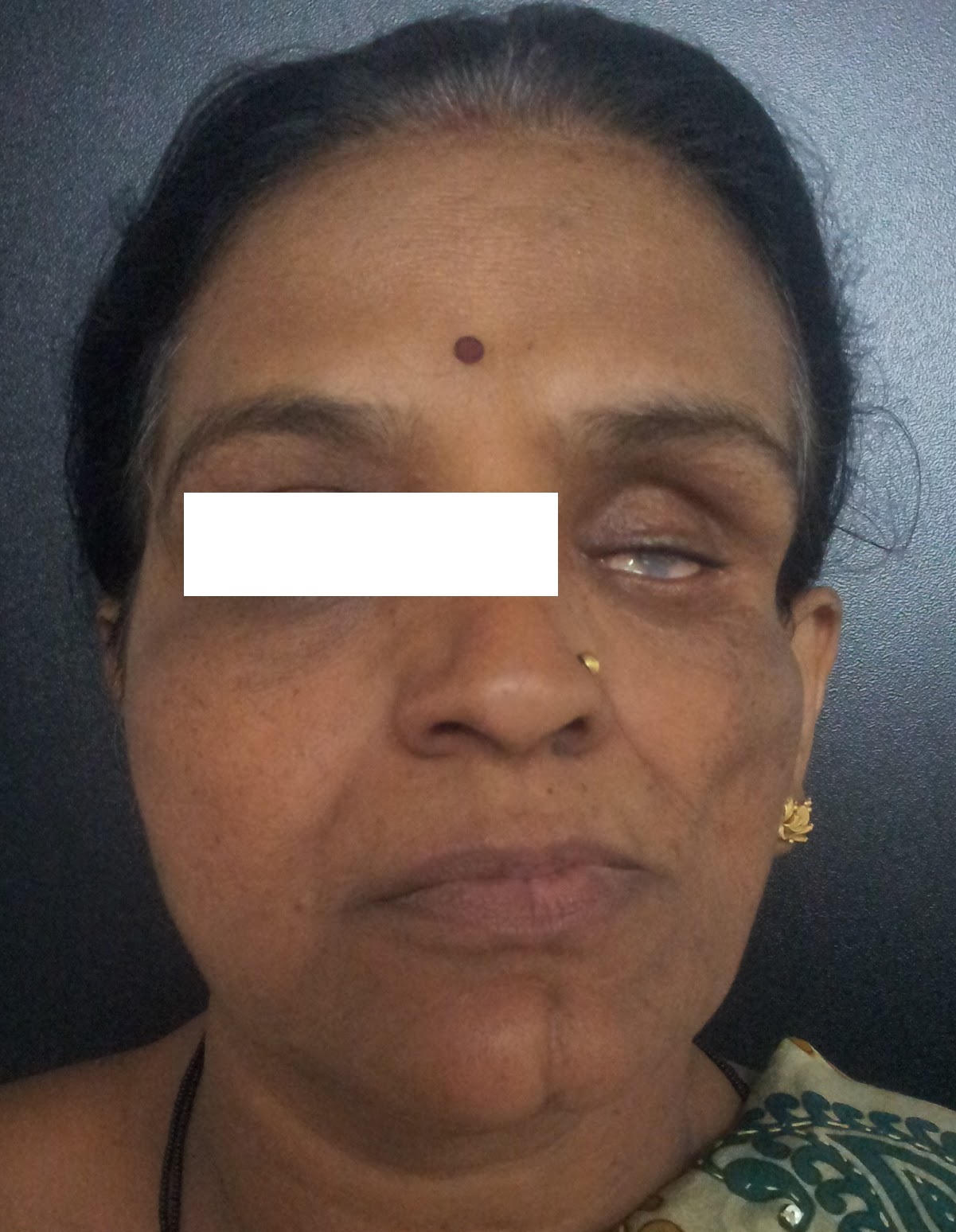
У некоторых людей может образовываться «линия» в области, где атрофические изменения на одной стороне лица встречаются с нормальной, неповрежденной кожей на другой стороне лица. В некоторых случаях эта «линия» может быть очень четкой и проходить вертикально или по диагонали вниз по лбу. Ненормальная кожа утолщается и затвердевает (склерозируется).
Прогрессирующие атрофические изменения, связанные с синдромом Парри-Ромберга, редко, но могут также вызывать аномалии уха. У людей с этим заболеванием ухо на пораженной стороне может стать деформированным и необычно маленьким, и может казаться, что оно ненормально выступает из-за потери поддерживающей ткани.
У некоторых людей, возможно, у каждого пятого, атрофические изменения, связанные с заболеванием, могут прогрессировать, затрагивая руку, туловище и ноги на одной стороне тела, либо на той же стороне, что и атрофические изменения на лице или противоположная сторона.
Кроме того, многие пострадавшие лица также испытывают аномальные изменения, затрагивающие волосы на пораженной стороне, в том числе развитие ненормальных залысин на коже головы (алопеция), отсутствие ресниц и отсутствие средней части брови и/или побеление волос. У некоторых людей такие изменения волос могут произойти до других нарушений, связанных с расстройством.
У некоторых людей с синдромом Парри-Ромберга могут развиться нарушения, затрагивающие рот и зубы. У некоторых людей развивается атрофия половины верхней губы и/или одной стороны языка. Кроме того, из-за прогрессирующих атрофических изменений, связанных с расстройством, участки нижней челюсти могут быть необычно короткими на пораженной стороне, а челюсть может быть склонна к самопроизвольному перелому. Некоторые пострадавшие могут испытывать затруднения при открытии или закрытии челюстей. Могут возникнуть непроизвольные сокращения мышц, используемых при жевании (геми-жевательный спазм или тризм). Одна сторона верхней губы может иметь необычно скрученный или выпуклый вид, и некоторые зубы могут быть ненормально обнажены, прорезаться необычно поздно и/или иметь атрофические корни. Кроме того, верхние и нижние зубы могут иметь неправильный прикус.
Некоторые больные могут также испытывать различные неврологические симптомы. Головные боли при мигрени (сильные головные боли, сопровождающиеся визуальными симптомами, чувствительностью к свету, тошнотой и рвотой) распространены среди населения в целом, но могут быть даже более частыми у людей с синдромом Парри Ромберга. У людей с заболеванием могут быть более длительные мигрени с ассоциированными зрачковыми аномалиями (черная часть глаза). Реже, возможно, каждый десятый человек с синдромом Парри-Ромберга может испытывать эпизоды неконтролируемых электрических нарушений в головном мозге (эпилептические припадки). У этих людей приступы обычно характеризуются резкими движениями мышц на стороне тела, не затронутых гемифациальной атрофией. Такие припадки, называемые контралатеральными очаговыми припадками, характеризуются быстрыми резкими движениями мышц, которые могут распространяться вверх или вниз по конечности.
Дополнительные неврологические симптомы, которые могут возникнуть, включают аномальные ощущения (например, покалывание или жжение, называемые парестезией) в области лица и/или эпизоды сильной боли в области лица, доставляемой пятым черепным нервом (тройничный нерв), включая рот, щеку, нос и/или другие области (невралгия тройничного нерва). Иногда при синдроме Парри-Ромберга возникает спазм челюсти (тризм), обычно на той же стороне, что и гемиатрофия.
Люди с синдромом Парри-Ромберга могут также испытывать некоторые дополнительные кожные (дерматологические) нарушения, включая аномальное потемнение или выцветание кожи, покрывающей пораженные участки (гипер- и гипопигментация). Эти изменения пигмента кожи могут предшествовать атрофическим симптомам в некоторых случаях. Редко участки кожи на руках, ногах и/или туловище могут иметь схожие нарушения пигментации. У некоторых пораженных людей есть состояние, называемое витилиго, заболевание кожи, при котором потеря цвета (пигментация) участков кожи приводит к появлению аномальных белых пятен.

У пострадавших также могут развиться некоторые глазные (офтальмологические) нарушения. Потеря жира, выстилающего полость, которая вмещает глаз (орбита), и потеря кости с орбиты могут привести к тому, что у глаза будет аномально впалый вид (энофтальм). Дополнительные глазные симптомы включают смещение глазного яблока дальше назад в глазницу, чем обычно, опущение верхнего века (птоз), разноцветные глаза (гетерохромия) и воспаление увеа (увеит) — радужная оболочка и середина часть глаза.
Прогрессивная лицевая гемиатрофия может сопровождаться тревогой и депрессией из-за его влияния на внешний вид лица. Несмотря на то, что это может быть аутоиммунное заболевание, неясно, являются ли люди с этим расстройством более склонными к другим аутоиммунным заболеваниям.
Причины и факторы риска
Причина синдрома Парри-Ромберга неизвестна и, по-видимому, происходит случайно по неизвестным причинам (спорадически). Различные теории были предложены для объяснения развития расстройства, включая:
- ненормальное развитие или воспаление симпатической нервной системы;
- вирусные инфекции;
- воспаление головного мозга и оболочек (мозговых оболочек), покрывающих мозг (менингоэнцефалит);
- травмы;
- аномалии образования кровеносных сосудов (ангиогенез);
- аутоиммунные процессы.
Одна конкретная теория состоит в том, что воспаление в нервах, которые снабжают кожу и жир, вызывает аутоиммунную реакцию. Аутоиммунные расстройства возникают, когда иммунная система организма по ошибке атакует здоровые ткани. Иммунная система вырабатывает специализированные белки, называемые антителами, которые уничтожают чужеродные вещества (например, бактерии, вирусы, токсины). Когда антитела реагируют против здоровых тканей, они известны как аутоантитела. Имеются некоторые данные из различных источников о том, что при синдроме Парри-Ромберга возникает аутоиммунное воспаление, но неизвестно, является ли это основной причиной.
У некоторых людей с прогрессивной лицевой гемиатрофией в анамнезе есть травма лица или головы. Однако, поскольку многие люди с прогрессивной лицевой гемиатрофией также и не имеют травмы в анамнезе, это может быть совпадением. Необходимы дополнительные исследования, чтобы определить, какую роль, если таковая имеется, эта травма играет в развитии синдрома.
Редко у некоторых людей с заболеванием были родственники с этой же болезнью. Тем не менее, нет конкретных доказательств того, что генетический компонент играет роль в развитии синдрома Парри-Ромберга. Также нет доказательств того, что он может передаваться детям.
В исследованиях других типов, затрагивающих мягкие ткани и иногда нервную систему, исследования последних лет высветили роль «соматической мутации» генов в возникновении заболевания. Примером этого является синдром Штурге-Вебера. Соматические мутации — это генетические проблемы, которые возникают на очень раннем этапе развития после того, как сперма оплодотворяет яйцеклетку, но когда развивающийся человек все еще является «клубком клеток». На этой очень ранней стадии одна из этих клеток может развить спонтанную генетическую мутацию, которая затем приводит к проблемам в клетках. Не известно, вызван ли синдром Парри-Ромберга соматической мутацией, но это еще одна гипотеза.
Необходимы дополнительные исследования, чтобы определить конкретную причину(ы) синдрома Парри-Ромберга. Возможно, что причина у одного человека может отличаться от причины у другого, и развитие расстройства может потребовать множества различных факторов, возникающих вместе.
Затронутые группы населения
Прогрессивная лицевая гемиатрофия — редкое заболевание. Истинная заболеваемость неизвестна. Поскольку расстройство часто остается недиагностированным или неправильно диагностированным, определить истинную частоту синдрома Парри-Ромберга в общей популяции сложно.
Врачи, изучающие расстройство, подсчитали, что заболевание может затронуть 1 из 250 000 человек в общей популяции. Синдром Парри-Ромберга, по-видимому, затрагивает женщин несколько чаще, чем мужчин, но надлежащие исследования отсутствуют.
Синдром Парри-Ромберга, как правило, проявляется в течение первого или раннего периода второго десятилетия жизни, причем у большинства пострадавших людей симптомы проявляются в возрасте до 20 лет. Тем не менее, расстройство было выявлено и у младенцев и у лиц старше 50 лет.
Синдром Парри-Ромберга был первоначально описан в медицинской литературе в 1825 году (Калеб Хиллер Парри) и 1846 (Мориц Генрих Ромберг). Имеются неподтвержденные сообщения об ухудшении заболевания у некоторых беременных женщин во время беременности или вскоре после родов.
Диагностика
Диагноз прогрессивной лицевой гемиатрофии ставится на основе выявления характерных симптомов, подробной истории болезни, тщательной клинической оценки и различных специализированных тестов. Конкретные тесты, которые используются, зависят от того, какие симптомы присутствуют и какие признаки возникают первыми.
Например, магнитно-резонансная томография (МРТ) может использоваться у людей с неврологическими симптомами. МРТ использует магнитное поле и радиоволны для получения изображений поперечных сечений отдельных органов и тканей организма.
Хирургическое удаление и микроскопическое исследование (биопсия) пораженной кожной ткани могут использоваться у людей с линейной склеродермией.
Лечение синдрома Парри-Ромберга
Лечение синдрома Парри-Ромберга направлено на конкретные симптомы, которые проявляются у каждого человека. Лечение может потребовать скоординированных усилий команды специалистов. Педиатрам или терапевтам, хирургам (особенно пластическим хирургам), стоматологам, офтальмологам, дерматологам, неврологам и/или другим медицинским работникам может потребоваться систематическое и всестороннее планирование лечения пострадавшего. Например, мигрень, эпилепсию или увеит можно лечить так же, как и в любой другой ситуации.
Для улучшения косметического внешнего вида у пораженных людей используются различные хирургические методы. Коэффициент успешности этих хирургических вмешательств сильно варьируется. Хирургическое лечение обычно не рекомендуется до тех пор, пока не прекратятся атрофические изменения и не будет известна степень возникающей деформации лица. Некоторые врачи советуют тем, у кого синдром Парри-Ромберга, отложить любые хирургические процедуры до тех пор, пока череп и лицо не будут полностью развиты и симптомы не исчезнут, по крайней мере, на год.
Хирургические методы, используемые для лечения людей с синдромом Парри-Ромберга, включают инъекции жира или силикона, костные имплантаты. Эти процедуры могут быть эффективными для достижения косметического улучшения. Следует, однако, отметить, что инъекции жира могут реабсорбироваться при введении во время активной фазы заболевания.
В некоторых случаях дополнительные меры могут помочь в лечении некоторых патологий, возникающих в результате заболевания. Сопутствующие зубные аномалии можно лечить с помощью дополнительных хирургических и/или других корректирующих методов. Дополнительные хирургические, корректирующие и/или поддерживающие меры могут помочь улучшить проблемы со зрением, возникающие в результате гемифациальной атрофии. Лечение противосудорожной лекарственной терапией может помочь предотвратить, уменьшить или контролировать приступы, потенциально возникающие в связи с расстройством. Кроме того, пациентам с невралгией тройничного нерва в некоторых случаях могут быть полезны определенные лекарства и/или хирургическое лечение.
Источник
